Сопровождающие симптомы
Нередко пожелтение склеры или появление желтых пятен на белке глаз сопровождаются и другой симптоматикой, которая подразделяется на местную и общую. Если причиной изменения цвета склеры стало офтальмологическое заболевание, на его фоне, также могут возникать:
- Боль или зуд в глазах.
- Повышение чувствительности к свету.
- Выделения из глаз.
- Воспаление краев век.
- Снижение остроты зрения.
А если причиной желтых пятен является общее заболевание, как правило, присоединяется и общая симптоматика, включая потерю аппетита, ощущение усталости, тошноту, лихорадочные состояния, озноб с повышением температуры.
Пятно темного цвета
Когда в глазу появляется темное пятно, то тут ситуация более опасна. Обычно пациент жалуется на «мушки» в глазах, которые могут перемещаться с предмета на предмет, по мере того, как смотрит больной.
Зачастую такое темное пятно свидетельствует о начальных деструктивных процессах в стекловидном теле. Это говорит о том, что та часть органа зрения, что находиться между хрусталиком и сетчаткой, начинает разрушаться. Она приобретает желеподобное состояние. В большинстве случаев черные пятна возникают на периферии, но может получиться и так, что они появятся прямо на зрачке. По статистике, такое заболевание считается возрастным, но также может встречаться у людей, страдающих близорукостью.
При запущенной проблеме есть риск развития такого осложнения, как отслоение сетчатки на стекловидном теле. Тут необходимо срочно обращаться к специалисту, так как вполне может понадобиться провести лазерную операцию, которая позволяет зафиксировать место разрыва.
Когда кроме темного пятна появляются еще и дополнительные симптомы, то человек просто обязан обратиться к офтальмологу.
К ним относятся ситуации:
- если в глазу есть темное пятно, которое серьезно ухудшает зрение;
- перед взором возникают «спецэффекты» – молнии, цветные пятна и прочее;
- если в глазу или глазах, когда смотришь начало появляться не одно, а несколько черных пятен;
- когда появляется «пелена», затрагивающая частично или полностью весь глаз.
Такое ухудшение свидетельствует о серьезном развитии глазного заболевания, поэтому помощь просто необходима в такой ситуации.
Чтобы помочь больному, офтальмолог может назначать специальную рассасывающую терапию, которая поможет избавиться от помутнений. Медикаментозное лечение направлено на стимуляцию обменных процессов в стекловидном теле. Параллельно с этим больному необходимо принимать глазные витамины, использовать физиотерапевтические процедуры. Если все эти методы не дают положительного результата, то применяется хирургическое вмешательство.
Стоит отметить также, что «мелькание черных мушек перед глазами» отмечается при повышенном давлении.
Это явление часто сопровождается головной болью в затылке, тошнотой и рвотой. Стоит в течение нескольких дней мерять свое давление и, если оно повышенное, обратиться к терапевту.
Если симптомы нарастают – боль усиливается, человека страдает от рвоты, беспокоится, ему не хватает воздуха, то следует обратиться за медицинской помощью немедленно, чтобы избежать возможных осложнений в виде инсульта, инфаркта, отека мозга и т. д.
Причины общего характера
Пожелтение склеры глаза — это один из самых типичных симптомов желтухи. Желтуха развивается, при нарушении в организме обмена билирубина. Главным органом, занятым в данном процессе, является печень. Невозможность выведения билирубина печенью может зависеть от разных факторов, но в итоге, он начинает откладываться в коже, включая и слизистые глаза, что и вызывает изменение их цвета.
Заболеваниями, приводящими к желтухе, принято считать:
- Цирроз печени, который в большинстве случаев вызывает злоупотребление алкоголем.
- Гепатиты, вызванные вирусной инфекцией печени.
- Рак печени.
- Ожирение, которое приводит к жировому гепатозу (дистрофии) печени.
- Конкременты в желчном пузыре.
- Анемии.
Любые общие заболевания, повлекшие за собой возникновение желтого цвета склер, требуют тщательного медицинского обследования пациента и оказания неотложной помощи.
Болезни глаз
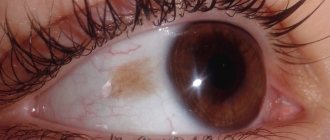
Желтые пятна на белке глаза, как правило возникают в связи с заболеваниями органа зрения, которые не вызывают необратимых последствий и не становятся причиной полной утери зрения. К ним относят:
- Пингвекулу. Патология представляет собой доброкачественный нарост желтого цвета в районе конъюнктивы. При этом, желтые пятна симметрично появляются, и с наружной стороны, и в уголках глаза. Обычно, заболевание более распространено среди пожилых, так как причиной развития пингвекулы является естественное старение слизистой оболочки глаза.
- Птеригиум. Это разрастание или утолщение слизистой оболочки глаза в его внутреннем углу. Оно имеет вид желтого пятна треугольной формы и не вызывает болевых ощущений. В некоторых случаях, птеригиум может краснеть, приобретая ярко-розовый цвет. Заболевание вызывает агрессивное воздействие внешних факторов. Среди его причин, особенно часто называют: сухой, жаркий климат, интенсивное УФ-излучение, воздействие сильного ветра.
- Дермоидная киста конъюнктивы. Этот врожденный дефект является доброкачественным новообразованием и характеризуется плотной капсулой, внутри которой содержится жировое вещество. Дермоидные кисты имеют тенденцию к росту и увеличению в объеме.
- Киста конъюнктивы. Представляет собой эпителиальное разрастание с жидкостью внутри. Может иметь желтоватый цвет и выглядеть как небольшое пятно на конъюнктиве.
- Невус. Он имеет ту же природу, что и родинки на коже. Представляет собой желтоватое или коричневое пятно, локализованное в любой области склеры, включая внутренний и наружный ее углы. В случае разрастания может представлять угрозу для зрения.
- Пятна Хорнера-Трантаса. Причиной их появления считают аллергические реакции. Подобные пятна представляют собой мелкие желтые «зернышки» локализованные на белке глаза вокруг роговицы. Причиной их появления, как правило является аллергический конъюнктивит, реже аллергический кератит.
В чем опасность таких симптомов?
Любое образование на глазных яблоках является потенциально опасным. Например, если оно появляется вместе с болью в голове и тошнотой, то вероятно, что это предвестник мигрени.
Пятна желтого цвета становятся побочным симптомом основного заболевания. Бывает, что они могут менять размер в зависимости от освещения. Характерной особенностью является то, что, когда вы смотрите вдаль, то видите плавающее образование перед глазами.
Такие признаки относятся к болезням стекловидного тела, а именно — его деструкции. Если же человек видит яркие вспышки, то это может означать, что произошло отслоение задней части стекловидного тела. В таком случае необходимо сразу обратиться к врачу.
Желтые пятна перед глазами могут сопровождаться значительным ухудшением зрения. В этом случае человек плохо видит предметы даже на близком расстоянии. Зачастую это вызвано отеком сетчатки. В данном процессе жидкость накапливается в центральной части, или макуле.
Ткань в глазу начинает набухать. Такое происходит, если человек страдает сахарным диабетом, болезнями сердечно-сосудистой системы. Данное проявление развивается и вследствие аллергии на принимаемые лекарственные препараты.
Также может произойти кровоизлияние внутрь глаза. Внешне оно проявится не в виде красных пятен, будут видны желтые, коричневые и даже черные образования.
Деструкция стекловидного тела
Имеет место и дегенерация макулы — центра сетчатки глаза, где фокусируется пучок света. Это возрастной недуг. Им страдают пожилые люди. Сначала могут появляться точки перед глазами и у пациента ухудшается зрение.
Болезнь быстро прогрессирует, и у человека есть риск совсем потерять зрение. У больного происходит повреждение сетчатки в центральном отделе.
Существует наследственное заболевание Штаргардта. Оно связано с генетическими аномалиями. Заболевание проявляется в малом возрасте от 6 лет. Явными признаками являются:
- Пятна желтого цвета перед глазами.
- Дальтонизм.
- Ребенок плохо видит в темноте.
Лечение
Назначение лечения при выявлении желтых пятен на белке глаз происходит только после полного обследования и выявления причин подобного состояния.
В случае невуса, пациенту необходимо динамическое наблюдение у специалиста. Начальные стадии птеригиума и пингвекулы лечат назначением капели и гелей с увлажняющими конъюнктиву свойствами. Если присутствует раздражение глаза с его покраснением, рекомендован курс противовоспалительной терапии. При недостаточном эффекте терапевтического лечения может быть назначена операция.
Тяжелые случаи кист конъюнктивы лечатся только хирургическим способом. При этом пациенту может быть предложено прижигание или лазерное воздействие. Пятна Хорнера-Трантаса исчезают после медикаментозной терапии основного заболевания.
В медицинском все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Причины появления и рекомендации по лечению
Витилиго никогда не бывает врожденным: такое заболевание на фоне ряда причин может появляться начиная примерно с десятилетнего возраста и в основном на фоне аутоиммунных патологий.
Это болезни, возникающие из-за нарушения функций иммунитета. Нередко болезнь носит наследственный характер.
Имейте в виду! Другими причинами и располагающими факторами являются:
- Перенесенные стрессы и нарушения психоэмоционального фона. Круги под глазами в таких случаях могут образовываться в течение длительного времени, развиваясь из отдельных точек и пятен. В таких случаях косметологические процедуры бессильны, возможно назначение курса иммуномодулирующих препаратов – циклоспорина или изопринозина.
- Инфекционные дерматологические заболевания. Витилиго в таких случаях распространяется практически сразу после болезни или спустя некоторое время. Эффективными способами лечения являются курсы антибактериальных препаратов или прием кортикостероидов, если болезни сопровождаются воспалительными процессами с последующим нарушением структур и функций мягких и костных тканей (преднизолон, бетаметазон).
- Иногда белые круги появляются при длительном контакте с синтетическими материалами. Например – если человек носит хирургические маски в силу профессиональной деятельности. В таких ситуациях может быть назначена противоаллергическая терапия, а на время лечения допускается применять маскирующие косметические средства.
- Витилиго под глазами может развиваться на фоне недостатка витаминов и микроэлементов в организме, что приводит к сбоям в работе иммунитета. Основным вариантом лечения при этом помимо применения иммуномодуляторов может стать курс витаминизации (в основном такое нарушение характерно для нехватки витаминов E, C, B9, B6 и B1).
- Иногда гельминтозы приводят к нарушению работы желез внутренней секреции, что приводит к нехватке в организме меди и провоцирует развитие нарушения. Лечение предполагает прием глистогонных препаратов.
- Если такое явление связано с заболеваниями печени и пищеварительного тракта (нарушение процессов выработки различных ферментов и пигментов случается и в таких случаях) – возможно назначение препаратов даларгин, фосфоглив или эссенциале.
Обратите внимание! Сам по себе такой симптом кроме психологического дискомфорта последствий не имеет.
Но он может говорить о сбоях в работе щитовидной железы, кожных заболеваниях (в том числе – псориаза), сахарном диабете, психологические проблемы, пневмонии и иногда патология говорит даже о прогрессирующей близорукости.
Точно установить причину болезни можно только после медицинского обследования, на основании результатов которого назначается определенное лечение:
- восстановление цвета кожи с применением эксимерного лазера;
- ПУВА-терапия (комплекс приема препаратов-псораленов, которые при одновременном ультрафиолетовом облучении пораженных участков кожи уменьшают восприимчивость кожи к такому излучению и риск развития болезни из-за воздействия солнечных лучей снижается);
- использование узковолнового облучения;
- регулярное применение гормональных мазей (протопик или эпидел), которые препятствуют разрушению пигментов. Курс дополняется пероральным приемом мелагенина, который способствует усилению выработки естественного меланина.
В тяжелых случаях с обширными и необратимыми повреждениями пациенту может понадобиться пересадка кожи.