Пленка на глазу у человека
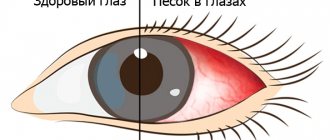
Помутнение в глазах, даже на короткий период, вызывает чувство беспокойства. Оно может продолжаться разное время и отличается интенсивностью. Чаще всего состояние возникает утром или после напряжения зрения в процессе работы за компьютером. В некоторых случаях ощущение пленки на глазу проходит после моргания, иногда требуется протирание и увлажнение глаз.
Это состояние зачастую сопровождается и другими симптомами:
- неприятное жжение и зуд;
- чувствительность к свету;
- появление «мушек» и пятен;
- слабость.
Пелена в комплексе с перечисленными признаками может оказаться сигналом не только начавшейся болезни органов зрения, но и нервной системы, поэтому необходимо посетить офтальмолога для установления правильного диагноза.
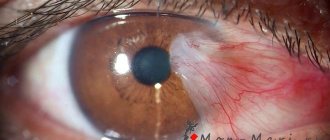
Появление пленки чаще наблюдается у пожилых людей. Это новообразование состоит из разросшейся ткани конъюнктивной оболочки. Патология называется – птеригиум.
На начальной стадии пленка заходит только на часть роговицы и не мешает зрению. Опасность болезни в том, что птеригиум растет, постепенно закрывая зрачок, а это уже приводит к слепоте. Пленка может появиться на одном глазу или сразу на двух.
На что следует обратить внимание при покупке пленки?
Представленные антибликовые пленки используются только для тех витринных изображений и мониторов, у которых расстояние от картинки до стекла с наклеенной пленкой не превышает 2 см. В противном случае четкость картинки может упасть, а сама она приобретет темные оттенки.
Антибликовая пленка, купить
которую можно для всех типов экранов, предназначается мониторам с диагональю от 30 дюймов и выше. Такие ограничения установлены из-за специфических особенностей антиглянцевого эффекта продукции, а именно влияение на мелкие шрифты изоражения.
Важно обратить внимание, что после применения пленки либо стекла яркость и насыщенность изображения может упасть до 10%. Особенно это заметно на глянцевых поверхностях с бытовой матрицей и яркостью, при этом при применении на профессиональных панелях высокой яркости этот эффект не так выражен.
Также после применение защитной пленки угол обзора экрана устройства или рекламной витрины сократится до 110 градусов. Для компьютеров данная особенность станет хорошим преимуществом, так как ограничит обзор происходящего на мониторе для посторонних людей.
Даже самая качественная антибликовая пленка на монитор
, обладающая отличным матирующим эффектом, будет давать некоторый муар – небольшое искажение цветов и сетчатый либо зернистый узор. Муаровый эффект особенно заметен при работе с мелкими шрифтами и близко расположенными надписями, однако при проигрывании видео-роликов и выставлении изображений зрители не будут его замечать.
Пленка в глазах – причины
Существует много факторов, провоцирующих появление новообразования:
- Долговременное воздействие ультрафиолета – болезнь более распространена среди жителей южных стран, где много солнечных дней и высокая интенсивность излучения.
- Ранящее механическое воздействие пыли, мелких частиц, песка. Эти негативные факторы усиливает ветер, раздражающий слизистую оболочку.
- Генетическая предрасположенность – патология может передаваться между родственниками внутри семьи.
- Частое воспаление конъюнктивита – слизистая оболочка поражается аденовирусами, бактериями, аллергическими раздражителями. Каждый воспалительный процесс оставляет рубцы и ведет к изменению структуры ткани.
- Долгое пребывание перед монитором компьютера вызывает сухость и раздражение слизистой.
Конъюнктива глаза имеет множество кровеносных сосудов и нервов, поэтому она остро реагирует на любое воздействие. Слизистая состоит из двух слоев: эпителий (верхний) и глубокий (подслизистый).
Конъюнктива выполняет защитную и увлажняющую функцию, внутри нее находятся железы, отвечающие за выработку слезной жидкости. При длительном воздействии негативных факторов ее эпителий трансформируется, соединительная ткань разрастается и появляется белая пленка на глазах у человека.
Кроме болезни птеригиум, пелену и размытость зрения вызывают следующие причины:
- Рефракционные заболевания (дальнозоркость, астигматизм), проблема корректируется ношением очков, линз, лазерной терапией.
- Синдром сухого глаза – из-за недостаточного увлажнения роговица пересыхает и зрение мутнеет. Это происходит в результате ухудшения состояния слезной пленки.
- Катаракта – болезнь пожилых людей, вызванная помутнением кристаллика.
- Глаукома – нарушение зрения вызвано внутриглазным давлением.
- Прием некоторых медикаментов (оральные контрацептивы, кортикостероиды).
- Воспаление зрительного нерва.
Пленка на глазах у новорожденного
Непроходимость слезных каналов – основная причина, почему у малышей появляется пленка на глазах. Это редкое заболевание дакриоцистит, которое встречается у 5% младенцев.
Причины его возникновения:
- аномалия развития слезных протоков;
- отсутствие слезного канала;
- повреждение лица акушерскими щипцами.
В период внутриутробного роста носослезные пути ребенка перекрываются желатинообразной пленкой. Она не позволяет околоплодным водам попасть в дыхательные пути.
С первым криком новорожденного пленка должна порваться, а если этого не происходит, слезная протока остается закрытой. Патология приводит к застойным явлениям в слезном мешочке, вызывающим воспаление глаз.
Признаки дакриоцистита легко заметит не только педиатр, но и мама:
- слезы, текущие без плача;
- гнойные выделения в уголках глаз;
- покраснение и припухлость нижней части глаза.
Диагностировать болезнь и назначить лечение должен офтальмолог после осмотра новорожденного. Препараты назначаются для снятия симптомов воспаления. При терапии используется промывание антисептиками, глазные капли и массаж. По мере роста ребенка к 6-12 месяцам пленка должна порваться, если этого не произойдет, потребуется хирургический надрез.
Более редко причиной появления пленки служит липодермоид. Это подвижная светло-желтая эластичная складка, расположенная с наружной стороны глаза. Она является врожденной патологией, в течение жизни не увеличивается. Образование прочно связано со слезной железой, поэтому его удаление выполняется редко.
Причины возникновения и симптоматика заболевания
Выделяют такие факторы, вызывающие патологию:
- Недоразвитие слезных канальцев или их отсутствие.
- Повреждение акушерскими щипцами области лица.
- Аномалии развития строения носа или самого слезного канальца.
Если пленочка осталась, то отток слез не происходит и в мешочке осуществляется их накопление, которое и приводит к воспалению глаз у новорожденных. Таким образом, наблюдается застойное явление с присоединением инфекции.
Если слезный канал воспалился, следует предпринимать необходимые меры.
Дакриоцистит характеризуется следующими признаками:
- Постоянно слезящиеся глаза.
- Гнойные выделения из глаз, что характеризует воспаление.
- Покраснение и опухание нижней области у глаза.
- Гнойные выделения появляются спустя неделю, так как на это время приходится пик развития заболевания.
- Слезная жидкость застаивается в мешочке, что проявляется опуханием у основания глаза и покраснением.
Если данное заболевание возникло у новорожденного, то обычно к 6 месяцам (в крайнем случае к году) происходит прорыв пленки.
Пленка в глазу: что делать?
Офтальмологи различают две стадии развития пленки на зрительном органе человека:
- Симптомы и проявления болезни отсутствуют.
- Возникает отечность, жжение, раздражение, ухудшается зрение, наблюдается активный рост новообразования.
Лечение пленки не проводится медикаментозными или народными средствами, препаратов для ее удаления не существует. Избавление от птеригиума возможно хирургическим путем.
На первой стадии заболевания офтальмолог не назначает операцию. Образование небольшого размера берется под наблюдение. При изменении состояния и размеров, немедленно назначается хирургическое вмешательство. На этой стадии затягивать с операцией нельзя, возрастает ее сложность, и существует высокий риск рецидива.
ЛЕКАРСТВЕННЫЕ ПЛЕНКИ
ЛЕКАРСТВЕННЫЕ ПЛЕНКИ
— особая лекарственная форма из полимеров, используемая для оказания лечебной помощи в основном в офтальмологии.
Рис. 10. Глазные лекарственные пленки. Рис. 11. Закладывание глазной лекарственной пленки на конъюнктиву века.
Л. п.— эластичные пластинки овальной формы размером 9 X 4 X 0,3 мм, весом 14—16 мг, изготовленные из растворимого нетоксичного синтетического сополимера N-винилпирролидона, акрилалида, этилакрилата и содержащие дозированное количество активного препарата или нескольких препаратов. Л. п. обладают свойством пролонгировать действие лекарственных веществ и имеют преимущества перед такими глазными лекарственными средствами, как капли, мази, суспензии и др. Они позволяют более точно контролировать дозы лекарственных средств, пролонгируют их действие, дают возможность применять средства один раз в сутки, повышают терапевтическую концентрацию препаратов в конъюнктивальной полости, уменьшают расход лекарственных средств и их токсическое действие, сокращают продолжительность леч. курса в 2—3 раза. Л. и. позволяют отказаться от болезненных процедур, в частности от подконъюнктивальных инъекций препаратов.
Освоена технология производства Л. п., содержащих пилокарпин, неомицин, сульфапиридазин, атропин, дикаин. Проводят исследования по дальнейшему расширению ассортимента Л. п. и включению в них основных лекарственных средств, применяемых в офтальмологии.
Л. п. предназначены для оказания леч. помощи при вирусных, бактериальных, аллергических и других заболеваниях органа зрения, а также для профилактики послеоперационных осложнений при удалении катаракты, кератопластике, глаукоме. В конъюнктивальном мешке Л. п. смачивается слезной жидкостью, становится мягкой, превращается в гель и рассасывается в течение 20— 60 мин. Способность Л. п. растворяться в конъюнктивальном мешке выгодно отличает их от применявшихся ранее глазных пленок, приготовленных на поливиниловом спирте, и от зарубежных глазных мембранных пленок, требующих извлечения из глаза.
Рис. 2. Сравнительные кривые, характеризующие динамику поступления лекарства в конъюнктивальный мешок и отражающие преимущество действия лекарственных пленок: 1 — при введении 1% раствора неомицина; 2 — при введении глазной лекарственной пленки-неомицина. Рис. 3. Сравнительные кривые, характеризующие динамику поступления лекарства в роговицу и отражающие преимущество действия лекарственных пленок: 1 — при инстилляции 0,1% раствора идоксуридина; 2 — при введении глазной лекарственной пленки-идоксуридина.
Однократное введение Л. п. обеспечивает терапевтическую концентрацию лекарственных средств в течение 24—48 час. Динамика поступления некоторых Л. п. в ткани глаза показана на рис. 2 и 3.
Ощущение инородного тела под веками, возникающее после введения Л. п., обычно исчезает через 5—15 мин. Только в отдельных случаях неприятные ощущения более длительны, в связи с чем может потребоваться отмена Л. п.
Рис. 1. Пластмассовые пеналы для упаковки глазных лекарственных пленок.
Для упаковки Л. п. разработаны специальные пластмассовые пеналы (рис. 1), обеспечивающие возможность их поштучного извлечения. Имеются и другие формы упаковок — стеклянные флаконы или поштучная упаковка в синтетическую пленку и металлическую фольгу. Л. п. хранят в сухом месте, срок хранения 2 года и более в зависимости от содержащегося в них препарата (список А и Б).
Основные формы глазных лекарственных пленок (ГЛП). ГЛП-сульфапиридазин применяют 1 раз в сутки при остром конъюнктивите, эрозиях и язвах роговицы, хим. ожогах конъюнктивы и роговицы, электрофтальмии и инфильтрации роговицы поело удаления инородного тела, эпидемическом кератоконъюнктивите Коха— Уикса. ГЛП-сульфапиридазин применяют во время предоперационной подготовки больных и в послеоперационном периоде. Время растворения ее — 15—40 мин. Из субъективных ощущений больные иногда отмечают слезотечение, к-рое прекращается через 2—5 мин. после закладывания пленки в конъюнктивальный мешок.
ГЛП-неомицин содержат 1200 ЕД неомицин-сульфата. Ее применяют при эрозиях и язвах роговицы, остром конъюнктивите, обострении хрон, конъюнктивита, после удаления поверхностного инородного тела роговицы или конъюнктивы, для профилактики инфекции при непроникающих и проникающих ранениях глаза и ожогах глаза. Пленка растворяется в конъюнктивальной полости 40—60 мин. Применение неомицина в виде пленок больным, страдающим кератитами, способствует образованию более нежной рубцовой ткани.
ГЛП-канамицин содержат 1200 ЕД канамицина. Ее применяют при острых бактериальных конъюнктивитах, посттравматических эрозиях роговицы, поверхностных гнойных инфильтратах роговицы и вводят 1 раз в сутки. Срок лечения — 3—5 дней. При тяжелых гнойных язвах роговицы пленку назначают 2 раза в сутки. На этот период отменяют введение антибактериальных средств под конъюнктиву или внутрь. Значительное улучшение отмечают через 3—4 дня лечения, выздоровление — на 9—15-й день. Для профилактики инфекции после удаления поверхностных инородных тел с роговицы или с конъюнктивы достаточно однократного применения, а после хирургического вмешательства на глазном яблоке ее вводят 1 раз в сутки. ГЛП-канамицин эффективны для санации конъюнктивальной полости при предоперационной подготовке больных.
ГЛП-идоксуридин содержат 0,5 мг идоксуридина (ИДУ). В эксперименте и клинике установлена высокая терапевтическая эффективность ГЛП-ИДУ при применении 1 раз в сутки. Пленку назначают при различных формах герпес-вирусной инфекции глаз.
ГЛП-флореналь содержат 0,2 мг флореналя; устойчивы при комнатной температуре не менее 2 лет. ГЛП-флореналь применяют при лечении больных с вирусными заболеваниями глаз.
ГЛП-атропин содержат 1,6 мг атропина, растворяется в течение 25— 50 мин., пе вызывает раздражения и токсической реакции тканей глаза. Применяют для расширения зрачка; закладывают 1 раз в сутки, в отдельных случаях — 2 раза.
ГЛП-дикаин содержат 0,75 мг дикаина, пленку применяют больным при сильных болях в глазу в связи с травмой, ожогом, воспалительным процессом, а также при тонографии, гониоскопии и других глазных процедурах.
Анестезия обычно наступает быстрее и бывает более глубокой и продолжительной, чем при трехкратной инстилляции р-ра дикаина.
Рис. 4. Кривая, характеризующая эффективность влиянии глазной лекарственной пленки-пилокарпина (после стрелки) на суточные колебания внутриглазного давления при глаукоме III степени по сравнению с раствором пилокарпина (до стрелки): на оси ординат отложены значения внутриглазного давления (мм. рт. ст.).
ГЛП-пилокарпин применяют в качестве миотического и гипотензивного средства. Максимальное понижение офтальмотонуса наступает через 1,5 часа и остается на этом уровне в течение 4—6 час. Сужение зрачка начинается через 20—30 мин. после введения пленки с пилокарпином, максимальный миоз держится от 2 до
4 час. Длительность миоза 6—8 час. При начальной и развитой глаукоме умеренно повышенное и высокое внутриглазное давление снижалось на 3—15 мм рт. ст. при введении ГЛП-пилокарпина 1 раз в сутки. Наибольший гипотензивный эффект приходится на первые 8—10 час. после закладывания пленки и держится на уровне компенсации в течение суток (рис. 4).
ГЛП-дексаметазон содержат 5 мкг дексаметазона. Пленку применяют при серозных иритах и иридоциклитах, герпетических кератитах и кератоувеитах в стадии рубцевания, аллергических конъюнктивитах, аллергических кератитах, ожогах глаз, посттравматических кератитах и иридоциклитах, а также в послеоперационном периоде после антиглаукоматозных операций, кератопластики, удаления катаракты и при пересадке искусственного хрусталика.
Обобщенные сведения о некоторых ГЛП приведены в таблице.
Таблица. Длительность действия и показания к применению некоторых глазных лекарственных пленок (ГЛП)
| Глазная лекарственная пленка | Длительность действия при однократном применении ГЛП | Показания к применению |
| ГЛП-сульфапиридазин | 24—48 часов | Острый бактериальный конъюнктивит, эрозия и язва роговицы, предоперационная подготовка больных, профилактика бактериальных инфекций при травме, ожоге глаза и в послеоперационном периоде, эпидемический кератоконъюнктивит Коха — Уикса |
| ГЛП-неомицин | 48 часов | Те же |
| ГЛП-канамицин | 24 часа | Те же |
| ГЛП-идоксуридин | 12—24 часа | Заболевания глаз, вызванные вирусом простого герпеса и herpes zoster |
| ГЛП-атропин | 3—5 дней | Для расширения зрачка |
| ГЛП-дикаин | 60—90 мин. | Для местной анестезии глаза |
| ГЛП-пилокарпин | 6—8 часов | Для понижения внутриглазного давления при глаукоме |
| ГЛП-дсксаметазон | 24 часа | Аллергические конъюнктивиты, кератиты, ириты, иридоциклиты, постгерпетические кератиты, ожоги глаз, весенний катар, после операции на глазном яблоке |
Библиография:
Майчук Ю. Ф. Новые лекарственные средства н лекарственные формы для лечения вирусных заболеваний глаз, в кн.: Вирусные заболевания глаз, под ред. К. В. Трутневой и др., с. 117, М., 1977; МайчукЮ. Ф. и д р. Глазные лекарственные пленки, Вестн, офтальм.. Ха 6, с. 73, 1974; Хромов Г.Л. н д р. Первоначальная оценка пролонгирующих свойств биорастворимых полимеров для глазных лекарственных пленок, Хим.-фарм, журн., т. 8, 6, с. 24, 1974, библиогр.
Ю. Ф. Майчук; А. В. Давыдов (техн.).
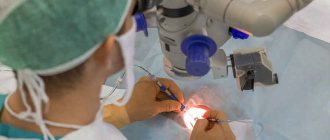
Как проводится оперативное вмешательство
Подготовка к иссечению пленки начинается за сутки, с этого времени запрещено принимать аспирин и другие средства, разжижающие кровь. Операция выполняется скальпелем или лазером.
Последний вариант имеет существенные преимущества:
- лазер прижигает сосуды, исключая кровотечение;
- не требуется накладывать швы;
- реабилитация происходит быстрее;
- болевые ощущения меньше выражены.
Хирургическое или лазерное иссечение происходит под действием местной анестезии. Пленка отрезается до склеры, устранение образования занимает 30 минут.
После операции пациент носит на глазу повязку. Врач назначает специальные капли, исключающие развитие воспалительного процесса.
По окончанию операции больной остается на несколько часов под наблюдением. Если в этот период возникает сильная боль, необходимо сообщить доктору, который назначит обезболивающие средства. На несколько дней запрещено промывание глаз водой.
К сожалению, рецидивы птеригиума частое явление. При возникновении нового нароста следует снова обратиться к врачу.