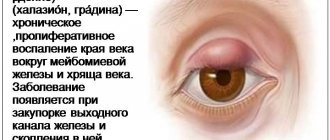
Лейкома (бельмо) представляет собой офтальмологическое заболевание, при котором полностью или частично мутнеет роговица. Помутнение проявляется в виде пятна белого или серого цвета. Чем ближе оно находится к зрачку тем выше вероятность снижения остроты зрения. Рассмотрим почему появляется лейкома, виды патологии, основные методы лечения.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Причины возникновения
Бельмо в глазу может быть врожденным или приобретенным. Установить точную причину получится только при обследовании у офтальмолога. Приобретенная лейкома развивается по таким причинам:
- сифилис;
- герпес;
- туберкулез;
- хламидиоз;
- химическое или термическое повреждение глаза;
- проникающие травмы роговицы;
- язвенные дефекты.
При этом в группу риска входят следующие категории людей:
- работники предприятий, специализирующихся на вредоносных химических веществах, либо связанных с приборами, которые могут нанести механическую травму;
- младенцы, чьи матери заражены герпесом или другими серьезными вирусными болезнями;
- лица, перенесшие всяческие повреждения роговицы;
- люди с иммунодефицитом.
Важно помнить! Лицам, которые входят в группу риска, требуется регулярно проходить осмотр у офтальмолога.
Лимфома: причины и факторы риска
Точные причины лимфомы еще не известны. Тем не менее, врачи определили факторы риска рака лимфатических узлов. Однако в каждом конкретном случае заболевания обычно остается неясным, как развивалась лимфома. Кроме того, факторы риска для различных форм лимфомы различаются.
Химические вещества, радиационное воздействие или вирусы могут способствовать дегенерации клеток и их неспособности к самовосстановлению. Затем дегенерированные лимфоидные клетки накапливаются в лимфатическом узле или другом лимфоидном органе, которые набухают из-за ускоренного деления клеток.
Факторы риска развития лимфомы Ходжкина
Этой форме рака лимфатического узла способствует инфекцирование вирусом Эпштейна-Барр (EBV). Вирус Эпштейна-Барр в основном ответственен за так называемую железистую лихорадку Пфайффера (инфекционный мононуклеоз). Перенесенная инфекция, по данным научных исследований, значительно увеличивает риск возникновения лимфомы Ходжкина. У 50 процентов пациентов вирус EB может быть обнаружен в клетках лимфомы.
В настоящее время также обсуждается вопрос, увеличивает ли ВИЧ-инфекция (вирус иммунодефицита человека) риск возникновения лимфомы Ходжкина. Это кажется вероятным, потому что люди с ВИЧ-инфекцией имеют значительно более высокий риск развития рака из-за ослабленной иммунной системы. Кроме того, химиотерапия или использование лекарств, предназначенных для ослабления иммунной системы (иммунодепрессанты), способствует развитию лимфомы Ходжкина.
Факторы риска развития неходжкинских лимфом
Факторы, играющие роль в развитии лимфомы Ходжкина, имеют значение и для возникновения неходжкинской лимфомы.
Кроме того, воспаление слизистой оболочки желудка , вызванное бактерией Helicobacter pylori, по-видимому, способствует развитию лимфомы, ассоциированной со слизистой оболочкой (MALT = лимфома лимфоидной ткани, ассоциированной со слизистой оболочкой).
У людей с ВИЧ-инфекцией риск развития неходжкинской лимфомы в тысячу раз выше.
Вредные вещества, такие как ароматические углеводороды (например, бензол), химиотерапия, облучение или длительное подавление иммунной системы лекарственными средствами (иммунодепрессантами), увеличивают риск неходжкинской лимфомы.
Виды помутнений роговицы
Лейкома классифицируется в зависимости от расположения пятна на роговице:
- Периферическая. Зрачок не закрывается, зрение не ухудшается.
- Центральная. Зрачок закрывается частично или полностью.
- Тотальная. Бельмо распространяется на все ткани зрительного аппарата, человек может отличить свет и тьму.
- Васкуляризированное бельмо роговицы. Это бельмо, которое сверху покрывается капиллярами.
Также заболевание классифицируется с учетом формы патологического новообразования:
- пятно;
- бельмо;
- окружность с неровными краями.
Опасность лейкомы заключается в том, что она может привести к вытеканию внутриглазной жидкости наружу, в результате чего будет постепенно формироваться рубец.
Классификация липом [ править | править код ]
Различают ряд клинических разновидностей липом:
- периневральная липома окружает нервы (всегда болезненная и тяжело удаляется);
- люмбосакральная липома (растет в спинномозговом канале или возле позвонков, часто сочетается с врожденным недоразвитием последнего);
- липома влагалищ, сухожилий и синовиальной оболочки сустава;
- межмышечные липомы (прорастают сквозь мышцы и возникают вновь в случае неполного удаления липомы);
- миолипома мягких тканей (редко бывает подкожной);
- ангиолипомы (чаще всего встречаются в почках; кожные ангиолипомы встречаются редко, как правило, болеют мужчины зрелого возраста, проявляется как плотный безболезненный подкожный узел на конечностях);
- аденолипома (вариант липомы с компонентами структур потовой железы, тяжело отличить от атеромы).
Признаки
Заболевание сопровождается следующими симптомами:
- воспаление роговицы, сопровождающееся острой болью;
- появление новообразования с мутной структурой, может быть разных форм и размеров;
- глубокое поражение покрывается мелкими кровеносными сосудами;
- если бельмо появилось в результате попадания инфекции, оно имеет высокий бугорок, темный цвет;
- ощущение инородного предмета под веком;
- если рубец образовался возле зрачка, снижается острота зрения;
- повышение внутриглазного давления, приводящее к глаукоме;
- спаечные процессы с внутриглазными структурами;
- постепенное отмирание тканей глаза.
Обратите внимание! Когда патологические ткани преобразуются в рубцовых, больной перестает испытывать болевые ощущения. Однако постоянный дискомфорт не исчезает.
Симптомы и диагностика
Лейкому глаза или помутнение роговицы, как правило, видно визуально невооруженным глазом. Очень редко, когда больные попадают на прием к врачу-офтальмологу на ранних стадиях появления лейкомы. Виной всему бессимптомное течение. К сожалению, беспокоить пациента бельмо начинает лишь на стадии физического перекрытия поля зрения.
Симптомы бельма глаза:
- увеличение светочувствительности;
- появление белесых пятен на роговице любой локализации;
- ухудшение остроты зрения;
- покраснение слизистой;
- слезоточивость;
- ощущение инородного тела, соринки в глазу;
- уменьшение поля зрения;
- размытость, туманность изображения;
- появление разницы в четкости картинки, получаемой правым и левым глазом;
- в месте образования лейкомы роговица теряет блеск, становится матовой, с дальнейшим выпиранием;
- практически отсутствует ночное зрение у пораженного глаза;
- пятно имеет разную толщину, прозрачность, несимметричное расположение, чем-то напоминает облако.
Врачебные диагностические манипуляции:
- визуальный осмотр;
- биомикроскопия;
- проверка остроты зрения;
- осмотр в щелевой лампе;
- диагностика качества рефракции;
- исследование глазного дна;
- биопсия, если необходима;
- офтальмоскопия;
- УЗИ, МРТ, ангиография глаза.
Лечение
Терапия при диагностировании лейкомы назначается с учетом степени тяжести заболевания. Может включать в себя использование медикаментозных препаратов, хирургическое вмешательство.
Средства, рассасывающие рубцы
Такие препараты способствуют устранению патологических тканей, в результате которых образовался рубец. Выпускаются в форме глазных капель, поскольку местное использование повышает эффективность лекарства. Наиболее действенными представителями этой группы считаются: Лидаза, Йодид калия.
Препараты, способствующие регенерации тканей
Эти лекарственные средства ускоряют обменные процессы на поврежденном участке. В результате такого воздействия появляются новые здоровые клетки, улучшается питание роговицы глаза. Для этих целей обычно назначают: Баларпан, Корнерегель, Актовегин.
Хирургические методики
Для устранения лейкомы применяется два метода оперативного вмешательства.
Послойная кератопластика
Суть этой операции заключается в том, что хирург-офтальмолог заменяет поверхностные слои пораженной роговицы трансплантатом, благодаря чему восстанавливается нарушенная острота зрения, глаз имеет привлекательный внешний вид с эстетической точки зрения. При замене роговицы у пациента в полной мере восстанавливаются анатомические особенности роговицы глаза.
Обычно для проведения операции используется оборудование, оснащенное лазером. Перед процедурой пациент проходит полное медицинское обследование. Сама операция проводится под местной анестезией.
Сквозная кератопластика
Такой тип оперативного вмешательства представляет собой полное удаление поврежденной роговицы с последующей сменой ее на донорский материал. процедура должна проводиться только после устранения всех заболеваний глаз в стадии обострения. Перед операцией проводится лабораторная и офтальмологическая диагностика.
Классификация лимфом костной ткани
Онкология выделяет 2 большие группы лимфом: неходжкинские лимфомы и лимфому Ходжкина (другое название – лимфогранулематоз).
Лимфома Ходжкина. Чаще болеют белокожие люди в возрасте от 20 до 40 лет. Опухолевые клетки лимфогранулематоза в большинстве случаев происходят из В-клеток, редко наблюдается малигнизация Т-лимфоцитов. Характерный гистологический признак – это наличие клеток Березовского-Штернберга и клеток Ходжкина, которые являются их предшественниками.
Лимфома Ходжкина подразделяется на 4 гистологических типа:
- лимфогистиоцитарный;
- смешаноклеточный;
- лимфогранулематоз с подавлением лимфоидной ткани;
- нодулярный склероз.
Поражение костей встречается у 25-30% пациентов, костного мозга – у 5%. Его всегда считают IV стадией. Преимущественно страдают кости позвоночника (>50% случаев), затем – ребра, грудина и кости таза. В редких случаях лимфоидная опухоль кости развивается в черепе.
Неходжскинские лимфомы. Это большая группа злокачественных опухолевых заболеваний лимфоидного ростка кроветворения. Болеют неходжкинскими лимфомами люди самых разных возрастов. Некоторые из видов этого недуга чаще встречаются у детей, другие – в пожилом возрасте. В целом они более агрессивные, чем лимфома Ходжкина. Сложность в диагностировании злокачественной лимфомы костной ткани состоит в том, что исходная первичная опухоль может отличаться по клеточному составу от вторичного новообразования. Другой трудностью является частое отсутствие лейкемической картины крови.
К неходжкинским лимфомам относится около 30 видов гемобластозов. Их классификация постоянно обновляется и совершенствуется. Поражение костного мозга при данном виде рака встречается довольно часто, на разных сроках болезни. Возможно развитие лимфом В-, Т- и NK- клеточного происхождения. Самые распространенные виды этой болезни – лимфосаркома и ретикулосаркома. На долю лимфосарком приходится 15% от всех гемобластозов. Для нее характерно быстрое распространение на окружающие и отдаленные ткани и органы. Костный мозг поражается в 20% случаев. Ретикулосаркома чаще образуется в длинных трубчатых костях. Опухоль состоит из гистиоцитов. Ее клиническая картина похожа на лимфосаркому. Развитие происходит стремительно, опухоль метастазирует в отдаленные органы и ткани. Эти процессы проходят для больного очень тяжело, с резким ухудшением общего состояния.
Читайте здесь: Причины аденокарциномы молочной железы:
Осложнения
Главным осложнением лейкомы является частичная или полная слепота. Предотвратить развитие патологического процесса можно, если своевременно начать эффективное лечение. Если же бельмо распространилось ближе к зрачку, имеет значительный размер, то требуется хирургическое вмешательство. Однако операции могут проходить неудачно. В результате этого у пациента наблюдается отторжение трансплантата, перфорация, непредвиденные кровотечения.
Наиболее опасной разновидностью оперативного вмешательства считается сквозная кератопластика. Она может привести к выпадению радужной оболочки, возникновению увеита, стремительному повышению внутриглазного давления. Однако такие осложнения появляются, если операцию проводил неквалифицированный хирург, а в процессе процедуры не соблюдались правила гигиены.
Важно! Перед тем, как записаться на операцию, необходимо узнать о квалификации, стаже работы хирурга-офтальмолога, а также ознакомиться с отзывами людей, перенесших подобную процедуру. Это поможет найти хорошего врача, перенести операцию без неприятных последствий.
Лечебная тактика
Эффективное лечение лейкомы – это хирургическая операция. Она заключается в удалении патологического участка роговицы с последующей пересадкой роговицы, взятой у донора.Реакции отторжения не развиваются при такой операции, так как роговица не имеет сосудов, поэтому иммунокомпетентные клетки не достигают пересаженной роговой оболочки. Данная операция называется кератопластикой. В свою очередь она может быть частичной или полной.
Лейкома, имеющая травматическое или ожоговое происхождение, может лечиться с помощью контактной линзы. Данный способ помогает провести симптоматическое лечение, которое направлено на уменьшение выраженности неприятных клинических проявлений данного заболевания. Однако оно имеет один существенный недостаток – зрение с его помощью восстановить не удается, поэтому приходится прибегать к кератопластике.
Прогноз
Прогноз для небольших новообразований, появившихся в периферической части роговицы преимущественно благоприятный для зрения. Такая лейкома лечится быстро и безболезненно. А вот с бельмом, которое образовалось в центре роговицы, ситуация обстоит по-другому. Это считается серьезной патологией, которая требует хирургического вмешательства.
Прогноз обширной лейкомы, возникшей вследствие термической травмы, зачастую неблагоприятный, поскольку есть вероятность вторичного развития заболевания даже после полного выздоровления.
Полезное видео
Лечение бельма (помутнения роговицы глаза):
Профилактика
Профилактические мероприятия особенно важны для людей, которые уже имеют офтальмологические патологии или перенесли травму глаза. В целом, профилактика лейкомы заключается в соблюдении следующих правил:
- Необходимо своевременно обращаться к доктору после перенесенных травм глазного яблока.
- Проходить профилактические осмотры у офтальмолога не реже, чем 1 раз в год. Особенно это касается лиц, которые уже имеют определенные заболевания зрительного аппарата.
- Лечить системные болезни инфекционного характера, которые могут спровоцировать осложнения на глаза.
Симптомы острого лейкоза
Все типы данного заболевания имеют первую стадию (атаку), ремиссию, рецидивы. Следует учесть, что возможен как первичный, так и повторный рецидив острого лейкоза. Общая сомптоматика заболевания такая:
- опухолевые разрастания в костном мозге;
- тяжелые формы анемии;
- общая слабость с одышкой и головокружениями;
- кровоточивость и изъязвления слизистых (нередки стоматиты, ангины, язвы в пищеводе и кишечнике);
- на коже сыпь;
- увеличение печени, селезенки, лимфоузлов;
- пневмония;
- боль в костях при их поколачивании (вызывают разрастания в них клеток-мутантов);
- сепсис и другие инфекционные осложнения.
Стадия ремиссии наступает, когда в крови уже не обнаруживаются незрелые клетки, в костном мозгу их не выше 5%, а лейкозные разрастания вне костного мозга отсутствуют.
Наиболее опасен и распространен среди детей в возрастной группе 1-6 лет острый лимфобластный лейкоз. Чаще им заболевают мальчики.
Поскольку лимфоциты существуют в формах «В» (отвечает за производство антител) и «Т» (ведет борьбу с чужеродными частицами), лимфобластный лейкоз подразделяется на несколько типов, в каждом из которых мутируют определенные формы лейкоцитов. В процентном отношении лидирует «В»-форма, доля которой 85%. Пик заболеваемости приходится на детей от 3 лет, так как именно в этом возрасте организм активно продуцирует «В»-лейкоциты. «Т»-форма выходит в лидеры у подростков в 14-15 лет, когда вилочковая железа достигает максимальных размеров. На стадии ремиссии при данном типе лейкоза обязательно должна быть в норме спинномозговая жидкость. Выздоровевшим считается ребенок, у которого ремиссия длится 5 лет и более. Выживаемость детей при своевременном и правильном лечении острых лейкозов составляет 80-85%.