В основе физиологии сенсорных систем лежит рефлекторная деятельность. Зрачковый рефлекс — это содружественная реакция обоих зрачков на свет. Его адекватность определяется согласованной деятельностью всех компонентов нервной дуги, состоящей из 4 нейронов и мозгового центра. Глаза не моментально реагируют на вспышку или темноту. Необходимы доли секунды для того, чтобы импульс достиг мозговых участков. Слишком же вялая реакция свидетельствует о патологии на каком-либо этапе рефлекторной цепи.
В норме прямая реакция сужения и расширения зрачковой щели в ответ на колебания освещения вокруг головы человека зависит от адекватной деятельности афферентных и эфферентных нервных волокон. На нее влияет и функционирование центра в оптической коре затылочных полушарий головного мозга.
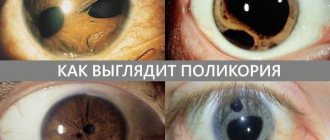
Анатомия глазного яблока и нервов
Дуга зрачкового рефлекса начинается на сетчатке глаза и проходит через несколько нервных участков. Для того чтобы лучше ориентироваться в последовательности движения импульсов к целевой точке, ниже приведена схема анатомического строения глазного анализатора:
- Роговица. Она является первой преградой на пути светового луча. Эта прозрачная структура состоит из плотного ряда клеток, в строении которых преобладает цитоплазма.
- Передняя камера. В ней не содержится жидкости. Эта полость ограничивает спереди зрачковое отверстие.
- Зрачок. Он является дыркой, со всех сторон окруженной радужкой. Именно пигментация последней придает глазам окраску.
- Хрусталик. Он считается второй преломляющей структурой после роговицы. По своей анатомии хрусталик является обоюдовыпуклой линзой, способной менять кривизну благодаря сокращению и расслаблению аккомодационных мышц и цилиарного тела.
- Задняя камера. Она заполнена стекловидным телом, представляющим собой гелеобразную массу, проводящую световые лучи.
- Сетчатка. Это скопление нервных клеток — палочек и колбочек. Первые улавливают свет, вторые определяют цвет предметов вокруг.
- Зрительный нерв. Он проводит аккумулированные палочками и колбочками световые импульсы к зрительному тракту.
- Двугорбые тела. Они являются структурами центральной нервной системы.
- Аксоны, направляющиеся к ядрам Якубовича или Эдингера-Вестфаля. Эти волокна представляют собой афферентный участок безусловного рефлекса.
- Аксоны парасимпатических глазодвигательных нервов к реснитчатому узлу.
- Короткие волокна нейронов цилиарного узла к мышцам, сужающим зрачок. Ними и замыкается рефлекторная дуга.
Путь зрачкового рефлекса
Мышечные волокна радужной оболочки, расположенные кольцеобразно, суживают зрачок, радиальные расширяют его. М. sphincter pupillae et m. ciliaris возбуждаются постганглионарными холинергическими волокнами глазодвигательного нерва (n. n. ciliares breves). Следовательно, этот нерв одновременно суживает зрачок и увеличивает кривизну хрусталика. Расслабление цилиарной мышцы и сокращение радиальной мышцы радужной оболочки вызывается раздражением шейного симпатического ствола. При раздражении глазодвигательного нерва и снижении тонуса симпатического нерва зрачок суживается, а при раздражении симпатического нерва и выключении тонуса глазодвигательного нерва он расширяется.
Зрачковый рефлекс вызывается с рецепторов сетчатки глаза, глазных мышц и при боли. Двигательные реакции обоих глаз имеют содружественный характер.
Что он собой представляет?
В зависимости освещения зрачок человека изменяется: при слабом свете – расширяется, при сильном – сужается.
Нормальная реакция зрачка на свет или фотореакция — это сужение зрачковой щели при обильном поступлении световых фотонов и расширение ее при слабом освещении. Пути зрачкового рефлекса начинаются на светопреломляющих структурах глазного яблока. Улавливаемые светочувствительными клетками сетчатки — палочками и колбочками — фотоны света фиксируются специфическими пигментами и в виде нервных импульсов поступают к зрительному нерву. Оттуда посредством нейромедиаторов по миелинизированным волокнам импульсация переходит в афферентную часть нервного пути. Афферентация заканчивается на уровне среднемозговых ядер Якубовича или Эдингера-Вестфаля. Их также называют добавочными ядерными структурами глазодвигательного нерва. Из покрышки мозгового ствола импульсация через проводящий участок поступает к мышечным волокнам, заставляющим зрачковую щель расширяться и сужаться.
14.1.2. Зрачок. Норма и патология зрачковых реакций
У детей первого года жизни зрачок узкий (2 мм), слабо реагирует на свет, плохо расширяется. В зрячем глазу величина зрачка постоянно меняется от 2 до 8 мм под влиянием изменений освещенности. В комнатных условиях при умеренном освещении диаметр зрачка около 3 мм, причем у молодых людей зрачки шире, а с возрастом становятся уже.
Под влиянием тонуса двух мышц радужки изменяется величина зрачка: сфинктер осуществляет сокращение зрачка (миоз), а дилататор обеспечивает его расширение (мидриаз). Постоянные движения зрачка — экскурсии — дозируют поступление света в глаз.
Изменение диаметра зрачкового отверстия происходит рефлекторно:
- в ответ на раздражение сетчатки светом;
- при установке на ясное видение предмета на разном расстоянии (аккомодация);
- при схождении (конвергенции) и расхождении (дивергенции) зрительных осей;
- как реакция на другие раздражения.
Рефлекторное расширение зрачка может произойти в ответ на резкий звуковой сигнал, раздражение вестибулярного аппарата во время вращения, при неприятных ощущениях в носоглотке. Описаны наблюдения, подтверждающие расширение зрачка при большом физическом напряжении, даже при сильном рукопожатии, при надавливании на отдельные участки в области шеи, а также в ответ на болевой раздражитель в любой части тела. Максимальный мидриаз (до 7—9 мм) может наблюдаться при болевом шоке, а также при психическом перенапряжении (испуг, гнев, оргазм). Реакцию расширения или сужения зрачка можно выработать в качестве условного рефлекса на слова темно или светло.
Рефлексом от тройничного нерва (тригеминопупиллярный рефлекс) объясняется быстро сменяющееся расширение и сужение зрачка при дотрагивании до конъюнктивы, роговицы, кожи век и периорбитальной области.
Рефлекторная дуга зрачковой реакции на яркий свет представлена четырьмя звеньями. Она начинается от фоторецепторов сетчатки (I), получивших световое раздражение.. Сигнал передается по зрительному нерву и зрительному тракту в переднее двухолмие мозга (II). Здесь заканчивается эфферентная часть дуги зрачкового рефлекса. Отсюда импульс на сужение зрачка пойдет через ресничный узел (III), расположенный в цилиарном теле глаза, к нервным окончаниям сфинктера зрачка (IV). Через 0,7—0,8 с произойдет сокращение зрачка. Весь рефлекторный путь занимает около 1 с. Импульс на расширение зрачка идет от спинального центра через верхний шейный симпатический ганглий к дилататору зрачка (см. рис. 3.4).
Медикаментозное расширение зрачка происходит под воздействием препаратов, относящихся к группе мидриатиков (адреналин, фенилэфрин, атропин и др.). Наиболее стойко расширяет зрачок 1 % раствор сульфата атропина. После однократного закапывания в здоровом глазу мидриаз может сохраняться до 1 нед. Мидриатики кратковременного действия (тропикамид, мидриацил) расширяют зрачок на 1—2 ч. Сужение зрачка происходит при закапывании миотиков (пилокарпин, карбахол, ацетилхолин и др.). У разных людей выраженность реакции на миотики и мидриатики неодинакова и зависит от соотношения тонуса симпатической и парасимпатической нервной системы, а также состояния мышечного аппарата радужки.
Изменение реакций зрачка и его формы может быть обусловлено заболеванием глаза (иридоциклит, травма, глаукома), а также возникает при различных поражениях периферических, промежуточных и центральных звеньев иннервации мышц радужки, при травмах, опухолях, сосудистых заболеваниях мозга, верхнего шейного узла, нервных стволов.
После контузии глазного яблока может возникнуть посттравматический мидриаз как следствие паралича сфинктера или спазма дилататора. Патологический мидриаз развивается при различных заболеваниях органов грудной и брюшной полости (сердечно-легочная патология, холецистит, аппендицит и др.) в связи с раздражением периферического симпатического пупилломоторного пути.
Параличи и парезы периферических звеньев симпатической нервной системы вызывают миоз в сочетании с сужением глазной щели и энофтальмом (триада Горнера).
При истерии, эпилепсии, тиреотоксикозе, а иногда и у здоровых людей о. Ширина зрачков изменяется независимо от влияния каких-либо видимых факторов через неопределенные промежутки времени и несогласованно в двух глазах. При этом другая глазная патология может отсутствовать.
Изменение зрачковых реакций является одним из симптомов многих общесоматических синдромов.
В том случае, если реакция зрачков на свет, аккомодацию и конвергенцию отсутствует, то это паралитическая неподвижность зрачка вследствие патологии парасимпатических нервов.
Методы исследования зрачковых реакций описаны в главе 6.
- < Назад
- Вперёд >
Как происходит проверка?
Зрачковая реакция на свет изучается в офтальмологических клиниках или в кабинетах физиотерапии. Ее демонстрация становится возможной с помощью специальной лампы, подающей пульсирующий свет с разной частотой и силой. Под влиянием световых лучей нервы, проводящие импульсацию, возбуждаются и доктор регистрирует рефлекторные движения. С помощью этой же методики изучается конвергенция и дивергенция. Их адекватность свидетельствует о полноценном бинокулярном зрении. Перед началом исследования необходимо учесть и сопутствующий медикаментозный анамнез. Если диагностика проводится у человека, злоупотребляющего психоактивными веществами, находящегося в состоянии алкогольного опьянения или имеющего отягощенный неврологический анамнез, следует заранее сделать поправку на эти особенности. Механику проверки, границы нормальных и патологических результатов изучает физиология.
Границы нормы
Изменение диаметра при нормальном зрении происходит синхронно, в другом случае диагностируется патология.
Реакция зрачков на увеличение или уменьшение интенсивности свечения должна быть двусторонней и синхронной. Допускается незначительная разница в диаметре, если у человека ранее была диагностирована односторонняя миопия или гиперметропия. Эти медицинские термины обозначают близорукость или дальнозоркость на один глаз. У таких больных пораженное глазное яблоко должно улавливать немного меньше или больше света, таким образом регулируя количество фотонов, поступающих на сетчатку. У здоровых зрачковый диаметр варьирует в границах 1,2—7,8 мм. У кареглазого человека это значение всегда будет выше, поскольку темный пигмент меланин дополнительно защищает сетчатку от чрезмерной инсоляции.
Выявление патологии
В научной публикации д. м н. Фоменко В. Н. «Математические модели зрачковых реакций глаза человека» идет речь о специальной науке — пупиллометрии. В ней же рассматривается возможность построения графиков и моделей, с помощью которых можно будет изучать динамику реакции у отдельно взятых индивидов.
Глазные рефлексы необходимо проверять при каждом плановом посещении офтальмолога. Это важно для профилактики тяжелых заболеваний и осложнений, которые они влекут за собой. Во время диагностического поиска, когда мышечный аппарат, приводящий в движение радужку вокруг зрачковой щели, откликается на нейромедиаторы в нервно-мышечном синапсе, происходит ожидаемая реакция. Если она недостаточная, это свидетельствует о нарушении на каком-то этапе дуги. К патологиям относятся нейромышечная дисфункция, рассеянный склероз, доброкачественные или злокачественные новообразования. Полное отсутствие реакции свидетельствует о тяжелой стадии болезни. Неадекватным может быть реагирование на внешнее освещение у людей, страдающих наркоманией или употребляющих медикаментозные средства, содержащие алкалоиды или атропин.
Причины ослабления или отсутствия реакции роговицы
Слабая или нулевая реакция роговицы на внешнее воздействие может быть обусловлена множеством заболеваний и аномальных состояний организма. Невозможно поставить диагноз только по результату одного этого теста, но он является важной основой для дополнительного неврологического обследования. Как правило, после исследования, в зависимости от результатов, можно предполагать следующие патологии:
- При отсутствии реакции специалист может поставить предварительный диагноз – деформация варолиевого моста. Варолиев мост – это один из отделов головного мозга, который относится (вместе с мозжечком) к заднему мозгу. Его функция состоит в том, чтобы передавать информацию из спинного мозга в головной. Он управляет лицевым и тройничным нервами.
- При снижении рефлекса в сторону органов слуха можно предполагать наличие невриномы слухового нерва. Это доброкачественная опухоль, которая проявляется снижением слуха в одной из половин лица, болезненными ощущениями и нарушением функции глотания. Опухоль удаляют хирургически или при помощи радиотерапии. Иногда невринома требует лишь наблюдения.
- Необязательно нарушение реакции роговицы на прикосновение является результатом внутренних патологий. Корнеальный рефлекс может быть снижен или вовсе пропасть и в том случае, если пациент в больших количествах принимает лекарства, которые обладают очень мощным седативным свойствам. К таким средствам относятся бензодиазепины, барбитураты, некоторые нейролептики и антидепрессанты, а также алкоголь. Также на рефлекс могут влиять противорвотные средств и анальгетики.
- При черепно-мозговой травме врач может выявить как оживление, так и угнетение реакции. В первом случае наблюдаются улучшения и возможен скорый выход из комы, второй случай более тяжёлым: обыкновенно угнетение наблюдается при переломе височной кости.
Проводящие пути зрачкового и роговичного рефлексов
При любом изменении нормальной реакции роговицы на внешнее раздражение срочно требуется помощь врача, поскольку это может быть симптомом тяжелого заболевания. Не стоит медлить с помощью и проводить все необходимые процедуры как можно быстрее.
Лечение отклонений
Значение зрачкового рефлекса трудно переоценить, поскольку он сигнализирует о многих тяжелых патологиях. Если эта функция нарушена вследствие прогрессии доброкачественной или злокачественной опухоли, пациенту показана нейрохирургическая операция. Если же причиной стала аневризма сосуда, необходимо выполнить ангиографию, после которой произвести пластику пораженной артерии. В более легких случаях, когда к дисфункции приводят дефицит нейромедиаторов или патологии синапсов, предпринимается медикаментозное лечение. При миастении используют антихолинэстеразные препараты, уменьшающие количество фермента холинэстеразы, являющегося главным звеном патологической цепи. Пациентам с неврологическими нарушениями рекомендуется физио- и психотерапия.