Гематурия — кровь в моче, иными словами, присутствие в ней эритроцитов. Идёт ли речь о патологическом процессе или нет? Могут ли эритроциты содержаться в моче в норме и в каком числе? Однозначный ответ на этот вопрос дать сложно. Специалисты полагают, что единичные эритроциты в моче являются нормой, однако дети, у которых такое явление наблюдается регулярно, должны находиться под пристальным наблюдением лечащего врача с обязательным клиническим обследованием, длящимся несколько месяцев.
Гематурия как ИМС (или изолированный мочевой синдром у детей)
Гематурию часто рассматривают в качестве проявления ИМС. При этом учитывают то, насколько она выражена, а также её сочетание с другими патологическими отклонениями, которые могут встречаться в анализе мочи — прежде всего, с протеинурией (наличием белковых структур).
В зависимости от того, насколько выражен процесс, принято говорить о микро- и макрогематурии. Если у больного макрогематурия (в моче много красных кровяных телец), моча становится буро-красной, похожей на мясные помои. Если же у пациента наблюдается микрогематурия, цвет жидкости не меняется, но при микроскопическом исследовании можно обнаружить разные степени гематурии.
Появилось свободное время?
Тогда используй его! Получи дополнительное образование!
Также специалисты выделяют:
- выраженную гематурию (когда в поле зрения лаборанта попадают более 50 красных кровяных клеток-эритроцитов);
- умеренную гематурию (в поле зрения находятся от 30 до 50 эритроцитов);
- незначительную (от 10 до 15 красных кровяных телец в поле зрения).
Гематурию различают и по времени. Если, например, у больного есть камень в мочеполовой системе, и он начинает двигаться, может возникнуть кратковременная гематурия. Существует и болезнь Берже — как разновидность сложной нефропатии, когда гематурия приобретает интерметтирующую форму. Кровь в моче может присутствовать постоянно, с разной степенью выраженности, в течение нескольких месяцев или даже лет. Такая клиническая картина, обычно, наблюдается при ряде заболеваний почек:
- гломерулонефритах;
- нефритах наследственного характера;
- дисплазических изменениях органов.
Гематурия может протекать бессимптомно, особенно если речь идёт о наследственных патологиях. Иногда она сопровождается дизурическими расстройствами или болью (например, при почечных коликах).
Различают внепочечные и почечные формы гематурии. Если в моче присутствуют «изменённые» эритроциты, это далеко не всегда означает почечную этиологию гематурии. Морфологические структуры красных кровяных телец часто зависят от того, какова осмоляльность мочи и в течение какого времени в ней находится осадок.
Безусловно, иногда «неизменённые» эритроциты могут иметь и почечное происхождение. Так, некоторые формы гломерулонефрита часто сопровождаются разрывами базальных мембран. Некоторым видам геморрагических лихорадок часто сопутствуют тяжёлые поражения почек с тромбогеморрагическим синдромом.
Если гематурия имеет почечное происхождение, принято различать её клубочковые и канальцевые разновидности. Имеет гематурия почечную природу или нет, достоверно показывает фазово-контрастное исследование осадка мочи под микроскопом.
При повреждении гломерулярной капиллярной структуры почек принято говорить о клубочковой гематурии — как клиническом проявлении изолированного мочевого синдрома невоспалительного характера. Что касается канальцевой гематурии, её наблюдают как при врождённых и приобретённых патологиях различных органов и их систем.
Появилось свободное время?
Тогда используй его! Получи дополнительное образование!
Общий анализ мочи
Для качественного исследования мочи используется ее утренняя порция. При общем анализе мочи определяются ее прозрачность, цвет, запах, уровень рН, относительная плотность, наличие белка, лейкоцитов, эритроцитов, цилиндров, клеток эпителия, солей (уратов, оксалатов, фосфатов) и др.
Прозрачность определяется зрительно. Мочу помещают в пробирку или цилиндр из прозрачного стекла и оценивают прозрачность в проходящем свете. Нормальная моча прозрачна. При длительном стоянии в ней наблюдается образование облачка слизи. Непрозрачность мочи отмечается в случае содержания в ней примесей солей, большого количества слизи, клеточных элементов, бактерий или липидов.
Причина помутнения мочи определяется при микроскопическом исследовании ее осадка или химическим анализом.
1. Если после подогревания на спиртовке 2—3 мл налитой в пробирку мочи муть исчезает, то в пробе содержится большое количество уратов (уратурия).
2. Если после подогревания порции мочи муть сохраняется, а при добавлении нескольких капель уксусной кислоты исчезает, определяется фосфатурия.
3. Если при добавлении кислоты исчезновение мути сопровождается шипением, значит, в моче присутствуют карбонаты.
4. Если муть исчезнет с добавлением разведенной соляной кислоты, то в моче содержится большое количество оксалатов (оксалурия).
5. Если моча становится прозрачной при добавлении к ней концентрированного раствора калиевой щелочи, в моче находятся кристаллы мочевой кислоты.
6. Если помутнение исчезает при добавлении к 2—3 мл мочи эфира, то в моче содержатся липиды (липурия).
Цвет
определяется путем осмотра мочи в отраженном и проходящем свете. В норме у новорожденного моча почти бесцветная. На 2—3-й день после рождения она приобретает янтарно-коричневый цвет, что связано с выделением большого количества уратов. У детей младшего возраста цвет мочи соломенно-желтый, в более старшем возрасте окраска ее меняется от соломенной до янтарно-желтой. Нормальная окраска мочи зависит от присутствия в ней урохрома. При заболеваниях печени, сердца, гемолитических состояниях, гипертиреоидозе, а также при состояниях, ведущих к уменьшению количества мочи (таких как лихорадка, рвота, понос, усиленное потоотделение, токсикоз и др.), наблюдается гиперхромурия. Слабоокрашенная моча (гипохромурия) характерна для полиурии при хронической почечной недостаточности, сахарном и несахарном диабете и др. Цвет мочи может изменяться в зависимости от патологического процесса, применения лекарственных препаратов (табл.), а также в ответ на некоторые продукты питания (свеклу, морковь, чернику).
Запах.
В норме моча издает слабый ароматический запах, обусловленный содержанием в ней летучих жирных кислот и других веществ. Более резкий запах связан с наличием в моче уриноида. При диабете в моче присутствует ацетон, ощущается запах гнилых яблок. При аммиачном разложении мочи от нее исходит запах аммиака. На характер запаха влияет содержание выделяющихся с мочой лекарственных веществ.
Таблица
Изменение цвета мочи в зависимости от различных причин
| Цвет мочи | Причины изменения цвета мочи |
| Бесцветный | Разбавление, диабет, прием диуретиков или алкоголя |
| Молочно-белый | Гнойные заболевания мочеполового тракта, хилурия |
| Оранжевый | Лихорадка, повышенное потоотделение, концентрированная моча |
| Красноватый | Макрогематурия, гемоглобинурия |
| Темно-желтый, иногда с зеленовато-бурым оттенком | Выделение с мочой желчных пигментов при паренхиматозной или механической желтухе |
| Зеленовато-желтый | Большое содержание гноя |
| Грязно-синий или зеленый | Гниющая моча при тифе или холере |
| Темно-коричневый, коричнево-красный или желтый | Сверхконцентрированная моча, острые лихорадочные состояния, билирубинурия |
| Коричневый, коричнево-черный или черный | Кровотечение в мочевом тракте (при кислой моче), гемоглобинурия, порфирия, метгемоглобинурия |
| Таблица Изменение цвета мочи при приеме лекарственных препаратов | |
| Цвет мочи | Лекарственные препараты |
| Красный | Антипирин, амидопирин, сантонин (при щелочной реакции мочи) |
| Розовый | Ацетилсалициловая кислота в больших дозах |
| Коричневый | Фенол, крезол, лизол, медвежье ушко, активированный уголь |
| Темно-бурый | Санол, нафтол |
рН реакция мочи.
При общем анализе уровень рН мочи ориентировочно устанавливается с помощью лакмусовых бумажек. Для определения реакции берется только свежая моча. При стоянии мочи из нее выделяется С02, и рН сдвигается в щелочную сторону. Реакцию мочи определяют при одновременном использовании двух видов лакмусовой бумажки — синей и красной. Возможны следующие результаты:
• синяя лакмусовая бумажка краснеет, красная не изменяет цвета — кислая реакция;
• красная лакмусовая бумажка синеет, синяя не изменяет цвета — щелочная реакция;
• оба вида бумажки не изменяют цвета — нейтральная реакция;
• оба вида бумажки меняют цвет — амфотерная реакция.
Более точно рН можно определяют с помощью электрометрического рН-метра. Кислотность мочи у детей повышается при почечной недостаточности, диабете, туберкулезе почек, лейкемии и других заболеваниях, ведущих к ацидозу. Сдвиг реакции мочи в сторону щелочности отмечается при рвоте (в связи с потерей ионов хлора), при рассасывании отеков, растительной пище и состояниях, ведущих к развитию в организме алкалоза.
Относительная плотность.
Определяется специальными ареометрами, называемыми урометрами. На шкале урометра нанесены деления от 1,000 до 1,060. На урометре также указывается, на какую внешнюю температуру окружающей среды рассчитана градуировка. Обычно это 15 °С. Если температура исследуемой мочи не совпадает с температурой, на которую рассчитан урометр, после измерения относительной плотности делают поправку: на каждые 3 °С прибавляют или вычитают 0,001 в зависимости от того, выше или ниже 15 °С температура мочи. Для определения относительной плотности мочу медленно наливают в узкий цилиндр, не вызывая образования пены. Цилиндр устанавливают строго вертикально на устойчивый стол, и в мочу осторожно погружают урометр. Когда погружение урометра заканчивается, его слегка подталкивают сверху, но так, чтобы остающаяся над жидкостью часть была сухой. После прекращения колебаний урометра отмечают относительную плотность мочи по делению на шкале урометра, совпадающему с нижним мениском. При наличии в моче сахара или белка для получения окончательного значения относительной плотности необходимо сделать поправку. Каждый процент сахара увеличивает плотность мочи на 0,004, а каждые 3% белка — на 0,001. Так, если содержание белка в моче превышает 3%, из полученной относительной плотности мочи вычитают поправку на основании приведенных ниже данных.
Определение относительной плотности мочи с помощью ареометров — довольно простой и достаточно точный для практических целей метод. Однако у детей, особенно раннего возраста, не всегда удается собрать нужное количество мочи, с тем чтобы в нее можно было погрузить ареометр. В таких случаях часто прибегают к разведению мочи дистиллированной водой в 2 или 3 раза, и установленный показатель относительной плотности разведенной мочи умножают на степень разведения. Показатели относительной плотности мочи имеют большое значение для клиники, поскольку позволяют врачу судить о способности почек концентрировать и разводить мочу. Относительная плотность мочи зависит от концентрации растворенных в моче веществ. Относительная плотность первичной мочи такая же, как и плазмы, — 1,010, а плотность окончательной мочи может колебаться от 1,001 до 1,040. При нарушении функции почек концентрировать и разводить мочу (что наблюдается при нефритах и других заболеваниях), относительная плотность мочи становится близкой к плотности плазмы или такой же. Разница между самым низким и самым высоким удельным весом, не менее 10 (1010—1020), является показателем нормальной концентрационной способности почек. При показателях относительной плотности мочи ниже 1010 диагностируют гипостенурию, а в пределах разницы меньше 10 — изостенурию. У новорожденных и детей первого года жизни наблюдается физиологическая гипо- и изостенурия. В более старшем возрасте относительная плотность утренней порции мочи может достигать 1,020— 1,025. Однако для определения истинной функциональной способности почек необходимо многократное исследование относительной плотности мочи в течение 7—10 дней. С этой целью при подозрении на заболевание паренхимы почек и снижение их функции ставят специальные пробы на разведение и концентрацию.
Микроскопическое исследование осадка мочи.
Исследование мочевого осадка имеет большое значение для диагностики многих заболеваний почек и мочевыводящих путей, позволяет судить о форме и фазе болезни, контролировать эффективность проводимого лечения. Элементы мочевого осадка разделяют на две группы: органический осадок и неорганический. Наиболее важную информацию для клинической практики получают при исследовании органического осадка. В его состав входят эритроциты, лейкоциты, цилиндры и эпителиальные клетки. Неорганический осадок можно представить в виде кристаллических или аморфных частиц солей фосфатов, оксалатов, уратов, мочевой кислоты. Для исследования мочевого осадка используют ориентировочные, количественные и специальные методы. При обычном общем анализе мочи с помощью микроскопии можно получить лишь ориентировочное представление о составе и количественных отношениях мочевого осадка. Для исследования мочевого осадка при обычном анализе в центрифужную пробирку помещают 10—15 мл мочи и центрифугируют 5 минут при 1000—1500 об/мин. Затем надосадочную жидкость сливают, а осадок перемешивают с 0,5 мл мочи, наносят на предметное стекло тонким слоем и рассматривают под микроскопом на среднем увеличении. При этом отмечаются характер и количество форменных элементов в поле зрения. Если указывают на единичные элементы, значит, элемент встречается не в каждом поле зрения. Для большей достоверности условия анализа стандартизируют, т.е. всегда берут одно и то же количество мочи, центрифугируют при одном и том же числе оборотов в минуту в течение одинакового времени и осадок рассматривают при одном и том же увеличении. Мочу необходимо исследовать не позже чем через 1 ч после выделения, так как при стоянии ее клетки разрушаются вследствие аммиачного разложения, изменяющего рН.
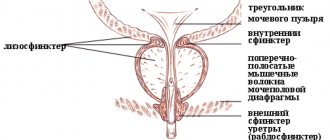
Эритроциты.
В моче здорового человека при обычном анализе они не выявляются или обнаруживаются единичные элементы. При гломерулонефрите, туберкулезе, поликистозе почек, опухоли почек, геморрагическом васкулите, коллагенозах, воспалении мочевого пузыря и других заболеваниях эритроцитов в моче может быть значительное количество. Различают макро- и микрогематурию. При макрогематурии уже макроскопически можно отметить, что цвет мочи изменен. Из-за присутствия в моче большого количества эритроцитов она становится красной, или цвета мясных помоев. При микрогематурии эритроциты обнаруживаются только путем микроскопии осадка. Проникновение эритроцитов в мочу при гломерулонефритах, интоксикациях обусловлено повышенной проницаемостью клубочковых капилляров и их разрывами. При воспалительных заболеваниях мочевых путей, камнях лоханок, мочеточников, мочевого пузыря эритроциты попадают в мочу из поврежденных слизистых оболочек. Эритроциты, проникающие в мочу из клубочковых капилляров, проходя по канальцевой системе нефрона, часто теряют гемоглобин и под микроскопом выглядят пустыми («тени эритроцитов», «выщелоченные эритроциты»), тогда как эритроциты из слизистых оболочек содержат гемоглобин и оцениваются как «свежие эритроциты». При сборе мочи порциями (двухстаканной и трехстаканной пробах) во время одного мочевыделения можно с большой вероятностью выяснить, из какого сегмента мочевыводящей системы исходит гематурия. Так, при гематурии из уретры могут быть сгустки крови в первой порции мочи. Если гематурия обусловлена острым воспалением слизистой оболочки, камнем или другими заболеваниями мочевого пузыря, больше крови будет выделяться с последней порцией мочи. При гематурии, связанной с повреждением мочеточника, иногда обнаруживаются фибринные слепки, по форме соответствующие просвету мочеточника. Если гематурия при диффузных заболеваниях почек, выделяемая моча окрашена равномерно.
Лейкоциты.
В моче здорового человека они могут быть единичными в поле зрения. Обнаружение 5—7 лейкоцитов в каждом поле зрения говорит о воспалительном процессе в мочевыводящих путях. Однако при этом всегда должно быть исключено попадание лейкоцитов в мочу из наружных половых органов, что бывает при фимозе, баланите и баланопостите у мужчин (мальчиков) и вульвовагините у женщин (девочек). Двух- и трехстаканная пробы широко используются при лейкоцитуриях.
Цилиндры.
В моче они могут быть в виде гиалиновых, зернистых, эпителиальных и восковидных слепков. Все они могут образовываться при патологических состояниях в почках. Цилиндры в моче здорового человека встречаются редко. Часто они обнаруживаются при количественных методах исследования мочевого осадка. Как правило, это гиалиновые цилиндры, представляющие собой свернувшийся в просвете канальцев белок. Эпителиальные цилиндры свидетельствуют о поражении почечной паренхимы и состоят из склеившихся эпителиальных клеток почечных канальцев. При более выраженном дистрофическом процессе в почках появляются зернистые и восковидные цилиндры. Это слепки отторгнувшихся клеток канальцевого эпителия, подвергнувшегося жировой дегенерации. Кроме того, в осадке мочи можно обнаружить цилиндры, образовавшиеся из форменных элементов, гемоглобина, метгемоглобина крови. Основу таких цилиндров обычно составляет белок.
Цилиндроиды
— это похожие на гиалиновые цилиндры образования, состоящие из кристаллов солей мочекислого аммония, слизи, лейкоцитов, бактерий. Обнаруживаются цилиндроиды в фазе выздоровления при остром гломерулонефрите. От гиалиновых цилиндров они отличаются неоднородностью структуры.
Неорганический осадок.
Избыточное выделение элементов неорганического осадка с мочой может привести к образованию в мочевых путях камней. Уратурия — повышенное выделение с мочой мочекислых солей. Наблюдается в первые дни жизни новорожденных. Из-за значительного количества уратов моча новорожденных может иметь кирпично-красный цвет. Большой распад клеточных элементов у новорожденных часто приводит к образованию мочекислого инфаркта, который к концу первой недели жизни проходит. Уратурия у детей старшего возраста может быть связана с употреблением в пищу большого количества мяса, может возникнуть при мышечном переутомлении, лихорадочных состояниях. Гиперуратурия может обусловливаться наследственной гиперурикемией, что особенно выражено при синдроме Леша—Нихана. Оксалатурия — повышенное выделение с мочой щавелевокислого кальция, может быть связано с употреблением пищи, богатой щавелевой кислотой. К продуктам такого рода относятся щавель, шпинат, томаты, зеленый горошек, фасоль, редис, чай, кофе и др. Причиной оксалатурии бывает и патологический процесс в организме ребенка, сопровождающийся распадом тканей (дистрофия, туберкулез, диабет, бронхоэктатическая болезнь, лейкоз и др.). Оксалатурия известна также как наследственное заболевание, часто осложняющееся почечнокаменной болезнью и хроническим пиелонефритом. При выраженной оксалатурии содержание оксалатов в суточной моче в 3—4 раза и более превышает допустимую величину (норма 8—10 мг%). Фосфатурия — увеличенное выведение с мочой солей фосфатов, выпадающих в осадок в щелочной моче. Наблюдается при приеме в пищу продуктов растительного происхождения (овощей, фруктов и др.), а также при воспалительном процессе в слизистой мочевых путей, когда происходят бактериальное брожение и ощелачивание мочи. Фосфатурия может явиться причиной образования камней мочевого пузыря.
Количественная оценка элементов мочевого осадка. Определение в осадке количества эритроцитов, лейкоцитов, цилиндров, клеток Штерн-геймера—Мальбина, активных лейкоцитов имеет диагностическое и дифференциально-диагностическое значение.
Обновлено: 2019-07-09 23:47:26
- Для диетических целей можно использовать кисели, приготовленные из фруктово — ягодных сиропов, соков, а в некоторых случаях —
- Существуют тесты научные, т. е. для экспериментальных исследований, но существуют также психологические тесты, предназначенные для психотренинга, коррекции
- Лечебный массаж — это массаж, который применяется для ускорения восстановления функций органов и систем организма при их заболеваниях и травмах
- В массовой физической культуре широко используется оздоровительная ( ускоренная ) ходьба: при соответствующей скорости ( до 6, 5 км / ч
- Лабораторные исследования имеют очень большое значение не только для постановки диагноза, но и для контроля за характером течения заболевания,
- В рациональном питании по существу используются все пищевые продукты, которые освоило за свою историю человечество. Все они обладают определенными
Как возникает почечная гематурия?
Единого мнения по поводу патогенетического процесса этого явления не выработано до сих пор. Безусловно, эритроциты могут оказаться в моче только проходя капиллярное русло, поэтому гематурию при наличии почечной патологии всегда связывают с механизмами повреждения капилляров клубочков почек. Если у больного наблюдается микрогематурия, это означает, что красные кровяные клетки миновали поры высокопроницаемых базальных мембран и оказались в моче. Макрогематурия часто обусловлена некрозом гломерулярных почечных петель.
Более вероятная версия, согласно которой эритроциты проникают через стенки капилляров — это высокое давление в клубочках почек. По причине высокого давления эритроциты легко меняют свою формы и проходят через капиллярные стенки. Также проницаемость для эритроцитов обеспечивают дефекты базальных мембран. Это характерно для иммуновоспалительных процессов, когда стенки капилляров поражены.
Таким образом, природа гематурии не выяснена до конца, однако для врачей важно знать, в каком месте она возникает: в канальцах или клубочках почек. Благодаря дисморфизму красных кровяных телец, который чётко просматривается при фазово-контрастном микроскопическом исследовании, появляется возможность понять, с какой гематурией приходится иметь дело (почечной или внепочечной).
Появилось свободное время?
Тогда используй его! Получи дополнительное образование!
Показатель гипохромурии в анализе мочи у грудничка что это и почему меняется цвет урины у ребенка?
Общий анализ мочи является неотъемлемой частью исследования состояния здоровья человека. Этот легкий и недорогой способ диагностики дает основания врачу для установления диагноза и назначения лечения или направления больного на сдачу дополнительных анализов. Расшифровкой результатов обязан заниматься специалист, но и родители по цвету, запаху, прозрачности и примесям в урине могут заподозрить проблемы и отвести кроху на осмотр.
Важно учитывать все факторы, характеризующие мочу, а не только изменение ее цвета. Часто гипохромурия объясняется неправильным забором или обильным питьем перед сдачей анализа
Также некоторые продукты питания или препараты способны спровоцировать окрашивание урины.
Методы диагностики гематурии
Когда процесс протекает бессимптомно, его диагностика затруднена, однако предварительный диагноз можно установить с помощью анамнестических данных. Например, больной может рассказать об устойчивом болевом синдроме в прошлом либо дизурических явлениях с подъёмами температуры.
Постановку диагноза всегда целесообразно начинать с подробного сбора анамнеза. Важно выяснить момент «дебюта» гематурии и обстоятельства её появления. Если она появилась в детстве, вероятнее всего, это последствия наследственного заболевания. Следует уточнить у пациента, постоянна ли у него гематурия или же возникает периодически, вместе с каким-нибудь фоновым заболеванием. Большое значение имеет и протеинурия, особенно при условии её постоянного присутствия в моче: такой симптом свидетельствует о её почечной природе.
Кроме того, необходимо провести:
- двухстаканную пробу;
- осмотр наружных половых органов;
- взятие мазка для микроскопического исследования;
- соскоб на энтеробиоз;
- вульвограмму или уроцитографическое обследование;
- УЗИ.
Для уточнения диагноза назначают внутривенную урографию либо реносцинтиграфию.