Ощущения пациента после операции
Многих беспокоит вопрос: после того, как удалена катаракта: боль в глазу — это нормальное явление или признак патологии? В первые дни после манипуляции поврежденные ткани закономерно подают болевые сигналы нервной системе. Во время операции проводится микроскопический прокол роговицы, вводится сверхтонкая игла. Через нее подается ультразвук и разрушается помутневший хрусталик. Раздробленные частицы извлекаются, устанавливается искусственная линза. Если удаляется запущенная катаракта, боль в глазу будет ощутимее — для дробления плотных образований применяется ультразвук большей мощности. Организму необходимо время, чтобы восстановиться.
После катаракты болит глаз и голова
ВНИМАНИЕ! Перед тем как задать вопрос, рекомендуем Вам ознакомиться с содержанием раздела «Часто задаваемые вопросы» . Велика вероятность, что там Вы найдете ответ на свой вопрос прямо сейчас, не тратя время на ожидание ответа от врача–консультанта.
24 июля 2020 года
Здравствуйте! Не могли бы ответить; У моей мамы, спустя год после замены хрусталика, то бишь сейчас – начала сильно болеть голова в районе оперированного глаза, и постоянная течь из него. В чем причина, и как это лечить? Спасибо заранее! С уважением — Сергей —
17 августа 2020 года
Отвечает Молебная Оксана Васильевна :
Для того, чтобы лечить, нужно знать, что лечить. Наличие искусственного хрусталика может только предполагать возможность возникновения заболеваний, связанных с ним. Но, в то же время, он может не иметь никакой связи с возникшим заболеванием. Поэтому, посетите офтальмолога для установления причины настоящих жалоб.
24 июня 2010 года
Добрый день! Мне 39 лет.Месяц назад мне сделали операцию по замене хрусталика (факоэмульсификация), диагноз катаракта, но зрение восстановилось с 0,2 до 0,5 и нет четкости , зрачек на прооперированом глазу шире.Что кололи для расширения зрачка не знаю.Скажите,как долго идёт восстановительный процесс,и что нужно делать для того чтоб сузить зрачек?Заранее спасибо!
30 сентября 2010 года
Отвечает Козина Екатерина Николаевна :
Трудно дать ответ на Ваш вопрос, не зная причин катаракты и особенностей хода операции. Есть вероятность, что причиной низкого зрения является широкий зрачок. Обсудите эту проблему с лечащим врачом. При нормальном ходе послеоперационного периода к месяцу зрительные функции стабилизируются, глаз восстанавливается.
14 мая 2010 года
Добрый день! Моему отцу дали направление на операцию по удалению катаракты.Но сейчас у него воспален (краснеет) глаз, на котором необходимо делать операцию.2 месяца капали всевозможные капли, мазали мазями пили таблетки (в т.ч. антибиотики).Ничего не помогаем.На время красноты с глаза уходит, но через несколько дней опять появляется.Порекомендовали пройти полное обследование у всех врачей (кардиолог, окулист, лор, стоматолог, ревматолог, психиатр, невропатолог, терапевт).Прошли.Сдали анализы.Никаких отклониний не обнаружили.Подскажите на что еще можно обратить внимание, какие анализы сдать?Заранее спасибо!
23 июня 2010 года
Отвечает Аверьянова Оксана Сергеевна :
Вам необходимо проверить проходимость слёзных путей — это простая манипуляция. которые легко может провести врач-офтальмолог. Если в пожилом возрасте имеет место хроническое воспаление слизистой оболочки глаза — то наиболее классическая причина — воспаление слёзных канальцев либо непроходимость слёзных путей.
10 ноября 2014 года
Здравствуйте. Мне сделали операцию катаракты на левом глазу.Первую неделю глаз видимо восстанавливался после операции,видел плоховато,но через неделю,последующие три недели видел отлично. Потом появился туман и резь. Я обратился в центр, где мне делали операцию,там сказали,что появились частички от старого хрусталика и они попали под роговицу.Надо удалять и притом срочно.Через два дня мне этот же хирург,который делал операцию катаракты удалил эти остатки и приписал мне капли Баларпан,Тобрадекс,Индоколир,Тималол. Прошло уже 5 дней,а туман на этом глазу сохраняется. В течение дня,когда меньше,когда больше. Будьте добры ответьте,как долго это будет происходить. Спасибо.
12 ноября 2014 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Вячеслав. Ощущение тумана на оперированном глазу может быть связано с наличием воспаления, повышенным внутриглазным давлением или нарушением прозрачности роговицы. Вы должны находиться под наблюдением Вашего офтальмолога и неукоснительно выполнять предписания по лечению. Желаю выздоровления!
27 февраля 2020 года
добрый день. Моему отцу заменила хрусталик, У него сахарный диабет 2 типа. Он принимает метформин850мг. и глибенкламид 5мг. Сахар всегда после лекарств был в норме. После операции прошло 5 месяцев, и все эти 5 месяцев сахар держится 12-14. может ли это быть связано с операцией. спасибо
02 марта 2020 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Ирина. Втечение 1 мес после операции на уровень гликемии могут влиять капли Дексаметазон, которые назначают в послеоперационном периоде.Через 5 мес. повышение уровня сахара в крови связано с декомпенсацией сахарного диабета. Обратитесь к эндокринологу для коррекции лечения. Желаю здоровья!
24 ноября 2014 года
Добрый день! Моей маме сделали операцию по замене хрусталика (застарелая катаракта). Зрение улучшалось очень медленно. Прошел 1 месяц. В таблице для проверки зрения видит только верхнюю строку. Врач сказал, что глаз практически уже в нормальном состоянии. Почему не улучшается зрение ответить не смог. Подскажите, пожалуйста, восстановится ли зрение и когда или это весь эффект от операции.
27 ноября 2014 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Елена. Следует провести дополнительные обследования сетчатки и зрительного нерва для выяснения причины низкого зрения после операции. Необходима ОСТ (оптическая когерентная томография) сетчатки и зрительного нерва, а так же исследования поля зрения (компьютерная периметрия). Желаю здоровья!
17 мая 2011 года
Моей бабушке 90 лет, поставили диагноз катаракта, она инсулинозависимая. Можно ли в таком возрасте делать операцию и сколько это будет стоить ?
24 мая 2011 года
Отвечает Козина Екатерина Николаевна :
Добрый день. Возраст и наличие диабета (в тч инсулинозависимый) не являются противопоказанием для выполнения. операции по замене хрусталика.Перед операцией необходимо посетить эндокринолога . Стоимость зависит от категории сложности, модели выбранного хрусталика и уровня клиники, где проводится операция.
05 января 2012 года
Добрый вечер,скажите какие физические нагрузки можно нести после операции по замене хрусталика,заниматься футболом,например,профессионально?
24 января 2012 года
Отвечает Медицинский консультант портала «health-ua.org» :
Здравствуйте, Ольга! Многое зависит от разновидности операции, срока, прошедшего после операции, и ее последствий. В течение ближайших 3 послеоперационных месяцев профессиональный футбол противопоказан. Дальнейшие рекомендации по ограничению физической нагрузки дает лечащий врач. Берегите здоровье!
19 марта 2013 года
Спрашивает Ирина Харинцева :
Здравствуйте! После операции по замене хрусталика у мамы появился отек роговицы. Ей делали уколы солкосерил и капали капли. Отек стал проходить и ее выписали. Но прошла неделя и отек опять стал прогрессировать.Ходили на консультацию к врачу, ее опять положили в больницу, колят опять солкосерил. Сегодня уже пятый день, но улучшений нет. Глаз по утрам ничего не видит, к вечеру немного мутновато что то видно.Отек роговицы ведь должен проходить через 1-2 недели после операции, а у нее уже полтора месяца не проходит. Что нам делать? Подскажите пожалуйста.
24 марта 2013 года
Отвечает Козина Екатерина Николаевна :
У пожилых людей восстановление зрения после операции может происходить гораздо дольше вследствие возрастной неполноценности структур роговицы. В случае развития эпителиально-эндотелиальной дистрофии лечение достаточно сложное, требует терпения и настойчивости как от врача, так и пациента.
27 ноября 2014 года
Здравствуйте, доктор! Мне 69 лет.Наблюдаюсь по поводу катаракты.(Созрела). В мед.карте написано: В анамн.оперир.миопия(-4,5Д) в 1986г. ДЗН с серов. оттенком, границы слив-ся с миопич.стафилломмой, ангиосклероз. Дистрофические изменения по всей сетчатке. Можно ли делать опер.по удалению катаракты с таким диагнозом? Буду ли я видеть?
30 ноября 2014 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Наталья. Перед оперативным вмешательством (если позволяет прозрачность хрусталика) следует провести исследование сетчатки и зрительного нерва- ОСТ (оптическую когерентную томографию), данный метод поможет сделать прогноз в отношении зрения после замены хрусталика. Желаю здоровья!
26 февраля 2011 года
Бабушке 90 лет,4-5 лет назад ей заменили хрусталик на одном глазу.Сейчас она ведет сидячий-лежачий образ жизни и постоянно просит затемнять комнату,т.к. она считает,что для глаза ей лучше.Мы настаиваем,чтобы глаз получал и дневной свет и лучи солнца. Скажите,пожалуста,как все-таки правильно?
03 марта 2011 года
Отвечает Козина Екатерина Николаевна :
Добрый день. Правильно будет делать так, как просит бабушка. Хотя не только для глаза, но и всего организма нужны солнечные лучи. Повредить хрусталик светом невозможно. Но обратите внимание, нет ли признаков раздражения, воспаления глаза. При этом сопутствующей жалобой будет светобоязнь.
13 декабря 2012 года
Здравствуйте! Подскажите, пожалуйста, можно ли поменять хрусталик только на одном глазу? Близорукость, астигматизм на обоих глазаз, в правом глазу катаракта. Есть необходимость менять хрусталик и на глазу без катаракты? Или можно заменить только хрусталик с катарактой, а на втором глазу сделать только коррекцию? Спасибо.
17 декабря 2012 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Татьяна. Нет необходимости менять хрусталик на глазу без катаракты (как бы заодно). Если Ваш возраст до 40 лет и параметры роговицы позволяют, то можно сделать лазерную коррекцию, а если — нет возможно ношение контактной линзы на неоперированном глазу. Желаю удачной операции!
18 декабря 2013 года
здравствуйте,моему папе 70 лет,ему назначили операцию на катаракту,с заменой хрусталика на линзы на обоих глазах,операцию сделали,с перерывом чуть больше недели,на правом линза диаметр 21,на левом 19,5,прошло 20 дней после операции,ходили на прием к участковому окулисту,правый глаз видит лишь только 1строчку,левый лучше,скажите пожалуйста,восстановиться ли острота зрения на правом глазу7может не правильно подобрана линза?ВГД ОД=22 мм.рт.ст.ОS=22,0мм рт.ст на правом ,линза+ 21,0D,на левом ВГД ОД=19,0мм.рт.ст.ОS=20,0 мм.рт.ст,линза на левом+19,5D,еще в правом глазу летают мушки,скажите пожалуйста,будет ли улучшение?заболевание при поступлении на правом глазу:возрастная катаракта 3 степени,на левом глазу:возрастная катаракта 3 степени,сопутсвующий:артифакия.заранее благодарю за ответ.
19 декабря 2013 года
Отвечает Прохвачова Елена Станиславовна :
Здравствуйте, Ольга. Причина низкого зрения на правом глазу не обязательно является неправильно рассчитанная внутриглазная линза. Возможно, имеет место заболевание сетчатки или частичная атрофия зрительного нерва. Обратитесь на консультацию к хирургу-офтальмологу.. Желаю выздоровления!
07 июня 2020 года
Спрашивает Нила Александровна :
Диагноз:оба глаза- незрелая катаракта, первичная открытоугольная глаукома правого глаза 1А. первичная отк.угол. глаукома левого глаза 11 А. Эксфолиативный синдром на оба глаза. Предложена на левый глаз факоэмульсификация катаракты с имплантацией гибкой ИОЛ. Вопрос в том — возможно ли проведение такой операции если я являюсь инвалидом 1 группы по Болезни Паркинсона? Меня , несмотря на прием таблеток ,два — три раза в день так трусит, что чуть ли не отваливается голова, поднимается давление и внутри черепное в том числе. Можно ли при операции обеспечить полную неподвижность и как может отразится тряска на глаза — после операции ? Или плюнуть на всё и ждать своего часа? Сколько той жизни осталось ? Мне уже 70. Заранее Благодарю !
15 июня 2020 года
Отвечает Молебная Оксана Васильевна :
Во время операции можно обеспечить неподвижность, большая опасность будет существовать после операции, особенно первые 2 месяца. Если можете еще читать, пусть даже с очками, то об операции можете пока и не думать. Если читать не можете, не можете себя обслуживать, то тогда риск оправдан.
02 апреля 2020 года
Здравствуйте,у меня после замены хрусталика к концу второй недели начались резкие боли после того как я капаю капли ТОБРАДЕКС и покраснел белок глаза(капаю через каждые два часа,как назначили врачи) после двух недель остальные две недели буду капать ДЕКСАМЕТОЗОН.Почему пошло покраснение и боль?
26 апреля 2020 года
Отвечает Салюков Артём Александрович :
Добрый день. Возможно это реакция организма на операцию,но,если боль сохраняется и не уменьшается с каждым днём,необходимо обратиться к своему хирургу,чтоб проконтролировать есть ли воспаление внутри глаза,или это всё только на поверхности,от этого зависит дальнейшая тактика лечения.
СМОТРИТЕ ЕЩЕ: Чем грозит катаракта глазам Можно ли вылечит катаракту Лечение катаракты после лазерной коррекции Возможные осложнения после операции катаракты Как получить компенсацию за операцию по удалению катаракты Компресс на глаза от катаракты
Запреты реабилитационного периода
Снизить риски осложнений поможет соблюдение памятки пациента, которую можно найти в выписке. Ограничения существенны, но обоснованы.
- Первые 7 дней не рекомендуется выходить на улицу без повязки.
- 10 дней не пользоваться косметикой.
- 8 недель запрещены физические нагрузки, поднятие тяжестей свыше 3 кг.
- Столько же не разрешен к употреблению алкоголь, посещение саун и бань.
Также не стоит:
- массировать глазное яблоко до полного восстановления;
- находиться вблизи костра, духовки, огня, камина;
- подвергаться воздействию холодных температур (ветра, мороза);
- долго смотреть ТВ, читать, работать за компьютером.
Это период щадящего отношения к своему здоровью в целом и глазам в частности.
Боли в глазах после лазерной коррекции зрения
При лазерной коррекции зрения срезают верхний лоскут роговицы.
Поэтому пациент может испытывать боль, дискомфорт, которые являются нормальными в период первых нескольких суток после операции.
Если боль сохраняется более продолжительное время, необходимо незамедлительно обращаться к врачу-офтальмологу. Это может быть симптомом осложнений, которые образовались в результате процедуры. Чем раньше их устранить, тем выше возможность полного восстановления глазных яблок.
Причины
Существуют физиологические и патологические причины развития боли после лазерной коррекции зрения. В первом случае симптом быстро уходит, так как глазные яблоки восстанавливаются. Если боль вызвана патологическим фактором, врачу необходимо выявить первопричину с помощью диагностических тестов, назначить необходимое для пациента лечение.
Боль сразу после операции
Во время хирургического вмешательства пациенту закапывают в глаза раствор, на время устраняющий все ощущения в глазах. Это анестезирующее средство. Оно действует в течение 1-2 часов. После завершения действия препарата глаза пациента начинают печь, болеть, слезиться. Это временное явление, которое вызвано тем, что на роговице был произведен на разрез.
Чаще всего такая боль сохраняется в течение первых суток, к вечеру проходит. Существуют пациенты с повышенной чувствительностью глаз, в этом случае боль может сохраняться до 5 суток. По истечению времени она должна полностью устраниться. Если этого не произошло, врач должен искать другую причину.
Смещение роговичного лоскута
Для восстановления функции зрения пациенту разрезают роговицу при помощи хирургического скальпеля или лазера. В первом случае боль будет неизбежной, так как это устаревшая методика, которая приводит к сильной деформации тканей.
Если врач применял лазер, образуется тончайший лоскут, поэтому снижается риск возникновения продолжительной боли.
После завершения оперативного вмешательства врач рассказывает пациенту, что глаза нельзя чесать, тереть, так как роговичный лоскут должен соединиться со структурой глаза на молекулярном и клеточном уровне. Если пациент нарушил это правило, роговичный лоскут смещается. Такое состояние может возникнуть вследствие удара, травмы. Образуются дополнительные клинические симптомы:
- снижение остроты зрения;
- острая боль;
- повышенная слезоточивость.
Если роговичный лоскут был смещен, пациенту назначается дополнительная хирургическая операция. Врач восстанавливает положение роговицы, устанавливает ее на необходимое место. Сверху накладывается бандажная линза.
Так как при смещении лоскута повышается риск распространения бактериальной инфекции внутри глазного яблока, человеку дополнительно назначают антибактериальные капли и противовоспалительные средства.
Синдром сухого глаза
Целостность глазного яблока нарушается, так как необходимо наложение вакуума. Он сохраняет внутреннюю структуру глаз на месте.
Но при его использовании разрушаются эндотелиальные клетки роговицы, которые ответственны за сохранение слезной пленки на поверхности глаз. Дополнительным негативным действием является использование лазера для прижигания.
Это может вызвать ожог, особенно если он был использован свыше необходимого времени.
Образуется повышенная сухость глаз. Это дополнительно травмирует роговицу, на ее поверхности образуются микротравмы и трещины. У пациента появляется следующая клиническая симптоматика:
- высушенные глаза;
- резь, боль, в дневное и ночное время;
- покраснение;
- в осложненных случаях кровоизлияния на поверхности роговицы;
- повышенная чувствительность на действие яркого света.
Часто патологическая симптоматика появляется не сразу, а с течением времени. Необходимо сразу обращаться к врачу. Он назначит увлажняющие капли, которые будут способствовать нахождению слезной пленки на роговице продолжительное время. В период лечения рекомендуется снизить количество времени, проведенного перед телевизором, планшетом, телефоном, компьютером.
Кератит
Осложнение в виде воспаления роговицы происходит редко. Это вызвано тем, что поверхностная структура этой области была повреждена. Осложнение развивается не сразу, а в течение некоторого времени, чаще всего через 2-3 месяца.
В группу риска развития кератита входят следующие категории пациентов:
- имеющие рубцы на роговице;
- зараженные бактериальной инфекцией;
- пациенты со смещением лоскута роговицы;
- страдающие аллергической реакцией на один из компонентов лекарственных средств, назначенных после операции.
У пациента появляется следующая клиническая симптоматика:
- сильная отечность и покраснение роговицы;
- формирование рубцовой ткани на роговице;
- образование инородных отложений на поверхностной структуре глаза, например, классификация, жировые вкрапления.
Лечение производят с помощью стероидных и нестероидных противовоспалительных средств. Если они не помогают, проводят дополнительную хирургическую операцию для устранения причины воспаления.
Что делать при возникновении глазной боли после коррекции
Если глазная боль возникла в течение первых нескольких суток после операции, к врачу можно не обращаться. Рекомендуется выпить обезболивающее средство, если у человека наблюдается повышенная чувствительность глаз.
В инновационном центре “Сколково” презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться… Читать полностью
Если же боль сохраняется после 5 суток, рекомендуется не проводить самолечение. Незамедлительно обращаются к врачу. Он проведет диагностические тесты, которые позволят выявить первопричину состояния. Только после этого врач назначит необходимую терапию.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть.
Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной?
Оцените материал по пятибальной шкале! (
1 1,00
Источник: //proglazki.ru/lazernaya-korrektsiya/boli-v-glazah-posle-lazernoj-korrektsii-zreniya/
Постоянный дискомфорт после замены хрусталика
Добрый день. Женщина 64 года, заменили хрусталики. После операции наблюдается постоянный дискомфорт, раздражает дневной свет, плюс пульсирует глаз. С момента операции прошла 2 месяца, неприятные ощущения не проходят. Что посоветуете? Каковы могут быть причины? Врачи уверяют, что все нормально. Спасибо.
Ответ специалиста по катаракте
Здравствуйте. НАиболее частой проблемой дискомфорта после операции является так называемая болезнь глазной поверхности (Ocular Surface Desease). Это современный термин, объединяющий в себе группу патологий воспалительного и дистрофического характера, приводящий к нарушению структуры слезной пленки, сухости на поверхности глаза или повреждению эпителия роговицы. Для детального определния, какой компонент повреждения глазной поверхности присутствует у Вас, необходимо серьезной многокомпонентное обследование. Наиболее частым поражением из этой группы является Синдром Сухого Глаза. Поэтому первой, самой универсальной и при этом безопасной рекомендацией будет частое (не менее 4 раз в день) постоянное закапывание слезозаместительных препаратов (например, Хилокомод 1 капля 4 раза в день в оба глаза). Также можно на 7-10 дней подключить противоаллергические таблетки (например, Кларитин 1 т 1 раз в день), поскольку аллергическая реакция также является компонентов повреждения глазной поверхгости в возникновения жалоб на дискомфорт в ряде случаев.
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ: Лечение катаракты семашко Болезни как причина катаракты Почему после операции катаракта глаз слезится Лечение катаракты эксимер Срок больничного после операции катаракта
Что делать, если очень сильно болят глаза?
Каждый пациент восстанавливается после этого вида операционного вмешательство индивидуально. Поэтому срок реабилитации и список ограничений меняется в зависимости от самочувствия. При сильном болевом синдроме или резкой потери остроты зрения немедленно нужно обратиться к врачам-офтальмологам.
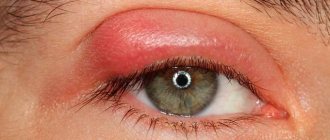
Спустя тридцать дней человек может полноценно жить, если отсутствуют осложнения. Экстренное вмешательство медиков необходимо, если есть сильный отек, воспаление, конъюнктивит.
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ
Возможные осложнения
Как и при любом оперативном вмешательстве, после удаления катаракты возможно проявление осложнений. Такие неприятные последствия объясняются индивидуальной особенностью конкретного организма, несоблюдением рекомендации медиков или же ошибкой врача при проведении операции.
Специалисты выделяют несколько основных видов осложнений, которые встречаются чаще всего:
- Вторичная катаракта (15 – 40%). Проблема развивается после того, как пациент перенес экстракапсулярную экстракцию катаракты, ультразвуковую или лазерную факоэмульсификацию. Риск возникновения такого осложнения уменьшается в том случае, если медиками использовались новейшие технологии в микрохирургии. Кроме того, очень важен материал, из которого изготовлена иол – интраокулярная линза. Осложнение устраняется хирургической или лазерной капсулотомией.
- Повышение внутриглазного давления (1-4%). Данный симптом наблюдается при повреждении глазного яблока, из–за наследственной предрасположенности пациента или по причине чрезмерной нагрузки на глаза.
- Отслоение сетчатки (0,3 – 5,6%). Характер повреждения определяют по тому, насколько ограничено поле зрения. Чаще всего проблема возникает у пациентов с сахарным диабетом или близорукостью. Для того чтобы исправить положение, потребуется еще одна операция.
- Макулярная отечность (1 – 6%). Макулярная область может отекать после проведения экстаркапсулярной экстракции. Риск появления такого осложнения после удаления катаракты повышает наличие сахарного диабета и глаукомы.
- Смещение иол (1 – 1,4%). Искусственный хрусталик может сместиться после неквалифицированных действий окулиста. Даже при небольшом смещении пациента нужно срочно оперировать еще раз.
- Кровоизлияние в передней камере глаза (0,6 – 1,5%). Здесь виной может стать неправильная установка хрусталика или большие нагрузки в послеоперационном периоде. Лечится проблема либо медикаментозно, либо повторным хирургическим вмешательством.
- Выпадение радужки (0,5 -1%). Если специалисты проводили операцию с маленьким разрезом, то может возникнуть такое осложнение. Проявляется проблема неравномерным рубцеванием раны, астигматизмом, отечностью и врастанием кожи. Схема лечения осложнения зависит от того, на каком сроке оно проявилось: если радужка выпала через 2 недели после операции и рана не инфицирована, то врач просто наложит дополнительные швы. А если вмешательство было проведено давно, то выпавшую радужку иссекают.
Сразу после операции у человека может болеть глаз, надбровье или висок. Этого не нужно бояться, ибо это нормальная реакция организма на травму глаза. Но для исключения риска осложнений после замены хрусталика глаза, стоит рассказать о появившейся проблеме лечащему врачу. Только строгое соблюдение предписаний доктора и использование глазных капель помогут предотвратить неприятные последствия хирургического вмешательства.
Терапевтические действия, направленные на избавление пациента от осложнений, нужно проводить с учетом причины развития патологии и степени ее запущенности. Одни осложнения проходят сами по себе и требуют лишь небольшой коррекции, а другие нуждаются в оперативном вмешательстве.
В каких случаях нужна и когда противопоказана склеропластика?
Операцию склеропластики глаз назначают детям и подросткам в том возрасте, в котором глаз активно растет — 8-16 лет. Вмешательство показано:
- При прогрессировании миопии, когда на протяжении года острота зрения падает на одну и более диоптрию, начальное зрение для операции составляет -4 – -6 диоптрий;
- В случаях, когда глаз растет преимущественно в длину, увеличиваясь в передне-заднем направлении, что провоцирует нарушение зрения;
- Близоруким женщинам (острота зрения -5 — -6 диоптрий), планирующим беременность и естественные роды, так как в родах можно полностью лишиться зрения из-за отслаивания сетчатки;
Операция склеропластики имеет определенные ограничения:
- Возрастные — до 8-летия она нецелесообразна в связи с высокой вероятностью рецидива миопии при активном росте глаза;
- Слишком тонкая склеральная оболочка глаза дает высокий риск ее травмирования, из-за чего операцию считают противопоказанной;
- Рубцовые изменения не дают укрепителю равномерно распределиться под склерой;
- Острые инфекции (респираторные вирусные заболевания, пневмония) или хронические заболевания во время обострения (диабет, патология легких, сердца и сосудов);
- Воспалительные процессы век и других элементов глаза (конъюнктивит, увеит и др.) служат противопоказанием до их полной ликвидации по причине вероятности развития эндофтальмита;
- Аллергия на местные анестетики или средства для укрепления склеры.
Если пациент переболел или болеет острой инфекцией, имеет воспалительный процесс в глазу, то операцию назначат не ранее, чем через одну-две недели после полного выздоровления. При наличии аллергии возможность склеропластики рассматривается в индивидуальном порядке после аллергологических исследований.
Причины катаракты
Глазных заболеваний насчитывается около сотни, но сейчас речь пойдет о катаракте. Именно операция катаракта, послеоперационный период, а также дальнейшая реабилитация вызывают большой интерес у пациентов с поражением зрения.
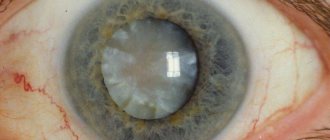
Говоря простым языком, катаракта — это помутнение хрусталика с расстройством зрения вплоть до полной его потери.
Причин для развития катаракты не так уж и много. Самая главная и часто встречающаяся — возрастные изменения в хрусталике глаза, приводящие к потере его эластичности и прозрачности. Все органы с возрастом изнашиваются и орган зрения — не исключение. Второстепенную роль играют травмы, инфекции, нарушения обмена, излучения. Встречаются случаи врождённой катаракты.
Основным методом лечения заболевания является операция, а именно удаление поражённого хрусталика и замена его на искусственный.
Медикаментозное лечение в виде глазных капель с целью предотвратить заболевание не получило научного доказательства эффективности. Трудно поверить, но китайские офтальмологи нашли удивительный способ выращивать ткани хрусталика из собственных стволовых клеток. Тем не менее такой способ лечения ещё не скоро станет широко распространён.
Мало кто знает, что оперировали катаракту еще за тысячу лет до нашей эры, но признать эти операции успешными конечно нельзя. И только в 1752 году хирург Жак Дэвиэль впервые удалил поражённый хрусталик. А вот полноценная успешная операция катаракты была проведена уже в годы второй мировой войны в Англии.