Основные причины развития
Дистрофические процессы в роговичных тканях зачастую обусловлены наследственной предрасположенностью, поэтому в основном диагностируются у детей еще в раннем возрасте. Факторы, являющиеся пусковым механизмом к прогрессированию заболевания:
- запущенные офтальмологические патологии;
- неврологические нарушения, негативно влияющие на трофику тканей органов зрения;
- механическая или химическая травма;
- хроническое инфекционно-бактериальное воспаление.
Классификация
Учитывая этиологию, различают такие виды нарушения, как:
- первичная;
- вторичная.
Заболевание может протекать по узелковому типу. В зависимости от характера течения и степени выраженности симптомов, различают разновидности дистрофии, такие как:
- узелковая;
- микрокистозная эпителиальная;
- эндотелиальная;
- маргинальная пеллюцидная;
- мезодермальная;
- лентовидная дистрофия роговицы.
Нередко атрофия роговичных структур наблюдается в пожилом возрасте. Это обусловлено нарушением липидного обмена в организме, вследствие которого роговица стремительно мутнеет, а человек теряет зрение. Такая офтальмологическая патология, возникшая вследствие возрастных изменений, называется старческая дуга, предрасполагающим фактором ее развития является наследственность.
Анатомия роговицы
- Функция
- Состав роговицы
- Строение роговицы
- Физиология роговицы
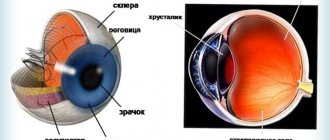
Роговица, или роговая оболочка, — выпуклая спереди и вогнутая сзади, прозрачная, бессосудистая пластинка глазного яблока, являющаяся непосредственным продолжением склеры. Роговица у человека занимает примерно 1/6 часть наружной оболочки глаза. Она имеет вид выпукло-вогнутой линзы, место перехода ее в склеру (лимб) имеет вид полупрозрачного кольца шириной до 1 мм. Наличие его объясняется тем, что глубокие слои роговицы распространяются кзади несколько дальше, чем передние.
Диаметр роговицы 11-12 мм в горизонтальной плоскости и 9-11 в вертикальной. В центре ее толщина 450-600 мкм, а на периферии — 650-750 мкм. Этот показатель также коррелирует с возрастом: например в 20-30 лет толщина роговицы равна 0,534 и 0,707 мм, а в 71-80 лет — 0,518 и 0,618 мм.
Отличительные качества роговицы:
- Сферична (радиус кривизны передней поверхности ~7,7 мм, задней 6,8 мм)
- Зеркально блестящая
- Лишена кровеносных сосудов
- Обладает высокой тактильной и болевой, но низкой температурной чувствительностью
- Преломляет световые лучи с силой 40-43 дптр.
Функция
Роговица — оптическая структура глаза, ее преломляющая сила составляет в среднем у детей первого года жизни 45D (диоптрий), а к 7 годам, как у взрослых, — около 40D. Сила преломления роговой оболочки в вертикальном меридиане несколько больше, чем в горизонтальном (физиологический астигматизм).
Размеры
- Горизонтальный диаметр у взрослых — 11 мм (у новорожденных — 9 мм).
- Вертикальный диаметр — 10 мм, у новорожденных — 8 мм.
- Толщина в центре — 0,4-0,6 мм, в периферической части — 0,8-1,2 мм.
- Радиус кривизны передней поверхности роговицы у взрослых — 7,5 мм, у новорожденных — 7 мм.
Рост роговицы осуществляется за счет истончения и растягивания ткани.
Состав роговицы
Эпителий роговицы развивается из эктодермы, все прочие элементы роговицы — из нейроэктодермы (неврального гребешка). После инвагинации хрусталика формируется строма роговицы в виде слоя рыхлого коллагенового вещества между эктодермой и хрусталиком. Приблизительно на 6 неделе внутриутробного развития мезензимальные клетки из перилимбальной клеточной массы начинают формировать эндотелий, а строма заселяется перилимбическими фибробластами (будущие кератоциты). К моменту рождения роговица сравнительно увеличена относительно других структур глазного яблока, рост роговицы заканчивается к 2х летнему возрасту.
В состав роговицы входят вода, коллаген мезенхимального происхождения, мукополисахариды, белки (альбумин, глобулин), липиды, витамины. Прозрачность роговицы зависит от правильности расположения структурных элементов и одинаковых показателей их преломления, а также содержания в ней воды (в норме до 75%; увеличение воды свыше 86% ведет к помутнению роговицы).
Изменения роговицы в пожилом возрасте
- уменьшается количество влаги и витаминов,
- глобулиновые фракции белков преобладают над альбуминовыми,
- откладываются соли кальция и липиды.
В связи с этим в первую очередь изменяется область перехода роговицы в склеру — лимб: поверхностные слои склеры как бы надвигаются на роговую оболочку, а внутренние несколько отстают; роговица становится подобна стеклу, вставленному в ободок часов. В связи с обменными нарушениями образуется так называемая старческая дуга, понижается чувствительность роговицы.
Строение роговицы
- Поверхностный слой роговицы составляет плоский многослойный эпителий, который является продолжением соединительной оболочки глаза (конъюнктивы). Толщина эпителия 0,04 мм. Этот слой хорошо и быстро регенерирует при повреждениях, не оставляя помутнений. Эпителий выполняет защитную функцию и является регулятором содержания воды в роговице. Эпителий роговицы, в свою очередь, защищен от внешней среды так называемым жидкостным, или прикорневым, слоем.
- Передняя пограничная пластинка — Боуменова оболочка рыхло связана с эпителием, поэтому при патологии эпителий может легко отторгаться. Она бесструктурна, неэластична, гомогенна, имеет низкий уровень обмена, не способна к регенерации, поэтому при ее повреждении остаются помутнения. Толщина в центре — 0,02 мм, а на периферии — меньше.
- Собственное вещество роговицы (строма) — толстый, прозрачный средний слой, состоящий из тонких соединительнотканных, правильно расположенных пластинок, содержащие фибриллы коллагена, в которых расположены одиночные блуждающие клетки — фибробласты и лимфоидные элементы, выполняющие защитную функцию. Они параллельны и накладываются друг на друга как страницы книги. Для лучшего их соединения в промежутках между слоями расположен мукопротеид. Строма толщиной до 0,5 мм, не имеет сосудов и состоит из примерно 200 слоев в основном коллагеновых фибрилл типа I.
- Задняя пограничная эластическая пластинка (Десцеметова оболочка) это тонкий бесклеточный слой, служащий базальной мембраной эндотелию роговицы, из которого развиваются все клетки. Этот слой состоит в основном из волокон коллагена IV типа, более эластичного, чем коллаген типа I. Толщина этого слоя около 5-20 мкм, в зависимости от возраста пациента. Кпереди от десциметовой оболочки располагается очень тонкий, но довольно прочный слой Дюа, толщина которого всего 15 микрон, а нагрузочная способность от 1,5 до 2 бар давления, по данным исследований.
- Эндотелий является внутренней частью роговицы, обращенной в переднюю камеру глаза и омываемой внутриглазной жидкостью. Он состоит из однослойного плоского или кубического эпителия, клетки богаты митохондриями, толщина слоя около 0,05 мм. Этот слой защищает строму от непосредственного воздействия водянистой влаги, обеспечивая одновременно обменные процессы между ней и роговицей, обладает выраженной барьерной функцией (в отличие от эпителия поверхностного слоя роговицы эндотелий не регенерирует, вместо этого идет непрерывный процесс деления, компенсирующий отмершие клетки); участвует в формировании трабекулярного аппарата иридокорнеального угла.
Физиология роговицы
Температура роговицы примерно на 10°С ниже температуры тела, что обусловлено прямым контактом влажной поверхности роговицы с внешней средой, а также отсутствием в ней кровеносных сосудов. При закрытых веках температура роговицы у лимба равна 35,4 °С, а в центре 35,1 °С (при открытых веках ~30 °С).
В связи с этим в ней возможен рост плесневых грибков с развитием специфического кератита.
Поскольку лимфатические и кровеносные сосуды отсутствуют, то питание и обмен веществ в роговице происходят путем осмоса и диффузии (за счет слезной жидкости, влаги передней камеры и перикорнеальных кровеносных сосудов).
Отсутствие сосудов в роговице восполняется обильной иннервацией, которая представлена трофическими, чувствительными и вегетативными нервными волокнами. Процессы обмена в роговице регулируются трофическими нервами, отходящими от тройничного и лицевого нервов.
Высокая чувствительность роговицы обеспечивается системой длинных цилиарных нервов (от глазничной ветви тройничного нерва), образующих вокруг роговицы перилимбальное нервное сплетение. Входя в роговицу, они теряют миелиновую оболочку и становятся невидимыми. В роговице формируется три яруса нервных сплетений — в строме, под базальной (боуменовой) мембраной и субэпителиально. Чем ближе к поверхности роговицы, тем тоньше становятся нервные окончания и более густым их переплетение. Практически каждая клетка переднего эпителия роговицы обеспечена отдельным нервным окончанием. Этим объясняются высокая тактильная чувствительность роговицы и резко выраженный болевой синдром при обнажении чувствительных окончаний (эрозии эпителия).
Высокая чувствительность роговицы лежит в основе ее защитной функции: при легком дотрагивании до поверхности роговицы и даже при дуновении ветра возникает безусловный корнеальный рефлекс — закрываются веки, глазное яблоко поворачивается кверху, отводя роговицу от опасности, появляется слезная жидкость, смывающая пылевые частицы.
Афферентную часть дуги корнеального рефлекса несет тройничный нерв, эфферентную — лицевой нерв. Потеря корнеального рефлекса происходит при тяжелых мозговых поражениях (шок, кома). Исчезновение корнеального рефлекса является показателем глубины наркоза. Рефлекс пропадает при некоторых поражениях роговицы и верхних шейных отделов спинного мозга.
Быстрая прямая реакция сосудов краевой петлистой сети на любое раздражение роговицы возникает благодаря волокнам симпатических и парасимпатических нервов, присутствующих в перилимбальном нервном сплетении. Они делятся на 2 окончания, одно из которых проходит к стенкам сосуда, а другое проникает в роговицу и контактирует с разветвленной сетью тройничного нерва.
Общие сведения
Синонимы семейной гиперхолестеринемии – первичная, наследственная гиперхолестеринемия. Является не самостоятельным заболеванием, а состоянием предрасположенности к сердечно-сосудистым болезням – атеросклерозу сосудов, ИБС, острому инфаркту миокарда. Данные о распространенности СГХС имеют большой разброс, поскольку во многих случаях патология остается недиагностированной. Частота гетерозиготной формы, при которой у пациента имеется один дефектный ген из пары, составляет 1 случай на 108-300 человек. Гомозиготная форма, характеризующаяся наличием двух мутационных генов в аллели, протекает тяжелее и встречается гораздо реже – у 1 человека из 1 миллиона. Среди всех вариантов гиперхолестеринемии на долю семейной ГХС приходится 10% случаев.
СГХС является наследственной аутосомно-доминантной патологией, которая вызывается мутацией генов, ответственных за метаболизм ЛПНП и активность их рецепторов. При наличии одного дефектного гена в паре возникает гетерозиготная гиперхолестеринемия – легкое и умеренное нарушение метаболизма липидов. В редких случаях у пациентов присутствует два парных измененных гена (от матери и от отца), развивается гомозиготная гиперхолестеринемия – тяжелое расстройство липидного обмена со злокачественным течением. Причиной семейной гиперхолестеринемии является мутация в одном из следующих генов:
- LDLR.
Ген задает функциональность ЛПНП-рецептора, расположенного, в основном, на поверхности клеток печени. При мутации его активность снижается, процесс связывания и выведения из кровотока циркулирующих липопротеидов нарушается. Выявлено более 1600 видов мутаций гена LDLR. Их доля в общем количестве СГХС составляет 85-90%. - APOB.
Дефект гена приводит к изменению структуры аполипопротеина B100, входящего в состав ЛПНП, обеспечивающего их связывание с рецептором. Мутационные изменения APOB имеются у 5-10% больных наследственной гиперхолестеринемией. Они провоцируют менее выраженное повышение ЛПНП, чем мутации LDLR. - PCSK9.
Этот ген кодирует фермент пропротеиновую конвертазу субтилизин-кексинового типа 9, которая усиливает разрушение ЛПНП-рецепторов. Мутации в гене PCSK9 увеличивают активность фермента, в результате чего количество рецепторов уменьшается. Патология такого типа встречается в 5% случаев СГХС.
Признаки
Гиперхолестеринемия – это лабораторный показатель, который определяется в ходе биохимического исследования крови.
У пациентов с гиперхолестеринемией нередко возникают ксантомы – кожные новообразования из измененных клеток, представляющие собой уплотненные узелки, внутри которых содержатся липидные включения. Ксантомы сопутствуют всем формам гиперхолестеринемии, являясь одним из проявлений нарушения липидного обмена. Их развитие не сопровождаются какими-либо субъективными ощущениями, кроме того, они склонны к самопроизвольному регрессу.
Источник: estet-portal.com
Ксантомы подразделяются на несколько видов:
- эруптивные – мелкие папулы желтого цвета, локализующиеся преимущественно на бедрах и ягодицах;
- туберозные – имеют вид крупных бляшек или опухолей, которые, как правило, располагаются в области ягодиц, колен, локтей, на тыльной поверхности пальцев, лице, волосистой части головы. Новообразования могут иметь фиолетовый или бурый оттенок, красноватую или цианотичную кайму;
- сухожильные – локализуются преимущественно в области сухожилий разгибателей пальцев и ахилловых сухожилий;
- плоские – чаще всего обнаруживаются в складках кожи, особенно на ладонях;
- ксантелазмы – плоские ксантомы век, которые представляют собой приподнятые над кожей бляшки желтого цвета. Чаще обнаруживаются у женщин, не склонны к спонтанному разрешению.
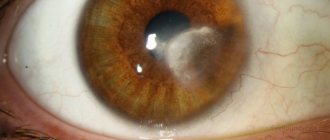
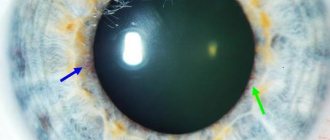
Еще одним проявлением гиперхолестеринемии являются отложения холестерина по периферии роговицы глаза (липоидная дуга роговицы), которые имеют вид ободка белого или серовато-белого цвета. Липоидная дуга роговицы чаще наблюдается у курящих людей и является практически необратимой. Ее наличие свидетельствует о повышенном риске развития ишемической болезни сердца.
При гомозиготной форме семейной гиперхолестеринемии наблюдается значительное повышение уровня холестерина в крови, что проявляется формированием ксантом и липоидной дуги роговицы уже в детском возрасте. В пубертатном периоде у таких пациентов нередко происходит атероматозное поражение устья аорты и стеноз коронарных артерий сердца с развитием клинических проявлений ишемической болезни сердца. В этом случае не исключена острая коронарная недостаточность, которая может стать причиной летального исхода.
Гетерозиготная форма семейной гиперхолестеринемии, как правило, остается незамеченной длительное время, проявляясь сердечно-сосудистой недостаточностью уже во взрослом возрасте. При этом у женщин первые признаки патологии развиваются в среднем на 10 лет раньше, чем у мужчин.
Гиперхолестеринемия может приводить к развитию атеросклероза. В свою очередь, это становится причиной повреждения сосудов, которые могут иметь различные проявления.
Повышение уровня холестерина в крови провоцирует развитие атеросклероза, который, в свою очередь, проявляется сосудистой патологией (преимущественно атеросклеротическими поражениями кровеносных сосудов нижних конечностей, но возможно также повреждение мозговых, коронарных сосудов и т. д.).
Как проявляется?
ЭЭД роговицы на начальных стадиях прогрессирования может не проявляться, но со временем больной почувствует дискомфорт и другие неприятные симптомы, такие как:
При такой патологии зрение у человека может стать хуже.
- ощущение инородного предмета в глазу;
- боль;
- образование отечности;
- помутнение зрения, что может быть симптомом отслоения сетчатки;
- ухудшение зрительных функций;
- светобоязнь;
- повышенное слезоотделение;
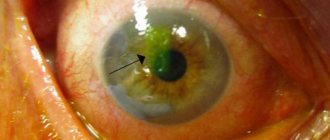
- появление роговичной дуги вокруг радужки глаза.
Виды болезни
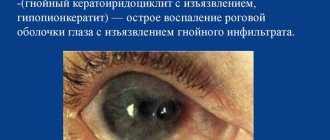
Крептопатия может быть как врожденной, в большинстве случаев наследственной, так и приобретенной, ввиду различных причин. Наследственная форма характеризуется отмиранием клеток роговицы по причине генетики, на пораженном месте образуются везикулы, при этом страдают оба глаза и зрение постепенно ухудшается вплоть до полной утраты. Приобретенная форма чаще всего поражает один глаз, при этом развитие обычно протекает быстрыми темпами, однако патология может быть вылечена при своевременной диагностике. Заболевание включает в себя следующие виды:
- Буллезная форма проявляется в виде пузырьков с прозрачной жидкостью на роговице.
- Липоидная характеризуется появлением жировых отложений на роговице.
- Лентовидная проявляется в виде отложений солей кальция на мембране.
- Точечная может проявляться чувством инородного тела на роговице.
Диагностика
Чтобы лечение патологии было эффективным и правильным, необходимо сначала определить точный диагноз и выяснить причины, под влиянием которых возникли такие дефекты. При дистрофических поражениях глаза необходимо записаться на прием к офтальмологу. После наружного осмотра и сбора анамнеза доктор даст направление на такие диагностические исследования, как:
- микроскопия роговицы;
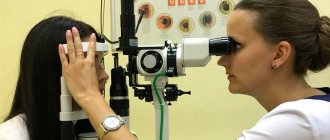
- биомикроскопия;
- пахиметрия;
- визометрия.
Дефекты глазной оболочки можно выявить с помощью ее микроскопии. Микроскопическая диагностика покажет помутнение роговичного слоя, образование мелких узелков и других включений. Краевая область роговицы прозрачная, признаки васкуляризации отсутствуют. На прогрессирующей стадии становится тонкая роговица, эндотелий тоже истончен, при обширном отеке на поверхности роговой оболочки формируются буллы, являющиеся симптомом начала развития буллезной кератопатии. Старческая липоидная дуга роговицы диагностируется во время физического осмотра с применением щелевой лампы.
Причины и лечение дистрофии роговицы
Заболевание, при котором происходит дегенерация и отмирание эндотелиальных клеток глаза, называется эпителиально эндотелиальная дистрофия роговицы.
Такой дефект сопровождается выраженными симптомами, требующими незамедлительного реагирования.
Причины возникновения дистрофических изменений эпителия роговицы разнообразны, поэтому, прежде чем приступить к лечению, необходимо выяснить, что за фактор спровоцировал развитие офтальмологической патологии.
Согласно международной классификации болезней МКБ 10, патологии присвоен код Н18.4 «Дегенерация роговицы» и Н18.5 «Наследственные дистрофии».
Основные причины развития
Дистрофические процессы в роговичных тканях зачастую обусловлены наследственной предрасположенностью, поэтому в основном диагностируются у детей еще в раннем возрасте. Факторы, являющиеся пусковым механизмом к прогрессированию заболевания:
- запущенные офтальмологические патологии;
- неврологические нарушения, негативно влияющие на трофику тканей органов зрения;
- механическая или химическая травма;
- хроническое инфекционно-бактериальное воспаление.
Классификация
Учитывая этиологию, различают такие виды нарушения, как:
Заболевание может протекать по узелковому типу.
В зависимости от характера течения и степени выраженности симптомов, различают разновидности дистрофии, такие как:
- узелковая;
- микрокистозная эпителиальная;
- эндотелиальная;
- маргинальная пеллюцидная;
- мезодермальная;
- лентовидная дистрофия роговицы.
Нередко атрофия роговичных структур наблюдается в пожилом возрасте. Это обусловлено нарушением липидного обмена в организме, вследствие которого роговица стремительно мутнеет, а человек теряет зрение. Такая офтальмологическая патология, возникшая вследствие возрастных изменений, называется старческая дуга, предрасполагающим фактором ее развития является наследственность.
Как проявляется?
ЭЭД роговицы на начальных стадиях прогрессирования может не проявляться, но со временем больной почувствует дискомфорт и другие неприятные симптомы, такие как:
При такой патологии зрение у человека может стать хуже.
- ощущение инородного предмета в глазу;
- боль;
- образование отечности;
- помутнение зрения, что может быть симптомом отслоения сетчатки;
- ухудшение зрительных функций;
- светобоязнь;
- повышенное слезоотделение;
- появление роговичной дуги вокруг радужки глаза.
Диагностика
Чтобы лечение патологии было эффективным и правильным, необходимо сначала определить точный диагноз и выяснить причины, под влиянием которых возникли такие дефекты. При дистрофических поражениях глаза необходимо записаться на прием к офтальмологу. После наружного осмотра и сбора анамнеза доктор даст направление на такие диагностические исследования, как:
- микроскопия роговицы;
- биомикроскопия;
- пахиметрия;
- визометрия.
Дефекты глазной оболочки можно выявить с помощью ее микроскопии.
Микроскопическая диагностика покажет помутнение роговичного слоя, образование мелких узелков и других включений. Краевая область роговицы прозрачная, признаки васкуляризации отсутствуют.
На прогрессирующей стадии становится тонкая роговица, эндотелий тоже истончен, при обширном отеке на поверхности роговой оболочки формируются буллы, являющиеся симптомом начала развития буллезной кератопатии.
Старческая липоидная дуга роговицы диагностируется во время физического осмотра с применением щелевой лампы.
Препараты
На начальной стадии развития дистрофия роговицы лечится консервативным путем. Для этого используются специальные глазные капли, которые должен назначить доктор после постановки точного диагноза.
Зачастую применяются противоотечные средства, витаминно-минеральные комплексы. При развитии воспалительного осложнения обязательно назначаются антибиотики. Не обойтись без лекарств, улучшающих регенерацию и питание поврежденных тканей глаза.
Хорошо зарекомендовали себя такие средства, как:
- мазь «Солкосерил»;
- гель «Актовегин»;
- капли «Визомитин».
Лазерная стимуляция усилит эффект от используемых лекарств.
Улучшить эффект медикаментозной терапии поможет лазерная стимуляция, во время которой на роговицу воздействует низкоэнергетический лазерный пучок.
После процедуры активируются восстановительные процессы, благодаря которым прогрессирование патологии приостанавливается.
Старческая сенильная дуга не требует специального лечения, пациенту назначают диету и препараты, с помощью которых удастся нормализовать уровень холестерина в крови.
Хирургическое
Медикаментозным путем вылечить такое заболевание не всегда удается. Если дистрофия роговицы прогрессирует, и зрение больного стремительно ухудшается, доктор принимает решение о проведении оперативного вмешательства, после которого роговичный слой начнет постепенно восстанавливаться.
Пациентам с таким дегенеративным заболеванием зачастую назначают кератопластику, во время которой поврежденные ткани роговицы заменяют донорским трансплантатом.
В конце операции накладываются швы, затем последует реабилитационный период, на протяжении которого важно беречь глаза от негативного воздействия внешних факторов, носить специальную повязку, использовать восстанавливающие медикаментозные препараты.
Терапия народными средствами
Защитные силы организма больного станут лучше при употреблении настойки прополиса.
Использовать нетрадиционные методы для лечения дистрофии роговицы можно только после консультации с офтальмологом, так как самолечение может спровоцировать опасные осложнения.
Домашние средства рекомендуется применять в качестве дополнения к основной медикаментозной терапии. Для укрепления роговичного слоя и повышения защитных функций организма полезно курсами употреблять настойку прополиса, которую покупают в аптеке или готовят самостоятельно.
Рецепт натурального лекарства прост:
- Измельчить ножом 80 г пчелиного клея и соединить с 300 мл водки, подогретой до 40 °C.
- Ингредиенты поместить в тару из темного стекла и оставить настаиваться в темном месте 2 недели.
- Периодически средство нужно взбалтывать.
- Готовую настойку принимать по 20 кап. 3 р./сутки за 30 мин. до приема пищи.
А также хорошо зарекомендовало себя народное средство в виде лечебной мази, которая готовится так:
- Соединить по 1 ч. л. свежего меда и маточного молочка.
- Хорошо вымешать продукты, затем добавить к ним 1 ложку охлажденной кипяченой воды и опять перемешать до однородной консистенции.
- Полученную лекарственную смесь набрать в новый шприц без иголки и заложить под веко как офтальмологическую мазь.
- Процедуру проводить 2—3 раза на день, пока негативные симптомы не исчезнут.
Осложнения
При отсутствии лечения гомозиготная первичная гиперхолестеринемия способствует развитию атеросклероза до 20-летнего возраста, продолжительность жизни больных не превышает 30 лет. Нелеченые пациенты с гетерозиготной формой патологии имеют высокий риск развития ИБС, к 60 годам диагноз подтверждается у 85,5% мужчин и у 53% женщин. Средние показатели продолжительности жизни для мужчин составляют 53 года, для женщин – 62 года. ИБС становится причиной смерти половины мужчин с наследственной гетерозиготной гиперхолестеринемией. Около 20% случаев инфаркта миокарда до 45 лет связаны с наличием СГХС.
Какое назначается лечение?
Препараты
На начальной стадии развития дистрофия роговицы лечится консервативным путем. Для этого используются специальные глазные капли, которые должен назначить доктор после постановки точного диагноза. Зачастую применяются противоотечные средства, витаминно-минеральные комплексы. При развитии воспалительного осложнения обязательно назначаются антибиотики. Не обойтись без лекарств, улучшающих регенерацию и питание поврежденных тканей глаза. Хорошо зарекомендовали себя такие средства, как:
- мазь «Солкосерил»;
- гель «Актовегин»;
- капли «Визомитин».
Лазерная стимуляция усилит эффект от используемых лекарств. Улучшить эффект медикаментозной терапии поможет лазерная стимуляция, во время которой на роговицу воздействует низкоэнергетический лазерный пучок. После процедуры активируются восстановительные процессы, благодаря которым прогрессирование патологии приостанавливается. Старческая сенильная дуга не требует специального лечения, пациенту назначают диету и препараты, с помощью которых удастся нормализовать уровень холестерина в крови.
Хирургическое
Медикаментозным путем вылечить такое заболевание не всегда удается. Если дистрофия роговицы прогрессирует, и зрение больного стремительно ухудшается, доктор принимает решение о проведении оперативного вмешательства, после которого роговичный слой начнет постепенно восстанавливаться. Пациентам с таким дегенеративным заболеванием зачастую назначают кератопластику, во время которой поврежденные ткани роговицы заменяют донорским трансплантатом. В конце операции накладываются швы, затем последует реабилитационный период, на протяжении которого важно беречь глаза от негативного воздействия внешних факторов, носить специальную повязку, использовать восстанавливающие медикаментозные препараты.
Методы диагностики
Основными методами диагностики патологии роговицы являются следующие лабораторно-инструментальные исследования:
- анализ крови;
- офтальмоскопия;
- биомикроскопия;
- гистохимический анализ;
- периметрия.
Дополнительно могут назначаться печеночные пробы, ангиограмма сосудов и липидограмма. Для подтверждения диагноза офтальмолог может применить специальные капли, расширяющие зрачки, с помощью которых можно детально изучить состояние глазных сосудов.
Формы гиперхолестеринемии
Гиперхолестеринемия подразделяется на первичную и вторичную.
В соответствии с классификацией Всемирной организацией здравоохранения выделяют следующие формы гиперхолестеринемии:
- тип I (наследственная гиперхиломикронемия, первичная гиперлипопротеинемия) – частота встречаемости 0,1%, возникает при недостаточности липопротеинлипазы или дефектах в белке-активаторе данного фермента, проявляется повышением уровня хиломикронов, которые транспортируют липиды от кишечника в печень;
- тип IIa (наследственная гиперхолестеринемия, полигенная гиперхолестеринемия) – частота встречаемости 0,2%, может развиваться на фоне нерационального питания, а также быть полигенной или наследственной, проявляясь ксантомами и ранним возникновением сердечно-сосудистой патологии;
- тип IIb (комбинированная гиперлипидемия) – частота встречаемости 10%, возникает вследствие чрезмерной продукции триглицеридов, ацетил-КоА и аполипопротеина В или же замедленного клиренса липопротеинов низкой плотности; сопровождается повышением содержания в крови триглицеридов в составе липопротеинов очень низкой плотности;
- тип III (наследственная дис-бета-липопротеинемия) – частота встречаемости 0,02%, может развиваться при гомозиготности по одной из изоформ аполипопротеина Е, проявляется увеличением уровня липопротеинов промежуточной плотности и хиломикронов;
- тип IV (эндогенная гиперлипемия) – частота встречаемости около 1%, проявляется повышением концентрации триглицеридов;
- тип V (наследственная гипертриглицеридемия) – проявляется повышением уровня липопротеинов очень низкой плотности и хиломикронов.
К более редким формам гиперхолестеринемии, которые не входят в данную классификацию, относятся гипо-альфа-липопротеинемия и гипо-бета-липопротеинемия, частота встречаемости которых 0,01–0,1%.
Семейная гиперхолестеринемия может быть гомозиготной или гетерозиготной.
Основной метод выявления гиперхолестеринемии – биохимический анализ крови.
Терапия народными средствами
Защитные силы организма больного станут лучше при употреблении настойки прополиса. Использовать нетрадиционные методы для лечения дистрофии роговицы можно только после консультации с офтальмологом, так как самолечение может спровоцировать опасные осложнения. Домашние средства рекомендуется применять в качестве дополнения к основной медикаментозной терапии. Для укрепления роговичного слоя и повышения защитных функций организма полезно курсами употреблять настойку прополиса, которую покупают в аптеке или готовят самостоятельно. Рецепт натурального лекарства прост:
- Измельчить ножом 80 г пчелиного клея и соединить с 300 мл водки, подогретой до 40 °C.
- Ингредиенты поместить в тару из темного стекла и оставить настаиваться в темном месте 2 недели.
- Периодически средство нужно взбалтывать.
- Готовую настойку принимать по 20 кап. 3 р./сутки за 30 мин. до приема пищи.
А также хорошо зарекомендовало себя народное средство в виде лечебной мази, которая готовится так:
- Соединить по 1 ч. л. свежего меда и маточного молочка.
- Хорошо вымешать продукты, затем добавить к ним 1 ложку охлажденной кипяченой воды и опять перемешать до однородной консистенции.
- Полученную лекарственную смесь набрать в новый шприц без иголки и заложить под веко как офтальмологическую мазь.
- Процедуру проводить 2—3 раза на день, пока негативные симптомы не исчезнут.
Лечение
Лечение проводится с учетом индивидуальных особенностей заболевания и конкретного пациента.
Первая помощь
Зная, что делать в случае чрезвычайной ситуации, можно сэкономить драгоценное время и, возможно, предотвратить потерю зрения.
Во всех случаях визуального контакта с химическими веществами:
- Немедленно промойте глаз водой или любой другой питьевой жидкостью. Держите глаза открытыми как можно шире во время смыва. Промывайте в течение не менее 15 минут.
- Если контактная линза находится в глазу, промойте промывать линзу.
- Не перевязывайте глаз.
- Немедленно после промывки обратитесь за неотложной медицинской помощью.
При травматических повреждения:
- Приложите холодный компресс.
- Обратитесь за неотложной медицинской помощью в случаях боли, помутнения зрения или кровоизлияния в глаз.
При порезах и проколах глаза:
- Не промывайте глаза водой или любой другой жидкостью.
- Не пытайтесь самостоятельно удалить предмет, который застрял в глазу.
- Немедленно обратитесь за неотложной медицинской помощью.
Медикаментозная терапия
Инфекции лечат медикаментозными глазными каплями (антибиотиками, противовирусными и противопаразитарными препаратами) и, в некоторых случаях, пероральными препаратами. Например, герпетический стромальный кератит — это рецидивирующее отек, который развивается после герпетической инфекции и лечится противовоспалительными стероидными глазными каплями.
Народные средства
Народные средства рекомендуется применять после консультации с врачом, когда пациенту уже поставлен определенный диагноз. В домашних условиях лечение глаз народными средствами может помочь в борьбе с разными недугами: синдромом сухого глаза; воспалительными процессами; покраснением и отечностью. Облепиховое масло быстро ликвидирует симптомы кератита. Настой мокрицы (звездчатки средней) закапывать в глаза при помутнении роговой оболочки.
Хирургические методы
Если роговица была повреждена, может потребоваться трансплантация роговицы, клинически известная как кератопластика. Трансплантат роговицы может восстановить зрение, уменьшить боль и улучшить внешний вид поврежденной роговицы.
Заболевания, которые требуют хирургического вмешательства:
- Кератоконус.
- Дистрофия Фукса.
- Рубцы на роговице от инфекции или травмы.
- Помутнение роговицы.
- Отек роговицы.
- Язва роговицы.
Кроме того, существует лазерное лечение. Для лечения некоторых патологий роговицы врачи могут использовать тип лазерного лечения, называемый фототерапевтической кератэктомией, чтобы изменить форму роговицы, удалить рубцовую ткань и сделать зрение более ясным.
Прогнозы и методы профилактики
Ранняя диагностика и своевременное адекватное лечение дают максимально положительный прогноз на успешное восстановление и возвращение трудоспособности. В противном случае человек рискует полностью потерять зрение и остаться инвалидом на всю жизнь. Специфических профилактических методов, позволяющих предупредить дегенерацию роговицы, нет. Людям с генетической предрасположенностью рекомендуется беречь органы зрения от травмирующих и раздражающих внешних факторов, своевременно лечить различные офтальмологические патологии, проходить профилактические медицинские осмотры у окулиста.
Профилактика
Риск инфекционного заболевания роговицы, вызванного бактериями и вирусами, может быть снижен путем защиты глаза от травм и ограничения физического контакта с людьми, имеющими инфекционные формы конъюнктивита.
Совет! Избегайте совместного использования макияжа глаз, контактного раствора, футляров для линз и глазных капель с инфицированными людьми. Тщательно мойте руки с мылом и теплой водой в течение не менее 15 секунд после контакта с инфицированным человеком.
Полезное видео
Кератит — причины, симптомы, лечение, воспаление роговицы: