Причины
Причин развития много, самая распространенная – попадание вирусов и бактерий в орган зрения, которые вызывают воспалительный процесс роговицы. Другие причины следующие:
- Травмы глаза либо наличие в нем инородных тел.
- Нарушение правил ухода за контактными линзами.
- Ожоги различного генеза.
- Наличие иммунодефицитных состояний.
- Болезнь глаз кератит развивается при гиповитаминозе витамина А.
- Повышенная сухость глаза.
- Проблемы с нервной проводимостью в данной области. Например, при неврите лицевого нерва развивается лагофтальм, в результате чего веки полностью не смыкаются, что облегчает проникновение патогенов в эту область.
- Кератит нередко является следствием аллергии.
- Сопутствующие эндокринологические и аутоиммунных заболевания.
- Также патология способна развиться в результате длительного использования гормональных и психотропных препаратов.
При хронических заболеваниях органа зрения имеется риск распространения воспалительного процесса на роговицу. В некоторых случаях причиной патологии являются паразитарные инвазии.
В чем опасность длительного ношения контактных линз
Линзы для глаз – чужеродное тело, находящееся снаружи роговой оболочки. Линзы постоянно подвергаются неблагоприятному воздействию внешней среды, а также взаимодействуют со слезной жидкостью. Это влечет образование на контактных линзах осадков и отложений минеральных веществ. Они образуют микрошероховатости и неровности, которые могут стать причиной травмирования роговицы. Это вызывает боль, раздражение, а при попадании инфекции может привести к кератиту – воспалению роговой оболочки, последствием которого может стать потеря глаза.
Кроме того, отрицательное влияние оказывают следующие факторы:
- опасность повреждения роговицы при неправильном одевании и снятии линз;
- ношение линз дольше положенного срока эксплуатации;
- несоблюдение правил эксплуатации и хранения контактных линз;
- неправильно подобранные линзы для глаз.
Если вы используете жесткие линзы длительного ношения, то существует определенная опасность (пусть и небольшая) получения микротравм при занятиях спортом и резких движениях.
Симптомы и виды
Симптомы кератита у человека — слезотечение, боязнь света и блефароспазм. Под последним термином подразумевается рефлекторное закрытие век, нередко пациенты не могут вообще открыть глаза в острый период болезни.
Также имеются жалобы на болевой синдром различной интенсивности, отмечается потускнение роговицы, гиперемия слизистых оболочек органа зрения. Пациенты могут описывать свои ощущения как чувство присутствия инородного тела в глазу. На период болезни отмечается снижение остроты зрения.
Другие симптомы кератита глаза зависят от разновидности патологии. Варианты заболевания следующие:
- Аллергический характеризуется, помимо указанной выше симптоматики, наличием насморка, отечности лица, кашля, зуда и жжения в глазах.
- Бактериальный кератит чаще образуется при травмах, при ношении контактных линз, поскольку это облегчает попадание патогенов в орган зрения. У пациентов имеются жалобы на выраженную пульсирующую боль в глазу, отечность в этой области, появление гнойных выделений. Среди осложнений – язвы, помутнения.
- Вирусный кератит имеет соответствующую этиологию, помутнения на оболочке точечные. При данном виде чаще, чем при других, формируется бельмо. В большинстве случаев диагностируется герпетический (или древовидный) и аденовирусный кератит.
- Акантамебный. В глаз может попасть простейший организм – амеба. Такое бывает при промывании линз под проточной водой. В таких случаях формируется акантамебный кератит. Его симптомы – сильный болевой синдром, помутнение роговицы и кольцевидные язвы на ней.
- Грибковый кератит характеризуется наличием диффузных болей в глазу, выраженной гиперемией, при раздражении роговицы происходит смыкание век. Среди осложнений – снижение остроты зрения, формирование бельма, изъязвления.
- Паренхиматозный кератит вызывается бледной трепонемой – возбудителем сифилиса. Его признаки – роговица постепенно становится матовой, склера прорастает сосудами, которые придают ей оранжевый оттенок. В случае данного вида патологии большое значение придают сопутствующим симптомам сифилиса.
- При симптоме “сухого глаза” развивается нитчатый кератит. Количество слезной жидкости значительно снижено, патология нередко хронизируется.
- В случае попадания инородного предмета риск изъязвления гораздо выше. Язвенный вид заболевания протекает тяжело, нередко с прорывом гноя в другие структуры глаза, прободением оболочек органа зрения.
- В отдельную группу выделяется туберкулезный вид болезни, при котором в роговице происходит скопление белых узелков, на поверхности образуются инфильтраты.
Классификация кератитов согласно локализации следующая: поверхностный с вовлечением в процесс верхнего слоя оболочки и глубокий, который поражает нижележащие структуры. При последнем виде заболевания формируются рубцы.
Чаще диагностируется острый кератит глаза, который обычно заканчивается без каких-либо последствий для органа зрения. Но процесс способен хронизироваться, протекать с обострениями и ремиссиями.
Также по локализации выделяют краевой кератит, являющийся разновидностью вирусного или бактериального. Патологический процесс локализуется на периферической части роговицы, легко обнаруживается при визуальном осмотре.
Контактные линзы и кератит. Профилактика заболевания
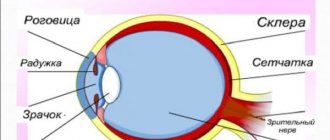
Кератит – это воспалительное заболевание роговицы – самой передней, прозрачной части глаза. Возбудителями кератитов являются вирусы и бактерии, реже грибы. Причиной заболевания могут стать травмы, трофические нарушения, снижение иммунитета, а также ношение контактных линз.
Нередко воспаление роговицы сочетается с конъюнктивитом. Вследствие воспалительного процесса (кератита) могут происходить необратимые изменения роговицы, что приводит к снижению зрительных функций вплоть до слепоты. Симптомы кератита следующие: чувство инородного тела или боль в глазу, светобоязнь, спазм век, слезотечение, покраснение глаза, часто снижается зрение.
Нередко пациенты не придают серьёзного значения покраснению глаза и чувству инородного тела, принимая воспаление роговицы за банальный конъюнктивит, не обращаются к врачу и занимаются самолечением. Особенно опасны кератиты при сниженной чувствительности роговицы, так как заболевание может протекать без явных болевых ощущений. Чувствительность роговицы часто снижена у тех, кто пользуется для коррекции зрения контактными линзами в течение длительного времени. Зачастую, у пациента появляется краснота и дискомфорт, что случается довольно-таки часто у пользователей линз вследствие нарушения питания роговицы и слезопродукции глаза. При этом он продолжает носить контактные линзы. Если вовремя не обратиться к врачу и не пройти соответствующее лечение, то возможно развитие опасной формы кератита, которая может привести к заметной потере зрения.
При воспалении роговицы происходит ее помутнение, которое объясняется скоплением в ткани роговицы различных клеточных элементов (лейкоцитов, лимфоцитов и т.д.). Такое скопление клеток называется инфильтратом. Инфильтраты могут быть единичные или множественные, разной формы, размера и цвета.
Поверхностные инфильтраты могут бесследно рассосаться или оставить легкое помутнение на роговице. При более глубоком поражении после стихания воспалительных явлений на роговице остаются разной степени выраженности рубцовые изменения, которые и объясняют низкие зрительные функции.
Также при кератитах происходит васкуляризация роговицы — врастание в нее сосудов. Появление сосудов в роговице положительно сказывается на рассасывании инфильтрата, является компенсаторным, защитным явлением, но с другой стороны это обусловливает снижение прозрачности роговицы, так как в норме роговица сосудов не имеет, что и является одним из объяснений ее прозрачности.
Клиническая картина кератита характеризуется так называемым роговичным синдромом — слезотечение, светобоязнь, блефароспазм (глазная щель резко сужена, пациент практически не может открыть глаз). Беспокоит сильная боль, ощущение инородного тела в глазу, покраснение глазного яблока. Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру. Воспалительный очаг на роговице может изъязвляться, при неблагоприятном течении может произойти перфорация роговицы, проникновение инфекции внутрь глаза с развитием эндофтальмита.
Клиническая картина отдельных форм кератитов имеет свои особенности, а также может изменяться в зависимости от возраста, общего состояния организма, свойств возбудителя и т.п. При появлении симптомов кератита нужно обязательно обращаться к офтальмологу. В зависимости от формы кератита назначаются антибиотики, противовирусные препараты, заживляющие гели, иммуностимуляторы, противовоспалительные препараты. Распространённые и глубокие формы кератитов требуют лечения в условиях стационара.
При кератитах лекарственные средства применяются в виде глазные капель, мазей, препараты вводят в виде инъекций под конъюнктиву. Также назначаются таблетированные формы, внутримышечные и даже внутривенные инъекции. Широко применяются средства, способствующие эпителизации роговицы – обычно в виде гелей и мазей. Назначаются также биогенные стимуляторы для ускорения заживления и повышения местного иммунитета.
Прогноз и профилактика кератита Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения. Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве. Важно избегать попадания в глаза различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза, а также своевременно выявлять и лечить хронические блефариты, конъюнктивиты.
В целях профилактики кератита необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз, их тщательная гигиена. Своевременное обращение к офтальмологу при начальных проявлениях заболевания является залогом успешного лечения и сохранения зрения.
Будьте здоровы!
Как лечить кератит
Важно отметить, что кератит у детей и взрослых протекает одинаково, методы лечения ничем не отличаются друг от друга. Терапию заболевания важно начать как можно раньше. Лечение комплексное, включает в себя различные направления, зависит от этиологии заболевания.
У некоторых пациентов возникает вопрос, как лечить кератит глаза в домашних условиях. Обычно требуется госпитализация в офтальмологическое отделение, только поверхностный неосложненный вид можно лечить амбулаторно.
Противоинфекционная терапия
Этот вид терапии зависит от возбудителя. При бактериальной этиологии применяются капли Офлоксацин, Левофлоксацин, Моксифлоксацин, Сульфацил. При необходимости проводят закладывание антибактериальной мази в орган зрения (например, Тетрациклиновой). При выраженной интоксикации антибиотики принимают в виде инъекций или таблеток.
Лечение герпетического кератита глаза включает в себя обязательное использование Ацикловира в виде таблеток и глазных капель. Может использоваться Ганцикловир, в тяжелых случаях он эффективнее. Древовидный кератит нередко требует хирургической коррекции, вплоть до пересадки роговицы.
Также при вирусной этиологии применяются препараты с содержанием интерферона, проводят закладывание специальных мазей в орган зрения (например, мази Флореналь).
Для устранения аллергических реакций используют специальные глазные капли при кератите подобной этиологии – Аллергодил, Опатанол.
При наличии у больного сифилиса или туберкулеза для лечения применяются препараты, конкретно направленные против данных возбудителей.
Симптоматическое лечение
Симптомы и лечение кератита неразрывно друг с другом связаны. Для улучшения состояния пациента назначают мидриатики, стимулирующие отток слезной жидкости (Атропин, Цикломед), препараты искусственной слезы, антисептики (Альбуцид, Витабакт).
Применяются средства, способствующие эпителизации органа зрения – Солкосерил, Цитохром, Ретинол. В качестве симптоматических средств также назначаются витаминные глазные капли – Тауфон, Квинакс, Катахром.
Хирургическое лечение
Хирургическое лечение кератита глаза требуется при формировании рубцов, язвенном поражении, более глубоком проникновении патологического процесса, тяжелом герпетическом поражении. Используют лазерную или термическую коагуляцию, кератопластику (при разрушении данного слоя). В некоторых случаях в качестве лечения кератита у людей может потребоваться пересадка роговицы, лазерная коррекция зрения. В очень запущенных случаях может встать вопрос о полном удалении пораженного глаза.
Уместно ли использование народных средств
По мнению офтальмологов, лечение кератита народными средствами неуместно и даже опасно. Использование данных методик способно ухудшить течение заболевания, повысить риск осложнений, в том числе самых серьезных (о них чуть ниже). Поэтому следует отказаться от народной медицины и при первых признаках болезни обратиться к офтальмологу.
Аллергия
Негативные последствия ношения линз могут проявляться в форме аллергической реакции, возникшей на материал, из которого изготовлена сама линза, а также на компоненты раствора, в котором она обрабатывается.
В последнем случае офтальмологи рекомендуют заменить этот раствор на тот, который изготовлен без применения консервантов.
Отложения, которые образуются на поверхности линзы, тоже могут стать причиной аллергии глаза. В этом случае нередко встречается переход от аллергии к конъюнктивиту.
Если проявилась аллергия на материал, из которого изготовлена линза, то стоит просто заменить их на другой вид.
Последствия долгого ношения линз могут проявляться в форме аллергического конъюнктивита. Он сопровождается зудом, слезотечением, боязнью света, отеком и общим дискомфортом. В этом случае необходимо использование противоаллергенных препаратов в виде капель, которые вводятся на роговицу глаза перед помещением в него линзы.
Осложнения и последствия
Одно из осложнений – изъязвление роговицы, что способно привести к проникновению патогенов глубже, в нижележащие и расположенные рядом структуры органа зрения. В тяжелых случаях этот процесс может стать причиной значительного снижения или полной потери зрения.
В качестве осложнений выступают также рубцы на роговице, которые остаются после восстановления от воспалительного процесса. Следствием болезни может стать глаукома, катаракта, бельмо. В некоторых случаях развивается воспаление (неврит) зрительного нерва.
Отложения белка
Эти последствия ношения линз очень популярны, но безобидны.
Жиры, кальций и белки, которые находятся на слезной поверхности, начинают контактировать с поверхностью контактной линзы. Впоследствии на ней появляется неровная и шероховатая пленка. Человеческому глазу она почти незаметна, можно только обратить внимание на жирную структуру поверхности. Зато под микроскопом все четко видно.
Таким образом, эти отложения накапливаются, и из-за них появляются раздражения глаз. Они начинают чесаться и краснеть. В этом случае нужно меньше времени носить линзы. Если ничего не предпринимать, то возможно образование инфекции, которая приведет к более тяжелым последствиям.
Многоцелевой раствор, который содержит ферменты, может помочь в этой ситуации. А чтобы проконтролировать такие последствия ношения контактных линз, как белковые отложения, рекомендуется некоторое время применять одноразовые приспособления.
В случаях, когда такие проблемы появляются очень часто и в больших количествах, советуют использовать линзы, которые изготовлены из материала с применением крофилкона А или нетрафилкона А. Они наиболее стойко переносят такие осложнения.
Стоит помнить, что такие белковые отложения могут быть опасными для глаз, так как являются потенциальными носителями микробов и инфекции. Кроме того, шероховатая и неровная поверхность линзы может поцарапать и травмировать роговицу.
Можно ли носить линзы после кератита
Данный вопрос всегда решается врачом индивидуально. Если процесс прошел полностью, то ношение линз допускается спустя некоторое время от момента выздоровления. Тип линз должен подобрать врач, длительность использования постепенно наращивается. Правила ухода должны строго соблюдаться, иначе повторного инфицирования не избежать.
Если осложнений в исходе кератита не удалось избежать либо заболевание перешло в хроническую форму, то ношение линз противопоказано. Они могут дополнительно травмировать глаз, что только ухудшит состояние пациента.
Акантамебный кератит
Эту болезнь можно встретить достаточно редко, но она наиболее опасна, так как если вовремя не начать лечение, то можно потерять не только зрение, но и глаз.
Причиной этого заболевания является акантамеба, которая живет и легко передвигается в почве, воде, даже питьевой. Она может появиться на поверхности любого вида контактных линз.
Поэтому не стоит при ношении линз купаться в бассейне, в водоемах или даже в ванне. Кроме того, не стоит мыть или ополаскивать контейнеры для линз в воде из-под крана.
Профилактика
Осложнения кератита легко предупредить своевременным обращением к врачу при первых симптомах и полноценному лечению заболевания. Что касается других методов, то врачи не рекомендуют долгое нахождение на солнце в безоблачную погоду. Важно выполнять все правила по гигиеническому уходу за контактными линзами.
При любом заболевании органа зрения важно начать лечить его вовремя для профилактики хронизации процесса и распространения воспаления дальше. Любые сопутствующие патологии следует перевести в стадию декомпенсации, важно провести санацию всех источников хронических инфекций в организме.
Травматический кератит легко избегается при соблюдении всех необходимых требований на рабочем месте – ношение масок и других защитных предметов, выполнение правил техники безопасности.
Последствия ношения линз ночного ношения
Риск появления инфекционных заболеваний при ношении линз ночью увеличивается, поэтому стоит давать отдыхать глазам от них. Если же использовать специальные, то такие последствия возникают значительно реже, но приспосоюления эти стоят порядком дороже и не всегда себя оправдывают. Следует помнить, что за любыми линзами необходимо правильно ухаживать и периодически их менять.
Спать в обычных линзах, не предназначенных для ночного отдыха, конечно, не рекомендуется. Из-за выделения белков и липидов на их внутренней поверхности может образоваться налет, который способен повредить роговицу.