С помощью лазерной коррекции зрения можно не только исправить близорукость, дальнозоркость и астигматизм, но и различные патологии роговицы. Одной из наиболее распространенных среди них является ее помутнение. Как избавиться от помутнения роговицы при помощи лазерной коррекции зрения?
В этой статье
- Почему возникает помутнение роговицы?
- Применение лазера в лечении помутнений роговицы
- Подготовка пациента к проведению операции
- Поэтапное проведение лазерной коррекции
- Реабилитационный период после операции роговицы
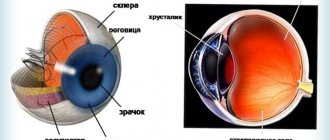
Помутнение роговицы глаза часто возникает на фоне недолеченного кератита или является последствием дистрофии различного генеза. Помутнения всегда сопровождаются разным видами аметропии, например, близорукостью, дальнозоркостью или астигматизмом. Данная патология роговой оболочки глаза существенно мешает качественной коррекции зрения не только из-за самого помутнения, но и в связи с ухудшением пропускания света. Кроме того, роговица человеческого глаза утрачивает присущую ей первоначально сферическую форму, что также негативно сказывается на качестве зрения.
Почему возникает помутнение роговицы?
Помутнение роговицы глаза может возникать при разных обстоятельствах. Наиболее распространенными среди них являются:
- травма или любое физическое повреждение роговицы;
- повреждение роговой оболочки вследствие ожога;
- поражение роговицы вирусной инфекцией.
По мнению врачей-офтальмологов, риск возникновения помутнения существенно возрастает при нарушении правил использования контактных линз. Например, если не снимать их перед сном, то роговица помутнеет с большой долей вероятности. Основными симптомами нарушения являются: покраснение глаз, светобоязнь, повышенное выделение слезы. Объективно говоря, помутнение роговицы может заметить и обычный человек, а не только врач-офтальмолог.
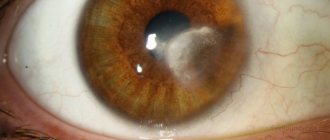
Одной из разновидностей патологии является бельмо, которое всегда имеет белую окраску. Что касается снижения зрительных функций, то они напрямую зависят от того, какова площадь поврежденной роговой оболочки глаза. В любом случае, помутнение глазной роговицы негативно сказывается на зрении.
Противопоказания, чего делать запрещено
Лишние действия при травмировании роговицы глаза могут привести к усугублению ситуации, глазу могут быть нанесены еще большие повреждения.
Запрещенные при травмировании роговицы глаза действия:
- Касание век руками;
- Использование грязных повязок;
- Попытки самостоятельного извлечения попавшего в глаз инородного тела;
- Устранение сгустков крови, так как с ними можно случайно извлечь выпавшие оболочки;
- Использование спиртовых настоек — их применение может привести к дополнительным химическим повреждениям;
- Игнорирование проблемы.
При повреждении роговицы рекомендуется сразу вызвать скорую помощь, принять действия по оказанию первой помощи.
Применение лазера в лечении помутнений роговицы
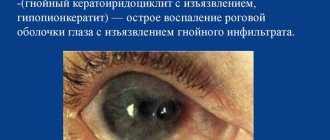
С целью лечения различных заболеваний роговицы сегодня широко используется метод ФРК (фоторефракционная кератэктомия). Впервые данная технология была применена в середине 80-х годов прошлого века в Германии.
Сегодня данная эксимерная методика применяется для лечения различного рода патологий роговой оболочки глаза. Во время проведения ФРК лазер, согласно «указаниям» компьютерной программы, всего за несколько минут удаляет поврежденную часть роговицы. Это необходимо для дальнейшего лечебного воздействия, в том числе устранения помутнений глаза, а также повышения прочности верхнего слоя роговой оболочки.
Достичь этого удается благодаря формированию постлазерной мембраны. Если же устранить помутнение полностью с помощью ФРК не удается, как, например, часто бывает при поражении глаза вирусами герпеса или аденовируса, вследствие чего на роговице образуются рубцы, то врачи могут сократить его интенсивность.
Царапины и эрозии роговицы
Это одно из самых распространенных повреждений роговицы. Эрозии появляются из-за механических повреждений эпителия, отечных, воспалительных и дистрофических изменений.
Симптомы эрозии роговицы:
- обильное слезотечение;
- светобоязнь;
- блефароспазм (неконтролируемое сокращение мышц глаза);
- пузырьки или пятна на роговице.
Рекомендовано амбулаторное лечение таких повреждений роговицы. Если повреждение не спровоцировало инфицирование, эрозия быстро заживает. Неглубокие эрозии на роговице можно вылечить при помощи анестетиков в каплях (Дикаин, Лидокаин, Инокаин), заживляющих препаратов (Солкосерил, Актовегин, Корнерегель, Эмоксипин), мазей с антибиотиками, капель с гиалуроновой кислотой и искусственных слез. Для предотвращения воспаления назначают сульфацил натрия и Левомицетин. Как правило, эрозии исчезают быстро и без последствий.
Во время лечения роговицы желательно отказаться от жиров животного происхождения и продуктов с холестерином. Лучше придерживаться диеты с большим количеством овощей, фруктов и ягод.
Подготовка пациента к проведению операции
Проведение ФРК основывается на трех основных этапах, включающих в себя: подготовительный процесс, непосредственно саму операцию и реабилитационный период. Подготовительный процесс при помутнении глазной роговицы мало чем отличается от подготовки к любому другому виду операции, он включает в себя сдачу анализов и проведение обследований. Как правило, это биохимия крови и флюорография. Кроме того, пациенту понадобится пройти терапевта, а также специалистов узкого профиля, например, эндокринолога или ревматолога.
Каждый из них должен будет выдать собственное заключение о состоянии здоровья человека и, соответственно, направление на сдачу дополнительных анализов. Фоторефракционная кератэктомия не проводится в периоды обострения хронических заболеваний, а также во время ОРВИ и ОРЗ.
Если ранее пациент использовал линзы, то их ношение необходимо прекратить за семь дней до операции. Если же офтальмологом ему были рекомендованы жесткие линзы, то отказаться от их ношения придется за две недели. Для того, чтобы избежать воспалений после операции роговицы, красить глаза, брови, а также пользоваться тенями для век в день проведения лазерной коррекции не стоит.
Проникающие и непроникающие ранения роговицы
При непроникающих ранения целостность внутренних оболочек глазного яблока сохраняется. Проникающие ранения сопровождаются излитием внутриглазной жидкости и повреждением радужки. В особо тяжелых случаях отмечается выпадение хрусталика и внутренних структур глаза.
До посещения врача необходимо закапать антибактериальные капли и наложить повязку. Тяжелое проникающее ранение провоцирует кровотечение, но удалять сгустки крови нельзя, ведь только они предотвращают выпадение внутренних оболочек.
При проникающем ранении нужно свести к минимуму кровопотерю. Если инородное тело сильно мешает, можно осторожно извлечь его и сразу прижать рану бинтом. После этого пострадавшего немедленно госпитализируют.
Резаную травму глаза нужно закрыть чистой салфеткой и закрепить ее. Второй глаз нужно прикрыть, чтобы предотвратить движение глазных яблок. При тупом ударе необходимо наложить холодную повязку или охлажденный предмет.
В стационаре рану обрабатывают и назначают последующее лечение. Легкие повреждения можно вылечить консервативным путем, иногда пациенту выписывают контактные линзы для герметизации раны. Зияющие раны с рваными краями требуют наложения сквозных или несквозных швов.
Проникающее ранение роговицы создает дополнительную опасность для зрительной системы, поэтому назначают антибактериальные и противовоспалительные препараты. В зависимости от степени повреждения эти препараты могут применяться местно, системно, парабульбарно или субконъюнктивально.
Длительность лечения раны роговицы зависит от степени и размеров повреждения. Серьезные проникающие раны роговицы лечат хирургическим путем. Дополнительно назначают антибиотики, ферменты и заживляющие капли.
Возможные осложнения ранения роговицы:
- выпадение стекловидного тела;
- отслоение сетчатки;
- вторичная глаукома;
- катаракта;
- гемофтальм (кровоизлияние в стекловидное тело);
- панофтальм (острое гнойное воспаление всего глаза);
- эндофтальм (западание глазного яблока);
- бельмо.
Самым тяжелым осложнением проникающих ранений роговицы считается фибрино-пластический иридоциклит. Это заболевание вызывает резкое ухудшение зрение в здоровом глазу, поэтому при ослеплении поврежденного глазного яблока или светоощущении с неправильной световой проекцией рекомендуется своевременно удалить травмированный глаз.
Поэтапное проведение лазерной коррекции
Лазерная коррекция помутнения роговицы осуществляется в следующем порядке.
В самом начале врач-анестезиолог закапает в глаза специальные капли. Этот способ называется капельной анестезией. Далее на глаз, роговица которого нуждается в лечении, устанавливается специальный векорасширитель, предназначенный для того, чтобы пациент не закрыл глаза во время операции. После этого врач просит пациента сконцентрировать внимание на светящейся точке внутри аппарата. При необходимости может быть осуществлена установка специального вакуумного кольца.
Когда все необходимые процедуры завершены врач осуществляет удаление той части эпителия роговицы, которая и стала причиной помутнения глаза. Затем хирург с помощью лазера формирует роговую оболочку с необходимыми параметрами. По завершении операции поверхность глаза обрабатывается дезинфицирующим средством, закапываются противовоспалительные лекарственные препараты и устанавливается временная линза. Ее ношение способствует защите прооперированного глаза от внешних воздействий.
Первая помощь, лечение
Повреждения роговицы часто встречаются среди детей и людей, профессия которых связана с высоким риском травматизации глаз. Родители должны проявлять бдительность, первичной профилактикой считается соблюдение правил техники безопасности. Если предотвратить травмирование не удалось, правильно оказанная экстренная помощь поможет минимизировать риск осложнений. В первую очередь по мере возможности следует установить степень тяжести проблемы, выявить причину ее возникновения.
При подозрениях на наличии стороннего предмета следует попытаться извлечь его самостоятельно, для промывания глаз рекомендуется использовать чистую воду, ватные тампоны или платок. При извлечении крошащихся предметов необходимо соблюдать осторожность, в глаза следует закапывать противовоспалительные препараты, тетрациклиновая мазь назначается при обработке нижнего века. При первичном некрозе поражённая зона подлежит промыванию, также проводится антибактериальное лечение.
При остром воспалительном процессе в терапии используются дезинтоксикационные и противовоспалительные лекарственные средства, антиоксиданты, поливитамины. При трофических нарушениях, патологиях васкуляризации назначается антигипоксическая терапия, показан прием противовоспалительных средств.
Резаную рану необходимо закрыть чистой повязкой, второй глаз подлежит иммобилизации, что поможет предотвратить одновременные движения глазных яблок. После этого пациент должен быть доставлен как можно быстрее в медицинское отделение. После травмирования роговицы тупым предметом рекомендовано прикладывание предварительно смоченных в прохладной воде повязок.
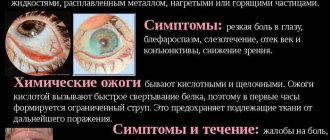
Химический ожог следует промыть водой, после чего проводится нейтрализация вызвавшего повреждение вещества. Самостоятельное извлечение металлических и других частиц из глаза строго запрещено. Продолжительность восстановительного периода и терапии зависит от характера и степени тяжести поражения. При попадании постороннего предмета, при развитии воспалительных процессов показан прием анестетиков. Использование мазей обеспечит быстрое восстановление повреждений в оболочке. В тяжелых случаях требуется проведение хирургической операции и постоперационного лечения, использование антибактериальных средств поможет предотвратить осложнения. Продолжительность восстановительного периода составляет 1-2 недели при условии своевременного обращения за медицинской помощью.
Реабилитационный период после операции роговицы
По завершении лечения особое внимание следует уделить реабилитационному периоду.
В это время нужно употреблять в пищу как можно больше витаминов группы А и С. Под запрет попадают жирное мясо, жареные блюда и алкогольные напитки. Кроме того, стоит сократить физические нагрузки и не поднимать тяжестей. Отказаться стоит и от использования декоративной косметики. Соблюдение этих простых рекомендаций поможет в восстановлении роговицы.
Причины шелушения век
Самыми частыми факторами, при помощи которых можно объяснить, почему шелушится кожа на веках, являются:
- аллергия или раздражение эпидермических покровов, вызванная использованием некачественной или просроченной косметики для глаз;
- сезонная аллергия;
- возрастной фактор (так называемый синдром сухого глаза);
- респираторные заболевания;
- сухость кожных покровов;
- жесткая или хлорированная вода;
- контактные линзы, которые были подобраны без соблюдения всех норм, либо неправильное их хранение;
- слишком сухой воздух в помещении, где чаще всего бывает человек, у которого наблюдается покраснение и шелушение верхнего века (одного или обоих);
- переутомление глаз;
- вредная привычка постоянно чесать глаза;
- длительное сидение за экраном компьютера;
- использование агрессивных средств для умывания или очищения кожи лица.
Этиология
Покраснение в уголках глаз с внешней стороны может быть обусловлено как простым переутомлением, так и некоторыми патологическими процессами, что можно будет установить только путем осмотра и проведения обязательных диагностических мероприятий.
В целом проявление такого симптома может быть обусловлено следующими этиологическими факторами:
- сильное переутомление.
- неправильно подобранные очки или контактные линзы.
- аллергические реакции.
- трещина в углу глаза.
- воспалительные процессы.
- вросшие волосы или неправильный рост ресниц.
- заболевания офтальмологического характера.
- механические повреждения, травмы режущего, колющего характера.
- длительное слезотечение.
- использование неподходящих глазных капель, мазей и других медикаментозных средств, которые предназначены для местного применения.
Следует отметить и то, что боль при моргании, чаще всего обусловлена попаданием в орган зрения инородного предмета или пыли, грязи, что будет сопровождаться ощущением волоса в глазу. Однако пытаться самостоятельно устранить этот фактор не следует, так как такие действия могут только усугубить ситуацию.
Характер патологии будет зависеть от того, что именно стало причиной развития подобного клинического признака. Правильно интерпретировать течение клинической картины и сопоставлять это с возможным заболеванием, может исключительно специалист. Самостоятельно это делать нельзя.
Уход и соблюдение гигиены кожи глаз
Если кожа на веках шелушится, вызывая при этом зуд, жжение, дискомфорт и слезоточивость глаз, можно попытаться облегчить состояние самостоятельно. Для этого применяются отвары лекарственных растений, обладающих антисептическими, успокаивающими, противовоспалительными и бактерицидными свойствами. К разряду таких трав относятся:
- ромашка аптечная;
- календула (ноготки);
- череда;
- зверобой;
- тысячелистник.
Из этих трав готовятся целебные отвары, которые потом применяются для протирания век и кожи вокруг глаз. В приготовлении таких тоников нет ничего сложного.
1 ложку сырья залить 200-250 мл кипятка и настоять (либо проварить на медленном огне 7 минут). Остудить, отжать жмых, профильтровать. Использовать по назначению 4-5 раз в день.
Отлично помогает в борьбе с глазными заболеваниями (конъюнктивитом, ячменем), при которых трескается и шелушится кожа на веках, обыкновенный черный чай. Приготовьте напиток и дайте ему остыть до комнатной температуры. Смочите вату или аппликатор в чае и промойте оба глаза. При этом для каждого глаза должен использоваться чистый ватный тампон.
Проделывать такую манипуляцию нужно не меньше 5 раз в день. Чай помогает удалить гнойные выделения из глаз при конъюнктивите, облегчает боль и жжение в глазах.
После полного избавления от глазных патологий использование отваров лекарственных растений или чайной заварки нужно продлить еще на несколько дней с целью предотвращения рецидивов.
Помимо этого, хорошим средствами по уходу за гигиеной глаз являются огуречная вода для протирания кожи век и вокруг глаз, а также дегтярное мыло для периодических умываний. Благодаря своим полезным свойствам, среди которых следует отметить антисептический эффект, эти компоненты прекрасно борются с усталостью глаз и раздражением. Особенно важно их применять в период, когда воздух буквально наполнен всевозможными аллергенами (в середине весны, в начале и конце лета).
Если все вышеперечисленные методы борьбы с шелушением кожи век оказались неэффективными, обязательно обратитесь к офтальмологу. Такие аномалии, особенно если они встречаются довольно часто, могут причинить серьезный вред вашему здоровью. Возможно, после прохождения тщательной диагностики, вам понадобится медикаментозное лечение, которое может назначить исключительно квалифицированный специалист!