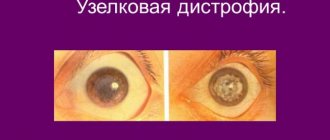
Роговица состоит из слоев.
Эпителий покрывает плотную строму.
Изнутри она выстлана эндотелием.
Клетки внутреннего слоя отвечают за отток глазной жидкости. Эндотелий не обновляется. При повреждении влага попадает в следующие за ним слои, создавая отек. В эпителии появляются пузырьки-буллы. Роговица мутнеет, становится белой, матовой. Патологическое состояние называется эндотелиально-эпителиальной дистрофией (ЭЭД), дистрофией Фукса, псевдофакичной буллезной кератопатией.
Причины
Австрийский врач Эрнст Фукс впервые описал ЭЭД в начале 20 века. Причиной разрушения эндотелия он считал нарушение питания, кровоснабжения, гормональный дисбаланс.
Дегенерация эндотелия возникает в результате:
- наследственного генетического отклонения;
- операции по экстракции катаракты;
- травмы;
- хронического кератита без лечения.
Первичная дистрофия вызвана наследственностью. Вторичное нарушение возникает из-за заболеваний и механических повреждений. Но предпосылкой к развитию отека после операций и травм является генетическая предрасположенность.
Виды дистрофий
В зависимости от расположения в структуре роговицы врожденного повреждения дистрофии роговицы могут быть следующими:
- эпителиальными: дистрофия базальной мембраны эпителия, ювенильная эпителиальная дистрофия Меесмана;
- стромальными: решетчатой, гранулярной, кристаллической Шнайдера, зернисто-решетчатой Авеллино, центральной облаковидной Франсуа, пятнистой, задней аморфной, предесцеметовой дистрофией;
- эндотелиальной: задней полиморфной, дистрофией Фукса, врожденной наследственной эндотелиальной дистрофией;
- дистрофией мембраны Боумена: дистрофия Тиель-Бенке, дистрофия Рейс-Буклера.
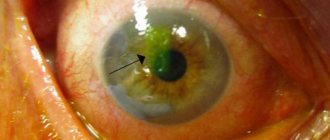
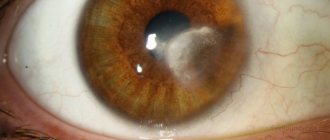
Рис.2 Эпителиальная (передняя) дистрофия роговицы (с исходом в неоваскуляризацию и помутнение — бельмо)
Несмотря на то, что дистрофии роговицы представлены множеством видов, все они имеют подобные симптомы и требуют подобных методов лечения. Основное их отличие заключается в закладке каждой конкретной дистрофии в определенном гене человека, что можно определить только путем проведения сложного генетического анализа. Некоторые отличия офтальмолог может определить с помощью микроскопа.
Симптомы
Заболевание протекает без симптомов. Развитие от начальных клеточных изменений до открытых клинических проявлений может занять 20 лет.
Признаки, проявляющиеся в процессе течения заболевания:
- зрение утром хуже, чем вечером;
- ощущение инородного тела;
- боль;
- чувствительность к свету;
- гиперемия;
- слезотечение;
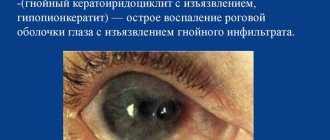
- отек, помутнение роговицы;
- формирование булл.
Пузырьки на поверхности эпителия лопаются, вызывая сильную боль.
При помощи конфокальной микроскопии (КМ) исследовано состояние эндотелия роговицы у 65 детей в возрасте от 5 до 16 лет (97 больных глаз) с давностью увеита от 1 мес. до 11 лет в период активности и ремиссии заболевания. Обнаружена высокая частота (80%) изменений эндотелия роговицы. Выявлены изменения эндотелия роговицы, характерные для активности и ремиссии увеита. Обоснована необходимость исследования эндотелия роговицы у детей с увеитами методом КМ для коррекции медикаментозной терапии и при планировании хирургических вмешательств.
In vivo confocal microscopy of corneal endothelium in children with endogenous uveitis
We examined 65 children aged from 5 to 16 years, 97 affected eyes. Using confocal microscopy (CM) we studied corneal endothelial in 65 children aged 5 to 16 years (97 affected eyes) with uveitis (prescription from 1 month to 11 years) in the periods of activity and remission. A high frequency (80%) of changes was found in the endothelium of the cornea. We revealed changes of the corneal endothelium typical to activity and remission of uveitis. We proved the necessity to study the corneal endothelium in children with uveitis by CM while planning surgery and to adjust medicamental treatment.
Изменения эндотелия роговицы при эндогенных увеитах у детей могут быть связаны как непосредственно с воспалительным процессом, так и иметь вторичный характер вследствие нарушения трофики при гипотонии, глаукоме, формировании иридокорнеальных и ленсроговичных сращений, послеоперационной эпителиально-эндотелиальной дистрофии. При этом, как правило, состояние роговицы определяется действием комплекса факторов. Изменения эндотелия роговицы по данным биомикроскопии развиваются у 17-65% детей с передними, периферическими и панувеитами, а их частота и характер зависят от течения, длительности и этиологии увеита [1, 2]. Тщательное и объективное исследование состояния эндотелия роговицы важно для оценки степени активности увеита и определения тактики лечения, решения вопроса о возможности интраокулярной коррекции, а также для определения степени влияния изменений на зрительные функции.
Конфокальная микроскопия (КМ) — уникальная бесконтактная методика, дающая возможность прижизненно исследовать роговицу на клеточном уровне, оценить степень морфологических изменений клеточных элементов и внеклеточных структур, что позволяет судить о нарушении их функции и степени повреждения роговицы в целом. Данная методика ранее при увеитах у детей не применялась. Опубликованы лишь единичные данные об исследовании при помощи КМ преципитатов роговицы при увеитах у взрослых [3-6].
Целью нашей работы явилась оценка состояния эндотелия роговицы при эндогенных увеитах у детей с помощью КМ.
Материал и методы
При помощи КМ изучено состояние роговицы у 65 детей в возрасте от 5 до 16 лет (в среднем — 10) с эндогенными увеитами. Давность заболевания составила от 1 месяца до 11 лет. Обследовано 97 больных глаз. На момент первичного обследования активный увеит наблюдался в 52 случаях и сопровождался изменениями эндотелия роговицы («запотелость», преципитаты), ремиссия — отсутствие клинических признаков воспалительного процесса длительностью от 1 месяца на фоне или без терапии — отмечена в45. КМвыполнена 8 пациентам (13 больных глаз) в динамике в период активности и ремиссии увеита.
Анализ биомикроскопической картины показал, что в 39 глазах роговица была прозрачной, ее краевая дистрофия выявлена в 28, лентовидная — в 25. Афакия после удаления осложненной катаракты была в 18, артифакия — в 18 случаях. Вторичная глаукома диагностирована в 25 глазах, из них на 12 выполнены антиглаукоматозные операции. У 30 детей установлена ассоциация увеита с ювенильным идиопатическим артритом, у 5 — с вирусами группы герпеса, у 4 — с синдромом Фогта — Коянаги — Харада, у 1 — с HLA-B27, у 1 — с болезнью Илза, у 24 — этиологию увеита установить не удалось (Табл. 1).
Таблица 1.
Распределение детей по этиологии увеита
| Этиология увеита | Число детей | Число больных глаз | ||
| абс. | % | абс. | % | |
| Ревматоидный | 30 | 45 | 44 | 45 |
| Герпес-ассоциированный | 5 | 8 | 8 | 8 |
| Синдром Фогта — Коянаги — Харада | 4 | 6 | 6 | 6 |
| HLA-B27 ассоциированный | 1 | 2 | 1 | 1 |
| Болезнь Илза | 1 | 2 | 2 | 2 |
| Неясной этиологии | 24 | 37 | 36 | 37 |
| Всего | 65 | 100 | 97 | 100 |
Исследование проводилось с помощью конфокального микроскопа ConfoScan 4 компании Nidek (Япония) с увеличением 500. Метод позволяет обследовать зону размером 440 x 330 мкм с послойным сканированием в 5 мкм. Конструкция прибора дает возможность изучать центральные и парацентральные участки роговицы. Особую ценность представляет возможность определения плотности эндотелиальных клеток и морфометрических показателей в ручном режиме. В качестве иммерсионной жидкости между роговицей и оптической линзой микроскопа использовали гель «Видисик», для эпибульбарной анестезии — капли «Алкаин» 0,5%. Результаты исследования плотности эндотелиальных клеток сравнивали с нормативной базой прибора.
Результаты и обсуждение
При послойном анализе структур роговицы с помощью КМ изменения эндотелия обнаружены в 80% глаз, несколько чаще в период активности (87%), чем на фоне ремиссии увеита (71%) (табл. 2).
Таблица 2.
Состояние эндотелия роговицы при эндогенных увеитах у детей
| Признаки | Активность (n=52) | Ремиссия (n=45) | Всего (n=97) | |||
| абс. | % | абс. | % | абс. | % | |
| Норма | 7 | 13 | 13 | 29 | 20 | 21 |
| Гипорефлективные дефекты | 31 | 60* | 18 | 40* | 49 | 51 |
| Преципитаты | 31 | 60ˇ | 16 | 36ˇ | 47 | 48 |
| Локальная гиперрефлективность со стушеванностью границ клеток | 20 | 38ʹ | 6 | 13ʹ | 26 | 27 |
| Гиперрефлективные фибриноподобные линейные отложения | 11 | 21 | 6 | 13 | 17 | 18 |
| Фокальные клеточные тракции | 14 | 14 | – | – | 14 | 14 |
| Расширения межклеточных пространств | 7 | 13 | 3 | 7 | 10 | 10 |
| Волнообразное изменение конфигурации во фронтальной плоскости | 5 | 10 | 2 | 4 | 7 | 7 |
| Мелкие гиперрефлективные включения | 7 | 13 | – | – | 7 | 7 |
| Диффузные облачковидные помутнения | 8 | 8 | 1 | 1 | 9 | 9 |
Примечание. * ˇ ʹ — различия достоверны, р<0,05
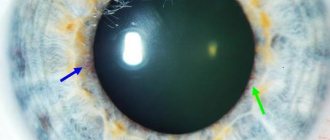
У половины детей обнаружены гипорефлективные дефекты эндотелиальных клеток (рис. 1А), чаще на фоне активности увеита, причем их количество в поле зрения увеличивалось при нарастании активности воспалительного процесса. Эти изменения обусловлены апоптозом клеток, который ускоряется под действием медиаторов воспаления на эндотелий.
Рисунок 1. Изменения эндотелия при активности увеита
А — фокальные клеточные тракции, гипорефлективные дефекты, локальная гиперрефлективность со стушеванностью границ клеток
Б — преципитаты с нечеткими границами
В — волнообразное изменение конфигурации эндотелия
Как и по данным биомикроскопии, при КМ у половины обследованных выявлены преципитаты, чаще при активности увеита. Необходимо подчеркнуть, что с помощью КМ была возможна более детальная оценка их морфологических особенностей. Для активного увеита характерны объемные преципитаты с нечеткими границами и разветвленными отростками (рис. 1Б), для ремиссии — четкость границ тел и отростков преципитатов, их полупрозрачность (рис. 2).
Рисунок 2. Изменения эндотелия при ремиссии увеита. Полурассосавшиеся преципитаты
Локальная гиперрефлективность со стушеванностью границ клеток — КМ эквивалент «запотелости» эндотелия была наиболее характерна для активного увеита, а ее степень коррелировала с выраженностью воспалительного процесса (рис. 1А).
Расширение межклеточных пространств, волнообразное изменение конфигурации эндотелия во фронтальной плоскости (рис. 1В), диффузные облачковидные помутнения также чаще наблюдались при активности увеита, а их выраженность зависела от тяжести воспалительного процесса. Фокальные клеточные тракции (рис. 1А) и мелкие гиперрефлективные включения были выявлены только на фоне активности увеита.
На всех 60 неоперированных глазах плотность клеток эндотелия была в пределах возрастной нормы, однако в 55% случаев был обнаружен выраженный (более 33% клеток) полимегатизм, в 30% — плеоморфизм, которые чаще наблюдались при хроническом и длительно текущем воспалительном процессе.
Снижение плотности эндотелиальных клеток наблюдалось в 5 из 18 (28%) глаз с артифакией и в 4 из 18 (22%) — с афакией (на 2,3-14% и 0,3-19,7% от нормы соответственно) при обследовании в сроки от 1 месяца до 4 лет после операции. К сожалению, исследование плотности эндотелиоцитов до вмешательства этим пациентам не проводилось, и вопрос о влиянии объема хирургического вмешательства на состояние роговицы при эндогенных увеитах у детей требует дальнейшего целенаправленного изучения.
Таким образом, оценка состояния эндотелия роговицы является важной составляющей обследования пациентов с увеитами, а применение метода КМ позволяет быстро, объективно и на ультраструктурном уровне провести его исследование и оценить динамику изменений.
Проведенное нами впервые изучение эндотелия роговицы у детей с эндогенными увеитами с помощью КМ позволило обнаружить высокую частоту и широкий спектр изменений, не выявляемых при биомикроскопии и установить их связь с активностью воспалительного процесса. Так установлено, что активность увеита ассоциируется с множественными изменениями эндотелия: гипорефлективные дефекты, преципитаты с нечеткими границами и наличием отростков, локальная гиперрефлективность, фибриноподобные отложения, фокальные клеточные тракции, расширение межклеточных пространств, волнообразное изменение конфигурации, облачковидные помутнения. Несмотря на нормальную плотность эндотелиальных клеток, в половине случаев обнаружен выраженный полимегатизм, в 1/3 — плеоморфизм, что обусловлено гибелью эндотелиоцитов и может в дальнейшем привести к снижению плотности клеток. Оценка состояния эндотелия также важна при планировании хирургических вмешательств для решения вопроса о сроках и предотвращения послеоперационных осложнений со стороны роговицы.
Выводы
1. У 80% детей с эндогенными увеитами и вовлечением в процесс переднего отрезка глаза выявлены изменения эндотелия роговицы, в том числе и на фоне ремиссии увеита (71%).
2. Обнаружены изменения эндотелия роговицы, характерные для активности увеита, не визуализируемые биомикроскопически (гипорефлективные дефекты, фокальные клеточные тракции, локальная гиперрефлективность, нечеткость границ преципитатов и наличие разветвленных отростков), что следует учитывать при определении степени активности увеита.
3. Обнаружена высокая частота полимегатизма и плеоморфизма эндотелиальных клеток, обусловленная их гибелью при часто рецидивирующем и длительном воспалительном процессе, что может приводить к снижению плотности эндотелиоцитов.
4. Исследование эндотелия роговицы у детей с эндогенными увеитами с помощью КМ необходимо для коррекции медикаментозной терапии, а также при выборе сроков хирургического вмешательства, решении вопроса об имплантации интраокулярной линзы после экстракции катаракты.
Л.А. Катаргина, Ю.П. Шестова, Е.В. Денисова
НИИ ГБ им. Гельмгольца МЗ России, г. Москва
Шестова Юлия Павловна — аспирант отдела патологии глаз у детей
Литература:
1. Катаргина Л.А., Архипова Л.Т. Увеиты: патогенетическая и иммуносупрессивная терапия. — Тверь: Триада, 2004. — 100 с.
2. Мешкова Г.И. Значение современных методов визуализации и оценки зрительных функций в диагностике и лечении периферических увеитов у детей и подростков: автореф. дис. … канд. мед. наук. — М., 2008. — 30 с.
3. Kanavi M.R., Soheilian M., Yazdani S. et al. Confocal scan features of keratic precipitates in Fuchs heterochromic iridocyclitis // Cornea. — 2010. — V. 29, N 1. — P. 39-42.
4. Mahendradas P., Shetty R., Narayana K.M. et al. In vivo confocal microscopy of keratic precipitates in infectious versus noninfectious uveitis // Ophthalmology. — 2010. — V. 117, N 2. — P. 373-380.
5. Mocan M.C., Kadayifcilar S., Irkec M. Keratic precipitate morphology in uveitic syndromes including Behçet’s disease as evaluated with in vivo confocal microscopy // Eye. — 2009. — V. 23. — P. 1221-1227.
6. Wertheim M.S., Mathers W.D., Planck S.J. et al. In vivo confocal microscopy of keratic precipitates // Arch. Ophthalmol. — 2004. — V. 122, N 12. — P. 1773-1781.
Диагностика
При внешнем осмотре заметно помутнение роговой оболочки, которое иногда сопровождается расширением сосудов конъюнктивы. Диагноз подтверждают с помощью диагностических процедур:
- Биомикроскопия. Признаки ЭЭД: недостаток эндотелиальных клеток, отечность, буллезное поражение эпителиального слоя.
- Пахиметрия. С помощью измерения толщины роговицы оценивают степень ее отечности.
- Конфокальная микроскопия. Метод позволяет рассмотреть структуру эндотелия, определить плотность, размер его клеток, проследить динамику деструктивного процесса. Также с помощью метода видны гутты. Специфические каплевидные образования выделяются среди эндотелиоцитов маленькими темными клетками со светлым центром. По мере уменьшения эндотелиоцитов гутты сливаются в обширные области.
- Визометрия утром и вечером помогает косвенно определить отек, присущий ЭЭД, и степень потери зрения.
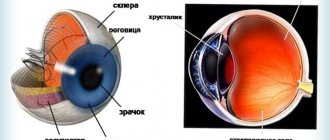
Строение роговицы
Роговица глаза человека имеет пять слоев. Наружным слоем, состоящим из 5-6 слоев клеток, является передний эпителий, выполняющий защитную функцию. Под передним эпителием лежит боуменовая оболочка — тонкая мембрана, представляющая собой плотную ткань, служащую опорой для наружного слоя.
Рис.1 Строение роговицы глаза человека
Под боуменовой оболочкой находится строма (ее объем составляет до 95% объема всей роговицы). Строму составляют особые клетки – кератоциты, расположенные в строгом порядке, благодаря чему обеспечивается прозрачность роговой оболочки.
С недавних пор в роговой оболочке выделяют слой Дюа (открыт в 2013 году) — тонкий слой, расположенный между стромой и десцеметовой оболочкой.
Самая прочная ткань роговой оболочки, прилегающая к строме – десцеметовая оболочка – представляет собой плотную мембрану, также выполняющую защитную функцию.
Последним слоем является эндотелий (задний эпителий роговой оболочки), представляющий собой слой из одного ряда клеток, которые выполняют функцию «насоса» — контролируют поступление жидкости в роговую оболочку из передней камеры.
Лечение
Программа консервативной терапии:
- местное введение гипертонических солевых растворов;
- применение капель для улучшения трофики;
- нанесение глазных мазей, способствующих заживлению;
- обезболивание анальгетиками в виде капель или таблетками;
- процедура кросс-линкинга.
Солевой раствор захватывает и выводит избыточную жидкость из тканей. Зрение корректируют с помощью оптики — очками, лечебными контактными линзами.
Буллезные образования устраняют с помощью роговичного кросс-линкинга:
- с роговицы снимают эпителий;
- наносят рибофлавин;
- облучают особым спектром ультрафиолета.
В результате на роговой оболочке формируется новый каркас, предотвращающий ее деформацию.
Оперативное лечение — кератопластика. Показания:
- выраженная степень потери зрения;
- истончение роговицы;
- низкая плотность эндотелия.
Виды кератопластики:
- сквозная — полная пересадка роговой оболочки;
- послойная DSEK — пересадка десцеметовой мембраны с эндотелием.
Поврежденную роговицу заменяют донорской тканью, биоимплантами. Послойная кератопластика проводится малоинвазивно. Трансплантат вводят через маленький разрез, разворачивают и фиксируют на строме струей воздуха.
Профилактика патологии
Конечно, если у ваших близких наблюдается дистрофия роговицы глаза, и вам она определена по наследству, с этим трудно что-нибудь сделать. Но в остальных случаях следует защищать ткани глаз от травмы, ожога, попадания инородных тел, токсических веществ.
Обязательно используйте специальные защитные очки во время строительно-ремонтных работ и тщательно соблюдайте правила гигиены во время ношения контактных линз.
Полезное видео
Дистрофия роговицы — что это такое?