Заболевание БПГН относится к особым клиническим формам гломерулонефрита, быстро прогрессирует, при отсутствии лечения за несколько недель может привести к острой почечной недостаточности. Такая форма заболевания встречается редко, чаще всего в возрасте от 20 до 50 лет. Классификация содержит несколько типов БПГН:
- БПГН 1 тип – болезнь антител к гломерулярной базальной мембране (ГБМ). К этому типу относятся: синдром Гудпасчера, идиопатический подострый гломерулонефрит с полулуниями. При синдроме Гудпасчера развиваются легочные кровотечения наряду с быстропрогрессирующим гломерулонефритом.
- БПГН 2 тип – иммунокомплексный быстропрогрессирующий гломерулонефрит. К этому типу заболевания относятся: быстропрогрессирующий гломерулонефрит при пурпуре Шенлейн-Геноха, постстрептококковый быстропрогрессирующий гломерулонефрит, быстропрогрессирующий гломерулонефрит при СКВ, смешанной криоглобулинемии, подостром инфекционном эндокардите, а также существует первичный БПГН этого типа.
- БПГН 3 тип – пауцииммунный быстропрогрессирующий гломерулонефрит. К этому типу заболевания относится пауцииммунный БПГН, развивающийся при некротических васкулитах.
- БПГН 4 тип – болезнь двойных антител. Встречается редко, имеет признаки 1 и 3 типа БПГН, присутствие АНЦА-антител и анти-БМК.
- Идиопатические типы заболевания. Встречаются редко, характеризуются признаками иммунных комплексов без очевидной причины, влияющей на их появление, пауцииммунными признаками (тип3) без наличия антител к ANCA.
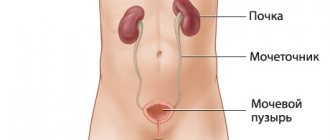
Быстропрогрессирующий (подострый, злокачественный) гломерулонефрит может развиться при системной красной волчанке, гранулематозе Вегенера, эссенциальной смешанной криоглобулинемии, микроскопическом полиангиите, ревматоидном артрите. Заболевание лечат в рамках ревматологических болезней в Юсуповской больнице. При подозрении на БПГН больного отправляют на дополнительные исследования: общий анализ мочи, биохимический анализ крови, УЗИ почек, МРТ, КТ. После проведения исследований назначается биопсия почек. Заболевание сопровождается повышением артериального давления, нередко развивается тяжелая артериальная гипертензия.
Лечение быстропрогрессирующего гломерулонефрита в Москве: прогноз
Быстропрогрессирующий гломерулонефрит лечить в Москве могут в терапевтических, нефрологических, ревматологических отделениях больниц, клинике нефрологии, научно-исследовательском институте ревматологии и других медицинских учреждениях. Прогноз заболевания зависит от своевременности начала лечения. Спонтанная ремиссия у больных БПГН встречается очень редко, в большинстве случаев в течение полугода наступает терминальная стадия почечной недостаточности. Прогноз благоприятен при наличии следующих факторов:
- Ранняя стадия заболевания.
- БПГН вызван постинфекционным гломерулонефритом.
- БПГН вызван системной красной волчанкой.
- Заболевание развилось в результате грануломатоза с полиангиитом.
- БПГН развился при узелковом полиартериите.
Существует ряд факторов, в результате которых прогноз неблагоприятный для больных с быстропрогрессирующим гломерулонефритом:
- Возраст (старше 60 лет).
- Уровень креатинина в крови высокий.
- Более чем в 75% почечных клубочков обнаружены полулуния.
- Лечение оказывается неэффективным при пауцииммунном быстропрогрессирующем гломерулонефрите.
БПГН развивается очень быстро и через несколько недель патологические изменения в почках становятся необратимыми. Развивается фиброз полулуний, генерализованная атрофия почечных канальцев, диффузный интерстициальный фиброз – все эти патологические изменения приводят к потере функций органа, неэффективности терапии, остается единственный метод лечения больного – диализ. В зависимости от типа БПГН определяется прогноз заболевания.
Современные представления о гломерулонефрите
Гломерулонефрит (ГН) — иммуновоспалительное заболевание почек с преимущественным поражением клубочков, но вовлекающее и канальцы, и межуточную (интерстициальную) ткань. Основные клинические типы ГН: острый, хронический и быстропрогрессирующий. ГН являются самостоятельными нозологическими формами, но могут встречаться и при многих системных заболеваниях: системной красной волчанке, геморрагическом васкулите, подостром бактериальном эндокардите и др.
В этиологии ГН играют роль инфекции (наиболее четко при остром постстрептококковом ГН), токсические вещества (органические растворители, алкоголь, ртуть, свинец и др.), экзогенные антигены, действующие с вовлечением иммунных механизмов, в том числе и в рамках гиперчувствительности немедленного типа (атопии), редко — эндогенные антигены — ДНК, мочевая кислота, опухолевые. Этиологический фактор удается установить у 80-70% больных острым ГН и у 5-10% больных хроническим ГН. У остальных больных причина болезни остается неизвестной.
В подавляющем большинстве случаев ГН развивается при участии иммунных механизмов. При остром пострептококковом ГН — это образование антител через 10-12 дней после фарингита или ангины, при хроническом ГН — это чаще медленное образование иммунных комплексов, содержащих антиген и антитела к нему, откладывающихся в клубочках при недостаточности механизмов их удаления, у большинства больных быстропрогрессирующим ГН — это образование антител к ткани клубочков (базальной мембране капилляров). Иммунные комплексы и антитела к базальной мембране могут быть выявлены и идентифицированы в ткани почек при иммуногистохимическом исследовании. Почечный клубочек отвечает на иммунное повреждение двумя видами патологических реакций: пролиферацией клеток почечного клубочка (мезангиальных, эндотелиальных, эпителиальных) и выработкой этими клетками межклеточного вещества. Оба процесса стимулируют цитокины (в первую очередь интерлейкин-1, фактор некроза опухолей, тромбоцитарный фактор роста, трансформирующй фактор роста бета), которые выделяются клетками, инфильтрирующими почечный клубочек.
Установленные причины ГН и развитие нефрита при других заболеваниях (минимальные изменения)
- Лекарства, особенно нестероидные противовоспалительные препараты
- Лимфогранулематоз
- Фокально-сегментарный гломерулосклероз
- Внутривенное введение наркотиков
- СПИД
- Опухоли
- Лечение литием
- IgA-нефропатия
- Цирроз печени
- Целиакия
- Герпетиформный дерматит
- Серонегативный артрит
- Туберкулез
- Мембранозная нефропатия
- Опухоли — 15% случаев (с возрастом частота возрастает)
- Лекарства (особенно золото и пеницилламин)
- Инфекции: гепатит В, сифилис, малярия
- Системная красная волчанка
- Серповидно-клеточная анемия
- Мезангиокапиллярный ГН
- Опухоли и хронический лимфолейкоз
- Инфекции: эндокардит, гепатит В, шистосомоз
Морфологические признаки ГН складываются из пролиферации клеток клубочков — мезангиальных, эндотелиальных и эпителиальных, изменений базальной мембраны капилляров клубочков, некроза клеток, склероза петель клубочка, а также из изменений канальцев почек (дистрофии, атрофии), сосудов и интерстиция (склероза, клеточной инфильтрации).
Клинические признаки ГН — это (в том или ином сочетании) протеинурия (при большой выраженности которой развивается нефротический синдром), гематурия, отеки, артериальная гипертония, нарушение функции почек.
Острый ГН развивается через 6-12 дней после перенесенной инфекции, обычно стрептококковой (ангина, тонзиллит, в прошлые годы — скарлатина, ныне редко встречающаяся), в том числе и кожной (пиодермия, импетиго). Наиболее нефритогенным является бета-гемолитический стрептококк группы А (особенно штаммы 12 и 49). Заболевание может развиться и после других инфекций — бактериальных, вирусных, паразитарных, а также после других антигенных воздействий — сыворотки, вакцины, лекарства. Морфологические изменения характеризуются генерализованной пролиферацией клубочковых клеток — эндотелиальных и мезангиальных, инфильтрацией клубочков нейтрофилами и моноцитами.
При классическом циклическом течении острый ГН характеризуется изменениями мочи (часто макрогематурией), отеками, олигурией, гипертонией (связанной с гиперволемией); при тяжелом течении может развиться почечная недостаточность и анурия. Острый нефрит с бурным началом и циклическим течением чаще встречается у детей и подростков, обычно заканчивается выздоровлением, хотя у 1/5 больных болезнь принимает хроническое течение. У взрослых такое течение в настоящее время встречается редко (в скученных коллективах), чаще встречается стертый вариант с изменениями мочи и без общих симптомов, с возможным переходом в хронические формы (впрочем, в таких случаях дифференциальный диагноз острого ГН и обострения ранее не диагностированного хронического ГН не так прост). Поэтому ставить диагноз острого ГН у взрослых надо с осторожностью, исключая как возможность обострения хронического нефрита, так и возможность острого лекарственного интерстициального нефрита, опухоли почки или мочекаменной болезни с гематурией, туберкулеза, нефроптоза и др.
Если доказана связь со стрептококковой инфекцией, повышены титры антистрептококковых антител и положителен посев из глотки, показано лечение антибиотиками в течение 8-12 дней.
Клинические проявления ГН
- Изолированная протеинурия
- Изолированная гематурия
- Нефротический синдром
- Остронефритический синдром
- Гипертония
- Быстропрогрессирующая почечная недостаточность
- Хроническая почечная недостаточность
Хронический ГН чаще развивается медленно, с незаметным началом, реже отмечается четкая связь с перенесенным острым ГН. В патогенезе основную роль играют иммунные механизмы, однако достаточно быстро включаются неиммунные факторы прогрессирования.
Вопрос классификации сложен. В мировой практике в основу классификации ставят полную морфологическую картину ГН, которая требует обязательного проведения пункционной биопсии почки. Такой подход вполне правомочен, и мы далее остановимся подробно на этой классификации, хотя для России, где лишь в единичных нефрологических центрах проводится биопсия почки и к тому же не во всех этих центрах есть квалифицированные (в нефрологическом плане) морфологи, она часто оказывается неприемлемой. Поэтому на первый план мы все же ставим клиническую классификацию, выделяя следующие варианты ГН (несколько измененная классификация Е.М.Тареева): латентный, гематурический, нефротический, гипертонический и смешанный.
Морфологическая классификация хронического ГН
- Минимальные изменения клубочков
- Фокально-сегментарный гломерулосклероз
- Мембранозная нефропатия
- Мезангиопролиферативный ГН, в том числе IgA-нефропатия
- Мезангиокапиллярный гломерулонефрит
- Экстракапиллярный (с полулуниями) гломерулонефрит
Латентный ГН — самая частая форма хронического ГН, проявляется лишь изменениями мочи (протеинурия до 3 г/сут, небольшая эритроцитурия), иногда незначительно повышено артериальное давление. Течение обычно медленнопрогрессирующее, прогноз лучше при изолированной протеинурии, хуже при сочетании протеинурии с эритроцитурией, 10-летняя выживаемость составляет 85-70%.
Гематурический ГН составляет 6-8% случаев хронического ГН, проявляется постоянной гематурией, иногда с эпизодами макрогематурии, течение достаточно благоприятное. Далее в статье мы более детально остановимся на самой частой форме гематурического ГН, устанавливаемой при биопсии почки — так называемой IgA-нефропатии.
Нефротический ГН (10-20% случаев хронического ГН) протекает, как показывает название, с нефротическим синдромом (протеинурия выше 3,5 г/сут, гипоальбуминемия, отеки, гиперхолестеринемия). Нефротический синдром обычно носит рецидивирующий характер, реже имеет персистирующее течение с постепенным присоединением артериальной гипертонии и почечной недостаточности. Прогноз хуже при сочетании с выраженной эритроцитурией.Течение, прогноз, ответ на лечение во многом определяются морфологическим вариантом нефрита.
Гипертонический нефрит — медленнопрогрессирующая форма нефрита, очень редко требующая активной терапии. Характеризуется минимальным мочевым синдромом (протеинурия обычно не выше 1 г/сут, незначительная эритроцитурия) в сочетании с выраженной артериальной гипертонией.
Смешанный ГН характеризуется сочетанием нефротического синдрома с артериальной гипертонией (нефротически-гипертонический ГН), неуклонно прогрессирующим течением.
Согласно клинической классификации М.Я.Ратнер и В.В.Серова, выделяются нефритический, нефротический и нефротически-гипертонический типы нефрита; среди нефритического — максимально активный, активный и неактивный варианты.
Основные формы ГН с полулуниями
- Нефрит с антителами к базальной мембране клубочка (анти-БМК-нефрит)
- Системные васкулиты: микроскопический полиартериит, гранулематоз Вегенера, геморрагический васкулит, эссенциальная смешанная криоглобулинемия
- Системные заболевания -СКВ
- Первичные ГН: мезангиокапиллярный, IgA-нефропатия
- Инфекционные ГН: постинфекционный, эндокардит
- Опухоли: карцинома, лимфома
- Лекарства: гидралазин, пеницилламин
Морфологические варианты ГН представлены следующими:
- минимальные изменения клубочков,
- фокально-сегментарный гломерулосклероз (ФСГС),
- мембранозный ГН (мембранозная нефропатия),
- мезангиопролиферативный ГН,
- мезангиокапиллярный ГН,
- фибропластический ГН.
Первые три варианта по своим морфологическим характеристикам не полностью соответствуют представлению о ГН как о воспалительном заболевании (в первую очередь из-за отсутствия пролиферации клеток мезангия), в связи с чем в зарубежной литературе к ним часто применяется термин «нефропатия», а объединяющим является понятие «клубочковые болезни»; мы считаем возможным во всех случаях применять термин «гломерулонефрит».
Минимальные изменения клубочков (липоидный нефроз) характеризуются отсутствием изменений при световой микроскопии и при иммунофлюоресцентном исследовании. Лишь электронная микроскопия выявляет слияние ножковых отростков эпителиальных клеток (подоцитов), что и признается основной причиной протеинурии при этой форме.
Эта морфологическая форма наблюдается чаще у детей, но встречается и у взрослых. У большинства больных отмечается нефротический синдром с выраженными отеками, анасаркой, массивной протеинурией, резкой гипоальбуминемией, гиповолемией, очень выраженной липидемией; у 10-20% больных отмечается эритроцитурия и артериальная гипертония. Нередко сочетание с атопическими болезнями, аллергическими расстройствами (астма. экзема, непереносимость молока, поллинозы). Согласно одной из гипотез патогенеза, основное значение придается фактору, повышающему клубочковую сосудистую проницаемость, продуцируемому Т-лимфоцитами. Именно при этой форме наиболее эффективна кортикостероидная терапия, приводящая иногда за одну неделю к исчезновению отеков. В дальнейшем болезнь нередко принимает рецидивирующее течение с развитием стероидной зависимости, однако хроническая почечная недостаточность (ХПН) развивается редко. Прогноз достаточно благоприятный, лучший среди всех морфологических вариантов.
Фокально-сегментарный гломерулосклероз (ФСГС) — сегментарный гломерулосклероз (склерозируются отдельные сегменты клубочков) части клубочков (фокальные изменения); остальные клубочки интактны. При иммуногистохимическом исследовании выявляют IgM. Нередко этот тип морфологических изменений трудно отличить от минимальных изменений клубочка, обсуждаются возможности перехода минимальных изменений в ФСГС. Клинически характеризуется персистирующей протеинурией или нефротическим синдромом, у большинства больных сочетается с гематурией, у половины — с артериальной гипертонией. Несмотря на, казалось бы, умеренные морфологические изменения, течение болезни прогрессирующее, полные ремиссии наблюдаются редко. Прогноз серьезный, это один из наиболее неблагоприятных вариантов ГН, достаточно редко отвечающий на активную иммунодепрессивную терапию.
Мембранозный ГН (мембранозная нефропатия) характеризуется диффузным утолщением стенок капилляров клубочков с их расщеплением и удвоением, Клеточная пролиферация отсутствует или минимальна. При иммуногистохимическом исследовании и при электронной микроскопии выявляют отложения иммунных комплексов (депозиты электронно-плотного материала) на эпителиальной стороне базальной мембраны капилляров. Интересно, что именно при этом типе нефрита достаточно часто (у 30-35% больных) удается установить связь с известными антигенами — вирусом гепатита В, опухолевыми, лекарственными. Поэтому в клинической практике следует особенно тщательно обследовать больных с мембранозной нефропатией с целью возможного выявления опухоли (особенно легких, почек) или инфицирования вирусом гепатита.
Заболевание чаще развивается у мужчин, характеризуется протеинурией или нефротическим синдромом; гематурия и гипертония наблюдаются у 15-30% больных. Течение относительно благоприятное (особенно у женщин), возможны спонтанные ремиссии, почечная недостаточность развивается лишь у половины больных, в связи с чем некоторые авторы считают, что активно лечить надо не всех больных.
Мезангиопролиферативный ГН характеризуется пролиферацией мезангиальных клеток, расширением мезангия, отложением иммунных комплексов (содержащих IgA и IgG) в мезангии и под эндотелием. Это самый частый морфологический тип ГН, отвечающий (в отличие от предыдущих вариантов) всем критериям ГН как иммуновоспалительного заболевания. Клинически характеризуется протеинурией, гематурией, в части случаев отмечаются нефротический синдром, гипертония. Течение относительно благоприятное. В наших наблюдениях 10-летняя выживаемость (до наступления терминальной почечной недостаточности) составила 81%.
Как отдельный вариант выделяют мезангиопролиферативный ГН с отложением в клубочках иммуноглобулина А — IgA-нефрит, IgA-нефропатия, болезнь Берже. Ведущий клинический симптом -гематурия. Заболевание развивается в молодом возрасте, чаще у мужчин. У 50% больных наблюдается рецидивирующая макрогематурия, возникающая при лихорадочных респираторных заболеваниях, в первые дни или даже часы болезни («синфарингитная макрогематурия»). Нередко макрогематурия сопровождается неинтенсивными тупыми болями в пояснице, транзиторной гипертонией. У других больных IgA-нефрит протекает латентно, с микрогематурией, часто с небольшой протеинурией. У 10-20% больных (чаще более старшего возраста и/или с микрогематурией) на поздних стадиях может присоединиться нефротический синдром, у 30-35% — артериальная гипертония. В сыворотке крови у многих больных повышено содержание иммуноглобулина А. Течение относительно благоприятное, особенно у больных с макрогематурией. За последние годы в мире отмечено учащение IgA-нефрита, в некоторых странах, например в Японии, он стал преобладающим типом нефрита. Наряду с этим обращает внимание ухудшение прогноза.
Мезангиокапиллярный (мембранопролиферативный) ГН. Существует два типа этой формы нефрита, различия между которыми устанавливаются только с помощью электронной микроскопии. При I типе иммунные депозиты локализуются под эндотелием и в мезангиальной области клубочков, при II типе («болезни плотных депозитов») — линейные электронно-плотные депозиты присутствуют внутри базальной мембраны. В обоих случаях имеется пролиферация мезангиальных клеток, создающая дольчатость клубочков, и характерный вид базальных мембран — двуконтурность — за счет проникновения в них (интерпозиции) мезангиальных клеток. Клиническая картина одинакова: изолированный мочевой синдром (протеинурия и гематурия) или нефротический синдром (в большинстве случаев с элементами остронефритического). Часто выявляется артериальная гипертония, и почти у 1/3 больных болезнь может проявиться быстропрогрессирующей почечной недостаточностью с наличием в почечном биоптате полулуний (о полулунном нефрите речь пойдет далее). У некоторых больных наблюдается парциальная липодистрофия. Наряду с идиопатической формой мезангиокапиллярный нефрит выявляется при ряде других заболеваний.
Мезангиокапиллярный нефрит — одна из самых неблагоприятных форм, при отсутствии лечения терминальная почечная недостаточность развивается через 10 лет почти у 50%, через 20 лет у 70% больных.
Быстропрогрессирующий ГН (БПГН) — относительно редкий клинический синдром, включающий в себя активный нефрит и быстрое ухудшение функции почек (снижение клубочковой фильтрации на 50% в течение 3 мес). БПГН может развиваться после инфекций, контакта с органическими растворителями, однако чаще причиной БПГН являются системные васкулиты (гранулематоз Вегенера, микроскопический полиартериит, геморрагический васкулит, эссенциальная криоглобулинемия и др.) и системная красная волчанка (СКВ). БПГН может наблюдаться в сочетании с другими типами первичного ГН, а также как первичный, или идиопатический, БПГН.
Клиническая картина определяется быстропрогрессирующей почечной недостаточностью. Обычно наблюдаются (но не обязательно) нефротический синдром и злокачественная гипертония, всегда отмечается эритроцитурия. Только постинфекционные формы БПГН имеют относительно хороший прогноз: без дополнительных терапевтических мероприятий спонтанно выздоравливает около 50% больных, частично — 18%, но у 32% развивается ХПН; при БПГН, связанном с системными заболеваниями, как и при идиопатическом БПГН, необходима агрессивная терапия, случаи спонтанного выздоровления не наблюдаются. В связи с этим БПГН рассматривается как ургентная нефрологическая ситуация, которая требует быстрых диагностических и терапевтических мероприятий для сохранения функции почек. В лечении больных с быстропрогрессирующим течением нефрита в последние годы достигнуты значительные успехи: 5-летняя «почечная» выживаемость повысилась с 10 до 75%.
Системные васкулиты являются важной и, главное, поддающейся лечению причиной быстропрогрессирующей почечной недостаточности. ГН — одно из характерных проявлений васкулитов, поражающих сосуды малого калибра, гранулематоза Вегенера и микроскопического полиартериита. Предполагается, что так называемый идиопатический ГН с полулуниями представляет собой особую форму васкулита мелких сосудов, ограниченного только почками. Приблизительно у 70% больных с активным васкулитом обнаруживаются особые антитела, направленные к цитоплазме нейтрофилов. При выявлении этих антител с помощью метода непрямой иммунофлюоресценции они дают два основных типа свечения — цитоплазматический и перинуклеарный. У большинства больных гранулематозом Вегенера имеется цитоплазматический тип, в то время как перинуклеарный преобладает у больных микроскопическим полиартериитом и идиопатическим БПГН.
Системная красная волчанка (СКВ). Наблюдая больных БПГН, особенно молодых женщин, всегда надо думать о возможном наличии СКВ, клинические признаки которой при развитии данной формы нефрита могут быть стертыми. Волчаночный БПГН ранее был главной причиной смерти больных СКВ. Однако с разработкой методов иммуносупрессивной терапии, применением диализа и трансплантации ситуация в последние годы изменилась, удается сохранить жизнь 50-80% больных.
Морфологической основой БПГН чаще является экстракапиллярный ГН (нефрит с полулуниями).
В типичных случаях световая микроскопия почечного биоптата выявляет активный некротизирующий ГН с экстракапиллярной пролиферацией клеток капсулы Шумлянского-Боумена — полулуниями, состоящими из пластов клеток и соединительной ткани, которые имеются в 10 — 70% клубочков.
Основываясь на результатах иммунофлюоресцентного исследования биоптата, БПГН разделяют на:
- анти-БМК-нефрит (линейное свечение вдоль базальной мембраны клубочка — БМК; одновременное вовлечение легких формирует синдром Гудпасчера);
- «слабоиммунный» ГН — нефрит с отсутствием существенных отложений иммунных депозитов в клубочках, обычно как проявление васкулита),
- иммунокомплексный ГН (гранулярное свечение депозитов в клубочках).
Анти-БМК-нефрит (и синдром Гудпасчера) — достаточно редкое почечное заболевание, которое вызывает быстрое необратимое поражение почек. Клинически проявляется БПГН, часто в сочетании с легочным кровотечением, которое вызывается антителами к базальной мембране почечного клубочка. Эти антитела перекрестно реагируют с базальными мембранами альвеол легких, вызывая легочное кровотечение (геморрагический альвеолит), особенно часто у курильщиков. Гистологическая картина: ГН с полулуниями в большей части клубочков и линейным свечением антител вдоль БМК. Антитела к БМК могут быть обнаружены и в циркуляции. Нелеченые больные быстро погибают или от легочного кровотечения, или от почечной недостаточности. Однако в последние годы прогноз улучшился после введения плазмафереза в сочетании с иммуносупрессией.
В клубочках обнаруживается фокальный и сегментарный некротизирующий ГН, часто с полулуниями, но с небольшим количеством или полным отсутствием депозитов иммунных комплексов.
Литература:
1. И.Е. Тареева. Новый данные о механизмах прогрессирования гломерулонефрита. Materia Medica, 1995, №2, с. 5-19. 2. Нефрология (руководство для врачей) в 2 томах, под редакцией И.Е. Тареевой, М. Медицина, 1995. 3. The Kidney, Ed. by B. penner, W.D. Saunders, 1995.
Тареева И.Е., Шилов Е.М.
И.Е. Тареева — доктор мед. наук, профессор, чл.-корр. РАМН, зав. кафедрой нефрологии факультета последипломного образования, зав. отделом нефрологии НИЦ ММА им. И.М. Сеченова
Е.М. Шилов — доктор мед. наук, профессор кафедры нефрологии факультета последипломного образования ММА им. И.М. Сеченова
Симптомы БПГН
Заболевание начинается остро: повышается артериальное давление, у больного отмечаются отеки, в моче определяется кровь, беспокоят сильные боли в области поясницы, уменьшается количество выделяемой мочи. Если БПГН развился при красной волчанке, то заболевание характеризуется выраженным проявлением нефротического синдрома и постоянным высоким артериальным давлением. Такие же симптомы появляются при быстропрогрессирующем гломерулонефрите и мезангиокапиллярном гломерулонефрите со смешанной криоглобулинемией, а также при васкулитах. Системные васкулиты (ANGA-ассоциированные) нередко характеризуются развитием пауцииммунных гломерулонефритов с полулуниями. Почти у 30% больных гломерулонефритом при системной красной волчанке определяется иммунокомплексный тип БПГН.
БПГН на начальном этапе развития проявляется симптомами схожими с течением острого гломерулонефрита:
- В моче определяется белок.
- В моче определяется кровь.
- Повышается артериальное давление.
- За несколько недель до появления симптомов нарушения работы почек у больного появляются симптомы гриппа.
Заболевание характеризуется сильной слабостью, быстрой утомляемостью, потерей аппетита, тошнотой и рвотой. У больного отмечаются массивные отеки тела, высокие показатели артериального давления, которые очень сложно снизить с помощью медикаментозной терапии – артериальная гипертензия приобретает злокачественный характер, врач-окулист диагностирует отек сетчатки глаза. Через три недели после начала заболевания БПГН характеризуется увеличением концентрации мочевины, креатинина, у больного определяется анемия, аномально высокий уровень липопротеинов, липидов в анализе крови.
Часто задаваемые вопросы
Излечим ли хронический гломерулонефрит?
Хронический гломерулонефрит – это хроническое заболевание почек иммунной природы. Ряд форм течет благоприятно с длительной ремиссией, некоторые формы протекают чрезвычайно агрессивно с развитием почечной недостаточности.
Из-за чего возникает заболевание?
В основе гломерулонефрита иммунное повреждение клубочков почек с вовлечением других почечных структур и развитием почечной недостаточности.
Является ли заболевание противопоказанием к беременности?
Донашивание Частые обострения, гипертензия, нарушение функции почек служит показанием к прерыванию беременности на любых сроках.
Сохранение беременности возможно при некоторых формах гломерулонефритов с благоприятным течением в фазе стойкой ремиссии.
Абсолютным противопоказанием к беременности является активный процесс, частые рецидивы, стабильная артериальная гипертензия, снижение функции почек.
Лечится ли почечная недостаточность?
Острая почечная недостаточность может благоприятно разрешиться. Хроническая почечная недостаточность может лишь коррегироваться заместительной терапией (гемодиализ, перитонеальный диализ). Решить эту проблему может только трансплантация почки.
Быстропрогрессирующий гломерулонефрит: диагностика и лечение
Диагностика заболевания сложная, для точной постановки диагноза применяют современное медицинское оборудование, методы исследования. Диагностика включает проведение анализов крови, общего анализа мочи, анализа мочи по Зимницкому, проводятся иммунологические исследования, УЗИ почек, пункционная биопсия почек, исследования глазного дна. Лечение заболевания — это экстренная помощь, которая помогает приостановить быстрое угасание функции почек. Помимо медикаментозной терапии больной должен соблюдать диету с минимальным потреблением соли и уменьшенным потреблением жидкости, при развитии ХПН следует снизить потребление белка. Больным БПГН проводят плазмаферез для удаления циркулирующих в крови аутоантител.
Лечение БПГН включает циклофосфамид, кортикостероиды, зависит от типа заболевания. Плазмаферез проводится ежедневно в течение двух недель. В тяжелых случаях прибегают к трансплантации почек, есть высокий риск развития заболевания в почках после трансплантации. Со временем риск развития заболевания снижается. Исследования и лечение заболевания можно пройти в Юсуповской больнице, в терапевтическом отделении у врача-ревматолога. В Юсуповской больнице созданы условия для лечения тяжелых пациентов. Пациенты получает диетическое питание, за тяжелыми больными наблюдают при помощи современной аппаратуры мониторинга жизненных функций. В больнице проводится плазмаферез и гемокоррекция. Записаться на консультацию к врачу можно по телефону.
Лечение гломерулонефрита
В условиях поликлиники проводится поддерживающая терапия и контроль состояния и функции почек. Основное лечение гломерулонефрита и подбор базисной терапии проводится в специализированном стационаре. Комплексное лечение гломерулонефрита включает препараты, воздействующие на иммунные механизмы развития заболевания: глюкокортикоиды, иммунодепрессанты, антигреганты, которые назначают в стационаре. В последние годы назначают подобные схемы на 6-24 месяца и более.
Общее руководство подобной терапией в амбулаторных условиях, определение его длительности, доз препаратов, профилактику и лечение осложнений должны осуществлять врачи нефрологи. Важным этапом лечения является коррекция артериального давления, терапия отеков.
В Клинике ЭКСПЕРТ придерживаются принципа этапности лечения.
На первом этапе после стационарного лечения составляется план амбулаторного лечения, который включает:
- режим
- диету
- поддерживающее лечение.
На втором этапе оценивается эффективность проводимой терапии:
- Если на фоне применения поддерживающего лечения развивается дестабилизация состояния, то врач нефролог своевременно направляет пациента на стационарное лечение.
Даже после достижения долгожданной ремиссии пациенту рекомендуется быть внимательным к себе и регулярно наблюдаться у врача нефролога, так как возможен рецидив заболевания.
Практически всем пациентам необходимо принимать рекомендованные врачом средства противорецидивной терапии. Некоторые препараты способствуют снижению риска развития обострений и хронической почечной недостаточности.