Гидроцеле (водянка яичка, код МКБ N43) – это аккумуляция выпота, скопление жидкости между париетальным и висцеральным листками влагалищной оболочки (tunica vaginalis) яичка.
Водянка может быть результатом сохранения сообщения влагалищной оболочки с брюшной полостью (первичная водянка яичка у новорожденного при сохраненном влагалищном отростке брюшины), а также водянка яичка может быть результатом дисбаланса секреции/реабсорбции жидкости клетками tunica vaginalis (вторичное гидроцеле).
Как правило, гидроцеле редко может приводить к каким-либо последствиям. Главной целью обследования при подозрении на гидроцеле является установление причины данной патологии, исключение других опасных дл жизни состояний.
После верификации диагноза и исключения жизнеугрожающих причин патологии лечащим врачом решается вопрос о необходимости оперативного лечения. Рассмотрим подробнее причины, диагностику и тактику ведения пациента с этим диагнозом.
Анатомия оболочек яичка
Tunica vaginalis (влагалищная оболочка яичка) – карман, сформированный из серозной мембраны, покрывающей поверхность яичка.
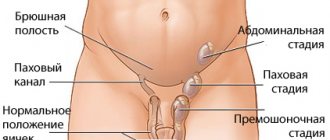
Tunica vaginalis развивается из влагалищного отростка брюшины (processus vaginalis), опускающегося из брюшной полости в мошонку и увлекающего за собой яичко. Таким образом, яичко при опускании в мошонку как бы окутывается оболочкой.
Рисунок 1- Схема опускания яичка в мошонку. Источник иллюстрации — https://teachmeanatomy.info
В норме после завершения этого процесса просвет проксимального отдела processus vaginalis зарастает, а дистальная часть отростка остается в виде полости.
Часть tunica vaginalis, выстилающая мошонку, является париетальным листком, та часть, которая прилежит к поверхности яичка, называется висцеральным листком. Между висцеральной и париетальной частями tunica vaginalis находится полость cavum vaginale, в которой в норме находится небольшое скопление серозного выпота.
Под висцеральным листком tunica vaginalis яичка находится tunica albuginea, плотная фиброзная капсула, которая дает отроги, разделяющие паренхиму органа на дольки.
Рисунок 2 – Схема строения tunica vaginalis яичка. 1 – яичко, 2 – придаток, 3 – брыжейка яичка, 4- висцеральный листок t. vaginalis, 5 – париетальный листок t. vaginalis, 6 – cavum vaginale, 7 – брыжейка придатка, 8 – f. spermatica int.. Источник иллюстрации — https://upload.wikimedia.org/
Патогенез гидроцеле
Патогенез первичной водянки яичка у ребенка обусловлен сохранением сообщения cavum vaginale с брюшной полостью [1]. Неполное заращение processus vaginalis приводит к водянке яичка различной степени выраженности.
При полном сохранении просвета processus vaginalis в мошонку по ходу пахового канала могут опускаться петли кишечника, формируя врожденную косую паховую грыжу.
Точный временной промежуток, в который происходит заращение отростка, не установлен. Влагалищный отросток, сообщенный с полостью брюшины, определяется у 80-94% новорожденных (физиологическая водянка яичек у новорожденных) и у 20% взрослых людей.
Если происходит частичная облитерация отростка с сохранением полости в средней его порции, то у ребенка может развиваться гидроцеле семенного канатика.
Водянка яичка, не связанная с сообщением tunica vaginalis с брюшной полостью, может развиваться в результате дисбаланса между секрецией и всасыванием жидкости, часто ассоциирована с историей мелких травм мошонки, воспалительными болезнями яичка и придатка, операциями на органах мошонки.
Примерно у 7% пациентов после варикоцелэктомии в той или иной степени выраженности развивается гидроцеле.
Любая травма мошонки, операция на органах мошонки может сопровождаться повреждением местных лимфатических протоков, оболочек, способствуя накоплению жидкости в сavum vaginale, развитию водянки.
Рисунок 3 – Водянка яичка у ребенка и взрослого (варианты патологии). Источник иллюстрации — https://clinicalgate.com/inguinal-hernias-and-hydroceles/
Причины развития болезни
Приобретенная водянка:
- травма;
- опухоль;
- воспаление;
- осложнение различных болезней;
- перенесенная инфекция;
- тяжелые заболевания сосудов и сердца;
- результат неудачного хирургического вмешательства;
- проведение перитонеального диализа;
- перекрут яичка;
- нарушения в работе лимфосистемы, в результате чего образуется избыток лимфы, скапливающийся в оболочках яичек.
Врожденное гидроцеле:
- родовая травма;
- патологии во время беременности;
- недоношенность;
- аномалии развития у грудничка;
- инфекция, перенесенная будущей матерью во время беременности;
- дефекты брюшной стенки;
- угроза выкидыша;
- расположение яичек за пределами мошонки;
- гипоспадия (порок развития пениса);
- незаращение влагалищного отростка.
Причины изолированной водянки:
- Аномалии при заращении внутренней оболочки тестикул. В норме она должна превратиться в соединительную ткань, которая не может вырабатывать жидкость. Если же заращение происходит неправильно, то исчезает просвет между полостью живота и мошонкой. Однако внутренняя оболочка яичка может вырабатывать жидкость, как и брюшина. Жидкость не может отходить в полость живота и скапливается в мошонке.
Причины сообщающейся водянки яичка:
- Анатомическая особенность развития мошонки, при которой не зарастает канал между полостью живота и мошонкой. В результате жидкость циркулирует в мошонку.
Первичное гидроцеле появляется без сопутствующей патологии и является результатом особенностей строения организма. Вторичная водянка развивается из-за инфекции, травмы, нарушения процессов реабсорбции и фильтрации жидкости, вырабатываемой влагалищной оболочкой. Такие патологии обычно вызываются перекрутом яичка, опухолями придатков и яичек, осложнениями гриппа, ОРВИ, паротита, хирургического вмешательства по поводу грыжи.
Появлению водянки способствует повышенное внутрибрюшное давление. В раннем детском возрасте оно возникает на фоне колик, запоров, плача. У мальчиков постарше – при подъеме тяжестей, физических нагрузках, сильном кашле, натуживании при дефекации.
Эпидемиология
- 1У 8-9 из 10 новорожденных определяется сохраненный просвет processus vaginalis (физиологическая водянка яичек у новорожденных) [1-2].
- 2На первых годах жизни у большинства детей происходит заращение отростка.
- 3Частота встречаемости сохраненного просвета processus vaginalis у взрослых – 20%.
- 4Гидроцеле определяется у 6% лиц мужского пола после периода новорожденности.
- 5Тазовое предлежание плода, прием прогестерона во время беременности, малый вес новорожденного повышают вероятность развития врожденной водянки.
Этиология заболевания
Существует множество причин, приводящих к формированию гидроцеле [1-2]. Гидроцеле подразделяется на первичное и вторичное.
4.1. Первичное гидроцеле
Первичная водянка чаще всего определяется еще у детей (водянка яичка у новорожденных и грудничков) и связана с врожденным сохранением сообщения tunica vaginalis с брюшной полостью через processus vaginalis.
Таким образом, выпот из брюшной полости попадает в cavum vaginale под воздействием силы тяжести, при повышении давления в брюшной полости (при кашле, чихании, натуживании).
4.2. Вторичное гидроцеле
В популяции взрослых людей водянка наиболее часто связана с травмами, воспалениями органов мошонки в анамнезе:
- 1Водянка на фоне туберкулеза, тропического филяриоза Wuchereria bancrofti. Число пациентов, страдающих от водянки при вукхерериозе, достигает 120 млн. человек по всему миру.
- 2Ятрогенная причина гидроцеле доминирует у взрослых пациентов развитых стран. Водянка может быть результатом операций на органах мошонки (варикоцелэктомия), лапароскопических вмешательств.
- 3У 7 из 10 пациентов после пересадки почки на стороне операции формируется гидроцеле.
- 4Воспаление структур мошонки (орхит, эпидидимит, фуникулит).
- 5Травмы. Нередко в анамнезе у пациента есть указание на полученную травму незадолго до появления характерных симптомов водянки.
- 6Лучевая терапия органов мошонки.
- 7Опухоли мошонки, в особенности опухоли из эмбриональных клеток или новообразования придатка яичка.
- 8Экстрофия мочевого пузыря.
- 9Синдром Эйлерса-Данлоса.
- 10Гидроцеле может быть результатом изменения объема выпота в полости брюшины (гидроцеле на фоне асцита, гидроцеле у пациентов на перитонеальном диализе, у больных с вентрикуло-перитонеальным шунтом).
Причины
Гидроцефалия бывает врождённой и приобретенной. Врожденная гидроцефалия дебютирует в детском возрасте. Приобретенная гидроцефалия возникает под воздействием различных провоцирующих факторов.
В зависимости от механизма развития заболевания различают 3 основные формы гидроцефалии:
- окклюзионная гидроцефалия (код по мкб 10 — G91.8);
- сообщающаяся (открытая, дизрезорбтивная) гидроцефалия (код G91.0);
- гиперсекреторная гидроцефалия (код- G91.8 – другие виды гидроцефалии).
Нарушение тока цереброспинальной жидкости при окклюзионной (закрытой, несообщающейся) гидроцефалии происходит вследствие закрытия (окклюзии) ликворопроводящих путей сгустком крови, объёмным новообразованием или спаечным процессом, развившимся после воспаления. В том случае, если закупорка происходит на уровне желудочковой системы (Сильвиев водопровод, отверстие Монро, отверстия Мажанди и Люшка), возникает проксимальная окклюзионная гидроцефалия. Если же блок на пути тока цереброспинальной жидкости находится на уровне базальных цистерн, развивается дистальная форма окклюзионной гидроцефалии. Сообщающаяся (открытая, дизрезорбтивная) гидроцефалия возникает при нарушении процессов обратного всасывания спинномозговой жидкости, вследствие поражения структур, участвующих в резорбции ликвора в венозное русло (пахионовы грануляции, арахноидальные ворсины, ячеи, венозные синусы). Гиперсекреторная гидроцефалия развивается вследствие избыточной продукции цереброспинальной жидкости.
По темпам течения заболевания выделяют 3 формы заболевания:
- острую гидроцефалию, когда от момента первых симптомов заболевания до грубой декомпенсации проходит не более 3 суток.
- подострую прогредиентную гидроцефалию, развивающуюся в течение месяца с начала заболевания;
- хроническую гидроцефалию, которая формируется в сроки от 3 недель до 6 месяцев.
В зависимости от уровня давления спинномозговой жидкости гидроцефалию делят на следующие группы: гипертензивная, нормотензивная, гипотензивная. При гипертензивной гидроцефалии внутричерепное давление повышено, в случае гипотензивной – понижено. Нормотензивная гидроцефалия (код по мкб 10 – G91.2) сопровождается нормальными цифрами ликворного давления.
Гидроцефалия может развиться после травматических повреждений головного мозга и различных заболеваний. Гидроцефалия формируется вследствие следующих болезней центральной нервной системы:
- новообразования головного мозга, локализованные в области ствола или желудочков мозга;
- острые нарушения мозгового кровообращения;
- субарахноидальные и внутрижелудочковые кровоизлияния;
- энцефалопатии различного происхождения (хронические гипоксические состояния, алкогольная интоксикация).
У лиц пожилого возраста часто развивается заместительная гидроцефалия. Её причиной является атрофия мозговой ткани. При уменьшении объёма головного мозга освободившееся пространство заполняет спинномозговая жидкость. Фоновыми заболеваниями, провоцирующими развитие гидроцефалии, является артериальная гипертензия, сахарный диабет. В случае тромбоза сосудов головного мозга блокируется отток цереброспинальной жидкости и возникает гидроцефалия. Увеличивается внутричерепное давление и развивается гидроцефалия при нестабильности шейного отдела позвоночника.
В клинике неврологии Юсуповской больницы приоритетными являются проблемы диагностики и лечения острой и хронической гидроцефалии при нетравматических субарахноидальных кровоизлияниях вследствие нарушения артериовенозных соединений и разрыва артериальных аневризм сосудов, посттравматической гидроцефалии.
Клинические проявления водянки яичка у детей и взрослых
В большинстве случаев пациента с водянкой яичка не беспокоят какие-либо симптомы. Пациент может предъявлять жалобы на:
- 1Чувство тяжести, неприятные тянущие ощущения в области мошонки;
- 2Увеличение мошонки в объеме, асимметрия мошонки (кажется, что одно яичко больше другого);
- 3Неприятные ощущения по ходу пахового канала.
Гидроцеле крайне редко сопровождается болями. Жалобы пациента на боль могут быть результатом одновременного воспалительного процесса в мошонке (эпидидимит, орхит).
При неосложненном течении гидроцеле у пациента нет жалоб на лихорадку, тошноту, рвоту, симптомы со стороны мочеполовой системы.
Размеры мошонки могут варьировать при смене положения пациента. В положении лежа объем мошонки может несколько уменьшаться, а стоя – увеличиваться. Как правило, со временем происходит медленное нарастание размеров мошонки.
Реже отмечается скачкообразное накопление жидкости в cavum vaginale. Увеличение объема мошонки может быть различным. В редких случаях водянка может достигать величины головы ребенка.
Диагностические мероприятия
В постановке диагноза помогает опрос пациента, определение основных жалоб, осмотр и пальпация половых органов [1-3]. Зачастую характерная клиническая картина уже позволяет выставить верный диагноз.
При пальпации мошонки водянка яичка пальпируется спереди и несколько кверху от яичка в виде мягкого ненапряженного образования, без четких границ. Двухсторонняя водянка встречается у 7-10% пациентов и может быть ассоциирована с косой паховой грыжей.
Гидроцеле может пальпироваться в виде грушевидного выпячивания, верхушка которого ограничивается паховым каналом, а основание обращено книзу. Иногда жидкость скапливается во влагалищной оболочке в виде «песочных часов».
Кожа, покрывающая жидкостное скопление, не спаяна с подлежащими тканями, легко собирается в складки.
Пальпация яичка при гидроцеле больших размеров может быть затруднительна.
При обследовании мошонки под наведенным источником света (диафаноскопия) при гидроцеле определяется положительный симптом транслюминации (просвечивания): свет проходит через ткани мошонки равномерно, без наложения теней.
Некоторые клинические находки во время осмотра могут заставить хирурга сомневаться в диагнозе и назначить дополнительные исследования. Другую патологию можно заподозрить, если у пациента:
- 1Невозможно пальпировать и отграничить яичко.
- 2Наблюдается местная напряженность мошонки, лихорадка, наличие симптомов со стороны пищеварительных органов (тошнота, рвота, запор, диарея).
- 3При выполнении диафаноскопии определяются тени от внутренних структур мошонки.
- 4В случае сомнений хирурга следующий шаг в диагностике – выполнение ультрасонограммы органов мошонки, допплер-УЗИ (при подозрении на варикоцеле).
Патологическая анатомия
Морфол, изменения при Г. свидетельствуют о воспалении, выражающемся в дистрофических изменениях клеток оболочек яичка, артериите, флебите, перифлебите. При остром Г. серозная оболочка может быть гиперемированной, с расширенными сосудами.
Хрон. Г. чаще характеризуется утолщением оболочки, ее неровностью. Водяночная полость обычно грушевидной формы, а иногда при частичном срастании листков приобретает вид песочных часов (hydrocele biloculare). На висцеральном листке оболочки обнаруживают разрастание грануляционной ткани. По ходу сосудов видны лимфоидные инфильтраты. Мезотелий легко слущивается. Влагалищная оболочка состоит из гиалинизированных, грубых коллагеновых волокон. Количество жидкости варьирует от нескольких миллилитров до 1—3 л, а в казуистических случаях достигает 23—26 л. Водяночная жидкость прозрачная, янтарно-желтого цвета, слегка опалесцирует. Удельный вес ее 1,012—1,028, содержание белка 4—5%, реакция нейтральная. Под микроскопом в ней обнаруживают отдельные лимфоциты, мезотелиальные клетки, кристаллы холестерина; при гематоцеле — эритроциты, волокна фибрина и свертки, иногда с обызвествлением. При нагноении жидкости (pyocele), что наблюдается редко, она становится мутной, в ней появляются полинуклеарные лейкоциты. При посеве жидкости выявляют различную микрофлору: кишечную палочку, кокки с малой вирулентностью. Хим. содержание — протеины, натрий, хлориды, холестерол.
Дифференциальная диагностика
При подозрении на водянку яичка у пациента всегда необходимо проводить дифдиагностику с другими патологическими состояниями [1]. При безболезненном увеличении мошонки нужно проводить дифференцировку со сперматоцеле, варикоцеле, паховой грыжей, опухолями яичка.
При наличии болевого синдрома дифдиагноз включает инфицированное гидроцеле, орхит и эпидидимит, формирование гематомы, торсия и травма яичка, тромбоз гроздьевидного сплетения.
- При паховой грыже, нисходящей в мошонку, над увеличенной мошонкой определяется перистальтика при аускультации, при диафаноскопии – тени внутренних структур. Пациент может предъявлять жалобы на тошноту, рвоту, запор или диарею.
Дать заключение об объемном образовании мошонки может ультрасонография. При ущемлении грыжевого мешка могут развиваться симптомы кишечной непроходимости, лихорадка, лейкоцитоз в периферической крови; мошонка становится напряженной за счет увеличения выпота, появляется болезненность при пальпации.
При появлении симптомов кишечной непроходимости пациенту выполняется рентгенография органов брюшной полости (диагноз подтверждается при выявлении на рентгенограмме уровней жидкости, застое контраста в петлях кишечника).
- Эпидидимит/орхит могут послужить причиной реактивного гидроцеле на фоне инфекции и локального воспаления. Пальпация мошонки сопровождается выраженной болезненностью, у пациента может повышаться температура тела, в общем анализе мочи повышен уровень лейкоцитов.
- Сперматоцеле определяется как мягкое образование, не спаянное с окружающими тканями, безболезненное при пальпации. В диагностике сперматоцеле помогает проведение УЗИ мошонки. Размеры сперматоцеле редко превышают 1-2 см, при ультрасонографии определяется анэхогенное новообразование с четкими границами.
- В диагностике варикоцеле, тромбоза гроздьевидного сплетения помогает выполнение допплер-ультрасонографии сосудов яичка, которое может выявить расширенные сосуды мошонки, венозный застой, тромбы в просвете сосудов.
Клиническая картина
Выделяют острое и хрон, Г. Острое Г. характеризуется внезапным появлением болей, припухлостью, гиперемией кожи в одной из половин мошонки. При пальпации определяется опухолевидное образование плотно-эластической консистенции с отчетливой флюктуацией, а иногда и крепитацией. Яичко оттеснено кзади и книзу. Хрон. Г. развивается медленно, в течение ряда лет. В результате постепенного накопления жидкости мошонка приобретает грушевидную форму. Обычно границы водянки сверху четко очерчены паховым каналом. Кожа мошонки не гиперемирована, но она растянута, без складок и лоснится. Яичко при большом и напряженном Г. пальпаторно может и не определяться. Кроме того, большое Г. сопровождается мацерацией, эритразмой паховых областей, затруднением мочеиспускания, полового акта, атрофией яичка, нарушением сперматогенеза.
Диагноз
основан на данных осмотра и объективного исследования мошонки. Важное значение имеют следующие симптомы: появление образования на одной стороне, отчетливая флюктуация и притупление над ним. При диафаноскопии мошонки выявляется ее просвечивание розового цвета за счет нахождения прозрачной жидкости в ее полости (положительный симптом просвечивания); для этой цели используют какой-либо источник яркого света (электрический фонарь, цистоскоп и др.), который устанавливают позади мошонки. Весьма типично при сообщающейся водянке исчезновение жидкости в лежачем положении больного, особенно если мошонку поднять. В дифференциальной диагностике с грыжей учитывают возможность вправления содержимого грыжевого мешка в брюшную полость и урчание кишки при этом. Труднее дифференцировать Г. с опухолью яичка, к-рая может давать положительный симптом просвечивания, но отличается плотной консистенцией; в таких случаях рекомендуют диагностическую пункцию с исследованием жидкости.
Методы лечения
Не существует каких-либо консервативных методов, приводящих к устранению водянки яичка у ребенка и взрослого. Это означает, что при наличии показаний лечение без операции невозможно. В лечении гидроцеле применяется несколько видов операций и склеротерапия.
8.1. Склеротерапия
Склерозирование полости при водянке яичка разрабатывается как аналог дорогостоящему оперативному вмешательству.
Процедура выполняется под местной анестезией. Под контролем УЗИ полость пунктируется, жидкость аспирируется. Затем в полость вводится склерозант (доксициклин, этанол, полидоканол и др.).
Положительные стороны склеротерапии:
- 1Склеротерапия проводится в амбулаторных условиях, не требуется госпитализация в стационар.
- 2Пациент восстанавливает привычную активность уже в день интервенции.
- 3Меньше риск осложнений по сравнению с оперативным лечением.
- 4Относительная дешевизна.
Минусы склеротерапии:
- 1Высока вероятность рецидива (от 20 до 100%), что требует проведения повторного введения склерозанта или выполнения операции.
- 2Нет точных данных об эффективности конкретных склерозантов.
- 3Риск развития химического перитонита при склеротерапии водянки, которая сообщается с брюшной полостью.
- 4Отсутствие мультицентровых рандомизированных исследований об эффективности склеротерапии.
Лечение водянки яичка у детей
У большей части мальчиков с водянкой в возрасте до двух лет хирургическое лечение не показано ввиду того, что есть вероятность спонтанного разрешения болезни (у большинства детей до 2-х лет происходит облитерация processus vaginalis) [2].
В выжидательной тактике почти нет риска получения серьезных осложнений, так как прогрессирование патологии с формированием пахово-мошоночной грыжи и ее ущемлением маловероятно.
Ранняя операция показана в случае подозрения на наличие паховой грыжи или вторичной водянке на фоне патологии яичка. Сохранение водянки яичка на протяжении 2 лет после рождения является показанием к интервенции.
- При вторичной водянке есть вероятность спонтанного разрешения (примерно 75%), поэтому в течение 6-9 месяцев урологи наблюдают пациента.
Некоторые урологи советуют лечить водянку яичка у детей по достижении ими 10-12 лет (за исключением случаев гидроцеле очень больших размеров). Наиболее предпочтительный вид анестезии у детей – общая анестезия.
При водянке, сообщенной с брюшной полостью, операция сводится к перевязке processus vaginalis через небольшой кожный доступ в паху:
- 1Кожный разрез выше и параллельно паховой связке.
- 2Обнажение и пересечение стенки пахового канала.
- 3Выделение processus vaginalis, вскрытие его средней части.
- 4Проксимальный конец отростка брюшины отделяют от элементов семенного канатика и перевязывают. Дистальнее лигатуры processus vaginalis пересекается.
- 5Дистальный конец processus vaginalis остается открытым.
- 6Яичко приподнимается и немного сдавливается, из cavum vaginale удаляется лишняя жидкость, которая выходит через открытый конец processus vaginalis.
- 7Пластика пахового канала.
- 8Ушивание раны послойно.
При водянке семенного канатика операция заключается в иссечении кисты или удалении ее стенки.
У детей не применяется методика склерозирования водянки, так как есть риск развития химического перитонита при сообщении cavum vaginale с брюшной полостью.
Операционный доступ на мошонке (см. ниже) применяется в лечении вторичной водянки яичка, которая не сообщается с полостью брюшины.
Операции при гидроцеле яичка
Оперативное вмешательство остается золотым стандартом в лечении пациентов с водянкой.
Показания к операции у взрослых пациентов [1,3]:
- 1Большие размеры образования, увеличение размеров гидроцеле.
- 2Водянка яичка проявляется клинически (дискомфорт, боль).
- 3Сочетание водянки яичка с бесплодием.
- 4Косметические неудобства.
- 5Наличие паховой грыжи.
Положение пациента: на спине с приведенными ногами. Анестезия: местная/спинальная/общая.
10.1. Операция Винкельмана
- Выполняется продольный кожный разрез по передне-наружной поверхности увеличенной стороны мошонки. Длина разреза 3-4 см, иногда необходимо продлить разрез до 7-8 см [3].
Рисунок 4 – Кожный разрез при операции Винкельмана. Источник иллюстрации — [3]
- Послойно препарируются оболочки яичка до достижения париетальной пластинки tunica vaginalis. Тупым путем выделяется париетальный листок до места его перехода на яичко и придаток.
- Производится пункция полости и аспирация жидкости.
- Рассекается париетальная пластинка tunica vaginalis, выполняется осмотр яичка.
- Иссекается лишняя париетальная пластинка. Выполняется выворачивание и сшивание париетального листка узловыми швами по задней поверхности яичка и семенного канатика.
Рисунок 5 – Иссечение париетального листка tunica vaginalis и его сшивание позади яичка. Источник иллюстрации — [3]
- Гемостаз, погружение яичка в карман мошонки. Ушивание раны.
- Наложение давящей повязки, подготовка суспензория.
10.2. Операция Бергмана
- 1Техника операции до момента обнажения яичка соответствует операции Винкельмана [3].
- 2Париетальная пластинка пересекается ножницами прямо в месте, где она переходит на яичко.
- 3Гемостаз.
- 4Заключительные этапы соответствуют операции Винкельмана.
Рисунок 6 – Схема операции Бергмана при водянке яичка. Источник иллюстрации — [3]
10.3. Операция Лорда
Пликация оболочек яичка (операция Лорда) считается оптимальной методикой при вторичном гидроцеле ввиду минимальной травмы соединительнотканных структур мошонки [4].
- Отведение мошонки вниз позволяет определить и зафиксировать пальцами семенной канатик. Инфильтрация канатика раствором 1% лидокаина (адреналин не используется).
- Фиксация мошонки, натяжение кожи, выполнение кожного разреза в месте, наиболее отстоящем от яичка. Вскрытие tunica dartos и достижение tunica vaginalis.
Рисунок 7 – Вскрытие tunica dartos. Источник иллюстрации — [4]
- Зажимами сводятся и фиксируются кожа с подлежащей клетчаткой, tunica dartos. Пальцем отделяют влагалищную оболочку.
Рисунок 8 – Выделение париетального листка tunica vaginalis. Источник иллюстрации — [4]
- Вскрытие париетального листка tunica vaginalis и аспирация содержимого полости. Расширение разреза и выведение в рану яичка. Тщательный осмотр состояния яичка.
- Яичко приподнимается, чем достигается натяжение париетального листка tunica vaginalis. Несколькими швами формируют складку париетального листка.
Рисунок 9 – Пликация париетальной пластинки tunica vaginalis. Источник иллюстрации — [4]
Рисунок 10 — Пликация париетальной пластинки tunica vaginalis (завершение). Источник иллюстрации — [4]
- Погружение яичка под tunica dartos.
- Ушивание раны узловыми швами с захватом кожи, соединительной ткани и tunica dartos без подкожной клетчатки.
- Наложение асептической повязки.
- Надевание суспензория.
Лечение
Острая водянка успешно лечится консервативными средствами (обезболивание, ношение суспензория, антибиотики, сначала холод, а затем тепловые процедуры). Все методы лечения хрон. Г. делят на пункционные, инъекционные и оперативные. При пункциях производят только удаление жидкости, а при инъекциях — после удаления жидкости вводят различные вещества, вызывающие рубцовые изменения оболочки (спирт, формалин, карболовую к-ту, настойку йода, хинин-уретан и др.), и гидрокортизон. Эти два метода из-за возможности рецидива и некоторых осложнений (напр., кровотечение и др.) не получили широкого распространения.
Рис. 2. Операция по Винкельманну: 1 — разрез мошонки; 2— швы, наложенные на вывернутую вокруг семенного канатика влагалищную оболочку яичка; 3 — яичко.
Из многочисленных способов хирургического вмешательства наиболее радикальными являются операции Винкельманна и Бергманна.
Операция Винкельманна
возможна только в тех случаях, когда сама оболочка не имеет грубых морфол, изменений. На передней поверхности мошонки производят продольный разрез (6—7 см). Жидкость выпускают с помощью маленького троакара. Рассекают влагалищную оболочку яичка и выворачивают ее вокруг семенного канатика, а на края ее накладывают отдельные или непрерывные швы так, чтобы не образовалась полость (рис. 2). Рану зашивают наглухо или вводят дренаж на 24—48 час.
Рис. 3. Операция по Бергманну: а— иссечение части влагалищной оболочки яичка; б— наложение швов на оставшуюся часть влагалищной оболочки яичка; 1— разрез мошонки; 2— иссечение части влагалищной оболочки яичка; 3 — яичко; 4— швы, наложенные на оставшуюся часть влагалищной оболочки яичка.
Операцию Бергманна
применяют при водянке больших размеров или с многокамерными полостями. После эвакуации жидкости влагалищную оболочку широко отсепаровывают и иссекают или коагулируют электроножом. Тщательно останавливают кровотечение и на остатки оболочки накладывают отдельные швы (рис. 3). Все остальные этапы те же, что и при операции Винкельманна.
Другие способы операции (Алферова, Клаппа, Эндрюса, Эздилика) используются редко.
Осложнения после операции — нагноения и гематомы — наблюдаются сравнительно редко. В их профилактике ведущая роль принадлежит атравматичности вмешательства и тщательному гемостазу.
Прогноз после лечения обычно благоприятен.