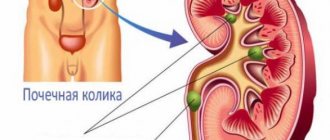
Нефрит является обобщенным названием заболеваний почек, при которых в обеих или одной из них появляется воспалительный процесс. В среднем 5-10 % малышей страдают от этой почечной патологии, которая у девочек встречается немного чаще, чем у мальчиков, учитывая их некоторые отличия в анатомической структуре мочеполовой системы. Заболевание необычайно опасно для здоровья детей, поэтому так важно диагностировать его на раннем этапе развития для назначения эффективного лечения и снижения риска осложнений.
Факторы риска
При нефрите поражаются чашечно-лоханочная система почек, канальцы, клубочки и сосуды. Почему это происходит, ученые пока не могут дать абсолютно точного ответа. Наверняка выделяют только факторы риска, провоцирующие развитие болезни:
- плохая наследственность. По статистике, примерно 30 % заболеваний почек являются врожденными. Цифра возрастает в 2 раза, если родители ребенка также имеют почечные заболевания;
- запущенные инфекционные заболевания — грипп, ангина, а также стафилококковые инфекции;
- всевозможные осложнения во время беременности и родов — нефропатия, асфиксия ребенка, гестозы.
Первичная почка начинает формироваться уже на первом месяце внутриутробного развития. В последующий месяц она превращается в окончательную и начинает выполнять свои обязанности еще до рождения младенца. Ее главная задача — выделять из крови лишнюю жидкость, шлаки и вредные элементы. Очень важно, чтобы в этот период мама, которая вынашивает ребенка, следила за состоянием своего здоровья. Чем меньше у нее проблем и патологий, тем здоровее будут почки новорожденного.
Виды нефрита у детей
В зависимости от причины возникновения и механизма поражения существует 4 вида нефрита:
- Пиелонефрит. Причиной развивающегося воспаления являются болезнетворные бактерии.
- Гломерулонефрит. Заболеванию предшествуют нарушения в работе иммунной системы.
- Шунтовый. Через поврежденные сосуды возникают иммунные реакции, которые приводят к воспалению почечных клубочков.
- Интерстициальный. Воспаление охватывает почечные канальцы и прилегающие к ним ткани.
Нефрит — болезнь почек у детей — может возникнуть как в обеих, так и в одной из них, имея, соответственно, название двустороннего или одностороннего. В своей острой форме вызывает у ребенка сильную боль в пояснице, а также обширные кожные высыпания. У него резко повышается температура тела и снижается физическая активность. Промедление родителей и несвоевременное обращение к врачу могут вызвать острую почечную недостаточность.
НЕФРИТ
НЕФРИТ
(
nephritis
; греч. nephros почка + -itis) — группа заболеваний, в основе к-рых лежит воспаление различных элементов нефрона, интерстиции и сосудов почек.
Н. имеют разную этиологию, патогенез и патоморфологию. Клинически они проявляются отеками, артериальной гипертензией, болями в области поясницы, патол, изменениями состава мочи, а также симптомами почечной недостаточности. Н. подразделяют на гломерулонефрит, интерстициальный H., Н. при системных заболеваниях, наследственный Н., радиационный Н. С началом широкого распространения пересадки почки стали выделять Н. трансплантированной почки.
Гломерулонефрит
— двустороннее диффузное воспалительное заболевание клубочков почек, сопровождающееся дистрофическими и склеротическими изменениями канальцев, артериол и стромы. Ему часто предшествуют острые инфекции, гнойные процессы, заболевания верхних дыхательных путей (в т. ч. вирусные) и др.
Гломерулонефрит — иммунно-аллергическое заболевание, в его патогенезе играют роль как гуморальные, так и клеточные механизмы иммунитета, а также факторы гемокоагуляции. Иммунол огически и морфологически заболевание не однородно. В зависимости от преобладания тех или иных морфол, изменений выделяют различные формы (см. Гломерулонефрит).
Интерстициальный нефрит
— воспалительное заболевание с преимущественным поражением межуточной ткани почек и вовлечением в патол, процесс всего нефрона. Интерстициальный Н. может быть бактериальным и абактериальный. Бактериальный интерстициальный Н. может сопутствовать вирусным и бактериальным инфекциям (скарлатина, дифтерия, тиф, краснуха и др.). Из этой формы выделяют как самостоятельное заболевание пиелонефрит (см.). Своеобразную форму острого пиелонефрита представляет гнойное метастатическое заболевание, проявляющееся множеством гнойничков в паренхиме почки,— апостематозный нефрит (см.).
Геморрагический нефрозонефрит
(см.) (син. геморрагическая лихорадка с почечным синдромом) — острое вирусное заболевание, наиболее характерным проявлением к-рого является поражение сосудов, интерсти-ция и канальцев почек. Наряду с отеком и клеточной инфильтрацией интерстиции имеются кровоизлияния; нарушение кровообращения приводит к дистрофическим изменениям канальцевого эпителия. Изменения клубочков минимальны.
Абактериальный интерстициальный Н.
— двустороннее воспаление интерстиция почек, канальцы и клубочки поражаются вторично. Возможные причины абактериального интерстициального Н.— длительный прием больших доз анальгетиков, ацетилсалициловой к-ты, фенацетина, реакция на прием антибиотиков, сульфаниламидов, азатиоприна, барбитуратов. Кроме того, он может быть следствием гиперкальциемии и гиперкальциурии и встречается при ряде заболеваний, сопровождающихся нефрокальцинозом (см.).
В патогенезе интерстициального Н. важную роль играют иммунные механизмы.
Патоморфол, изменения при интерстициальном Н.— отек и диффузная клеточная воспалительная инфильтрация межуточной ткани почек.
Своеобразный вариант вторичного воспаления интерстиция почки представляют изменения почек при нек-ронефрозах вследствие нарушения почечной гемоциркуляции и экзогенных отравлений, когда наряду с некрозом канальцевого эпителия имеются отек и клеточная инфильтрация межуточной ткани. Данное поражение почек иногда выделяют как тубулоинтерстициальный нефрит.
При остром интерстициальном Н., хотя отдельные части нефрона широко раздвинуты отечной межуточной тканью, структура почки обычно сохранена. Иногда вследствие обструкции сосудов острый интерстициальный Н. приводит к некрозу сосочков почек. Интерстициальный Н. может закончиться сморщиванием почек с фиброзом их стромы, дистрофией и атрофией канальцев и клубочков.
Интерстициальный Н. делят на острый и хронический. Острое течение характеризуется повышением температуры тела, ознобом, повышенной потливостью, болями в поясничной области и симптомами интоксикации. В моче обнаруживают умеренное количество белка, эритроциты, лейкоциты (см. Гематурия, Лейкоцитурия, Протеинурия). Характерно снижение концентрационной способности почек, полиурия. Нередко острый интерстициальный Н. приводит к острой почечной недостаточности (см.). Хрон, интерстициальный Н. клинически протекает как фенацетиновый Н.
Фенацетиновый Н.
— хрон, абак-териальное воспаление почек с преимущественным поражением их ту-булоинтерстициального аппарата, развивающееся в связи с длительным злоупотреблением фенацетином и другими анальгетиками. Впервые описан Шпюлером (О. Spuhler) с соавт. в 1953 г. как спорадическое лекарственное поражение почек. Болеют преимущественно женщины среднего возраста, к-рые по различным причинам длительное время и без контроля принимают анальге-тические средства. Нефротоксиче-ский эффект фенацетина усиливают ацетилсалициловая к-та, амидопирин, барбитураты.
Патогенез заболевания связывают с прямым повреждением ткани почек накапливающимися постепенно метаболитами и расстройством кровообращения в пирамидках почек.
Наиболее характерным патоморфол. выражением фенацетинового Н. является асептический некроз почечных сосочков. Однако еще раньше могут быть выявлены отек, разрыхление и лимфоплазмоцитарная инфильтрация в интерстиции, сдавление, местами кистозное расширение и закупорка канальцев. Базальные мембраны канальцев утолщены, местами некротизированы. Одновременно выявляются признаки склерозирования, запустевания канальцев, гиалинового перерождения клубочков. Почки постепенно уменьшаются в размерах, становятся плотными с зернистой поверхностью и пестрым рисунком на срезе.
Т. к. поражение носит преимущественно тубулоинтерстициальный характер, то клинически наряду с общим недомоганием и диспептическими расстройствами относительно рано появляются полиурия, поллакиурия (см.), никтурия (см.), изостенурия (см.). В связи с отторжением и отхождением некротизированной ткани сосочков могут возникнуть почечная колика, гематурия, лейкоцитурия. Отеки и протеинурия появляются относительно поздно. По мере прогрессирования заболевания присоединяются артериальная гипертензия (см. Гипертензия артериальная), анемия, ацидоз, азотемия (см.). У лиц с недостаточностью глюкозо-6-фосфатдегидроге-назы эритроцитов могут возникнуть внутрисосудистый гемолиз, желтуха, жел.-киш. кровотечение. Почти в 73 случаев присоединяется инфекция. По данным обзорной рентгенографии и экскреторной урографии (см.) могут быть выявлены уменьшение размеров почек, деструкция сосочков, деформация чашечек.
Диагноз основан на анамнезе, клин, симптоматике. Пункционная биопсия почек в распознавании болезни имеет ограниченное значение.
Лечение и профилактика фенацетинового Н. состоит в своевременной отмене анальгетика, достаточной гидратации, устранении вторичной инфекции; анемию и почечную недостаточность лечат общепринятыми способами.
Прогноз заболевания в запущенных случаях плохой.
Нефрит при системных заболеваниях
. Поражения почек при ряде системных васкулитов и коллагеновых заболеваниях протекают в основном как воспаление и квалифицируются как своеобразные формы H.
H. при системной красной волчанке (см.) — волчаночный Н.— имеет разнообразную клин, картину. По данным И. Е. Тареевой (1976), при волчаночном Н. наблюдаются следующие морфол, формы: диффузный волчаночный гломерулонефрит, очаговый волчаночный гломерулонефрит, мембранозно-пролиферативный гломерулонефрит, мембранозный гломерулонефрит, фибропластический гломерулонефрит, волчаночный нефросклероз. Течение заболевания хроническое. Н. при узелковом периартериите (см. Периартериит узелковый) характеризуется гл. обр. продуктивным или продуктивно-деструктивным процессом в сосудах. Течение заболевания нередко осложняют аневризмы сосудов почек, тромбоваскулиты, склероз и инфаркты почек. Иногда при узелковом периартериите поражаются в основном клубочки, как при гломерулонефрите. Клинически заболевание протекает с синдромом артериальной гипертензии, имеющей злокачественное течение, или как хрон, гломерулонефрит.
Н. при гранулематозе Вегенера (см. Вегенера гранулематоз) характеризуется наличием деструктивно-продуктивных васкулитов и полиморфно-клеточных гранулем около клубочков (гранулематозный перигломерулита После появления клин, признаков Н. заболевание быстро прогрессирует и заканчивается почечной недостаточностью.
Н. при синдроме Гудпасчера (см. Легкие, заболевания) проявляется как гломерулонефрит, сочетающийся с пневмонитом и кровохарканьем. Синдром чаще наблюдается у мужчин в возрасте от 16 до 35 лет. Заболевание имеет аутоиммунный генез. В базальной мембране почечных клубочков обнаруживают антитела против легочной ткани. Поражение легких носит очаговый характер (ге-моррагически-некротический альвеолит, большое количество макрофагов, нагруженных кровяным пигментом). В почках обнаруживают диффузный подострый или хрон, гломерулонефрит с очаговым некрозом сосудов клубочков и артериол.
Н. при геморрагическом васкулите морфологически мало отличается от диффузного гломерулонефрита. Развивается на 2—3-й нед. болезни на фоне картины геморрагического васкулита (см. Шенлейна — Геноха болезнь).
Н. при склеродермии (см.) характеризуется сосудистыми изменениями и протекает как гломерулонефрит, волчаночный H. или узелковый периартериит.
Н. при дерматомиозите (см.) наблюдается редко и протекает как гломерулонефрит.
Н. при ревматизме (см.) протекает как диффузный или очаговый гломерулонефрит.
Н. при ревматоидном артрите (см.) имеет картину гломерулонефрита.
Н. при затяжном септическом эндокардите (см.) характеризуется гл. обр. интракапиллярным (редко экстракапилляр ным) воспалением клубочков и протекает как очаговый или диффузный гломерулонефрит.
Н. как осложнение лекарственной аллергии (лекарственный Н.) развивается вследствие изменения реактивности организма больного в ответ на воздействие того пли иного лекарственного вещества и чаще всего носит характер гломерулонефрита, нередко сопровождается нефротическим синдромом (см.). Лекарственный гломерулонефрит возникает чаще всего одновременно с другими экстраренальными проявлениями непереносимости лекарств (лихорадкой, дерматитом, агранулоцитозом, гемолизом, синдромом Лайелла).
Наследственный нефрит
— группа генетически детерминированных заболеваний ночек, характеризующихся поражением интерстиции с последующим вовлечением гломерул, клинически проявляющихся лишь изменением состава мочи, а при нек-рых формах, помимо этого, — поражением органа слуха, глаз и нарушением обмена аминокислот.
Наследственный Н. впервые описан Самельсоном (F. Samelsohn, 1873) и Диккинсоном (W. Н. Dickinson, 1875). Позднее было высказано предположение о существовании наследственного семейного врожденного геморрагического П., у взрослых протекающего как хрон, гломерулонефрит. Алыюрт (А. С. Alport, 1927) проследил за судьбой членов сехмей, в к-рых наблюдался наследственный Н., и у многих из них обнаружил глухоту. В 1926 г. Бер (G. Baehr) огшсал разновидность наследственного Н.— доброкачественную семейную гематурию. Последующие исследования показали, что проявлениями наследственного Н. могут быть поражения глаз в виде нистагхма, катаракты, миопии, сферофакии, лентиконуса; аномалии развития почек и других органов, повышенная экскреция с мочой пролина и глицина, гиперхолестероле-мия.
Наследственный Н. относится к заболеваниям с аутосомно-доминант-ныхМ типом наследования, частично сцепленным с полом, неполной пене-трантностью гена в разных семьях и различной его экспрессивностью (степенью выраженности действия), более значимой у лиц мужского пола. Допускается возможность кроссинговера (СхМ. Рекомбинация, хромосом) между гомологическими частями хромосом X и Y. Доминантный тип наследования и большую заболеваемость среди женщин можно объяснить с позиций теории ненормальной сегрегации (см.). Причиной непосредственного поражения почек считают генетически детерминированный ферментативный дефект, к-рый ведет к накоплению в организме нефротоксичных промежуточных продуктов обмена. Эти метаболиты могут оказывать повреждающее действие на кохлеарный аппарат и другие органы. По биол, эффекту они напоминают многие антибиотики. Одним из проявлений дисмета-болпзма в организме при наследственном Н. могут быть глицинурия (см.), пролинурия, Липемия (см.), стойкая дисгаммаглобулинемия (см.), обнаружение при биопсии почек так наз. пенистых клеток — больших клеток с нейтральным жиром, мукополисахаридами, фосфолипидами. О метаболической природе наследственного Н. говорит также тот факт, что заболевание проявляется не с первых дней жизни ребенка, а спустя нек-рое время, необходимое для накопления промежуточных продуктов обмена в тканях различных органов и систем в концентрациях, к-рые оказывают токсический эффект. С помощью микроскопии биопсийного материала почек обнаружены включения гомогенного вещества в эпителиальные, ме-зангиальные клетки и проксимальные канальцы. Найденные субстанции неидентифицированы. Предполагают, что они являются липидами.
Допускается возможность действия хмутантного гена на стадии эмбрионального развития, что ведет к вовлечению в процесс различных органов, развитию почечной дисплазии, фетальному гломерулиту. Обнаружена идентичность гистол, строения клубочков почек больных наследственным Н. с клубочками почек плода. Очаги недоразвитой почечной ткани чувствительны к инфекции, в связи с чем данная форма наследственного Н. может иметь клинику пиелонефрита, однако лейкоцитурия не является постоянным симптомом и исчезает под влиянием антибактериальной терапии.
Кариологические исследования при наследственном Н. аномалий хромосом не обнаружили. Иммунная теория заболевания также не нашла подтверждения при иммунофлюоресцентном изучении ткани почек. Однако не исключается возможность присоединения иммунных механизмов поражения почек на более поздних этапах развития болезни у детей старше 10 лет и у взрослых.
На ранних этапах развития наследственного Н. гпстоморфол. изменения ткани ночек минимальны. Первые морфол, признаки — присутствие эритроцитов в капсуле Шумлянского — Боумена и канальцах, очаговая инфильтрация лимфоидными клетками интерстиции, сегментарное поражение гломерул с утолщением их базальной мембраны, зернистость в эпителии извитых канальцев, дилатация канальцев. Минимальные изменения нередко сохраняются до 10 лет. В дальнейшем выявляется картина подострого интерстициального Н. с очаговым фиброзом, лимфоцитарной инфильтрацией, обнаруживаются дилатация и атрофия канальцев, пенистые клетки, особенно в кортико-медуллярной области, утолщение базальной мембраны капсулы; возможна пролиферация в гломерулах, увеличение мезангия без экссудативных и дистрофических изменений; поражение сосудов незначительно, отложения фибрина, комплемента, иммуноглобулинов отсутствуют. В период развития почечной недостаточности морфол. изменения напоминают смешанный Н. в виде комбинации хрон, гломерулонефрита, пиелонефрита и интерстициального Н. Кроме того, найдены пзменения в кортиевом органе, в спиральных ганглиях, в VII и VIII парах черепных нервов.
Заболевание обычно выявляется случайно, с появления изменений в мочевом осадке. Доминирует гематурия перемежающегося характера; она усиливается вплоть до макроге-матурпи при физических нагрузках, на фоне интеркуррентных заболеваний, при алиментарных нарушениях. Протеинурия обычно не превышает 1°/00, а суточная экскреция белка составляет не более 1 г. Но постепенно она усиливается. Лейкоцитурия никогда не бывает изолированной и в 2/3 случаев связана с инфицированием мочевых путей. Экстрареналь-ные проявления в начале заболевания обычно отсутствуют, они появляются в период развития почечной недостаточности.
Проводится комплекс леч. мероприятий, применяемый при Н. любого генеза. Во время интеркуррентных заболеваний показано назначение антибиотиков и препаратов ан-тигистаминового ряда. Основанием для применения других лекарственных средств являются не изменения состава мочи, к-рые могут сохраняться в течение всей жизни, а степень поражения почек и нарушение показателей их функционального состояния. В период снижения функций почек, выявления отклонений на аудиограмме проводится лечение, направленное на улучшение обменных процессов. Назначается картофельная днета, цитратные смеси, пиридоксин, АТФ, кокарбоксилаза. С целью торможения нефро-склеротпческих процессов может быть использован хингамин (делагил, резохин) в дозе 10 мг на 1 кг веса ребенка.
Прогноз всегда серьезен. Летальность среди лиц мужского пола превышает 30%, среди женского — она составляет 10%. При одновременном поражении органов слуха смертность возрастает и достигает соответственно 40 и 16%. Больные часто погибают в возрасте 16—35 лет.
Профилактика наследственного Н. не разработана.
Радиационный нефрит.
Поражение ночек вследствие облучения относят к категории 11. условно, т. к. по своей сущности оно носит дистрофический, а не воспалительный харак-тер.
Паренхима и межуточная ткань почек обладают определенной чувствительностью к радиации, к-рая относительно выше у лиц молодого возраста, при почечных аномалиях, мочевом стазе, воспалительных заболеваниях. Последствия облучения бывают более тяжелыми, если на почки воздействуют большой дозой высокопроникающей лучистой энергии или при инкорпорации радиоактивных веществ, к-рые в процессе элиминации накапливаются почками.
В мирных условиях радиационный Н. может наблюдаться в связи с облучением области почек при лечении злокачественных опухолей, при длительной работе с высокоактивными излучателями гамма-лучей или рентгеновских лучей.
Частота Н. радиационного происхождения достигает 30—35% среди лиц, подвергшихся облучению в области почек в суммарной дозе 2500—6000 рад.
Принято считать, что радиационный Н. проявляется не ранее чем через 6 мес. от момента облучения. Однако уже в процессе лучевой терапии и непосредственно после ее окончания могут быть выявлены преходящая протеинурия, гипертензия, уменьшение почечного кровотока и гломерулярной фильтрации, что связано с повреждением и дезорганизацией эндотелия и базальной мембраны капилляров клубочков и может быть определено как нефроэн-дотелиоз. Повреждаются канальцы и межуточная ткань почки, выявляются коллапс канальцев, фиброз интерстиция и склерозирование сосудов. Размеры и форма почек существенно не изменяются.
На субклеточном уровне наибольшие изменения развиваются в митохондриальном аппарате клеток: блокируются ферменты окислительного фосфорилирования и активируются гидролазы. В большей степени страдают структуры с высоким метаболическим потенциалом. При явлениях отчетливо выраженного отека, геморрагиях и незначительной воспалительной инфильтрации происходит фиброзное замещение дистрофически измененных и погибших клеточных элементов паренхимы и активно функционирующей стромы.
При остром радиационном Н. почки макроскопически несколько увеличены, с гладкой блестящей поверхностью и легко отделяющейся капсулой. Микроскопически изменения клубочков превалируют, что дало основание классифицировать патол, процесс как нефрогломерулез. Клубочки увеличены за счет отека, цитоплазма эндотелия капилляров и эпителия отечна, вакуолизирова-на и содержит губчатую субстанцию, вследствие чего мембрана кажется утолщенной. Капиллярные петли местами в состоянии фибриноидного некроза и заполнены фибриновыми тромбами. Цитоплазма канальцевого эпителия в состоянии мутного набухания, содержит жировые и гиалиновые включения. Интерстициальный фиброз при малой продолжительности жизни больных не выражен или скрыт отеком и геморрагиями. В сосудах прослеживаются некротизирующий артериит и склероз.
Клинически острый радиационный Н. протекает тяжело и проявляется отеками, болями в области поясницы, олигурией, азотемией, значительно выраженной анемией, слабостью. Почти всегда имеет место гипертензия, нередко злокачественного типа, к-рая обусловливает упорную головную боль, расстройства зрения, одышку и приступы сердечной астмы. Изменения в моче обычно умеренные, протеинурия редко превышает 1 — 2°/00. По течению эта форма радиационного Н. напоминает экстракапиллярный гломерулонефрит и в половине случаев приводит к летальному исходу. У выживших лиц выздоровление бывает обычно неполным (могут наблюдаться протеинурия, артериальная гипертензия, снижение функций почек) и заболевание нередко принимает хрон, течение.
Лечение острого радиационного H. симптоматическое.
Прогноз при тяжелых формах заболевания серьезен.
Хронический радиационный Н. представляет по существу тяжелую форму склерозирующего нефроза. В основе его лежат дистрофия и гибель канальцев, интерстициальный фиброз и сосудистые поражения. Нек-рые клубочки при этой форме заболевания подвергаются гиалинозу, причем сравнительно поздно. Иначе выглядят клубочки в случае злокачественной гипертензии, когда из-за артериолосклероза и фибриноидного некроза в них развиваются тяжелые ишемические поражения и морфол, картина приобретает черты сходства с иефроангио-склерозом. Патол, процесс может поражать обе почки, но преимущественно одну или только нижние сегхменты почек. Изменения имеют склонность к прогрессированию, и в терминальной стадии хрон, почечной недостаточности, развивающейся спустя несколько лет после двустороннего облучения, в почках наблюдается почти полное замещение канальцев рубцовой тканью, гиалиноз подавляющего большинства клубочков, запустевание мелких и крупных артерий. В результате почки оказываются сморщенными, уменьшенными в размерах, фиброзная капсула утолщена и местами плотно приращена. При сегментарном поражении формируется инфарктоподобный рубец, в зоне к-рого наблюдается коллапс стромы и почти полное замещение нормальных структур, а к периферии от него — убывающая по интенсивности атрофия канальцев и фиброз. Клеточная инфильтрация обычно незначительная, если нет наслоившейся инфекции.
Клинически хрон, радиационный Н. характеризуется в легких случаях только протеинурией или доброкачественной артериальной гипертензией без существенного снижения функц, показателей почек. В более тяжелых случаях рано появляется слабость, анемия, быстро присоединяется не снижающаяся медикаментами гипертензия со всеми ее последствиями (в течение 2—3 лет может привести к почечной недостаточности). Состояние больных утяжеляют пиелонефрит и стенозирующий периуретерит.
Лечение симптоматическое.
Прогноз при легких формах заболевания благоприятный. Больные остаются долгое время трудоспособными.
Нефрит трансплантированной почки.
Заболевание трансплантированной почки возникает вследствие реакции тканевой несовместимости. При этом Н. развивается как проявление острой и хрон, реакции отторжения и результат иммунной агрессии по отношению к трансплантату (см. Пересадка почки).
Библиография:
Болезни почек, под ред. Г. М. Маждракова и Н. Г. Попова, пер. с болг., София, 1976; Вельтищев Ю. Е. и др. Наследственные (семейные) нефритоподобные заболевания, в кн.: Нови проблеми в педиатрията, под ред. Б. Ц. Братанова, кн. 7, с. 171, София, 1970; Дегтярева Э. М. Наследственные заболевания почек у детей, Вопр. охр. мат. и дет., т. 18, № 3, с. 36, 1973, библиогр.; Игнатова М. С. и Вельтищев Ю. Е. Наследственные и врожденные нефропатии у детей, с. 104, Л., 1978; Наумова В. И. О наследственном хроническом нефрите, Педиатрия, № 5, с. 69, 1970; Основы нефрологии, под ред. E. М. Тареева, т. 1—2, М., 1972; Почки, под ред. Ф. К. Мостофи и Д. Е. Смита, пер. с англ., М., 1972; Тареев E. М. Нефриты, М., 1958; Тареева И. Е. Волчаночный нефрит, М., 1976, библиогр.; Шюк О. Функциональное исследование почек, пер. с чешек., Прага, 1975; Alport А. С. Hereditary familial congenital haemorrha-gic nephritis, Brit. med. J., v. l,p. 504, 1927; Arno t t E., C r a w f u r d M. a. T o g h i 1 1 P. Anterior lenticonus and Alport’s syndrome, Brit. J. Ophthal., y. 50, p. 390, 1966; С o m b o u r i e u M., A t-tal C. et Mozziconacci P. H£maturie r^cidivante familiale benigne, Ann. Pediat., t. 17, p. 227, 1970; Diseases of the kidney, ed. by М. В. Strauss а. L. G. Welt, Boston, 1971; Hurst A. F. Hereditary familial congenital haemorrha-gic nephritis occuring in sixteen individuals in three generations, Guy’s Hosp. Rep., v. 73, p. 368, 1923; Kendall G. a. Hertz A. F. Hereditary familial congenital haemorrhagic nephritis, ibid., v. 66, p. 137, 1912; The kidney, ed. by Б.М. Brenner a. F. C. Rector, v. 2, p. 1113, 1 355, Philadelphia a. o., 1976; K i n-caid- Smith P. The kidney, Oxford, 1975; Me Conville J. M. a. Me Adams A. J. Familial and nonfa-milial benign haematuria, J. Pediat., v. 69, p. 207, 1966; Nierenkrankheiten, hrsg. v. H. Sarre, Stuttgart, 1976, Bibliogr.; Perkoff G. T. The hereditary renal disease, New Engl. J. Med., v. 277, p. 79, 1967; R а у с г Р. Traite des maladies des reins, P., 1839—1840; Renal disease, ed. Ъу D. A. K. Black, Oxford, 1973; Royer P. e. a. Les nephropathies he-reditaires, Arch, franp. Pediat., t. 27, p. 293, 1970, bibliogr.; Scriver C. R., E f r o u M. L. a. Schafer J. A. Renal tubular transport of proline, hydro-xyproline, and glycine in health and familial hyperprolinemia, J. clin. Invest., v. 43, p. 374, 1964; S o h a r E. Renal disease inner ear deafness and ocular changes, Arch, intern. Med., v. 97, p. 627, 1956; Vol-hard F. u. Fa hr Th. Die Brightsche Nierenkrankheit, B., 1914; Walla ce J. R. a. Jones J. H. Familial glomerulonephritis and aminoaciduria, Lancet, y. 1, p. 941, 1960.
E. М. Тареев, Г. Кулаков; В. П. Лебедев, А. К. Цыбышева (пед.).
Вероятные причины и симптомы нефрита у детей
Вызвать воспаление тканей может множество причин, в том числе и совершенно банальных на первый взгляд, как то переохлаждение в холодную погоду или бактериальная инфекция, которой не было уделено должного внимания. Все это приводит к логичному ослаблению иммунитета, которое, несомненно, повышает риск возникновения нефрита.
К нарушениям регуляции функций почек приводят заболевания нервной системы. Именно поэтому ребенка с раннего возраста нужно ограждать от стрессов. Физическое и умственное переутомление также являются важными факторами развития нефрита. Кроме этого, болезнь часто подступает при сахарном диабете, гиповитаминозе, отравлении тяжелыми металлами и появлении злокачественных новообразований.
Симптоматика болезни проявляется по-разному в зависимости от ее вида, но имеет ряд общих симптомов, среди которых:
- быстрая утомляемость ребенка, истощенный внешний вид и слабость даже во время простых физических нагрузок;
- отеки, которые появляются на лице и веках. Кроме этого, отекают некоторые внутренние органы, но этот симптом зачастую остается незамеченным родителями;
- постоянное ощущение жажды. Вместе с тем уменьшается объем суточной мочи. В ней появляется осадок. Родителям стоит волноваться, если моча становится красноватого оттенка или в ней появляется белок (протеинурия);
- судороги, озноб и постоянные головные боли характерны для детей старшего возраста;
- почечная недостаточность и артериальная гипертензия как следствие несвоевременной диагностики детского нефрита. Артериальное давление повышается, нарушаются процессы фильтрации, из-за чего большое количество солей не выводятся с мочой и задерживаются в организме.
Дисметаболическая нефропатия у детей
Оксалатно-кальциевая нефропатия
Этому заболеванию более всего подвержены дети. Причиной его возникновения могут являться нарушения обмена оксалатов (соли щавелевой кислоты) и обмена кальция. Оксалаты вырабатывает организм, или они могут попасть в организм с едой.
Причины, по которым могут образовываться оксалаты
- Кишечник, пораженный язвенным колитом, кишечными анастомозами, болезнью Крона.
- Повышенное синтезирование организмом.
- Чрезмерное употребление пищи с оксалатами.
Оксалатная нефропатия у детей
Заболевание может быть вызвано многими факторами. Как полагают некоторые авторы, наследственность проявляется в 70–75% случаев. Кроме того, огромную роль играют такие факторы, как: стресс, неблагоприятная экологическая обстановка, питание и т.п.
Впервые болезнь может проявиться в любом возрасте, даже у новорожденных. Но наиболее часто они проявляются в 5-7 лет. При общем анализе мочи обнаруживаются незначительное содержание белка, эритроцитов, лейкоцитов, кристаллов оксалатов. Кроме того, повышается удельная плотность мочи.
Дети, больные оксалатной нефропатией страдают от аллергии, вегетативно-сосудистой дистонии с тенденцией к гипотонии (пониженному артериальному давлению), головных болей. Но общее развитие при этом не нарушается. В период полового созревания (10-14 лет) болезнь обостряется. Скорее всего, это связано с перестройкой гормональной системы. Если оксалатная нефропатия прогрессирует, у больного может развиться мочекаменная болезнь, воспаление почек, а также бактериальная инфекция.
Фосфатная нефропатия у детей
При заболеваниях, которые сопровождаются нарушениями кальциевого и фосфорного обменов, встречается довольно часто. Но основной причиной фосфатурии является хроническое инфицирование мочевой системы. Фосфатно-кальциевая нефропатия очень часто сопутствует оксалатно-кальциевой, но выражается в гораздо меньшей степени.
Уратная нефропатия (нарушения обмена мочевой кислоты)
В сутки организм вырабатывает 570–1000 мг мочевой кислоты, треть которой секретируется в кишечник, в котором и разрушается бактериями. Оставшиеся две трети фильтруются почками. Большая часть всасывается обратно, а 6-12% профильтрованной кислоты выводятся с мочой. Первичные уратные нефропатии связаны с нарушениями обмена мочевой кислоты, вызванными наследственностью.
Вторичные уратные нефропатии являются осложнениями иных болезней, таких как хроническая гемолитическая анемия, эритремия, миеломная болезнь и др. Кроме того, могут быть вызваны применением определенных препаратов: циклоспорина А, цитостатиков, салицилатов, тиазидовых диуретиков и др. еще одной причиной могут стать нарушения физико-химических свойств мочи (при воспалении почек, например) или функции канальцев почек. Кристаллы уратов могут откладываться в почках, что становится причиной развития воспаления и снижает почечные функции.
Первые симптомы нередки уже в раннем возрасте, но чаще всего длительное время процесс протекает скрыто. В общем анализе мочи выявляют небольшое количество эритроцитов и белка, ураты. Если количество уратов большое, моча становится кирпичного цвета.
Нарушения обмена цистина у детей
Цистин – продукт обмена аминокислоты метионина. В моче цистин концентрируется по двум причинам.
1. Нарушено обратное всасывание цистина в почечных канальцах.
2. Чрезмерное накопление цистина в почках.
Накопление цистина в клетках является результатом генетической патологии фермента цистинредуктазы. Такое нарушение обмена имеет системный характер и носит название цистиноз. Внеклеточное и внутриклеточное накопление кристаллов цистина обнаруживается не только в канальцах и интерстиции почки, но и в других органах: мышечной ткани, лимфоузлах, нервной системе, печени, костном мозге, клетках периферической крови.
Обратное всасывание цистина в канальцах почек может быть нарушено в результате генетического дефекта транспортировки через стенки клеток аминокислот – орнитина, цистина, лизина, аргинина.
Когда следует насторожиться
Родителям важно осознать, что эти симптомы очень хорошо маскируются под другие заболевания. Пиелонефрит, к примеру, очень легко перепутать с аппендицитом, ведь в обоих случаях болит живот. Отеки лица у годовалого младенца также крайне трудно распознать, а резкий скачок температуры можно «списать» на прорезывание зубов. В таких ситуациях взрослым нужно быть достаточно внимательными и для исключения патологий проконсультироваться с опытным нефрологом.
Только сдача анализов может точно выявить характерные проблемы. Но родителям параллельно стоит проследить за состоянием ребенка в быту. Если при мочеиспускании он плачет и держится за поясницу, часто просит пить, объясняя это сухостью во рту, — имеем достаточный повод, чтобы пройти медицинское обследование.
Более отчетливо симптомы можно заметить у ребенка 7-летнего возраста. В этот период с ним можно поговорить о проблемах, которые причиняют ему дискомфорт. Дите может жаловаться на интенсивную боль в нижней части живота. Даже мысленное желание посетить туалет вызывает у него приступ плача. Стоит насторожиться, если ребенок ходит «по-маленькому» редко. В среднем мальчики дошкольного возраста должны опорожнять мочевой пузырь 5 раз, а девочки — 6. Мешки под глазами, которые долго не проходят после пробуждения, свидетельствуют об отеках.
Симптомы нефрита
Основные признаки острого нефрита:
- боли в поясничной области;
- отеки, которые появляются утром и исчезают в течение дня;
- изменение цвета и количества мочи (мутный или красный оттенок);
- повышение температуры тела;
- повышенное кровяное давление (более характерно увеличение диастолического ー нижнего);
- постоянная жажда;
- общая слабость и недомогание.
Хронический нефрит
имеет те же симптомы, но менее выраженные. Температура тела остается нормальной. Часто у больного бывают только утренние отеки на лице и высокое давление. Хронический нефрит имеет циклический характер: периоды обострения чередуются с ремиссиями.
Провоцирующими обострение факторами может быть переохлаждение, болезнь или сильный стресс.
Лечение нефрита у детей
После подтверждения диагноза важно выработать правильную тактику лечения. Любое самолечение в домашних условиях недопустимо. Детям прописывается режим стационара, где обеспечивается тщательный контроль за изменением их состояния. Эффективное лечение начинается со следующего:
- назначение строгой диеты с малым количеством соли или полный отказ от нее на длительное время. Таким образом работу почек можно заметно облегчить, а воспалительный процесс уйдет быстрее. В это время не рекомендуется есть много белковой пищи;
- ограничение приема жидкости с этой же целью. Ребенок должен пить столько, сколько у него выделяется мочи за сутки плюс 500 мл. Это позволит не перегружать орган;
- прием антибактериальных лекарств под чутким присмотром нефролога. Он может назначить малышу антибиотики широкого спектра, но вскоре заменить их после точного определения возбудителя;
- применение современных средств для постепенного снижения артериального давления, а также мочегонных препаратов;
- с целью не допустить тромбообразование прописывают антикоагулянты. Они же прекрасно нормализуют кровоток в почках;
- для снятия боли принимают обезболивающие препараты. Рекомендуется прием лекарственных растений в виде фитопрепаратов, которые обладают спазмолитическим эффектом, дезинфицирующими и мочегонными свойствами;
- постельный режим, отсутствие стрессов и переживаний. Родителям нужно создать максимально приятную (домашнюю) атмосферу на время пребывания ребенка в условиях стационара.
Учитывая особенности больного детского организма, возраст и наличие противопоказаний, перечисленные методы подбираются избирательно и под постоянным наблюдением.
Осложнения нефритов
Нарушения в работе почек нередко приводят к осложнениям, лечение которых становится еще более серьезной проблемой. К ним относятся:
- Почечная недостаточность, при которой развивается тяжелая форма интоксикации детского организма.
- Энцефалопатия. Появляется как ответ на отек головного мозга. У ребенка случаются потери сознания и судороги, сопровождающиеся ухудшением зрения.
- Ранняя предрасположенность к атеросклерозу, а также инсульту.
- Склонность к частым инфекционным заболеваниям в будущем — бронхиту, пневмонии.
- Хроническая форма.