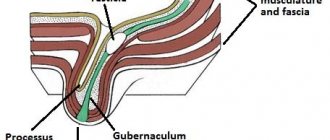
Уретерогидронефроз почки – состояние, проявляющееся в виде увеличения объема почечных лоханки и чашечки и мочеточного канала.
Эти изменения сопровождаются снижением работоспособности органа и атрофией его функциональных клеток. Физиологические последствия мегауретера – плохая проходимость мочеточника в тазу.
Причины развития мегауретера – множественны, обуславливаются как врожденными предрасположенностями и дефектами, так и влиянием окружающей среды и образа жизни человека. Что чаще всего влияет на возникновение данной патологии?
Причины
Уретерогидронефроз слева, справа или двусторонний возникает, как правило, по следующим причинам:
- камни в почках и мочетоках;
- сахарный диабет;
- некоторые заболевания простаты;
- нарушения мочетока вследствие анемии;
- постоянный спазм сфинктера уретры;
- врожденный клапан;
- травмы мочеполовой системы.
Кроме того, риск повышает бесконтрольное употребление анальгетических лекарств и средств – делириантов, употребление алкоголя и подверженность облучению радиацией. Все эти факторы повышают давление внутри почки, нарушают почечный кровоток и увеличивают количество мочи в чашечно-лоханочной части органа.
Наличие врожденного уретроклапана и спазм сфинктера в основном характерны для детей, хотя относительно первого случая бывают и исключения, когда этим проявлениям подвержены и взрослые. Может возникнуть уретерогидронефроз при беременности. Иногда диагностируется уретерогидронефроз у плода.
Обезболивание почечных колик в течение длительного времени без обращения к специалисту может привести к значительному ухудшению состояния вследствие постоянного приема анальгетиков.
Осложнения
Наиболее частое осложнение мочекаменной болезни – воспалительный процесс в почке – острый пиелонефрит
, который может привести к возникновению бактериотоксического шока или уросепсиса. При длительном нахождение камня в почке, особенно, если камень коралловидный, возможно развитие хронического пиелонефрита, который может периодически обостряться и приводить к тяжелым необратимым осложнениям: почечной недостаточности, сморщиванию и гибели почки. МКБ может приводить к развитию гидронефроза, уретерогидронефроза, что также в дальнейшем, при отсутствие лечения, приведет к гибели почки.
Классификация заболевания и его стадии
Классифицируют заболевание по трем основным признакам. По причине возникновения разделяют первичный, появившийся вследствие врожденных особенностей организма, и вторичный, т.е. приобретенный вследствие заболеваний или травматического воздействия.
Уретерогидронефроз справа
По локализации бывает односторонний, либо же двусторонний уретерогидронефроз, в зависимости от того, одну или две почки затронула данная паталогия.
Наконец, в зависимости от степени обтурации также выделяют три вида патологического изменения – обструктивный уретерогидронефроз, сужающий мочеточник внизу, рефлюксирующий, вызванный обратным током содержимого, приводящий к расширению канала одинаково по всему мочеточнику, и сочетанный, когда наблюдаются обе патологии.
Уретерогидронефроз по МКБ-10 кодируют как N13.2. Различают пять основных стадий этого почечного заболевания.
Если первые стадии характеризуются относительно заметным снижением тонуса мочеточных каналов, то на последних стадиях почка атрофируется и перестает осуществлять свои функции — нарушается функция всасывания веществ из крови.
Острые проявления уретерогидронефроза вызывают почечную колику, проблемы с мочеиспусканием, изменение состава ( в том числе увеличение количества крови) мочи, дискомфорт в нижней части живота.
Симптомы уретерогидронефроза схожи с проявлением некоторых иных болезней почек, поэтому верная диагностика, особенно на ранней стадии, очень важна.
Детский гидронефроз: скрытая угроза
По статистике новосибирской Детской городской клинической больницы № 1, с каждым годом количество выявленного гидронефроза растёт. Чем коварно это заболевание и как не пропустить тревожные симптомы, рассказал детский уролог-андролог, хирург ДГКБ №1 Максим Климович.
Гидронефрозом называют заболевание, при котором происходит расширение полостной системы почки, в результате чего нарушается отток мочи. Болезнь опасна тем, что при позднем выявлении и отсутствии правильного лечения приводит к необратимым последствиям в тканях почки. К счастью, современная диагностика позволяет обнаружить гидронефроз на самых начальных этапах, что способствует успешному лечению данной патологии.
Тревожные цифры
По статистике Детской городской клинической больницы № 1 г. Новосибирска, в 2011 г. было зафиксировано 176 случаев заболевания гидронефрозом, в 2012 их было 190, в 2013 – 191, а в 2014 уже 202.
Около 30% детей из этого списка ежегодно направляется на операцию. Прокомментировать эти цифры, а также рассказать об особенностях диагностики и лечения гидронефрозов мы попросили детского уролога-андролога, хирурга Максима Климовича.
– Максим Валерьевич, с чем связан рост гидронефрозов?
– Увеличение статистики детских гидронефрозов связано, прежде всего, с повсеместным распространением УЗИ-диагностики. Раньше эту болезнь чаще всего обнаруживали у взрослых, но с появлением перинатальных скринингов и современных УЗИ-аппаратов, мы можем выявлять это заболевание на самом раннем этапе и, в большинстве случаев, успешно лечить.
До и после рождения– Какие виды гидронефрозов встречаются у детей?
– Говоря о гидронефрозе, необходимо понимать, что он бывает врождённым и приобретенным. В первом случае патология возникает из-за узости перехода лоханки почки в мочеточник. Это может быть вызвано сужением структуры мочеточника или аномальным сужением добавочного сосуда.
Часто гидронефроз бывает наследственным, также он может возникнуть, если женский организм во время беременности подвергался воздействию неблагоприятных факторов – стресса, курения, алкоголя, вредного производства или приёма некоторых медикаментов.
Приобретённый гидронефроз возникает, как правило, вследствие мочекаменной болезни, а также травм брюшной полости, провоцирующих образование рубцов, которые могут нарушать работу почки, приводя к её атрофии.
– Какие симптомы могут наблюдаться у ребёнка при гидронефрозе?
– Родители должны заподозрить неладное, если у ребёнка появляется недомогание, боли в поясничной области, наблюдается приступ почечной колики. Возможны тошнота, рвота, нарушение мочеиспускания, в моче может появиться кровь.
Это заболевание очень коварно своим бессимптомным течением, поэтому родители должны быть внимательными к своим детям: нужно наблюдать за малышом, обязательно проходить диспансеризацию и сдавать все необходимые анализы.
Ранняя диагностика– Как выявляются внутриутробные гидронефрозы?
– Каждая женщина в положении должна понимать важность плановых обследований во время беременности. На первом УЗИ-скрининге в 10 -12 недель врач уже может заметить почечную патологию. Если на УЗИ находят полостное расширение почек плода, то будущей маме назначают дополнительные исследования через несколько недель.
Бывает, что диагноз снимается. Если же доктор видит прогрессирующую ситуацию, то женщине говорят о риске развития гидронефроза у малыша и пристально наблюдают до самых родов. Бывают случаи, когда серьёзное расширение полостной системы выявляется на самых ранних сроках и носит двухсторонний характер. Тогда женщина направляется на перинатальную комиссию, где решается вопрос о прерывании беременности, так как прогноз в таком случае неблагоприятен.
– А внутриутробно это заболевание можно лечить?
– За рубежом применяются методы антенатальной хирургии, когда операцию ребёнку проводят ещё до рождения, но в России эта практика пока не имеет широкого распространения.
– Если женщине во время беременности говорят о гидронефрозе у плода, то к чему она должна быть готова после родов?
– После появления на свет ребёнку в роддоме проводят ультразвуковое исследование и смотрят на размеры расширения – если оно небольшое, малыша отпускают домой под наблюдение участкового педиатра и нефролога. Если расширение серьёзное, наблюдаются изменения в моче, то маму с малышом госпитализируют к нам в отделение на обследование.
Наблюдать или оперировать?
– Какие исследования назначают ребёнку для уточнения диагноза?
– Сдаётся ряд специальных анализов, делается УЗИ, рентгенологические снимки, внутривенная урография и цистография. В некоторых случаях показаны компьютерная томография и динамическая сцинтиграфия.
Если устанавливается гидронефроз 1 или 2 стадии, то ребёнка постоянно наблюдают – возможно, что заболевание пройдёт с возрастом. Если ставят 3-ю стадию, то здесь показана хирургическая операция, которая может быть проведена двумя способами: стандартным разрезом соответствующей стороны поясничной области либо лапароскопическим методом.
Объём операции в обоих случаях одинаков, но при лапароскопии меньше срок пребывания в стационаре и больший косметический эффект на коже.
– С какого возраста можно делать подобные операции?
– Некоторые клиники при возможности предпочитают подождать до пяти-шести месяцев, пока наблюдается снижение физиологических функций почек. Наша больница имеет методики, которые позволяют успешно оперировать детей с самого рождения. Ведь, если проблема существует, то зачем тянуть до полугода? Операции всё равно не избежать.
– А какой прогноз у 3-й стадии?
– Чем раньше выявлено заболевание, тем благоприятнее прогноз. Сложность гидронефроза состоит в том, что он может протекать бессимптомно и длительное время, в результате чего почка всё сильнее повреждается.
К счастью, у этого органа большие компенсаторные способности: даже в случае поражения обеих почек мы можем вылечить большинство ребятишек.
Вопросы профилактики
– Можно ли предупредить появление гидронефроза?
– Нет, специфической профилактики данного заболевания не существует. Но, следует понимать, что чем лучше женщина следит за своим здоровьем во время беременности, тем выше шанс родить здорового ребёнка. Для этого нужно правильно питаться, пить качественную воду, беречь себя от стрессов и от воздействия негативных факторов вроде курения и употребления алкоголя.
То же самое и с маленькими детьми: здоровый образ жизни и натуральная пища без химических добавок помогают сохранить здоровье почек на долгие годы.
Лечение
К сожалению, при таком заболевании, как уретерогидронефроз, лечение наиболее часто заключается в операционном вмешательстве, ведь медикаментозные средства обычно бывают недостаточно эффективны и зачастую не могут остановить развитие патопроцессов. Для минимизации воздействия применяют методы малоинвазивных операций.
Небольшой процент пациентов удается вылечить медикаментозно, а в некоторых, особо редких случаях, уретерогидронефроз купируется вследствие естественных процессов, проходящих в организме – возрастные изменения, серьезные и длительные колебания гормонального фона, и т.д.
В большинстве случаев специалист рекомендует оперативное вмешательство. Обычно оперативно проводятся такие манипуляции, как введение специального расширительного катетера, хирургическое исправление дефектов, иссечение места сужения, уретеростомия. В наиболее сложных случаях функции мочеточника вменяют тонкой кишке.
Оперативное вмешательство – достаточно сложный процесс, и заменить его на любые другие мероприятия невозможно. В то же время, огромное значение имеет процесс подготовки к инвазивному вмешательству и протекание процесса восстановления. В этом могут помочь как средства, прописываемые врачом, так и народные методы.
При подозрении на мегауретрий, помимо гепатолога, обязательно необходимо получить консультации у специалиста по гастроэнтерологии.
Народные методы лечения
Прежде всего, стоит отметить, что прием любых средств народной медицины должен быть обязательно согласован со специалистами.
Это относится и к предоперационному периоды, и, в еще большей мере, к периоду восстановительного лечения, следующему после операции.
Природные средства не могут вылечить заболевание, но могут значительно влиять на действие тех или иных химических фармапрепаратов, усиливая или, наоборот, нивелируя их действие. Так что непривлечение лечащего специалиста может значительно усложнить процесс излечения.
При заболевании помогают как достаточно простые, так и сложносоставные средства. Очень простым, но достаточно действенным является рецепт на основе василька обыкновенного.
2 чайных ложки цвета этого растения нужно залить двумя стаканами крутого кипятка.
Полученный настой оставить в теплом месте в течение получаса.
Принимать трижды в день до еды, по половине стакана. Это значительно уменьшит воспаление.
Медвежья ягода также издавна известна в качестве средства от заболеваний мочеиспускательной системы. Столовую ложку измельченного растения нужно залить тремя стаканами холодной воды и закипятить на медленном огне, затем выпарить треть жидкости. Полученный отвар остудить, накрыв емкость крышкой, и пить по три раза в день после еды, так, чтобы вся полученная жидкость была выпита за один день.
Эффект дают также различные сложные сборы. Некоторые из них продаются в аптеках, но многие можно также приготовить самому. Очень популярным является рецепт, включающий 1 часть корня лопуха, 1 часть толокнянки, 1 часть полыни, по две части шиповника и корня сельдерея.
Все ингредиенты смешиваются, а затем запариваются в термосе в расчете 2 столовые ложки на стакан кипятка. Принимать необходимо по одной рюмке за полчаса до еды, утром и вечером, предварительно процедив.
Более простым является сбор из равного количества корня одуванчика, березового листа и можжевельниковых плодов. Сбор заливается кипятком – один литр воды на 2 столовых ложки, и кипятится не менее десяти минут на очень слабом огне.
Жидкость сливается в термос и настаивается 12 часов. Принимать отвар нужно за полчаса до приема пищи по 100-150 мл. Курс лечения – 1,5-2 месяца.
И, наконец, достаточно хорошо снимает воспаление отвар из равных частей полевого хвоща, тростянки, крапивы, измельченных листьев березы, адониса и зерен овса. Приготовление этого настоя происходит аналогично описанному выше.
Прием лекарства осуществляется по одному стакану в день после еды. Курс лечения составляет не менее 4-х месяцев, после истечении которых необходимо сделать двухнедельный перерыв.
В аптеках продаются готовые почечные сборы, которые также могут быть использованы в качестве поддерживающего и профилактического средства, но только после консультации с лечащим специалистом.
Результаты исследования
Структурно-функциональное состояние почечной паренхимы у всех больных было значительно изменено (таблица 1).
Таблица 1. Структурно-функциональное состояние почечной паренхимы у больных «поздним» гидронефрозом до дренирования ЧЛС (n=34).
| Стадия гидронефроза | Методы исследования | |||
| УЗИ (почечная паренхима, мм) | Эходопплерография (индекс резистентности дугообразных артерий) | МСКТ (почечная паренхима, мм) | ДПФ (%) | |
| Терминальные А или Б | 7,9±2,7 | 0,69±0,05 | 7,3±4,7 | 8 – 25 |
ВМП у этих больных, как правило, были представлены гигантскими лоханками и чашечками с фиксированными перегибами верхней трети мочеточника (таблица 2).
Таблица 2. Степень дилатации ЧЛС по данным УЗИ у больных поздними стадиями гидронефроза до дренирования ВМП (n=34).
| Стадия гидронефроза | Степень дилатации ЧЛС (см) | |
| Лоханка* | Чашечки | |
| 3-я (терминальная А или Б) | 4,1 – 14,0 (8,54) | 1,5 – 7,0 (3,28) |
* — указан поперечный размер лоханки
При микроскопии в стенке лоханки установлены истончение и гибель гладкомышечных пучков внутреннего слоя и массивное разрастание соединительной ткани между оставшимися пучками мышц (рис.1). Толщина мышечного слоя лоханки составляла около 28 % от всей толщины стенки, что свидетельствовало о значительных дистрофических изменениях ЧЛС и подтверждало необходимость расширенной резекции лоханки, как необходимого компонента операции.
Рис.1. Микропрепарат. Стенка лоханки. PAS–реакция. х 420. Пояснение в тексте.
Окончательная оценка структурно-функционального состояния почечной паренхимы у больных поздними стадиями гидронефроза проводилась не ранее 7-10 суток после нефростомии или стентирования ВМП. Указанный временной интервал необходим для восстановления почечной гемодинамики после деблокирования почки (1, 2).
В соответствии с результатами наших исследований у 8 больных установлена терминальная Б стадия гидронефроза: несмотря на дренирование ЧЛС, почечная паренхима при УЗИ и МСКТ по-прежнему не определялась либо визуализировались ее фрагменты, как правило, у полюсов почки, не превышающие 3-5 мм. Почечный кровоток, кривая накопления РФП отсутствовали. Больным выполнили нефрэктомию. Макроскопически почки были представлены соединительно-тканным мешком. Микроскопически определялся диффузный нефросклероз, гиалиноз (щитовидная почка) (рис.2,3).
Рис. 2. Макропрепарат.
Рис.3. Микропрепарат удаленной почки. Окраска гематоксилином и эозином, х 200.
При иммуноморфологическом исследовании в удаленных почках определяли выраженную экспрессию α-SMA и виментина миофибробластами и фибробластами, свидетельствующую о диффузном нефросклерозе (рис. 4,5). Отсутствие экспрессии α-SMA и CD34 сосудами перитубулярного пространства свидетельствовало о полной деградации микроциркуляторного русла. Отсутствие экспрессии VEGF указывало на наступление необратимых, истинно терминальных изменений почечной паренхимы.
Рис.4. Экспрессия α-SMA. Рис.5. Экспрессия виментина.
Таким образом, результаты иммуноморфологического исследования соответствовали данным клинических методов диагностики, подтверждая истинную необратимость терминальной Б стадии гидронефроза. Органоуносящая тактика у этой категории больных обоснована.
У 26 больных установлена терминальная А стадия гидронефроза. Через 7 – 10 суток после дренирования ВМП толщина почечной паренхимы увеличилась в среднем до 12 мм, стал регистрироваться паренхиматозный кровоток, индекс резистентности снизился до 0,6, а ДПФ превысила 30%. Больным были выполнены органосохраняющие операции.
Сравнительная, осуществляемая в динамике оценка структурно-функционального состояния почки, сопоставление с результатами иммуноморфологического исследования у больных «поздним» гидронефрозом показали, что считавшаяся действительно терминальной 3А стадия заболевания, по существу таковой не является, а возникшие изменения в значительной степени обратимы. В качестве иллюстративного материала приводим клиническое наблюдение больного терминальной А стадией гидронефроза.
Больная Б, 16 лет. Диагноз: стеноз ЛМС и гигантский «поздний» левосторонний гидронефроз. Лоханка более 10 см в диаметре. Паренхима не определяется, кровоток не регистрируется, кривая накопления РФП близка к изолинии (рис.6, 7, 8).
Рис.6. Эходопплерограмма.
Рис.7. МСКТ. Аксиальный скан.
Рис.8. Динамическая нефросцинтиграмма. Пояснения в тексте.
После дренирования ВМП слева катетером-стентом в течение 10 суток толщина почечной паренхимы составила 12 мм, стал регистрироваться почечный кровоток, сравнимый с противоположной почкой (рис.9а,б). Произведена резекция лоханки, верхней трети мочеточника, уретеропиелостомия. На операции почка нормального размера, цвета, тургора (рис.10 а,б). Ввиду гигантской, не способной к сокращению лоханки, произведена ее расширенная резекция. При световой микроскопии определяется 2 степень морфологических изменений, очаговый нефросклероз, однако структурная организация большинства нефронов сохранена (рис.11).
Рис.9 а. Эходопплерграмма.
Рис.9 б. МСКТ. Аксиальный скан.
Рис. 10 а. Этап операции.
Рис. 10б. Интраоперационная эходопплерограмма.
Рис.11. Микропрепарат. Ткань почки. Окраска гематоксилином и эозином, х 200.
При иммуноморфологическом исследовании уровень маркеров сосудистого русла снижен, уровень виментина выше нормы, что свидетельствует об очаговом нефросклерозе. Экспрессии VEGF нефротелием снижена, однако достаточна. Организация большинства канальцев сохранена (рис.12 а,б,в,г). Таким образом, морфологические критерии обоснованно позволили надеяться на дальнейшее восстановление структуры и функции почечной ткани.
Рис.12а. Экспрессия α-SMA.
Рис. 12б. Экспрессия CD34.
Рис.12в. Экспрессия виментина.
Рис.12г. Экспрессия VEGF.
Через 6 месяцев после операции функция почки и ВМП в значительной степени восстановилась, о чем свидетельствуют данные УЗИ, МСКТ, статической нефросцинтиграфии и эходопплерографии (рис.13а,б,в,г,д).
Рис. 13а. Эхограмма через 6 мес.
Рис. 13б. Эходопплерограмма после операции. через 6 мес. после операции.
Рис. 13в. МСКТ. Аксиальный скан через 6 мес. после операции.
Рис. 13г. МСКТ. 3-D реконструкция через 6 мес. после операции.
Рис. 13д. Статическая нефросцинтиграмма через 6 мес. после операции.
Таким образом, обратная трансформация, казалось бы, необратимых изменений почечной паренхимы на фоне дренирования ВМП позволяет у больных терминальной А стадией заболевания сохранить почку, выполнив реконструктивную операцию.
Диета
Очень важным является также следствие определенным диетическим рекомендациям. Правильное питание значительно усиливает эффект лекарств и облегчает проявление заболевания.
Основное правило питания при этом заболевании – отказ от любых продуктов, которые нагружают почки и мочеиспускательную систему.
Следует полностью отказаться от употребления солений и вообще значительно ограничить потребление соли и кислых продуктов. Не рекомендуется также есть острую пищу – она может провоцировать воспаления.
Под запретом – жирное мясо и бульоны, бобовые, кондитерские изделия, газированные напитки и любые приправы в виде соусов и кетчупов, особенно фабричного производства. Питание больного должно основываться на употреблении легкой пищи, причем количество белков не должно быть слишком высоким – это создаёт нагрузку на почку.
Но полностью исключать или даже сильно минимизировать белки нельзя, особенно после операции – без них ухудшатся восстановительные процессы.
Основу питания должны составить каши, всяческие блюда из овощей, молочные продукты, печень птицы и говяжья, а также отварной картофель.
Позволяется и даже необходимо употреблять много фруктов и натуральных соков и морсов, особенно из свежих винограда, вишни, черники, клюквы, малины, вишни, цитрусовых и арбузов. Допускается, в случае отсутствия противопоказаний вроде сахарного диабета, употребление всяческих сухофруктов.
Употребление мяса следует серьезно ограничить. Лучше всего выбирать блюда из постной рыбы и нежирного белого мяса, соблюдая в их употреблении меру. Абсолютно исключается алкоголь и любые вкусовые добавки, консервированная пища, красители.
Употребление продуктов, которые содержат значительное количество белка, нежелательно. Однако при определенных показателях организма таки продукты могут вводиться в диету по рекомендации специалиста.
Диагностика
- Первичный осмотр врача – уролога.
- Лабораторная диагностика
: общий анализ крови, биохимический анализ крови, общий анализ мочи, анализ мочи по Нечипоренко. - Лучевые методы диагностики
: УЗИ мочевыводящей системы, обзорная рентгенография и с применением внутривенного контрастного вещества (экскреторная урография), компьютерная томография (КТ). - Магнитно-резонансная томография (МРТ)
При лечение пациентов с мочекаменной болезнью в нашей клинике проводится комплексное обследование, после которого выбирается тактика лечения для каждого пациента в индивидуальном порядке.
Для лечения МКБ в нашей клинике используется современное высокотехнологичное лечение, избавляющее от камней больных даже с тяжелыми сопутствующими заболеваниями. У нас в арсенале все самые современные методы
избавления лечения мочекаменной болезни. В нашей клинике ежедневно выполняется около 6-10 операций (!) только по поводу мочекаменной болезни, поэтому мы с уверенностью можем сказать, что у нас
богатейший опыт
по лечению больных с камнями мочевыводящих путей. При этом мы отдаем предпочтение ТОЛЬКО неинвазивным (дистанционная литотрипсия) и минимально инвазивным (контактная лазерная уретеролитотрипсия, миниперкутанная и перкутанная нефролитотрипсия, лапароскопическая уретеро- и пиелолитотомия) методам лечения. Несмотря на огромное количество проводимых оперативных лечений по поводу мочекаменной болезни,
число открытых операций не превышает 2-3 случаев в год (!)
.
Записаться на консультацию
по поводу лечения мочекаменной болезни можно по телефону, указанному на сайте.
Видео по теме
Детский уролог рассказывает, что такое уретерогидронефроз у детей, лечение и прогноз:
В целом, никакие природные средства в сочетании с диетой не могут вылечить уретерогидронефроз. Однако их употребление, в сочетании с продуманным пищевым планом, могут значительно улучшить самочувствие человека и способствовать ускорению послеоперационного восстановления. Поэтому употребление таких средств и, особенно, диету можно рекомендовать в качестве дополнительных мер, после консультации с врачами.