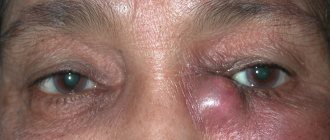
Иногда врач после получения анализа произносит словосочетание «латентное течение болезни». Что это такое, как понимать такой оборот речи? Может ли быть латентное течение менее опасным?
Бывают случаи в медицинской практике, когда болезнь, вызванная вирусом или бактериями, имеет не открытое, явное течение, а скрытое. Тогда и говорят о латентном течении.
Латентный — значение слова
Слово латентный с латинского latens(-entis) переводится как «неявный», «сокрытый». Этим термином пользуются в медицине для определения неявного сглаженного типа течения вирусной или бактериальной инфекции. Либо же когда инфекция проявляется, но найти с помощью лабораторного теста вирион не получается по каким-то причинам.
Скрыто и незаметно могут протекать многие болезни, например, вирусные инфекции, такие как герпес, пиелонефрит, TORCH-инфекции, вирус гепатита и другие.
Провоцирующие факторы развития
Туберкулезом может заболеть каждый. Зачастую неизвестно, где и когда можно встретиться с источником инфекции. Это может быть общественный транспорт, торговые центры, или же медицинские учреждения. Некоторые люди имеют больше шансов заболеть данным недугом. К ним относятся:
часто контактирующие с переносчиком инфекции;- работники тюрем;
- люди, отбывающие наказание в местах лишения свободы;
- медицинские работники;
- ВИЧ-инфицированные или больные СПИДом;
- больные сахарным диабетом;
- люди с табачной зависимостью.
Несмотря на то, что люди из данного списка более склонны к открытой форме туберкулеза, в некоторых случаях он протекает в латентной форме.
Латентное течение — что это значит?
Не всегда инфекция, попав в организм, открыто себя проявляет. Иногда вирус ведет себя скрыто, он спокойно живет в клетке. После деления ее переходит в дочерние, но не оставляет токсинов и совсем не вызывает никаких признаков заболевания. В медицине такое явление называется латентным течением болезни.
Вирус при определенных условиях, например, при реинфицировании, может проявить себя. Тогда человек внезапно обнаруживает, что он болен, хотя предпосылок для этого никаких не было перед этим.
Для больного это не хорошо, но и не совсем плохо. Просто надо быть в курсе, что эта инфекция в организме имеется, и быть настороже. Так как при ослаблении иммунитета болезнь сразу о себе заявит.
Иногда, если вирус долго пробыл в клетке и не смог проявиться, его оболочка плотно закрывается, и РНК вируса не может выйти и создать своему носителю проблемы. Такой вирус навсегда остается запечатанным в клетке.
Отчего зависит тип вирусной инфекции?
В чем причина того, что у одних людей вирус проявляется сразу же, а у других диагностируют лишь латентный тип заболевания?
Иммунологи считают, что тип заболевания может быть связан с двумя факторами:
- Чувствительность организма к возбудителю. Некоторые типы вирионов вызывают заболевание лишь у детей. А иммунная система взрослого человека довольно сильна и не поддается слабому воздействию вируса.
- В организм попадает небольшое количество вирусов, которое не может противодействовать лейкоцитам. Поэтому вирус ведет себя неагрессивно. Он лишь пытается выжить в новых для него условиях.
Заболевание может присутствовать в организме многие годы и не проявляться до того момента, пока человек не простудится. Во время ОРЗ иммунная система ослабевает, барьеров, сдерживающих инфекцию, нет, тогда появляются первые симптомы.
Специфика скрытого туберкулеза
Что такое латентный туберкулез и какие опасности в себе таит, должен знать каждый, так как сегодня никто не застрахован от заражения. Заболевание вызывается микобактерией палочкой Коха. Развиваясь в закрытой форме, заболевание медленно прогрессирует и поражает организм.
Болеющий человек не несет опасности окружающим, так как не выделяет бактерии с выдыхаемым воздухом и мокротой. Но в любой момент возможен переход в активную стадию заболевания, которая может спровоцировать инфицирование окружающих людей.
Цитомегаловирус у взрослых и детей
Одна из так называемых TORCH-инфекций — цитомегаловирус (ЦМВ). Он поражает беременных женщин и вызывает сложные патологии у новорожденных. ЦМВ также очень часто протекает латентно. У взрослых инфекция практически незаметно протекает. У детей раннего возраста могут наблюдаться следующие симптомы:
- желтуха;
- пневмония;
- легкие или средней тяжести поражения ЦНС;
- заболевания желудочно-кишечного тракта и мочеполовой системы, которые периодически рецидивируют.
У взрослых обычно даже нет необходимости проверяться на наличие этой инфекции. Исключения все же имеются. Знать о наличии инфекции нужно тем, кто планирует идти на курс облучения, у кого имеется СПИД, а также молодым женщинам, планирующим беременность.
Есть ли угроза, если инфекция уже давно в организме, но не провоцирует никаких осложнений? Если это действительно ЦМВИ, латентное течение обычно неопасно.
Хроническая почечная недостаточность
Почечная недостаточность может быть острой, а может протекать хронически; выделяют также субклиническое течение с очень длительным латентным периодом.
У больного с субклиническим течением присутствует сухость во рту, общая слабость, подташнивание. Но классических симптомов и боли в области почек обычно не бывает. Поэтому пациент вовсе не подозревает, что нужно сходить к врачу и проверить почки. Главным симптомом, свидетельствующим о необходимости сдачи анализов, является полиурия, которая постепенно переходит в олигурию.
Часто случается, что длительное латентное течение ХПН (хронической почечной недостаточности) приводит к необходимости применения гемодиализа. Применяется данный вид терапии достаточно часто. Лечение ХПН с субклиничеким или латентным течением проводится стандартное. Если нужно, назначают адсорбенты и противовоспалительные. Антибиотики выписывают, только когда найден возбудитель инфекции.
При скрытом течении пиелонефрита, который приводит к почечной недостаточности, могут найти при анализе повышенный показатель скорости оседания эритроцитов — выше 12 мм/ч. Наблюдается лейкоцитурия — до 25 тыс. в 1 мл мочи.
Для исследования причин воспаления, если таковое имеется, проводят УЗИ почек, ангиографию сосудов органа и также сонограмму. На сонограмме можно увидеть кисту, расширение лоханки почки или камни в них. Лишь иногда используется экскреторная урограмма.
Считается, что из-за многих техногенных факторов, в частности, ухудшения экологии, качества питания, иммунитет организма человека неизбежно снижается. Все это располагает к появлению так называемых скрытых инфекций — протекающих зачастую бессимптомно, но влияющих на состояние организма в целом и его репродуктивную функцию в частности.
Какие инфекции относят к скрытым? В группу скрытых половых инфекций выделяют следующие:
- хламидиоз;
- микоплазмоз;
- уреаплазмоз;
- гарднереллез;
- вирус папилломы человека;
- цитомегаловирус;
- вирус герпеса.
Ежегодно во всем мире и у нас в стране быстрыми темпами увеличивается заболеваемость папилломавирусной инфекцией. Эти инфекции передаются, в основным, половым путем, поэтому пройти обследование и лечение необходимо всем половым партнерам заболевшего. Почему эти инфекции называют скрытыми? Дело в том, что они имеют длительный латентный период, то есть период, когда они ничем себя не проявляют, а первые симптомы появляются лишь при снижении иммунитета. Однако даже будучи в латентной стадии, эти инфекции наносят иногда непоправимый ущерб человеку. Поэтому скрытые половые инфекции считают сейчас одной из основных проблем акушерства, гинекологии, урологии и перинатологии. Чем опасны скрытые половые инфекции? Попав в организм, эти инфекции распространяются восходящим путем. Инфекция 1-ого этапа: поражается влагалище и шейка матки у женщин, мочеиспускательный и половой канал у мужчин. На этой стадии у женщин нередко формируется эрозия шейки матки. А инфекции практически всегда паразитируют и размножаются в зоне эрозии, так как эта площадка представляет собой идеальное питание для любой микрофлоры – бактерий и вирусов. 2-ой этап: матка и придатки у женщин, возможна также инфекция мочевыводящих путей, особенно при уреаплазменной инфекции; у мужчин поражается предстательная железа, в редких случаях – почки. 3-ий этап – захват инфекцией всего организма, когда появляются жалобы со стороны всех слизистых оболочек: бесконечные конъюнктивиты, стоматиты, вплоть до язвы желудка, поскольку иммунодефицит, вызванный скрытыми половыми инфекциями, «помогает» проникнуть в организм и другим инфекциям.Скрытые инфекции – одна из основных причин бесплодия: при хроническом воспалении внутри матки неполноценный эндометрий уже не может принять в себя и надежно удержать плодное яйцо; воспаленные яичники не всегда ритмично выращивают яйцеклетку, учащается количество циклов без овуляции (т.е. яйцеклетка не созревает). А у мужчин в сперме резко возрастает количество неподвижных, мертвых и неправильно сформированных сперматозоидов. Но иногда беременность наступает в стадии носительства этих инфекций. Иммунная система у беременной женщины «отвлечена» на распознавание белков плода. На фоне иммунодефицита возбудители инфекций лавинообразно размножаются. Поэтому скрытые половые инфекции – самая частая причина самопроизвольного прерывания беременности. Они нарушают контакт плодного яйца со стенкой матки, могут привести, таким образом, к гибели эмбриона, остановке развития беременности или выкидышу. Обнаружить скрытые половые инфекции можно только при обследовании у врача (гинеколога, уролога) и сдаче анализа на скрытые инфекции методом ПЦР (полимеразной цепной реакции). ХЛАМИДИОЗ Хламидиоз — это инфекционное заболевание мочеполовых органов, вызываемое бактерией Chlamydia trachomatis. Хламидия — это внутриклеточный паразит. Она предпочитает слизистые оболочки, выстилающие мочеиспускательный канал, влагалище, шейку матки, ротовую полость, реже ткани яичек и их придатков, яичников и маточных труб, предстательной железы. В некоторых случаях, при определённой наследственной предрасположенности, хламидия способна вызывать болезнь Рейтера (при этом поражаются конъюктивы глаз, суставы, реже другие органы) Инкубационный период после заражения длится, в среднем, 10 — 14 дней. За это время паразит накапливается в таком количестве, что его можно выявить лабораторным путём. Клинические проявления заболевания возникают лишь в 10-20% случаев заражения хламидией. В остальных случаях заболевание протекает бессимптомно и является миной замедленного действия в течение нескольких месяцев, а порой и лет. При лёгких формах хламидиоза у мужчин могут появляться скудные слизисто-гнойные выделения из мочеиспускательного канала, ощущение дискомфорта в уретре, зуд, иногда болезненность при мочеиспускании, покраснение губок уретры. У женщин проявления возникают ещё реже. Как правило, это выделения из цервикального канала, эрозии шейки матки, видимые только врачу на приёме, реже, дискомфорт во влагалище, при мочеиспускании, зуд в тех же областях, а также в области заднего прохода. У обоих полов часто встречается поражение горла и миндалин. Хламидиоз очень трудно распознать. Вот почему диагностику и лечение хламидиоза необходимо проводить только под наблюдением квалифицированного врача. Скрытые половые инфекции часто сочетаются друг с другом, что осложняет и удлиняет курс лечения. Неправильно пролеченное заболевание обязательно перейдёт в хроническую форму и может дать массу осложнений. К примеру, запущенный хламидиоз чреват бесплодием. МИКОПЛАЗМОЗ Заболевания человека, вызываемые микоплазмами, объединяют в группу микоплазмозов. Возбудители этой группы инфекций — микоплазмы — являются самыми мелкими из свободно живущих микроорганизмов. Микоплазма может находиться в организме в виде носительства, однако при благоприятных условиях микоплазмы начинают размножаться и вызывают воспаление, которое при длительном существовании приводит к различным осложнениям, в частности к бесплодию (как у мужчин, так и у женщин). Довольно часто осложнением является простатит у мужчин и воспалительные процессы в органах малого таза у женщин. Наибольшую опасность микоплазмоз представляет для беременных. Заболевание приводит не только к развитию патологических процессов урогенитального тракта, но и к поражению оплодотворенного яйца на ранних стадиях его развития. Это вызывает аборт или формирование внутриутробной инфекции, которая чревата появлением таких осложнений беременности, как поздний токсикоз и многоводие. В ряде случаев наблюдается преждевременное отслоение плаценты. Симптомы микоплазмоза : выделения скудные, дискомфорт в мочеиспускательном канале — у мужчин; выделения из влагалища, чаще связанные с нарушением флоры вследствие наличия микоплазм, явление цистита – у женщин. Однако течение микоплазмоза, как и у всех скрытых половых инфекций, — чаще всего бессимптомное, чем она и опасна! УРЕАПЛАЗМОЗ Уреаплазмоз — инфекционное заболевание мочеполовых органов, вызванное микроорганизмами, относящимися к семейству Mycoplasma. Это бактерии, не имеющие клеточной стенки и ограниченные плазматической мембраной, откуда и пошло их название. Симптомы уреаплазмоза и у мужчин, и у женщин могут отсутствовать в 90-95% случаев. Если заболевание сразу же не принимает бессимптомную форму, то может беспокоить учащенное дискомфортное мочеиспускание, скудные выделения из влагалища или мочеиспускательного канала, зуд и дискомфорт в области наружных половых органов. При прогрессировании заболевания в процесс вовлекаются простата и яички у мужчин, придатки (яичники, маточные трубы) у женщин. Беременность может только усилить патогенность уреаплазм. Во время беременности и при прохождении через родовые пути может произойти внутриутробное инфицирование плода. При подготовке к беременности, а тем более, если женщина уже беременна, обследование пары на уреаплазмоз следует пройти обязательно. ГАРДНЕРЕЛЛЕЗ Гарднереллез (бактериальный вагиноз) является одним из наиболее часто встречающихся инфекционных заболеваний половых органов у женщин репродуктивного возраста. Его возбудителем является гарднерелла, в небольших количествах она присутствует и в нормальной микрофлоре женского влагалища. Однако под влиянием многих факторов (инфекции, применение антибиотиков, нарушение менструальной функции и др.) число условно-патогенных микроорганизмов в микрофлоре влагалища значительно увеличивается, а молочнокислых бактерий, напротив, снижается. Гарднереллез может начинаться с появления более или менее обильных белей, часто со специфическим «рыбным» запахом, а может проходить бессимптомно, без видимых признаков воспаления слизистой оболочки влагалища. Гарднереллез характеризуется чрезмерно высокой концентрацией условно-патогенных микроорганизмов и резким снижением или отсутствием молочнокислых бактерий в выделениях влагалища. На первой стадии лечения гарднереллеза ликвидируется патогенная микрофлора. Проводится назначение противомикробных препаратов и местное лечение гарднереллеза. На второй стадии создается нормальная среда влагалища, восстанавливается количество кисломолочных бактерий, предпринимаются меры для снижения риска рецидива заболевания гарднереллезом. Гарднереллез влияет на беременность. У беременной женщины, больной гарднереллезом, чаще наблюдаются осложнения беременности: выкидыши, преждевременные роды. Во время родов при прохождения по родовым путям матери плод может инфицироваться гарднереллой. Поэтому при подготовке к беременности обследование пары на гарднереллез следует пройти обязательно.
ПАПИЛЛОМАВИРУС Некоторые типы вируса способны вызывать злокачественные (онкологические) процессы в организме человека. Особенно это касается папилломавирусной инфекции мочеполового тракта. Доказанным является возникновение рака шейки матки у женщин, чаще молодого возраста, на фоне протекания папилломавирусной инфекции. Клинические проявления папилломавирусной инфекции гениталий достаточно разнообразны. Они могут представлять из себя выросты (образования в виде бородавок, напоминающие петушиные гребни или цветную капусту) на поверхности кожи или слизистых оболочек, а также плоские округлые образования, не всегда возвышающиеся над поверхностью. Скрытый период после заражения составляет, в среднем, от 1-го до 12 месяцев, иногда дольше. В подавляющем большинстве случаев папилломавирусная инфекция сочетается с другими заболеваниями, передаваемыми половым путем. При обнаружении папилломавируса необходимо обследование и лечение всех партнеров, с которыми больной имел половые контакты в последние 12 месяцев. Важным аспектом является возможность заражения матерью своего ребенка во время родов через естественные родовые пути, если она была инфицирована и не проходила лечения. ЦИТОМЕГАЛОВИРУС Цитомегаловирус — инфекционное заболевание, вызванное вирусом семейства герпеса, протекает бессимптомно, может поражать внутренние органы и центральную нервную систему. У женщин вирус поражает матку и шейку матки, у мужчин — уретру (мочеиспускательный канал) и ткань яичек. Заражение цитомегаловирусом происходит разнообразными путями, поскольку вирус может находиться в крови, слюне, молоке, моче, испражнениях, семенной жидкости, секрете шейки матки. Возможна воздушно-капельная передача, передача при переливании крови, половым путём, внутриутробное заражение цитомегаловирусом, заражение плода через плаценту инфицированной матери, во время родов и при вскармливании молоком больной матери. Для того чтобы появились симптомы цитомегаловируса, то есть произошел переход от латентной формы к клинически выраженной, необходимы провоцирующие факторы, например, переохлаждение организма, хронический стресс, ВИЧ-инфекция. Самая частая форма проявления цитомегаловирусной инфекции — ОРЗ, с характерными для данного заболевания симптомами: высокой температурой, головной болью, слабостью. Реже цитомегаловирус вызывает более серьезные заболевания: пневмонию, артрит, энцефалит и т.д. Цитомегаловирус может проявиться воспалением органов мочеполовой системы. Этот вариант течения болезни предполагает развитие у женщины со стороны половых органов воспаления и эрозии шейки матки, внутреннего слоя матки, влагалища и яичников. Наиболее опасна болезнь, если она возникает во время беременности. Инфицирование плода ведет к различным порокам его развития. ВИРУС ГЕРПЕСА Вирус герпеса – безмолвный «сожитель» нашего организма, который может годами, десятилетиями ничем не проявлять себя. Он встраивается внутрь клеток, включая нервные клетки и клетки крови. Из-за этого привычные методы иммунной защиты не срабатывают. При определенных обстоятельствах, когда иммунитет резко понижается, инфекция активизируется. Существует множество различных вирусов герпеса: наиболее распространен так называемый вирус простого герпеса, который бывает двух типов: 1-го и 2-го. Вирус простого герпеса 1-го типа — основная причина появления «простуды» на губах, пузырьков на лице и в области рта. В отличие от него, вирус простого герпеса 2-го типа поражает, в основном, кожу и слизистые ниже пояса. Это наиболее частая причина герпетического поражения половых органов. Эти два вируса близки друг другу; каждый из них способен вызвать сыпь в нетипичном для вируса этого типа месте. Таким образом, «простуда» на губах может быть вызвана вирусом простого герпеса как 1-го, так и 2-го типа, то же касается высыпаний на половых органах. Вирус второго типа выходит на сцену при половых контактах, вызванный им генитальный герпес протекает бессимптомно у большинства заразившихся. Поэтому множество людей даже не подозревают, что являются носителями вируса герпеса, и таким образом, могут передать его своему партнеру. Единственный способ узнать это – обратиться к специалисту и сдать анализы. Иногда вирус простого герпеса проявляется воспалением кожи и слизистых, поднятием температуры, быстрой утомляемостью, зудом, высыпаниями. Герпес может доставить немало неприятностей при беременности: проникнуть через плаценту в плод и вызвать у него врожденные дефекты, а может стать причиной самопроизвольного аборта или преждевременных родов. Особенно вероятна опасность заражение плода в процессе родов, при прохождении через шейку матки и влагалище. Такое заражение на 50% повышает смертность новорожденных или развитие у них тяжелых повреждений головного мозга или глаз. При этом инфицирование плода возможно даже в тех случаях, когда у матери ко времени родов отсутствуют какие-либо симптомы генитального герпеса.
Антитела LgG и Lg M
Антитела — это белковые молекулы, которые организм вырабатывает в ответ на действие патологического агента, проникшего внутрь.
Когда организм постепенно адаптируется и ищет средства для борьбы с бактерией или вирусом, образуются в крови антитела Lg M. Этот класс антител составляет только 10% от всех фракций иммуноглобулинов. Но он весьма активен и заодно активизирует другие защитные механизмы.
Основной иммунный ответ дают антитела класса G, или их еще обозначают так — LgG. Если при анализе крови найдены преимущественно эти антитела, значит, болезнь находится в острой стадии. Они активизируются спустя 5 дней при обычном течении болезни. Но при латентном течении LgG не замечают патогенный микроорганизм.
Для определения некоторых болезней, например гепатитов разных штаммов, существуют специальные тесты для выявления антител, которые можно проводить в домашней обстановке.
LgG могут проникать через плаценту к плоду. И поэтому часто уже при рождении ребенок имеет некую защиту, хотя и слабую еще.
О процессе выздоровления свидетельствуют обычно циркулирующие в кровеносной системе антитела Lg А. Иногда случается, что признаков инфекции никаких не наблюдалось, но в крови имеются антитела. Значит, болезнь прошла в скрытой форме.
Клинические наблюдения
Случай 1.
Пациентка Ю., 26 лет, доставлена в инфекционную клиническую больницу № 2 (ИКБ № 2) с жалобами на повышение температуры тела, слабость, появление одышки, ощущение сердцебиения при физической нагрузке.
Из анамнеза известно, что заболела 15 дней назад, когда появились повышение температуры тела до 39,0 °С, боль в горле, слабость, возникновение одышки при физической нагрузке. В последующие дни сохранялась повышенная температура тела, появились тяжесть в правом подреберье, потемнение мочи. Обследована амбулаторно: в клиническом анализе крови обнаружены лимфомоноцитоз, атипичные мононуклеары, снижение уровня гемоглобина до 73 г/л. Была госпитализирована в ИКБ № 2 с диагнозом: «Инфекционный мононуклеоз. Анемия тяжелой степени».
При поступлении состояние пациентки средней тяжести. Температура тела 38,0 °С. Выраженная слабость. Кожные покровы бледные, сыпи, геморрагий, кровоточивости нет. Склеры инъецированы, отмечается краевая иктеричность. Слизистая ротоглотки слабо гиперемирована, миндалины увеличены до II степени, имеются гнойные наложения в лакунах. Пальпируются подчелюстные, шейные до 1–1,5 см лимфатические узлы, плотные, безболезненные. Дыхание через нос свободное. Выделений из носа нет. В легких дыхание ослабленное. Хрипы не выслушиваются. ЧДД 20 в минуту. Тоны сердца приглушены, ритмичные. На верхушке сердца выслушивается систолический шум. ЧСС 80 в минуту. АД 110/70 мм рт. ст. Язык влажный, обложен белым налетом Живот при пальпации мягкий, чувствительный в правом подреберье. Перистальтика выслушивается. Перитонеальных знаков нет. Печень выступает из-под края реберной дуги на 4 см, плотная, чувствительная при пальпации. Пальпируется увеличенная селезенка, плотная, безболезненная. Симптом поколачивания по поясничной области отрицательный с обеих сторон. Физиологические отправления не нарушены. Очаговых и менингеальных знаков нет. Больной назначена терапия цефтриаксоном 2,0 г × 2 р./сут внутривенно, полоскание ротоглотки раствором фурациллина, внутривенно дезинтоксикационная терапия 5% раствором глюкозы с аскорбиновой кислотой, инъекции диклофенака при повышении температуры.
При обследовании: в общем анализе крови отмечается снижение количества эритроцитов до 1,96×1012/л, гемоглобина до 64 г/л, лейкоцитоз 17,5×109/л, лимфоцитоз 82%, среди лимфоцитов обнаружено 18 атипичных мононуклеаров. В биохимическом анализе крови отмечается умеренное повышение печеночных трансаминаз (АЛТ 106,3 ЕД/л; АСТ 165,4 ЕД/л). Содержание сывороточного железа в норме. При ПЦР-исследовании крови обнаружена ДНК ЭБВ, в реакции ИФА на антитела к VCA — IgМ положительные, IgG отрицательные.
Выполнено УЗИ органов брюшной полости: выявлены диффузные изменения в паренхиме печени и паренхиме поджелудочной железы, значительное увеличение и диффузные изменения в паренхиме селезенки.
Больная консультирована гематологом, заключение: картина крови соответствует лейкемоидной реакции по лимфоцитарному типу на фоне инфекционного мононуклеоза ЭБВ-этиологии. Рекомендована терапия эпоэтином бета, фолиевой кислотой, витамином В12. Больной выполнена 1 инъекция эпоэтина бета (2 тыс. Ед подкожно), далее ввиду возникновения у пациентки выраженного болевого синдрома и категорического отказа пациентки инъекции прекращены.
На 11-й день пребывания пациентки в стационаре отсутствует положительная динамика от проводимого лечения: в общем анализе крови сохраняется снижение эритроцитов до 1,84×1012/л, гемоглобина до 62 г/л, в биохимическом анализе крови отмечается повышенный уровень печеночных трансаминаз (АЛТ 110,4 ЕД/л; АСТ 160,1 ЕД/л). Больной назначена терапия ганцикловиром по 250 мг 2 р./сут внутривенно.
На 17-й день пребывания в стационаре пациентка пожаловалась на появление болей в животе, в связи с чем выполнено повторное УЗИ органов брюшной полости, выявлена зона инфаркта селезенки небольших размеров в нижнем полюсе. Больная консультирована хирургом, рекомендовано наблюдение в динамике.
В дальнейшем на фоне проводимой терапии отмечается положительная динамика в виде нормализации температуры тела, регресса явлений тонзиллита. В общем анализе крови обращает на себя внимание повышение гемоглобина до 96 г/л, эритроцитов до 3,01×1012/л, нормализация уровня лейкоцитов.
На 21-й день госпитализации больная выписана под наблюдение инфекциониста и гематолога по месту жительства.
Случай 2
. Пациент Ж., 25 лет, поступил в ИКБ № 2 с жалобами на повышение температуры тела до 37,7 °С, сухой кашель.
Из анамнеза известно, что заболел 10.03.2019: слабость, головокружение, повышение температуры тела до фебрильных цифр. 11.03.2019: повышение температуры тела до 38,5 °С. Лечился самостоятельно: принимал тилорон, азитромицин без эффекта. 14.03.2019: осмотрен терапевтом на дому, выставлен диагноз ОРВИ, назначен осельтамивир. 15.03.2019: симптомы сохранялись, появился однократный жидкий стул без патологических примесей, насморк, сухой кашель. 19.03.2019 обследован амбулаторно: выполнена обзорная рентгенография грудной клетки — без патологических изменений, в общем анализе крови отмечается небольшой лейкоцитоз (11×109/л), остальные показатели в норме. Назначен левофлоксацин без эффекта. 21.03.2019 госпитализирован в ИКБ № 2 службой скорой помощи с диагнозом «лихорадка неясной этиологии».
При осмотре состояние пациента средней степени тяжести. Температура тела 37,7 °С. Кожные покровы физиологической окраски, умеренной влажности, сыпи нет. Слизистая ротоглотки гиперемирована, фолликулы на задней стенке глотки, миндалины не увеличены, свободны от наложений. При пальпации: периферические лимфатические узлы не увеличены. Периферических отеков нет. Дыхание через нос свободное. Выделений из носа нет. В легких дыхание жесткое, проводится во все отделы, хрипы не выслушиваются, ЧДД 18 в минуту. Тоны сердца ясные, ритмичные, ЧСС 78 в минуту, АД 100/60 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах. Перистальтика активна. Перитонеальных знаков нет. Печень выступает из-под края реберной дуги на 2 см, селезенка не увеличена, безболезненны. Симптом поколачивания по поясничной области сомнителен с обеих сторон. Со слов больного, стул оформлен, обесцвечен. Мочеиспускание не нарушено. Моча темная. Очаговых и менингеальных знаков нет.
При обследовании: в общем анализе крови отмечается лейкоцитоз 10×109/л, лимфоцитоз 74%, среди лимфоцитов обнаружено 17 атипичных мононуклеаров, остальные показатели в норме. В биохимическом анализе крови отмечается умеренное повышение печеночных трансаминаз (АЛТ 61 ЕД/л; АСТ 60,4 ЕД/л). В ПЦР-исследовании крови и мазка из ротоглотки ДНК ВЭБ не обнаружена, при ИФА на антитела к VCA — реакция на IgМ и IgG положительная.
По данным УЗИ органов брюшной полости и почек отмечаются увеличение и диффузные изменения в паренхиме печени, увеличение и диффузные изменения в паренхиме селезенки, умеренные диффузные изменения в паренхиме почек.
Назначен цефотаксим по 2 г 2 р./сут внутримышечно, полоскание ротоглотки раствором хлоргексидина, цетиризин, комплекс лактобактерий ацидофильных и кефирных грибков. На 3-й день пребывания в стационаре в связи с сохраняющейся лихорадкой произведена замена антимикробной терапии на ципрофлоксацин 400 мг 2 р./сут внутривенно.
На 5-й день пребывания больного в стационаре отмечена положительная динамика в виде исчезновения лихорадки, и на 9-й день больной выписан из стационара под наблюдение врача-инфекциониста по месту жительства.
Можно ли диагностировать болезнь со скрытым течением?
Найти с помощью обычных диагностических методов латентное заболевание — довольно сложная задача. Если вирус никак себя не проявляет, то и антитела в крови обнаружены не будут. Легкую слабость, которая иногда возникает, человек может принять за переутомление.
У врачей не получается найти вирус обычными диагностическими тестами из-за того, что патоген часто бывает мутировавшим. А тесты рассчитаны только на стандартные штаммы. Другая причина — вирус еще слишком слаб. У каждой болезни есть латентный период, когда вирусы активно размножаются и набирают силу для противостояния с антителами.
Найти вирус можно тогда, когда он переходит в активную фазу и начинает размножаться, причинять вред организму. Или когда по завершении латентного периода все же удается диагностическими тестами «засечь» патогенный организм и дать ему определение.
Туберкулезную латентную инфекцию могут определить по двум параметрам. Во-первых, если есть маркер предрасположенности к заболеванию. Во-вторых, обнаруживается сниженный цитокиновый индекс. Тогда человеку можно смело ставить диагноз: «туберкулез в латентном течении». Это значит, что нужно уже планировать лечебные мероприятия и ставить человека на учет в туберкулезный диспансер.
Стадии заболевания
В зависимости от этапа развития болезни, ее влияния на организм, стадии поражения органов заболевание делят на три стадии. Диагностические мероприятия, проводимые с профилактической целью, помогают выявить его на первой стадии развития, когда оно лучше всего поддается терапии.
Развитие латентной формы
Туберкулез разделяют на такие стадии:
- первичного туберкулезного инфицирования – в месте проникновения бактерии происходит локальное «холодное» воспаление. Зачастую протекает бессимптомно. От развития этой стадии зависит дальнейшее течение заболевания. Если иммунитет достаточно крепкий, возможно, организм самостоятельно справится с данной нагрузкой. Если же организм ослаблен, то туберкулез перейдет во вторую стадию;
- латентная (скрытная)– переход заболевания в хроническое течение. На данном этапе туберкулез не передается окружающим. Происходит распространение инфекции по многочисленным органам, образовывая в них патогенные очаги. Инфекция не покидает очаг и медленно разрушает ткани.
Данная форма опасна тем, что из-за медленного развития заболевания, человек не замечает изменений, пока они не станут необратимыми.
- рецидивирующий туберкулез – происходит быстрое поражение различных органов и систем. Практически всегда идет поражение легких, с образованием в них каверн, которые прорываются в бронхи. Туберкулез переходит в открытую форму.
На данном этапе клинические проявления не создают проблем с диагностикой, но болезнь значительно хуже поддается лечению. Если иммунная система достаточно сильна, возможно, туберкулез не начнет переходить в следующую стадию. Чаще в течение многих лет он находится в латентной форме, медленно прогрессируя и поражая организм.
Лечение
В каждом конкретном случае заболевания при латентном течении лечение будет разное. Одни бактерии реагируют на одни антибиотики, другие сложно поддаются лечению препаратами. Например, тот же цитомегаловирус «встраивается» в ДНК клетки и его вообще невозможно «достать» оттуда или воздействовать на него лекарствами. Организм носителя просто адаптируется к патогену.
При подозрении на безжелтушный гепатит В больному могут назначить специальную диету для поддержания печени. Но пока нет официальных результатов анализов, подтверждающих наличие гепатита, лечение никакое не проводится.