К малоинвазивным методам лечения в офтальмологии относится лазерная дакриоцисториностомия, которая подразумевает создание нового слезного хода в носовую полость. Это довольно сложная методика, но уже доказана ее эффективность. Дакриоцисториностомия выполняется разными способами, но использование лазера значительно снизило риск развития интраоперационных и отдаленных осложнений. Важно знать, что представляет собой эта операция и когда ее применение целесообразно.
Показания
Дакриоцисториностомия выполняется в таких случаях:
- хронический дакриоцистит;
- травматическое повреждение слезного канала;
- гнойные заболевания глаз;
- закупорка слезного мешка.
В журнале «Новое в офтальмологии» опубликованы результаты исследования, подтверждающие восстановление соединения слезного канала с носовой полостью с помощью лазерной дакриоцисториностомии у 89% пациентов без осложнений, что подтверждает эффективность этой методики.
Дакриоцисториностомия что это как проходит операция последствия отзывы
Дакриоцисториностомия – это специфическая операция, позволяющая дренировать полость слезного мешка с помощью соединения с назальной полостью, минуя носослезный канал. Прямое показание – неэффективность лечения дакриоцистита посредством обычного хирургического вмешательства (зондирования).
Процедура выполняется для дренирования полости слезного мешка и восстановления беспрепятственного оттока слезной жидкости или патологического отделяемого.
Современные технологии, применяемые офтальмологами, позволяют провести хирургическое вмешательство с минимальными косметическими дефектами.
В последнем десятилетии прошлого века начали активно развиваться лазерные и эндоскопические методы лечения хронического дакриоцистита. Существуют 2 основных способа доступа к слезному мешку и формирования назальной стомы:
- Экстраназальный (распространен у офтальмологов).
- Эндоназальный (преимущественно применяется в оториноларингологии).
Транскананикулярная лазерная эндоскопическая дакриоцисториностомия (ТЛЭД)
Применяется временная интубация слезных протоков силиконовым стентом. Преимущество лазера в моментальной коагуляции сосудов.
Это позволяет избежать обильного кровотечения и значительной кровопотери.
На ранних этапах развития лазерной технологии существовала вероятность травмирования головного мозга слишком интенсивным излучением лазера. В современной медицине эта проблема полностью устранена.
Для экстраназального метода противопоказаний много, в том числе наличие острого гнойного воспаления: флегмоны или абсцесса.
Для эндоназальной операции противопоказаний меньше, можно проводить операцию при образовании флегмоны и других гнойных поражений слезного мешка.
Кроме того, лазерное эндоназальное формирование соустья может выполняться практически в любом возрасте, не требует особой подготовки пациента и имеет меньший период реабилитации.
Дакриоцисториностомия
Дакриоцисториностомия – методика хирургического лечения нарушений оттока слезы из глаза. Позволяет нормализовать функционирование носослезного канала и восстановить сообщение между слезным мешком и полостью носа.
Почему правильная работа слезных путей так важна для здоровья глаза?
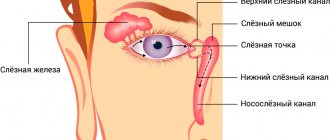
Слезные железы вырабатывают слезу, которая увлажняет поверхность глаза, обеспечивая адекватное преломление лучей света у передней поверхности роговицы, её идеальную прозрачность, очищение, питание и предотвращение высыхания. Для нормального питания и омывания поверхности глаза требуется не менее 1 мл слезы, распределенного по поверхности роговицы. При плаче, раздражении глаза может выделяться до 20-30 мл слезы.
Поступая из слезных желез, слеза омывает глазное яблоко, попадая затем в «озеро», которое находится во внутреннем уголке глаза.
Там же находятся хорошо видимые слезные точки, служащие входными отверстиями канальцев и впадающие в специальный мешочек.
Каждый слезный мешочек переходит в носослезный канал, который открывается в полости носа. Таким образом, слеза эвакуируется в полость носа через носослезный канал.
Нащупать слезный канал довольно просто. Он представлен в виде небольшого эластичного образования во внутреннем уголке глаза на стыке с переносицей.
Слезный канал – его закупорка и воспаление: как лечить дакриоцистит у взрослых
При закупорке или сужении слезно-носового канала у взрослых может развиться опасное заболевание глаз – дакриоцистит.
Без правильной диагностики и качественного лечения это заболевание чревато необратимыми последствиями, которые в запущенных случаях могут привести даже к гибели больного.
Поэтому в этой статье мы рассмотрим все аспекты данного заболевания, симптоматику и современные методы лечения.
Что это такое?
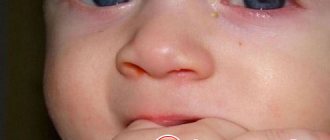
Дакриоцистит – это инфекционно-воспалительное заболевание, которое характеризуется поражением слёзного мешка глаза. Как правило, это заболевание чаще всего наблюдается у людей в возрасте 30-60 лет. У женщин это заболевание проявляется чаще в связи с более узким анатомическим строением носослезных каналов.
Как правило, у взрослых поражение при дакриоцистите всегда одностороннее.
Заболевание возникает вследствие закупорки слезно-носового канала. В результате слёзная жидкость скапливается в слёзном мешке и не может проникнуть наружу. Из-за нарушения оттока слёзной жидкости происходит активное размножение микроорганизмов, что приводит к воспалению и образованию слизисто-гнойного отделяемого.
Источник: https://medana-st.ru/diagnostika-i-lechenie/dakriotsistorinostomiya-chto-eto-kak-prohodit-operatsiya-posledstviya-otzyvy.html
Подготовка
Трансканаликулярная лазерная эндоскопическая дакриоцисториностомия — сокращенного ТЛЭД — требует тщательного исследования. Для этого необходимо обследование ларинголога, офтальмолога, терапевта и анестезиолога. Применяется офтальмоскопия, риноскопия, МРТ или КТ пазух носа и слезного канала. Только после полного обследования пациента и доказанности неэффективности консервативного лечения, можно применять лазерную коррекцию.
Вид анестезии зависит от возраста пациента и сложности выполнения процедуры, при этом дозировка подбирается индивидуально.
Обезболивание осуществляется комбинированием местного и внутривенного наркоза. Для взрослого возможно применение только местной анестезии, поскольку при дакриоцистите можно снизить чувствительность всех зон, где проводится вмешательство. Детям чаще делают комбинированное обезболивание, что объясняется меньшей площадью операционного поля, сложностью выполнения и значительной подвижностью ребенка. Дозировка препаратов индивидуальная для каждого больного.
Проведение процедуры
Лазерная дакриоцисториностомия выполняется в положении пациента лежа. В зависимости от сопутствующих заболеваний и особенностей проведения вмешательства существует 2 способа выполнения операции:
- экстраназальный;
- эндоназальный.
Экстраназальный метод
Этот способ используется, если есть дефекты стенок носовой полости, полипы, атрофия слизистой оболочки. Эти состояния делают невозможным проникновения к слезному мешку через нос, поэтому используют чрескожное проникновение. В кости формируют окно, для оттока жидкости и направляют слезный канал в отверстие. После происходит наложение швов для более близкого контакта слизистых оболочек.
Эндоназальная методика
Проведение вмешательства требует точности от специалиста, поскольку можно повредить капиляры, что вызовет кровотечение.
Ход операции включает следующие шаги:
- Через носовой ход вводят специальную трубку — эндоскоп — с помощью которой можно визуализировать слезный проток.
- Диодным или эрбиевым лазером выполняется разрез в центре, удаление тканей и формирование костного окна, соединяющего две полости — носовую и слезную.
- С целью предотвращения сращивания тканей, накладываются швы.
Офтальмологи отмечают, что операция на слезном канале эндоназальным способом с помощью лазера ускоряет время проведения процедуры и дает возможность минимизировать размеры разрезов. Дакриоцисториностомия требует аккуратного и тщательного подхода, поскольку возможно повреждение кровеносных сосудов с развитием обильного кровотечения, что делает невозможным продолжение операции.
дакриоцисториностомия: отзывы, описание методик дакриоцисториностомии
Дакриоцисториностомия – это специфическая операция, позволяющая дренировать полость слезного мешка с помощью соединения с назальной полостью, минуя носослезный канал. Прямое показание – неэффективность лечения дакриоцистита посредством обычного хирургического вмешательства (зондирования).
Процедура выполняется для дренирования полости слезного мешка и восстановления беспрепятственного оттока слезной жидкости или патологического отделяемого.
Современные технологии, применяемые офтальмологами, позволяют провести хирургическое вмешательство с минимальными косметическими дефектами.
В последнем десятилетии прошлого века начали активно развиваться лазерные и эндоскопические методы лечения хронического дакриоцистита. Существуют 2 основных способа доступа к слезному мешку и формирования назальной стомы:
- Экстраназальный (распространен у офтальмологов).
- Эндоназальный (преимущественно применяется в оториноларингологии).
Экстраназальный метод
Экстраназальная дакриоцисториностомия подразумевает доступ через кожу. Это сложное орбитально-назальное вмешательство, для которого характерна высокая травматичность и долгий реабилитационный период. Выполняется преимущественно детям, поэтому предпочтительнее общая анестезия.
Местная анестезия проводится посредством инфильтрационного обезболивания. Используют:
- 2% раствор новокаина;
- 10% аэрозоль лидокаина.
- 1% раствор дикаина;
Проводят анестезию заднерешетчатого нерва, носоресничного нерва, самого слезного мешка новокаином. Интерназально – 10% аэрозоль лидокаина, после чего вводят ватно-марлевый тампон, смоченный раствором дикаина.
Операция является модификацией способа Тоти, подразумевающего формирование прямого соустья воронкообразной формы путем соединения полостей слезного мешка и носа посредством резекции разделительной костной стенки.
Последовательность действий:
- Выполняется надрез кожи, мягких тканей и надкостницы вдоль внутриорбитального края (~3,5 см).
- По выполненному надрезу отделяется надкостница.
- С помощью долота формируется костное окно, предлежащая решетчатая кость удаляется, края аккуратно подравниваются кусачками.
- Далее удаляется латеральная стенка мешка и формируется прямой ход в полость носа, по диаметру меньше костного окна.
- Слизистая носа со стороны носовой полости поджимается к слезному мешку.
Это основной способ, изобретенный и описанный испанским офтальмологом А. Тоти еще в начале 20 века. Сейчас есть множество модификаций его способа, но основной принцип сохранился.
Современная классическая методика подразумевает наложение швов на лоскуты слизистой носа, формирующие слезный ход.
Размеры разрезов и их локализация претерпели изменения – теперь считается достаточным сформировать костное окно в 1,5-2 см.
Форма разреза тоже претерпела изменения – по способу Тоти разрез выполнялся изогнутой формы четверти окружность. Современная методология подразумевает прямой надрез под наклоном.
Эндоназальный метод
Это менее инвазивная процедура, в ходе которой используются эндоскопические и лазерные технологии.
Доступ может выполняться эндоназально, то есть непосредственно через носовую полость, исключая образование рубцов и шрамов на внешнем кожном покрове.
В носовую полость вводится оптический и лазерный эндоскопы, все действия выполняются на внутренней поверхности слизистой оболочки носа. Принцип тот же самый, что и в экстраназальном варианте, только намного менее травматичен.
Транскананикулярная лазерная эндоскопическая дакриоцисториностомия (ТЛЭД)
Применяется временная интубация слезных протоков силиконовым стентом. Преимущество лазера в моментальной коагуляции сосудов.
Это позволяет избежать обильного кровотечения и значительной кровопотери.
На ранних этапах развития лазерной технологии существовала вероятность травмирования головного мозга слишком интенсивным излучением лазера. В современной медицине эта проблема полностью устранена.
Для экстраназального метода противопоказаний много, в том числе наличие острого гнойного воспаления: флегмоны или абсцесса.
Для эндоназальной операции противопоказаний меньше, можно проводить операцию при образовании флегмоны и других гнойных поражений слезного мешка.
Кроме того, лазерное эндоназальное формирование соустья может выполняться практически в любом возрасте, не требует особой подготовки пациента и имеет меньший период реабилитации.
Источник: https://ofthalm.ru/dakriotsistorinostomiya.html
Реабилитация
Период восстановления после лазерной дакриоцисториностомии длится 1—3 месяца и зависит от возраста пациента, интраоперационных осложнений и сопутствующих заболеваний. Больной должен пребывать на стационарном лечении не менее 4 дней для круглосуточного мониторинга. После операции проводится ежедневное промывание носовых полостей физиологическим раствором, обязательно назначаются антибиотики, противовоспалительные средства. При сильном болевом синдроме используются ненаркотические обезболивающие препараты.
После стационарного лечения рекомендуется соблюдение следующих правил:
Послеоперационный период требует использование капель для носа и глаз, которые суживают сосуды.
- На протяжении 2 недель применять сосудосуживающие назальные и противовоспалительные глазные капли 1 раз в день.
- Промывать носовую полость 1—2 р./д.
- Отказаться от тяжелых физических нагрузок на период реабилитации.
- Не делать резкие наклоны.
- Избегать больших скоплений людей.
- Не переохлаждаться.
- После снятия швов проверяться в офтальмолога не менее 1 раза в месяц.
После лазерной дакриоцисториностомии соблюдение правил восстановление имеет важное значение для профилактики развития отдаленных нежелательных эффектов.
Дакриоцисториностомия
Рассказывает Татьяна Балашова,
оториноларинголог-хирург, к.м.н.
Дакриоцисториностомия – методика хирургического лечения нарушений оттока слезы из глаза. Позволяет нормализовать функционирование носослезного канала и восстановить сообщение между слезным мешком и полостью носа.
Слезные железы вырабатывают слезу, которая увлажняет поверхность глаза, обеспечивая адекватное преломление лучей света у передней поверхности роговицы, её идеальную прозрачность, очищение, питание и предотвращение высыхания. Для нормального питания и омывания поверхности глаза требуется не менее 1 мл слезы, распределенного по поверхности роговицы. При плаче, раздражении глаза может выделяться до 20-30 мл слезы.
Поступая из слезных желез, слеза омывает глазное яблоко, попадая затем в «озеро», которое находится во внутреннем уголке глаза.
Там же находятся хорошо видимые слезные точки, служащие входными отверстиями канальцев и впадающие в специальный мешочек.
Каждый слезный мешочек переходит в носослезный канал, который открывается в полости носа. Таким образом, слеза эвакуируется в полость носа через носослезный канал.
Нащупать слезный канал довольно просто. Он представлен в виде небольшого эластичного образования во внутреннем уголке глаза на стыке с переносицей.
Дакриоцистит
Дакриоцистит – это воспаление слезного мешка, приводящее к его сужению и нарушению проходимости.
Причины дакриоцистита
Воспалительные процессы в носу или придаточных пазухах на фоне острых или хронических инфекций, травматическое повреждение, аллергические заболевания глаз и носа, индивидуальные особенности строения носослезного канала (например, анатомическое сужение), спазм слезного канала.
Симптомы дакриоцистита
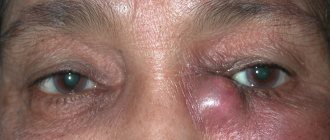
- припухлость в области внутреннего угла глаза,
- болезненные ощущения при надавливании на внутренний угол глаза,
- иногда – появление в слезных точках густого отделяемого,
- постоянное слезотечение из глаза, в полость носа при этом слеза не попадает,
- покраснение и раздражение конъюнктивы глаз.
Диагностика и лечение дакриоцистита, показания к операции
С такими симптомами пациенты чаще всего обращаются к офтальмологу.
Офтальмолог проводит консервативное лечение, включающее общие и местные противовоспалительные, антибактериальные, противоаллергические препараты, местные инструментальные методы лечения – промывание слезных путей, бужирование (безоперационное расширение) слезного канала. Если такая терапия не приносит ожидаемого результата, приходится прибегать к хирургическому лечению, перед которым обязательно проводится компьютерная томография, с контрастированием.
Методы проведения операции
Операция – дакриоцисториностомия – выполняется с помощью наружного или эндоскопического доступа.
Наружный доступ используется редко и имеет недостатки: неудовлетворительный косметический эффект, длительное заживление раны, и др.
Эндоназальная микроэндоскопическая дакриоцисториностомия является менее травматичной и менее болезненной для пациента, позволяет предупредить рецидивы болезни и не приводит к формированию видимых рубцов.
Такая операция выполняется оториноларингологами совместно с офтальмологами.
Она является наименее инвазивной и наиболее эффективной, поэтому в нашей клинике мы используем именно эту методику хирургического лечения.
На первом этапе под видеоассистированием (под контролем эндоскопов необходимой градусности) хирургом-оториноларингологом через носовой ход с больной стороны обнажается слезная кость и формируется костное окно размером около 1-1,5 см.
Затем через слезные канальцы вводится зонд, с помощью которого определяется слезный мешок и выполняется широкая резекция его передней стенки.
Далее проверяется проходимость раствора через слезные канальцы в полость носа, слезный мешок оставляют открытым, при необходимости в носослезном канале на 2-3 недели оставляют мягкий катетер.
Операция обычно практически сразу приносит облегчение и достаточно хорошо переносится.
Подготовка к операции
Для подготовки к операции врач назначит стандартный набор анализов, необходимый перед проведением операции под общей анестезией.
Также необходимо будет пройти компьютерную томографию (КТ) слёзных путей с контрастированием, консультации анестезиолога, терапевта и других специалистов (определяется в ходе обследования).
Обо всех постоянно принимаемых препаратах и сопутствующих заболеваниях нужно обязательно сообщить лечащему врачу, анестезиологу и терапевту.
Реабилитация после дакриоцисториностомии
В течение нескольких дней после операции нужно промывать сформированный носослезный канала. Пациента в послеоперационном периоде наблюдают офтальмолог и оториноларинголог.
Эффект от дакриоцисториностомии
Эндоназальная микроэндоскопическая дакриоцисториностомия помогает малоинвазивно (нетравматично), без каких-либо внешних дефектов устранить симптомы дакриоцистита, удалить очаг инфекции в слезном мешке, избавить пациента от слезотечения и предупредить воспалительные заболевания глаз.
Противопоказания к дакриоцисториностомии
Противопоказаниями могут служить какие-либо заболевания, не допускающие оперативного лечения в принципе, а также возраст ребёнка до 1,5 лет.
Преимущества дакриоцисториностомии в ЕМС
Дакриоцисториностомия в ЕМС выполняется:
- только под общим обезболиванием,
- под контролем навигации для максимальной точности вмешательства,
- двумя специалистами – хирургом-оториноларингологом и офтальмологом.
При необходимости устранения каких-либо нарушений со стороны полости носа (например, сужения носового хода или искривленной носовой перегородки) ЛОР-хирурги ЕМС проводят одномоментные операции.
Источник: https://www.emcmos.ru/articles/dakriocistorinostomiya
Показания и противопоказания
Операция показана при закупорке слезных протоков. Дакриоцисториностомия проводится при часто рецидивирующих хронических, посттравматических и послеоперационных дакриоциститах. При неэффективности массажа и зондирования слезного мешка также прибегают к данной методике.
В числе основных противопоказаний к дакриоцисториностомии можно выделить острую стадию дакриоцистита, гнойные заболевания век и глаз.
Тяжелый соматический статус пациента, нарушения свертывающей системы крови, декомпенсация хронических заболеваний, острые вирусные и бактериальные инфекции являются причинами для отказа от операции до нормализации состояния больного.
Подготовка к дакриоцисториностомии
Подготовка к операции осуществляется путем тщательного осмотра полости носа и зрительных структур. Офтальмолог проводит стандартную диагностику органов зрения. Обязательным является осмотр отоларинголога с использованием эндоскопа и исследованием пазух носа.
Для исключения интраоперационных осложнений назначается консультация терапевта. Лабораторные исследования предполагают забор крови на общий и биохимический анализы, коагулограмму, определение группы крови и резус- фактора, основные инфекции (RW, ВИЧ, гепатиты В и С).
Кроме этого, перед дакриоцисториностомией необходимо сдать общий анализ мочи, кал на энтеробиоз и яйца глист.
Инструментальные методы исследования включают в себя проведение компьютерной томографии околоносовых пазух и слезного мешка, флюорографию легких и электрокардиографию.
https://www.youtube.com/watch?v=4WhiKQOURO8
Дакриоцисториностомия предполагает применение комбинированного обезболивания с использованием местной и внутривенной анестезии. За день до операции проводится консультация анестезиолога, подбираются оптимальные методы борьбы с интраоперационной болью и эмоциональным стрессом.
В день дакриоцисториностомии запрещено употреблять пищу, воду и лекарственные средства без назначения врача. За 40 минут до вмешательства выполняется премедикация, включающая седативные, противоаллергические, обезболивающие и другие препараты на усмотрение специалистов.
В день операции также не рекомендовано использование косметики и крема для лица.
Методика проведения
Дакриоцисториностомия проводится в условиях операционной. Пациент находится в положении лежа, анестезиологическая бригада осуществляет катетеризацию периферической вены и установку инфузионной системы. Сестра-анестезист устанавливает датчики измерения артериального давления, пульса и сатурации (насыщения крови кислородом).
Операционная сестра обрабатывает лицо пациента антисептическими растворами и ограничивает операционное поле стерильными салфетками. Затем хирург-офтальмолог проводит местную инфильтрационную анестезию с использованием новокаина или лидокаина, уточняет объем вмешательства и проекцию слезного мешка и приступает к дакриоцисториностомии.
Выполняется небольшой надрез кожи, мягких тканей и надкостницы между внутренним краем глаза и спинкой носа. С помощью специальной дрели формируется костный канал, выделяется и дренируется слезный мешок. Удаляется боковая стенка мешка, из ее тканей формируется искусственный ход в полость носа для пассивного оттока слезы.
Во время дакриоцисториностомии осуществляется введение седативных, обезболивающих, гипотензивных препаратов, контроль параметров АД, ЧДД и ЧСС, сохраняется постоянный вербальный контакт анестезиолога и пациента. После формирования нового соустья хирург проверяет его эффективность путем введения физиологического раствора в слезный мешок.
По завершении дакриоцисториностомии ассистент выполняет гемостаз раны, накладывает на кожу косметические швы. В полость носа закапывают сосудосуживающие капли и закладывают тампон с гемостатиком, операционную рану обрабатывают противовоспалительной мазью и закрывают стерильной салфеткой.
Медицинская сестра сопровождает больного до послеоперационной палаты.
После дакриоцисториностомии
Реабилитационный период длительный, составляет от 4 недель до нескольких месяцев в зависимости от эффективности операции, скорости заживления раны и наличия сопутствующих патологий. В первые дни больной должен находиться в круглосуточном стационаре с целью предотвращения осложнений, контроля работы нового соустья и наблюдения за общим состоянием.
В отделении врач назначает антибактериальные, противовоспалительные и (при необходимости) обезболивающие средства. В течение нескольких дней после дакриоцисториностомии проводят промывание сформированного носослезного канала физиологическим раствором или дистиллированной водой.
На срок до 2-3 недель перед сном назначают противовоспалительные капли в глаз, сосудосуживающие капли в нос.
После выписки из стационарного отделения в течение месяца пациенту не рекомендуется заниматься спортом и физическим трудом, совершать частые наклоны, пребывать в холодном и пыльном помещении.
После перенесенной дакриоцисториностомии следует избегать больших скоплений людей, не контактировать с больными гриппом или простудой, не переохлаждаться.
После заживления раны и снятия швов пациент еще раз проходит осмотр офтальмолога, на котором проверяется эффективность операции, осматриваются пазухи носа, происходит отмена или коррекция назначенной терапии. При благоприятном исходе дакриоцисториностомии через 1,5-2 месяца больной может приступить к работе.
Осложнения
Осложнения после дакриоцисториностомии можно условно разделить на интраоперационные и послеоперационные. Нежелательные реакции во время вмешательства представлены кровотечением, проникновением в орбитальную полость, повреждением слизистой оболочки носа.
В послеоперационном периоде возможно инфицирование раны с образованием флегмоны или абсцесса. К осложнениям после дакриоцисториностомии относят формирование рубцового эпикантуса и заращение искусственного носослезного хода с последующим рецидивом заболевания.
Стоимость дакриоцисториностомии в Москве
Вмешательство выполняется в многофункциональных офтальмологических клиниках города. Предоперационная подготовка с проведением дополнительных исследований увеличивает окончательную стоимость операции.
Цена на дакриоцисториностомию в Москве также формируется на основании статуса клиники, ее репутации, особенностей послеоперационного наблюдения и дополнительных манипуляций.
Наблюдение после дакриоцисториностомии включает в себя использование медикаментов, расходных материалов, круглосуточный контроль специалистов, а также питание и смену белья.
Источник: https://www.KrasotaiMedicina.ru/treatment/lacrimal/dacryocystorhinostomy