Слёзные органы: немного анатомии и физиологии в тему
Слёзы — не просто жидкость, обильно текущая по щекам во время плача. И нужны они не для того, чтобы выражать эмоции, а для нормальной работы глаз. Ведь если бы слёзной жидкости не было — глаза бы просто высохли.
Слёзная жидкость выделяется постоянно. Занимаются этим слёзные железы. За сутки набирается до миллилитра слёз.
Куда они деваются?
Если присмотреться, то во внутренних уголках глаза есть крохотные сосочки на вершинах которых видны точки. Эти точки — не что иное, как начало канальцев, отводящих слёзы. Они засасывают слёзную жидкость и не дают ей выходить за пределы глаза.
Когда человек плачет, слёз выделяется слишком много и они не успевают уходить привычным путём, вытекают и бегут по щекам. Это можно сравнить с ситуацией, когда вы льёте воду в воронку. Если лить медленно — вода спокойно проходит сквозь узкое отверстие, если быстро — не успевает и выплёскивается за её пределы.
Слёзные канальцы, начинаясь на поверхности конъюнктивы, заканчиваются слёзном мешке, где слёзы собираются, чтобы затем по носослёзному каналу попасть в полость носа.
Слёзная жидкость не только увлажняет роговицу, но ещё и очищает её. Если в глаз попала пылинка — мы плачем. Если контактируем с резко пахнущими веществами (к примеру, режем лук) — плачем. Слёзы смывают с поверхности глаза раздражающее вещество, так же, как вы смываете грязь с рук.
Причины возникновения дакриоцистита у ребенка
Все причины возникновения дакриоцистита у взрослых и детей разделяют на врожденные и приобретенные.
Врожденный дакриоцистит
Новорожденный ребенок рождается с нарушение проходимости слезных путей (сужение, полная закупорка слезных каналов или наличие складчатых участков на слизистой оболочке слезного мешка), сохранение, так называемой, желатиновой пробки (она защищает нижнюю часть слезно-носового канала при внутриутробном развитии и разрывается при первом вдохе).
Приобретенный дакриоцистит
Ребенку и взрослому можно приобрести болезнь благодаря наличию инородных тел в слезно-носовом канале (реснички, пыль и другое), гнойному конъюнктивиту или других инфекционных заболеваниям глаз и слизистой оболочки носа, последствию травм глаз, воспалению гайморовой пазухи или других пазух носа.
Дакриоцистит — почему он появляется?
У каждого третьего ребёнка к моменту рождения носослёзный канал перегораживает тонкая перепонка — мембрана. Она должна прорваться с первым криком, но у 5% малышей этого не происходит. И когда слёзный аппарат заработает в полную силу, слёзы не могут уходить, как надо и ищут обходные пути — текут по щекам.
У детей более старшего возраста причиной дакриоцистита могут стать травмы, конъюнктивиты, последствия инфекционных заболеваний (осложнения ОРВИ и других заболеваний, связанных с воспалением слизистой оболочки носовой полости).
Иногда отток слёз нарушают песчинки, попавшие в носослёзный канал или слёзные канальцы при сильном ветре.
Симптомы
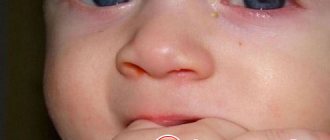
Диагноз ставится на основе клинических признаков. При нажатии на область слёзного мешочка, начинает отделяться его содержимое (гнойное или слизистое). Симптоматика дакриоцистита у новорождённых:
- Слезостояние – по краю нижнего века заметно наличие слезы, но ребёнок находится в состоянии покоя (дети начинают плакать со слезами только к 1 месяцу жизни).
- Слезотечение.
- Наличие обильного отделяемого в конъюнктивной полости, сама конъюнктива без признаков воспаления.
Проходимость слёзных протоков проверяется специальной пробой. В конъюнктивную полость вводится красящее вещество (колларгол). После введения в носовую пазуху помещается ватный тампон. Через 5 минут врач оценивает наличие колларгола на ватном тампоне.
Как заподозрить у ребёнка дакриоцистит?
Заболевание начинается не сразу, а спустя 2-8 недель после рождения, когда заработает в полную силу слёзный аппарат. Слёзная жидкость застаивается, создавая прекрасные условия для размножения бактерий. В результате мама замечает, что у малыша слезинки постоянно выделяются, а потом гной в уголке глаза. Обычные методы лечения конъюнктивита оказывают бесполезны. Необходимо обращение к офтальмологу.
Дакриоцистит может быть как односторонним, так и двусторонним.
Хирургические методы
Если после первого этапа лечения признаки болезни сохраняются, назначаются хирургические методы.
Зондирование
Родители с опаской относятся к этому методу, но следует помнить, что процедура безболезненная, выполняется только под местной анестезией.
Суть процедуры:
- По естественному ходу слезного канальчика проходят специальным зондом, выталкивая перепонку и образовавшуюся пробку.
- Слезные пути промываются антисептическим раствором.
- Процедура занимает до 3 мин.
- В течение 6 – 7 дней назначается местная антибактериальная терапия.
- Бывают случаи, когда проводится повторное зондирование (отверстие закрывается комочком гноя или слизи).
Процедура проводится детям в 2 – 3 месяца по показаниям специалиста. Промедление может вызвать осложнения (пленка со временем уплотняется), возможны рецидивы, образования спаек слезного мешка.
Мнение эксперта
Ермолаева Татьяна Борисовна
Врач-офтальмолог высшей категории, кандидат медицинских наук
Малыш совершенно не будет чувствовать боли, но, возможно, будет плакать из-за яркого света, направленного на открытый глаз. После процедуры ребенок не будет испытывать дискомфорта.
Физиотерапия при зондировании
Массаж, промывания, ванночки – сопутствующие процедуры, помогающие быстрее избавиться от закупорки канала.
Можно ли вылечиться без данной процедуры?
В 90 случаев из 100 регулярный массаж и капли дают желанный результат – протоки освобождаются от пробки. Если же в течение месяца симптомы сохраняются, с зондированием желательно не затягивать.
Бужирование
Бужирование – вид зондирования. Процедура безопасная, проводится с обезболиванием, длится 5 – 6 мин. Назначается только тогда, когда на первом этапе лечения (промывание, массаж) желатиновую пробку не удалось разбить, канальчик по-прежнему закупорен.
Операция проводится в первый год жизни малыша (до 5 – 6 месяцев). Предварительно берутся анализы крови на свертываемость. Во время процедуры специальным инструментом (бужем) раздвигаются стенки слезного канала, канал пробивается, затем промывается специальным раствором.
Оперативное хирургическое вмешательство
Мнение эксперта
Ермолаева Татьяна Борисовна
Врач-офтальмолог высшей категории, кандидат медицинских наук
К данным методам прибегают при тяжелой (хронической или острой) форме болезни, учитывается возраст ребенка, запущенность или повторные признаки закупорки канала. Хирургические операции полностью восстанавливают функцию слезоотделения.
При помощи лазера
Используется специальный лазерный эндоскоп, при помощи которого в носовой кости проделывается отверстие, соединяющее носовые каналы со слезным мешком.
С использованием эндоскопа
Похожая процедура – эндоскопом проделывается проход между носовой полостью и слезным канальцем (место закупорки надрезается).
Надлом носовой кости, без смещения осколков
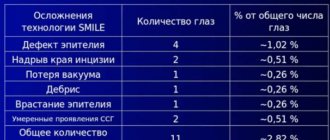
Метод используется редко (в 1 — 2% случаев). Во время операции восстанавливается проходимость слезного канальца путем разрушения носовой кости (при выявленных патологиях).
Баллонная дакриоцистопластика
Во время операции в слезный канал через отверстие в уголке глаза прикрепляется проводник со специальным баллоном. Баллончик заполняется жидкостью, расширяется, прочищая проток для слезы.
Дакриоцисториностомия
Проводится детям от 10 лет и старше. Во время операции устанавливается временный (на 1,5 – 2 месяца) протез – трубка, по которой проходит отток слезы в нос, минуя закупоренный ход. Протез устанавливается через слезный мешок, в носовой кости проделывается отверстие.
А что, если не ходить к врачу?
Если уже есть гнойные выделения, то дакриоцистит сам собой не пройдёт. С каждым днём он будет развиваться, что грозит:
- покраснением и отёком век;
- отёком окологлазничной клетчатки;
- развитием флегмоны;
- переходом воспаления на глазницу и далее — на мозговые оболочки;
- повреждением роговицы с последующим снижением зрения.
Поэтому, заподозрив дакриоцистит, к глазному врачу записаться нужно. Иначе вместо простого и быстрого лечения дакриоцистита придётся долго и тяжело сражаться с его осложнениями.
Показания к применению
Препарат показан для лечения инфекционных патологий, вызываемых чувствительными к офлоксацину бактериями. Назначается при:
- гнойных воспалениях век;
- воспалении слезного мешка;
- конъюнктивите бактериального происхождения;
- кератите;
- ползучей язве роговой оболочки;
- блефароконъюнктивите;
- поражении глаз хламидиями;
- ячмене;
- мейбомите.
Флоксал рекомендуется принимать и в качестве профилактического средства для недопущения развития острых воспалительных патологий органа зрения.
Как врач подтвердит диагноз?
Офтальмолог посмотрит глазки ребёнка, расспросит маму, как начиналось и протекало заболевание, проведёт пробу Веста.
Проба Веста проводится просто и безболезненно для крохи. В глаз закапывают раствор колларгола, а носовой ход с той же стороны ставят ватный тампон. Если носослёзный канал проходим, то в течение 2-5 минут тампон окрашивается. Если же нет — диагноз дакриоцистита подтверждается.
Современные офтальмологи проводят УЗИ, чтобы не только распознать дакриоцистит, но и определить точное место расположения барьера на пути слёз.
Особые указания
Если ребенок носит контактные линзы, но их нужно снять на время закапывания и вновь надеть примерно через 15 – 20 минут. Из-за риска развития светобоязни рекомендуется пользоваться солнцезащитными очками. Следует учитывать, что на период лечения у ребенка может временно понижаться острота зрения, поэтому ему нужно быть осторожным во время занятий спортом.
Если для лечения острого бактериального конъюнктивита требуется использование нескольких лекарственных средств, то их используют с пятиминутными интервалами. Капли же всегда капаются первыми, а потом через 5 – 10 минут можно использовать мазь, в т.ч. и Флоксал.
Применение мази может отрицательно сказываться на состоянии внимания, реакции. Если эти нарушения резко выражены, то ребенок нуждается в освобождении от занятий, особенно от уроков физкультуры.
Дакриоцистит подтверждён. Что делать?
Офтальмолог действует мягко, назначая лечение поэтапно. Обязательно назначаются антисептические растворы, чтобы не допустить появления и распространение инфекции. Основной же целью лечения является восстановление проходимости носослёзного канала. Для этого есть несколько методов.
Массаж слёзного мешка
Проводится 5-6 раз в сутки, когда кроха спокоен. Мама устанавливает указательные пальцы книзу от внутренних уголков глаз малыша. Большие пальцы опираются на его подбородок, а средние — на брови. Затем выполняются следующие движения:
- указательные пальцы перемещаются вниз, следуя вдоль крыльев носа, а затем, вибрируя, поднимаются вверх — к глазам, а затем и к бровям.
Так повторяется 10 раз. Очень важно, чтобы технику массажа показал доктор, так как имеет значение и сила, с которой описанные движения нужно выполнять. Если действовать слабо — можно не достичь эффекта, если чересчур сильно — повредить слёзный мешочек.
Спустя десять дней массажа ребёнка вновь смотрит офтальмолог и проверяет — восстановилась ли проходимость носослёзного канала. Если не восстановилась — переходят к следующей процедуре — бужированию.
Бужирование носослёзного канала
Бужирование или зондирование считается оперативным вмешательством, хотя и не очень сложным. Лучше всего провести его в возрасте до трёх месяцев, так как в этом случае оно максимально эффективно и переносится лучше. Перед операцией надо сдать анализы, а само вмешательство проводится утром, натощак. Врач подбирает буж (зонд) нужного размера и аккуратно проводит его через носослёзный канал. В результате устраняются все преграды на пути слёзной жидкости. После бужирования канал промывается антисептиками. Ещё несколько дней нужно будет покапать в глазки крохи антисептики — и всё, проблема решена.
Эффект от бужирования виден сразу, а домой маму с ребёнком отпускают уже после нескольких часов наблюдения.
Обратите внимание: если бужирование проводится в более поздние сроки, может потребоваться повторная процедура.
А у вашего малыша был дакриоцистит? Пришлось прибегать к бужированию или хватило одного массажа?
Флоксал: инструкция
Препарат Флоксал относится к антибактериальным (противомикробным) лекарственным средствам, применяемых в офтальмологии для лечения болезней глаз.
В основе действия лекарства находится офлоксацин, относящийся к обширной группе фторхинолонов и уничтожающий стафилококков, кишечную палочку, стрептококков и прочих возбудителей, которые имеют чувствительность к данному антибиотику.
Капли Флоксал отличаются быстрым действием (через 10-15 минут после закапывания) и длительным лечебным эффектом (в течение 4-6 часов).
Выпускаются на фармацевтическом рынке в виде глазных капель и мази для глаз. Более широкое применение имеют капли для глаз, поскольку они удобны в применении.
Показания к применению:
- конъюнктивит
- ячмень
- кератит
- дакриоцистит
- хламидийная инфекция в глазу
- бактериальная язва роговицы.
Побочные эффекты от применения препарата наблюдаются редко, но могут включать в себя дискомфорт, жжение, зуд, гиперемию, слезотечение, головокружение.
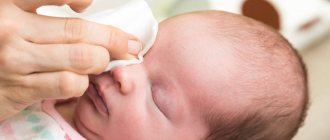
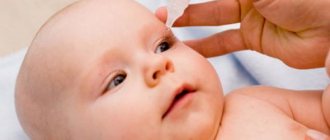
Перед применением капель необходимо тщательно вымыть руки. Далее флакон встряхивается и открывается. Капли нужно закапать в область нижнего конъюнктивального мешка глаза — для этого оттягивается нижнее веко. Надавив на флакон, вы закапаете глаза.
После закапывания глаз некоторое время зрение будет нарушено. Поэтому не нужно сразу садиться за руль автомобиля или заниматься работой, требующей нагрузки на органы зрения.
Инструкция Флоксала должна быть детально изучена перед тем, как вы начнете лечение, а интересующие вопросы необходимо обсуждать с лечащим врачом.
Как понять, что дакриоцистит полностью прошел?
Если все предписания врача были выполнены верно, вы увидите что у ребенка начинает выделяться слеза естественным путем. Исчезают все признаки воспалительного процесса и дакриоцистита, такие как припухлость и покраснение.
После того как вы увидели эти признаки стоит повторно обратится к врачу для проведения исследования проходимости носовых путей с помощью пробы Бугаева или Веста. Ели после проведения ватный тампон, который вставляется в нос, окрашивается, можно говорить о полном выздоровлении вашего ребенка.
Но, все же, даже при успешном лечении, стоит уделять особое внимание гигиене глаз ребенка. После полного выздоровления рекомендовано регулярно показываться врачу, а так же иметь в аптечке все необходимые капли для промывания слезных каналов.
Симптомы закупорки слезного канала у новорожденных
Клиническими признаками дакриоцистита и непроходимости слезного канала у грудничков являются:
застой слезной жидкости (слезостояние);
- слезотечение;
- гиперемия конъюнктивы (не всегда);
- болезненность и отечность век;
- «склеенные» после сна ресницы;
- наличие гнойного отделяемого (симптом может быть «смазан» на фоне применения антибактериальных препаратов).
Обратите внимание: в большинстве случаев диагностируется односторонняя непроходимость слезного канала, но иногда патология может затронуть оба глаза новорожденного.
Характерным симптомом данного заболевания является выделение слизистого или гнойного содержимого слезного мешка в конъюнктивальную полость при надавливании в его проекции.
Признаками развития осложнения (прогрессирующего гнойного воспаления) являются беспокойное поведение ребенка, частый плач и повышение общей температуры тела.