ГЕМОРРАГИЧЕСКИЙ КОРТИКАЛЬНЫЙ НЕКРОЗ ПОЧЕК
(греч, haimorrhagia кровотечение; лат. corticalis корковый; некроз; син.
симметричный кортикальный некроз почек
) — заболевание, обусловленное спазмом и тромбозом сосудов почек с последующим некрозом клубочков и канальцев коркового слоя почек и клинически проявляющееся как острая почечная недостаточность.
Г. к. н. п. впервые описан франц. врачом Жюэль-Ренуа (E. Juhel-Renou) в 1886 г. Наибольшее количество больных с данной патологией представлено в работе Шихена и Мура (H. L. Sheehan, H. С. Moore, 1953). В детском возрасте заболевание встречается преимущественно у мальчиков в периоде новорожденности и только в 10% случаев старше 2 лет? W взрослых Г. к. н. п. чаще наблюдается у женщин в возрасте 20—35 лет.
Этиология и патогенез
Одной из причин кортикального некроза почек может быть гемолитический процесс (гемолитическая болезнь новорожденных, гемолитико-уремический синдром и др.), внутриутробная и послеродовая гипоксия и асфиксия плода.
У женщин развитие болезни связано с обильными мено- и метроррагиями, а также с патологией во время беременности и родов (преждевременная отслойка плаценты, массивные заплацентарные кровоизлияния, предлежание плаценты, эклампсия) и интенсивным лечением сосудосуживающими средствами (окситоцин, норадреналин). Меньшую роль в этиологии Г. к. н. п. играют оперативные вмешательства, ожоги, тяжелые инфекции, диссеминированные новообразования.
В основе патогенеза Г. к. н. п. лежат нарушения почечного кровообращения по типу ишемии, возникающей при различных патол, состояниях. При ишемии длительностью до 3 час. поражаются преимущественно канальцы, более длительная ишемия ведет к некрозу коры.
Причины
Если говорить детально о том, что такое некроз почек, то это состояние можно охарактеризовать, как структурное повреждение белков цитоплазмы клеток парного органа, в результате чего наблюдается отмирание отдельных участков почечной ткани.
Данное состояние возникает с одинаковой частотой как у взрослых пациентов, так и у новорожденных детей. К потенциальным факторам развития некротических изменений можно отнести:
- Генерализованное распространение инфекции по организму (сепсис);
- Травматическое повреждение области почек;
- Отторжение организмом ранее пересаженной почки;
- Отслойка плаценты у беременной женщины;
- Укусы ядовитых змей и насекомых;
- Отравление токсическими компонентами и химическими соединениями;
- Осложнения уже имеющихся заболеваний сосудов и сердца.
Патологическая анатомия
Макроскопически почки увеличены в объеме, темно-красного или шоколадного цвета, отечны, дряблы. Корковое вещество истончено. На поверхности почек и на разрезе множество участков некроза и кровоизлияний. Пирамиды почки и слизистая оболочка лоханки без изменений. При гистол, исследовании находят множественные тромбы междольковых артерий и приносящих артериол, местами скопления лимфоидных клеток в интерстициальной ткани. В дальнейшем возможна минерализация (кальцификация) некробиотических участков.
Осложнения и прогноз
Единым вариантом осложнений для каждой формы почечного некроза, является функциональная недостаточность почечной деятельности. Для этого состояния характерна выраженная интоксикация всего организма, сердечная недостаточность и септические осложнения. Спасти человеку жизнь помогает только своевременная диагностика и правильное лечение.
При своевременно начатом лечении, удаётся сохранить парный орган и восстановить его функциональное состояние. Несмотря на это, статистика указывает на то, что у 70% пациентов с подобной проблемой, имеется необходимость трансплантации органа. Для пациентов с диагностированным некрозом, жизненно необходимо проведение гемодиализа. В особо тяжёлых случаях, при несвоевременном лечении, вероятен летальный исход.
Поделиться:
Клиническая картина
Поражение почек у новорожденных и детей грудного возраста развивается на фоне отита, мастоидита, менингита, ринофарингита. Ведущим симптомом Г. к. н. п. у новорожденных является анурия (см.), к-рую трудно диагностировать вследствие физиол, олигурии (см.) в первые дни жизни. Заболевание сопровождается повышением температуры, рвотой, поносом, дегидратацией, в моче отмечаются эритроциты, лейкоциты, гиалиновые и зернистые цилиндры. Наблюдается умеренная анемия, гиперлейкоцитоз, нейтрофилез со сдвигом влево, тромбоцитопения. Отеки и артериальная гипертензия обычно отсутствуют. В неврол, статусе преобладают вначале беспокойство, судороги, а затем сонливость, гипотония, развивается кома с нарушением дыхания и глотания. В терминальной стадии присоединяется кровавая рвота (см. Гематемезис) и мелена (см.). У взрослых, кроме того, отмечаются сильные боли в пояснице. Изменения со стороны других органов связаны с заболеванием, предшествовавшим Г. к. н. п.
Г. к. н. п. может осложниться прогрессирующей анемией, отеком мозга (см. Отек и набухание головного мозга), нефротическим синдромом (см.).
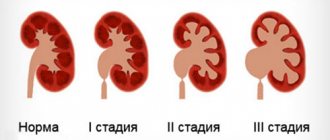
Классификация
В зависимости от места локализации некротических изменений и процессов, происходящих в парном органе, выделяют такие разновидности почечного некроза:
- Тубулярный (острый) некроз. В данном случае, некротические изменения затрагивают эпителий почечных канальцев. Сама болезнь подразделяется на нефротоксический и ишемический некроз. Нефротоксический некроз бывает спровоцирован попаданием в парный орган токсических и химических соединений. Ишемический некроз, как правило, возникает при шоковых состояниях, при сепсисе, а также на фоне травматических повреждений. Для тубулярного некроза характерен интенсивный воспалительный процесс, под воздействием которого повреждается ткань парного органа, меняется его структура и формируется недостаточность.
- Корковый некроз или сулемовая почка. Данная патология возникает при частичной или полной обтурации (закупорке) кровеносных сосудов, питающих парный орган. При недостаточном кровоснабжении нарушается функциональное состояние почки и формируется ее недостаточность. Не менее чем в 35% случаев диагностированного коркового некроза, патология возникла на фоне септического поражения организма. Кроме сепсиса, спровоцировать болезнь может интоксикация химическими соединениями, ожоги, процедура трансплантации и травмы. У новорожденных детей корковый почечной некроз возникает в том случае, если беременная женщина сталкивалась с проблемой отслойки плаценты.
- Папиллонекроз. Папиллярная форма данного заболевания характеризуется вовлечением в некротический процесс мозгового вещества почки и почечных сосочков. Не менее 3% людей, ранее перенесших пиелонефрит, сталкиваются с осложнениями в виде папиллярного некроза. Пациенты женского пола в 2 раза чаще сталкиваются с этим заболеванием.
Лечение
Лечение направлено прежде всего на устранение анурии и острой почечной недостаточности. Количество вводимой за сутки жидкости должно соответствовать количеству выделенной мочи (для детей первого года жизни — не более 30 мл на 1 кг веса в сутки). Введение жидкости проводится под контролем водно-солевого баланса и кислотно-щелочного равновесия. Для предупреждения катаболизма белков внутривенно вводят липиды и концентрированную глюкозу. В связи с наличием очагов инфекции проводят антибиотикотерапию нетоксичными препаратами (оксациллином, метициллином и другими производными пенициллина). С целью улучшения почечной гемодинамики показан гепарин (100—120 ед/кг внутривенно). При отсутствии эффекта от симптоматической терапии прибегают к обменному переливанию крови (см.), перитонеальному диализу (см.), а также к гемодиализу (см.).
Симптомы
Клинические проявления почечного некроза напрямую зависят от формы заболевания.
При острой форме папиллярного некроза, пациента беспокоит острый болевой синдром, выраженный озноб и лихорадка. Кроме того, при опорожнении мочевого пузыря видны фрагменты крови в моче. Если пациенту своевременно не оказать помощь, то в течение 3-5 дней у него разовьется острая недостаточность почечной деятельности. Хроническая форма папиллярного некроза проявляется умеренной болью в поясничной области, лейкоцитозом в моче, а также признаками серповидноклеточной анемии.
При формировании сулемовой почки, на первый план выходят такие клинические симптомы:
- Частичное или полное отсутствие акта опорожнения мочевого пузыря;
- Боль в области проекции почек;
- Появление фрагментов крови в урине, в результате чего она приобретает характерный цвет мочи при почечном некрозе: коричневый или красный;
- Снижение показателей артериального давления;
- Увеличение показателей температуры тела.
Для тубулярной формы почечного некроза характерны такие клинические проявления:
- Отёки в области лица, шеи и нижних конечностей;
- Сонливость;
- Тошнота и рвотные позывы;
- Уменьшение объема выделяемой мочи;
- Тяжёлое поражение центральной нервной системы, которое проявляется в виде спутанности сознания, вплоть до комы.
Важно помнить, что несвоевременное оказание помощи человеку с признаками того или иного вида почечного некроза, за короткий промежуток времени приведет к летальному исходу.
Прогноз
Прогноз плохой. Смерть обычно наступает на 10—15-й день от начала заболевания. Выздоровление отмечается в отдельных случаях.
См. также Почечная недостаточность.
Библиография:
Болезни почек, под ред. Г. Маждракова и Н. Попова, пер. с болг., с. 533, София, 1973, библиогр.; Руководство по клинической урологии, под ред. A. Я. Пытеля, М., 1969; BouissouH. e. a. La пёсгоэе corticale sym6trique des reins du nourrisson (fitude clinique, etiolo-gique et th6rapeutique), Ann. P6diat., t. 10, p. 2317, 1963; Juhel-RenoyE. De l’anurie precoce scarlatineuse, Arch. g£n. M6d., t. 17, p. 385, 1886; Sheehan H. L. a. Moore H. C. Renal cortical necrosis and the kidney of concealed accidental haemorrhage, Oxford, 1953.
В. П. Лебедев.
Диагностика
Для корректной формулировки диагноза, врач осуществляет сбор анамнеза пациента и анализ его жалоб. Важное значение имеет перечень употребляемых лекарственных медикаментов, а также наличие таких заболеваний, как сахарный диабет и сердечная недостаточность.
Важно также учесть информацию о вероятном контакте с ядовитыми, токсичными и другими химическими соединениями. Подтвердить клинический диагноз помогут такие варианты лабораторно-инструментального обследования:
- Ультразвуковое исследование почек;
- Рентгенографическое исследование;
- Общеклиническое исследование крови;
- Общий и бактериологический анализ мочи;
- Компьютерная или магнитно-резонансная томография.
Некроз почек
Некроз почек – патологический процесс, проявляющийся в набухании, денатурации и коагуляции цитоплазматических белков, разрушении клеток. Наиболее частыми причинами некротического повреждения почек является прекращение кровоснабжения и воздействие патогенных продуктов бактерий или вирусов.
Почка – парный бобовидный орган, его основная функция заключается в мочеобразовании и регуляции химического гомеостаза организма (фильтрации крови). Правая почка немного короче, обычно располагается ниже левой почки на 2–3 см, она более восприимчива к каким-либо заболеваниям. На верхних частях почек имеются надпочечники, вырабатывающие гормоны адреналин и альдостерон, которые в свою очередь регулируют жировой, углеводный и водно-солевой обмен, работу кровеносной системы, мускулатуры скелета и внутренних органов.
Симптомы и лечение некроза почки
Некроз почки диагностируется при деструктивных процессах в тканях органа, которые проявляются разбуханием молекул белка. Почечное разрушение развивается как патологическое осложнение многих заболеваний либо вследствие интоксикации организма. Эта болезнь опасна тем, что способна инициировать почечную недостаточность.
Симптомы и лечение некроза почки.
ПОЧЕЧНЫХ СОСОЧКОВ НЕКРОЗ
ПОЧЕЧНЫХ СОСОЧКОВ НЕКРОЗ
(син.:
папиллярный некроз, некротический папиллит, некроз мозгового вещества почки
) — ишемический инфаркт мозгового вещества почки с гнойным расплавлением, отторжением некротизированной ткани и нарушением функции органа. Впервые это заболевание описал Фридрейх (N. Friedreich) в 1877 г. В основе некротических изменений лежит расстройство кровообращения в мозговом веществе почки и почечном сосочке вследствие воспалительных обменных и сосудистых изменений почки, нарушения оттока мочи с возникновением внутрилоханочной гипертензии и лоханочно-почечных рефлюксов, гнойно-воспалительного процесса в мозговом веществе почки, изменения состава крови. В соответствии с этим выделяют инфекционный, ангиопатический и вазокомпрессионный факторы патогенеза П. с. н. Обычно имеет место сочетанное воздействие этих факторов. Пиелонефрит (см.) — самое частое инф. заболевание, сочетающееся с некрозом почечных сосочков, и в большинстве случаев является одной из основных его причин. Своеобразие анатомо-физиологических особенностей мозгового вещества почки в условиях ишемии (напр., уменьшение диаметра сосудов к вершине сосочка, повышение вязкости крови и замедление кровотока) предрасполагает к развитию некротических изменений почечных сосочков.
В соответствии с инфекционным и ангиопатическим факторами принято различать первичный и вторичный П. с. н. При первичном П. с. н.,возникшем в результате нарушения кровообращения, гнойный процесс является осложнением; при вторичном — некротические изменения являются осложнением пиелонефрита. Некротические процессы в мозговом веществе почки могут быть осложнением сахарного диабета. Однако среди больных П. с. н. сахарный диабет встречается не более чем в 15% случаев.
При П. с. н. у 40% больных отмечается образование мочевых камней (см.). Это обусловлено тем, что некротические массы легко инкрустируются с образованием конкремента.
По течению П. с. н. бывает острым и хроническим. Острое течение сопровождается выраженной интоксикацией, высокой лихорадкой. Поскольку П. с. н. часто сочетается с нефролитиазом и пиелонефритом, по клин, проявлениям он сходен с этими заболеваниями. Помимо болей в пояснице, часто в виде приступа почечной колики (см. Почечнокаменная болезнь), наблюдается тотальная гематурия (см. Гематурия). Единственный патогномоничный симптом П. с. н. — отхождение некротических масс с мочой, что наблюдается лишь в 10% случаев. Двусторонний П. с. н., сочетающийся с пиелонефритом, быстро приводит к возникновению почечной недостаточности (см.).
Для хронически протекающего П. с. н. характерны менее бурные проявления в виде эпизодически рецидивирующей макрогематурии, бактериурии (см.), лейкоцитурии (см.).
В диагностике П. с. н. имеют значение клин, симптоматика заболевания (гематурия, почечная колика, лихорадка) и данные лаб. исследований мочи. При микроскопическом исследовании в моче обнаруживают некротические массы, в к-рых иногда видны контуры стромы почечного сосочка.
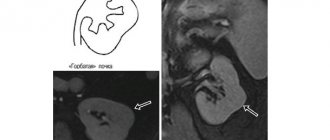
Ретроградная пиелограмма при некрозе почечных сосочков: полости в пирамидах почки (указаны стрелками), образовавшиеся в результате папиллярного некроза.
Основным методом диагностики П. с. н. является рентгенол, исследование. На обзорном снимке брюшной полости могут определяться тени обызвествления, обусловленные кальцификатами некротических масс почечного сосочка, а также тень конкремента треугольной формы с участками разрежения в центре. При экскреторной урографии (см.) и ретроградной пиелографии (см.), которые необходимо производить в разных проекциях, обнаруживают два типа П. с. н. (форникальный и папиллярный) с характерными рентгенол, признаками — нечеткостью контуров сосочка и форникса, эрозивными изменениями, образованием свищей с затеком в них контрастного вещества, ампутацией чашечки, отторжением сосочка, а также образование полостей, сообщающихся с чашечками (рис.). Почечная ангиография, изотопная ренография, сцинтиграфия, ультразвуковое сканирование самостоятельного диагностического значения не имеют.
Дифференциальную диагностику
проводят с туберкулезом почки (см. Туберкулез внелегочный) и опухолями почки (см.).
Лечение
П. с. н. консервативное и оперативное. Консервативное лечение больных с острым течением П. с. н. (катетеризация мочеточника для восстановления пассажа мочи, антибактериальная и гемостатическая терапия и др.) в основном симптоматическое; его чаще проводят не столько по поводу П. с. н., сколько из-за его осложнений. При отсутствии эффекта от консервативного лечения острого П. с. н. в течение суток от начала заболевания показано оперативное вмешательство. Учитывая частоту двустороннего поражения, применяют в основном органосохраняющие операции — нефропиелостомию или резекцию почки. Нефрэктомию (см.) производят лишь при одностороннем тотальном папиллярном некрозе с необратимыми гнойно-воспалительными изменениями.
Лечение больных хрон. П. с. н. направлено на улучшение кровообращения почки; назначают гепарин, венорутон, а также салуретики (фуросемид), при наличии гнойно-воспалительного процесса — антибактериальные препараты.
Прогноз
во многом зависит от тяжести клин, проявлений. Даже при своевременной диагностике и терапии летальность при остром течении П. с. н. составляет 10% (ранее ок. 50%).
Профилактика
заключается в основном в борьбе с гнойно-воспалительными заболеваниями мочевых путей.
Библиография:
Мурванидзе Д. Д. Об особенностях клиники и течения некроза почечных сосочков у детей, Тбилиси, 1973; Пытель Ю. А. Некроз почечных сосочков, в кн.: Пытель А. Я. и др. Избр. главы нефрол, и урол., ч. 2, с. 165, Л., 1970; Hultengren N. Renal papillary necrosis, Acta chir, scand., suppl. № 277, 1961; Jones L. W. a. Morrow J. W. Renal papillary necrosis, management by ureteral catheter drainage, J. Urol. (Baltimore), v. 106, p. 467, 1971; Lindvall N. Renal papillary necrosis, Acta radiol. (Stockh.), suppl. jvft 192, 1960; L u d v i k W. Die Papillennek-rose, Urologe, Bd 7, S. 36, 1968; R e-nyi-V£mos F. a. Balogh F. Pyelonephritis, p. 129, Budapest, 1979; Tauber t W. u. Prager W. Zur
Genese von Nierenpapillennekrosen, Radiobiol. Radiother. (Berl.), Bd 11, S. 381, 1*970.
Ю. А. Пытель.