Необходимое обследование при выделениях у мужчин
При странных выделениях пациенту необходимо обратиться к урологу. Врач проводит диагностику по определенному алгоритму.
Она включает себя:
- Визуальный осмотр пениса, головки члена, промежности, крайней плоти. Уролог увидит, имеются ли деформации, травмы, признаки воспаления, различная сыпь и т.д.
- Пальпация лимфоузлов в паху. Врач определяет их размер, горячие они или нет, подвижные или плотно соприкасаются с кожей, мягкие или плотные. Также имеет значение, есть ли рядом различные изъявления.
- Пальпация простаты. При патологии органа доли увеличиваются. Это можно определить путем массажа через прямую кишку. Если имеется раковая опухоль, то разрастания неравномерные. Выделения – кровь со сгустками из уретры.
Также необходимы инструментальные исследования, такие как УЗИ органов малого таза, урография и компьютерный томограф. Они позволяют уточнить диагноз. Диагностика всегда проводится в комплексе, так как распознать точные причины заболевания невозможно на основании одного теста.
Гемоспермия: причины, диагностический поиск
30.04.2018
11446
4
Тема гемоспермии нечасто является причиной обсуждения на профессиональных встречах урологов, тем не менее, каждый уролог встречает пациентов с этим симптомом. С докладом о возможных причинах, а также способах диагностики и лечения гемоспермии выступил на московском заседании ДОК «АСПЕКТ» Антон Юрьевич Цуканов, врач-уролог, доктор медицинских наук, профессор кафедры хирургических болезней и урологии Омской государственной медицинской академии Минздрава России.
| А.Ю. Цуканов Д.м.н., врач-уролог, профессор кафедры хирургических болезней и урологии Омской государственной медицинской академии Минздрава России |
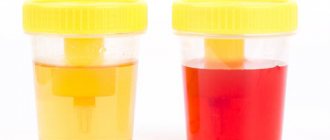
Проблема известна врачам с античных времен, первые ее описания принадлежат Гиппократу и Галену, более поздние – А. Паре и Дж. Б. Морганьи. В учебнике урологии под редакцией Н. А. Лопаткина, хорошо известном российским специалистам, отмечено, что гемоспермия (haemospermia) – появление крови в эякуляте – может быть как истинной, так и ложной. При истинной (haemospermia vera) кровь равномерно окрашивает сперму в ржавый, темно-красный цвет и источниками являются яичко или простата. При ложной гемоспермии (haemospermia spuria) кровь примешана к сперме в виде отдельных нитчатых сгустков, а источником является уретра.
Статистические данные
Статистически гематоспермия занимает порядка 1% среди всех урологических симптомов. Она может проявляться одним случаем или множественными эпизодами. Пациенты, однако, обычно обращаются к врачу уже после первого, из-за опасения малигнизации или венерических заболеваний (Dean E.). Проблема встречается у мужчин всех возрастов, средний — 37 лет (Ng Y. H et al., 2013), длится присутствие гемоспермии, как правило, 1–24 месяца (Mulhall J. P., Albertsen P. C., 1995; Amano T. et al., 1994). При скрининге 26126 человек старше 50 лет на предмет рака предстательной железы гемоспермия была обнаружена в 0,5% случаев (Han M. et al., 2004). По результатам другого исследования, вероятность любой злокачественности на фоне гемоспермии составляет около 3,5% (Ahmad I., Krishna N. S., 2007). Стоит, однако, учитывать, что точный процент случаев гемоспермии неизвестен, поскольку зачастую в процессе коитуса при незащищенном половом акте осмотр эякулята невозможен.
Причины гемоспермии
Предпринятый более 10 лет назад систематический обзор (Kumar P., Kapoor S., Nargund V., 2006) выявил ряд распространенных причин гемоспермии. Так, выделена категория врожденных причин, к которым относятся кисты семенных пузырьков и эякуляторного тракта. Воспалительные причины включают в себя уретрит, простатит, эпидидимит, везикулит, кондиломы уретры, туберкулез, шистосомоз и вирусные поражения. Также причина может крыться в обструкции — сюда относятся поствоспалительные изменения, конкременты, дивертикулы и кисты семенных пузырьков, а также стриктуры уретры. Нужно рассматривать и ряд возможных случаев злокачественных заболеваний: новообразования простаты, мочевого пузыря, семенных пузырьков и органов мошонки. Сосудистые факторы представлены варикозом, гемангиомами и сексуальными эксцессами. Травматические — прямая травма, а также следствия малоинвазивного лечения геморроя и ятрогения (например, после биопсии предстательной железы). Наконец, могут присутствовать и системные факторы: гипертензия, патология гемостаза и прием некоторых медикаментов.
При этом у мужчин до 40 лет на первом месте распространенность воспалительных факторов составляет 15%, камни и кальцинаты становятся причиной гемоспермии в 1,4%, случаев, злокачественность (прежде всего, рак яичка) — также в 1,4%. В возрастной группе старше 40 лет картина, однако, меняется. Воспалительные факторы ведут к появлению симптома уже в 10,3% случаев, камни и кальцинаты — в 2,2%, а злокачественные новообразования (главным образом, рак простаты и уретральная карцинома) — уже в 6,2%.
А. Ю. Цуканов представил также таблицу процентного соотношения вклада эякуляторных структур в формирование семенной жидкости. К примеру, яички и придатки вносят по 1–3%, Купферовы железы — 5–10%, парауретральные железы — 0,5–1%, простата — 20–25%, а семенные пузырьки — 60–80%. Соответственно, процент вероятности поражений соответствующих органов при гемоспермии будет таким же.
Как подчеркнул А. Ю. Цуканов, говоря о таком пугающем для пациентов симптоме, как гемоспермия, необходимо назвать и ряд возможных редких причин. К примеру, одно из доступных на сегодня исследований (Amasanti M. et al.) рассматривает гемоспермию как проявление тяжелой гипертонии в молодости. Авторами описан случай гемоспермии у пациента 28 лет, ассоциированной с тяжелой гипертонией, после коррекции которой рамиприлом гемоспермия исчезала. У мужчины наблюдалось 4 эпизода гемоспермии за 10 дней, отклонений в обследованных органах и системах не выявлено, присутствовал единственный симптом — высокое кровяное давление (228/135) неясной этиологии.
Другой редкий случай — гемоспермия как следствие синдрома Циннера. В работе 2021 года (Canales-Casco N. et al.) описан клинический случай пациента 17 лет с жалобой на гемоспермию после начала половой жизни. Результаты микробиологического обследования у юноши оказались отрицательными, уровень ПСА — 0,5 нг/мл, УЗИ выявило наличие кисты в левом каудальном отделе мочевого пузыря и отсутствие левой почки, МРТ показала гигантскую кисту левого семенного пузырька с левосторонней почечной аплазией. В результате у пациента был диагностирован синдром Циннера. Эта патология, описанная в 1914 году, характеризуется односторонним кистозным расширением семенного пузырька, односторонней аплазией почки и обструкцией семявыбрасывающего протока. Чаще обнаруживается у мужчин в возрасте 30–50 лет. Как правило, протекает бессимптомно, но может проявляться в виде легкой боли в промежности, дизурии или бесплодия. Синдром развивается в результате патологии протока первичной почки (мезонефроса).
Диагностика и поиск причины
В процессе диагностики у пациента с жалобой на гемоспермию необходимо обратить внимание на сопутствующие симптомы: наличие боли, общие онкологические симптомы и симптомы нижних мочевых путей. Также важно оценить вероятность наличия ИППП, рассмотреть эпидемиологический и сексуальный анамнез, обратить внимание на артериальное давление и состояние свертывающей системы крови (Leocadio D. E., Steia B. S., 2009).
При сборе анамнеза рекомендуется обратить внимание на сроки, частоту и продолжительность гемоспермии и цвет спермы: ярко-красный со сгустками или без них (свежее кровотечение) или коричневый (старая кровь). Также учитываются симптомы, указывающие на инфекцию: дизурия, частота или острота мочеиспускания, видимая гематурия, боли в области живота, мошонки, таза и промежности.
Помимо этого, следует рассмотреть такие факторы, как недавние урологические исследования или вмешательства; история длительного или чрезмерного кровотечения или легкого кровоподтека от незначительных травм или хирургических вмешательств; кровотечения нарушения свертываемости; поездки в регионы, где эндемичны туберкулез и шистосомоз; семейный анамнез: рак простаты, особенно в первой степени родства и у родственников, диагностированных до 60 лет, а также коагулопатии.
При физикальном обследовании рекомендуется осмотреть наружные половые органы, пропальпировать мошонку на наличие припухлости, эластичности, бугристости яичек и придатков, а также провести пальцевое ректальное исследование, чтобы оценить простату на увеличение, эластичность, подвижность и наличие узелков. Рекомендуется также искать признаки легкого кровоподтека или кровотечения, таких, как крупные синяки (более 5 см в диаметре) при отсутствии травм и петехии. Важно исследовать брюшную полость на наличие гепатоспленомегалии, которая может указывать на основные гематологические, печеночные или инфекционные заболевания. Также следует измерить артериальное давление для выявления гипертонии.
Далее докладчик привел результаты японского исследования (Furuya S. et al.), проведенного при участии 189 мужчин с гемоспермией. Из них у двоих был диагностирован рак предстательной железы, у одного — рак мочевого пузыря, у троих — хронический бактериальный простатит, у двоих — уретроцистит и еще у двоих — дистальная уретральная гемангиома.
Из оставшихся пациентов у 168 (88,9%) гемоспермия разрешилась спонтанно. Средняя продолжительность заболевания составила 1,5 месяца (1–42 месяца). При этом из тех 21 (11,1%), у кого этого не произошло, у 15 гемоспермия сохранялась во время наблюдения. Средняя продолжительность заболевания тут составила 22 месяца (3–48 месяцев). У 6 человек причина симптома так и осталась невыясненной, из них двое умерли, а четверо отказались от наблюдения. Средний период наблюдения составил 52 месяца (2–167 месяцев).
Важно понимать, что персистирующая и рецидивирующая гемоспермия предопределяет урологическое исследование, поскольку существует доказанная связь с раком предстательной железы. Так, по данным одного из доступных исследований, на 900 эпизодов заболевания РПЖ обнаруживается в 3,5% случаев (Ahmad I, Krishna NS, 2007). При этом другая работа указывает на 5,7% по результатам обзора ответов о 300 случаях (Leary F.J., Aguilo J.J., 1974).
Из числа доступных методов исследования ТРУЗИ позволяет получить четкую визуализацию простаты, семенных пузырьков и прилежащих структур. Множество исследований доказали преимущество этого метода в правильной постановке диагноза (выявление конкрементов, кальцинатов, кист, остатков Мюллерова протока, варикозно расширенных вен простаты и воспалительных изменений).
Что касается МРТ, ей было посвящено одно из британских исследований (Luke A. et al). В нем производился анализ данных пациентов, посещавших амбулаторный отдел клиники в течение двух лет. Авторы сравнивали частоту биопсии предстательной железы и частоту выявления рака у пациентов, перенесших и не перенесших МРТ в связи с гемоспермией.
Всего рассматривалось 47 пациентов, у которых также были выполнены ТРУЗИ и анализ уровня ПСА. Из них 19 МРТ не проводилась, в этой группе у четырех мужчин выполнена биопсия простаты, выявлена одна аденокарцинома. У 24 проводилась МРТ, в этой группе 17 биопсий и 3 выявленных аденокарциномы. Таким образом, в группе с МРТ 71% пациентов подверглись биопсии, а в группе без МРТ — 21%. Частота выявления РПЖ в группе с МРТ составила 18%, а без нее — 25%. В результате авторы пришли к выводу о необходимости осторожного назначения МРТ, которое расширяет показания к биопсии без увеличения частоты выявления рака простаты.
Алгоритм обследования пациентов с гемоспермией
Стандартный алгоритм обследования пациентов с гемоспермией начинается со сбора анамнеза и физикального обследования, включая измерение артериального давления. За этим следуют анализ крови и коагулограмма; уроанализ, включающий бакпосев и микроскопию; а также бакпосев и микроскопия эякулята. В дальнейшем следует исходить из ситуации. Пациенты старше сорока лет с единичным эпизодом и в любом возрасте с повторяющимися эпизодами направляются на дополнительные урологические исследования (ТРУЗИ, анализ уровня ПСА, биопсия). При единичном случае гемоспермии у мужчин моложе 40 лет могут рассматриваться системные причины и вторичные патологии, а также инфекции, при которых назначается антибактериальная терапия по показаниям. Также возможна идиопатическая гемоспермия, при которой пациента нужно успокоить и рекомендовать ему вернуться в случае рецидива.
Как подчеркнул Антон Юрьевич, необходимо объяснить больному, что гемоспермия не всегда бывает связана с конкретной болезнью. Более того, вероятность ее спонтанного разрешения через 1 месяц составляет 57,7%, через 3 месяца – 34,2%, через 6 месяцев – 23,3%, а через 12 месяцев – 12,5%. Срок излечения может быть и дольше при расширении семенных пузырьков, наличии срединной кисты простаты или обструкции семенного бугорка.
В порядке терапии кисты предстательной железы или семенных пузырьков аспирируют под ТРУЗИ-контролем. При повторных эпизодах гемоспермии проводится фиброуретроцистоскопия (расширенные вены простаты и аномалии уретры). Метод лечения обструкции семявыносящего тракта в области семенного бугорка — эндоскопическое открытие места стеноза.
Статья опубликована в журнале «Дайджест урологии» №2/2018 г., стр. 10-15
Комментарии
Гапоненко Анатолий Дмитриевич — 07.05.2018 — 12:54:47
Очень интересная статья, спасибо большое!
Юсупов Рустам Махмудович — 02.05.2018 — 15:25:17
Ну хоть одной строчкой упомянут туберкулез… Из личной практики был случай когда обратившийся с жалобой на макроскопическую примесь крови в эякуляте, возрастом старше 50-ти лет, имел партнершу чуть старше 20-и. И дабы выглядеть мачо в её глазах его эксцессы проявлявлялись 3-4 раза на дню. Достаточно было ему порекомендовать умерить частоту секс.общения и от гемоспермии и след простыл…
Тоштемиров Умиджон Боймуратович — 02.05.2018 — 10:43:24
Спасибо большое!)
Орешков Василий Сергеевич — 02.05.2018 — 10:26:19
огромное спасибо за статью.
Для отправки комментариев необходимо войти или зарегистрироваться
Выделения у мужчин при половых инфекциях
Половые инфекции чаще всего становятся причиной появления нетипичных выделений из уретры у мужчин. Венерическими инфекциями называют такую группу болезней, которые чаще всего передаются путем сексуального контакта. Реже – через кровь, бытовым путем или во время родов. Все венерические инфекции имеют, как схожие симптомы, так и некоторые различия.
Они чаще всего сопровождаются выделениями из уретры, (иногда желтые, зеленые, творожистые, зловонные), а также характеризуются жжением и зудом, болью при мочеиспускании и при половом акте. Иногда появляется кожная сыпь и другие нарушения кожных покровов.
Выделения таковы:
- Хронический хламидиоз, ураплазмоз, микоплазмоз (прозрачные, тягучие выделения умеренного количества). Повышено количество лейкоцитов в крови при микроскопическом исследовании.
- Острое течение хламидиоза, ураплазмоза, микоплазмоза (белые или полупрозрачные выделения слизисто-гнойной консистенции). При хламидиозе на головке члена скапливается гнойная субстанция.
- Гонорея характеризуется гнилостным запахом выделений. Они имеют густую, липкую консистенцию, цветом от желтого до желто-зеленого оттенка. Микроскопическое исследование показывает много лейкоцитов, эпителиальные клетки из уретры. Кроме этого, добавляются зуд, жжение, боль при мочеиспускании.
Часто венерические заболевания встречаются у одного пациента в комбинации. Это может быть гонорея вместе с хламидиозом и триппером, либо сифилис и гонорея вместе с микоплазмозом. Любые сочетания возможны. Поэтому характер выделений может быть самым разным.
Урогенитальный кандидоз (молочница) не относят к венерическим, поскольку крайне редко он переходит от больной женщины к мужчине. Чаще это следствие снижения иммунитета, травмирование органов мочеполовой системы. При этом заболевании выделения кислого запаха, творожистой консистенции. Вызывают также зуд и жжение при мочеиспускании.
Почему изменяется цвет мочи
Изменение запаха мочи
Ярко-желтый.
Желтая моча – это нормально, но слишком насыщенный, лимонный оттенок может вызвать тревогу. Люди иногда характеризуют такой цвет как «кислотный» или «как фурацилин». В действительности пожелтение не всегда говорит о проблемах. Окраска мочи, напоминающая по цвету лимон, может проявиться:
- из-за избытка витаминов, например B2, или рибофлавина;
- на фоне приема некоторых антибиотиков, заставляющих мочу желтеть;
- вследствие употребления еды, содержащей желтый краситель.
В большинстве случаев, если никаких иных симптомов нет, ярко-желтая моча – нормальное явление, особенно по утрам. А вот потемнение может говорить о патологическом процессе. [2]
Красный или коричневый.
Красноватый, оранжевый, янтарный или коричневый оттенок мочи у здорового человека может вызвать некоторая еда, например свекла или морковь, или прием определенных препаратов. [2] Если дело не в этом, цвет может говорить о наличии в моче:
- билирубина. Это фермент печени, наличие которого в моче окрашивает ее в темно-желтый, коричневатый цвет. Может говорить о проблемах с печенью, в частности о гепатите, или желчнокаменной болезни;
- распавшегося гемоглобина. [3] Так называется белок, переносящий кислород в крови. Он появляется в моче при внутренних кровотечениях или при некоторых болезнях, связанных с разрушением кровяных телец: пример – гемолитическая анемия;
- миоглобина. Это мышечный белок, который может попасть в мочу из-за серьезной травмы мышц; [3]
- крови или порфиринов. Последние – это соединения, которые появляются в мочевой жидкости при болезнях под названием порфирии.
Темный
. Темно-коричневую или даже черную окраску моче может придавать развивающаяся в организме раковая опухоль – меланома. [2] Опухоль выделяет темные пигменты, которые в состоянии окрасить мочу в соответствующий оттенок. Также темная желто-коричневая моча может свидетельствовать о серьезных проблемах с печенью. Оба состояния, как правило, сопровождаются серьезными симптомами, которые сложно пропустить. В норме моча может стать более темной, если человек употребляет недостаточное количество жидкости: если других симптомов нет, возможно, это значит, что стоит пересмотреть питьевой режим. Пиелонефрит может сильно изменять окраску жидкости, делая ее грязно-желтой.
Светлый
. Светлая или прозрачная моча, как правило, проявляется при избытке воды в организме. Иногда она может даже быть почти бесцветной. Но, если человек пьет мало воды, а прозрачность и светлая окраска не исчезают, возможно, стоит обратиться к врачу – причиной могут быть нарушения обменных процессов или болезни почек. Белая моча, похожая на молоко, может свидетельствовать о присутствии лимфы: такое бывает при некоторых заболеваниях или травмах. [1]
С примесями.
Иногда цвет изменяется не из-за наличия красителей или ферментов, а в связи с примесями или выделениями. Моча в таком случае становится мутной, возможно, бледнеет. Мутность может говорить: [1, 2, 3]
- об инфекциях мочеполовой системы. В таком случае в мочевом пузыре или в мочеиспускательном канале могут скапливаться слизь, гной, бактерии, а при поражении почек – белок; [1]
- о наличии кристаллов солей мочевой или фосфорной кислот, которые также сопровождают некоторые заболевания мочеполовой системы и могут быть связаны с рационом;
- у девушек – об излишке влагалищных выделений, которые смешиваются с мочой.
Мутная моча в сочетании с другими симптомами, такими как повышение температуры, боль и жжение, рези при мочеиспускании, – повод немедленно обратиться к врачу. Так может проявлять себя одна из многочисленных инфекций мочевыводящих путей.
Какой врач занимается выделениям у мужчин
Всеми заболеваниями у мужчин, которые сопровождаются выделениями из уретры, занимается врач-уролог. Уролог – это узкий специалист, в чьем ведении диагностика и лечение патологий мочеполовой системы.
Врач-уролог нашей клиники имеет большой стаж, постоянно повышает уровень своих знаний, принимает участие в практических, обучающих семинарах.
К нему обращаются за помощью мужчины разного возраста, начиная с рождения. Все услуги сертифицированы.
Ответы на часто задаваемые вопросы:
- Как подготовиться к приему уролога?
- Как провериться на урологические заболевания?
- Какие анализы можно сдать у уролога?
- Какие болезни лечит уролог?
- С какими симптомами следует обратиться к урологу?
- Какую диагностику может проводить уролог в вашей клинике?
- Как вызвать уролога на дом?
- Какое урологическое оборудование есть в вашей клинике?
- Урологическая помощь в клинике
- Урологическая помощь на дому
- Как записаться на прием к урологу в клинику?
Как определить, что это опасный симптом
Моча как молоко – не всегда признак патологии. Заподозрить опасность можно по ухудшению самочувствия:
- болям внутри тазовой области, пояснице;
- жжению во время мочеиспускания;
- приступам колики;
- повышению температуры тела;
- тошноте.
Такие симптомы указывают на воспаление почки или обострение уролитиаза – моча станет мутной. Частые позывы с выделением малого количества мочи чувствуют больные циститом. Непродуктивные походы в туалет через короткие промежутки времени и белая моча у мужчин указывает на проблемы с простатой. Мочеполовые инфекции провоцируют сильный зуд гениталий, появляется зловоние от урины.
Куда обратиться при выделениях у мужчин
Наша клиника на протяжении многих лет оказывает медицинскую помощь мужчинам с заболеваниями, сопровождающимися выделениями из уретры.
Почему часто выбирают именно нас:
- наша клиника работает ежедневно, в любой день недели;
- мы имеем филиалы, поэтому обеспечиваем услугой всех желающих быстро и в удобное время, нет очередей;
- наш медицинский персонал работает в единой команде, поэтому больные получают комплексную помощь и гарантированный результат;
- профессионализм врачей-урологов позволяет за считанные дни вернуть мужчине здоровье с помощью передовых методик лечения;
- мы используем только лучшие расходные материалы и медикаменты;
- оказываем услуги на дому вместе с забором биоматериалов на анализ;
- сохраняем врачебную тайну.
Кроме того, все необходимые анализы можно пройти на базе нашей клиники. Это быстро, комфортно, а главное – точные результаты. От правильно поставленного диагноза во многом зависит успех лечения.
Физиологические выделения, являющиеся нормой
Содержание:
- Физиологические выделения, являющиеся нормой
- Когда выделения говорят о начале болезни?
- Выделения без поражения инфекцией
- Стандартная классификация выделений
- Особенности выделений в период беременности и у малышей
- Как проходит диагностика и назначается лечение?
- Профилактика рецидивов
Несмотря на то, что врачи рекомендуют при обнаружении у себя подозрительных выделений тут же обращаться в поликлинику, чтобы сдать анализ, не все из них представляют угрозу для здоровья. Речь идет о прозрачном секрете, который считается нормой в урологической практике. При обнаружении на нижнем белье подобных следов, бить тревогу не стоит, ведь это всего лишь показывает, что с организмом все в порядке.
Особенного внимания заслуживает рассмотрение слизи, которая начинает беспокоить женщин репродуктивного возраста. Прозрачные густоватые выделения из влагалища свидетельствуют о том, что через несколько дней у них наступит период овуляции. Длятся они приблизительно трое суток, обычно не доставляя существенного дискомфорта. Это явление считается вполне нормальным для женского организма при условии, что тянущиеся сгустки не белые, а прозрачные, не имеют зловонного, гнилостного запаха и проходят за пару дней.
Причиной подобной реакции организма на овуляцию становятся изменения в гормональном фоне. Отделение слизи из влагалища входит в рамки нормы, если процесс завершается через сутки-двое.
Отдельно рассматриваются варианты естественного отхождения секрета из мочевыводящих путей у мужчин, из уретры и влагалища у женщин. Подобное возможно в случае сильного сексуального возбуждения после завершения полового акта.
Общим сценарием для нормального отхождения слизи из уретры для обоих полов и из влагалища у женщин считается резкий выброс большого количества гормонов. Причинами для подобного исхода могут стать как крайняя степень возбуждения сексуального характера до начала полового акта, так и какие-то специфические стрессовые ситуации.
Лечение выделений у мужчин
Лечение напрямую зависит от выявленного возбудителя или причины появления такого симптома и степени поражения организма:
- При кандидозе лечат противогрибковым кремом, нанося его на пораженные участки кожи, если нет других симптомов, кроме выделений и покраснения головки члена. Чаще используют крем Клотримазол. Если болезнь прогрессирует, то лечение комплексное. Добавляется прием медицинских препаратов внутрь.
- Уреаплазмоз требует приема антибиотиков по индивидуальной схеме. Средний курс составляет 10 дней. После курса антибиотиков рекомендуется лечение по восстановлению микрофлоры кишечника.
- Хламидиоз лечат также антибиотиками (тетрациклин, фторхинолы, макролиды), причем при хронической форме это лечение длительное.
- Микоплазму вызывает одноклеточный паразит. Его уничтожают эритромицином, доксициклином, тетрациклином.
Чаще всего в терапии применяют антибиотики. Подбор препаратов и дозу определяет врач. При своевременном обращении к врачу лечение занимает в среднем не более 10 дней. В случае хронических заболеваний терапия предполагает более длительный период.
Диагностика и лечение
Чтобы выявить причину появления белого оттенка урины, назначают комплексное обследование:
- Общий анализ мочи обнаруживает белок и лейкоциты (в норме они должны отсутствовать). Нередко в моче белого цвета выявляют сахар – признак диабета.
- Лаборанты исследуют осадок, определяют его состав (ураты, фосфаты, цитраты или оксалаты).
- Установить, какой микроб вызвал воспаление, помогает бакпосев.
- При подозрении на анатомическую аномалию, мочекаменную болезнь, вызвавшую изменение цвета урины, назначают ультразвуковое обследование. Дополнительно проводится рентген или томография почек.
Лечение назначают, ориентируясь на результаты диагностики:
- при инфекционно-воспалительных процессах врачи прописывают курс антибиотиков;
- мочекаменную болезнь лечат хирургическими методами или просто наблюдают за конкрементом;
- аномалию, при которой лимфатические сосуды соединяются с мочевыводящими каналами, устраняют хирургической операцией;
- при филяриозе проводится антигельминтная терапия, рекомендуют соблюдать низкожировую диету.
Во всех случаях схема лечения индивидуальна. После выздоровления врачи советуют для контроля сдавать мочу на анализ не реже, чем 1 раз в год.
Профилактика выделений у мужчин
От болезней, вызывающих патологические выделения из уретры, нет прививок и стойкого иммунитета. Заболев однажды, можно снова перенести это заболевание. Есть также риск перехода болезни в хроническую форму, которая протекает с регулярными рецидивами. Чтобы сохранить здоровье, выход один -соблюдение профилактических мер.
К ним относят:
- предохранение от случайных связей, использование презерватива, который на 98% защищает от заражения половыми инфекциями;
- регулярная половая жизнь с проверенным партнером;
- соблюдение норм личной гигиены – ежедневное подмывание полового члена с оттягиванием при этом крайней плоти, ежедневно менять нижнее белье;
- не переохлаждаться;
- вовремя лечить простудные и другие инфекционные заболевания;
- регулярно посещать врача для профилактического осмотра, так как некоторые заболевания могут длительное время себя почти не обнаруживать, переходя в хроническую форму, приводя к необратимым изменениям;
- не злоупотреблять алкоголем.
К этим мерам можно добавить укрепление иммунитета всеми способами – закаливание, гимнастика, правильное питание, отказ от вредных привычек, позитивный настрой и отсутствие длительных стрессов.
Почему может побелеть моча?
Если в урине появилась муть, важно проанализировать образ жизни и рацион питания за последние несколько дней. Моча белого цвета у взрослого человека может появляться вследствие:
- чрезмерной физической нагрузки,
- обезвоживания организма,
- переживания сильного стресса,
- жары,
- посещения бани,
- переохлаждения,
- злоупотребления спиртными напитками,
- приема препаратов, имеющих в составе кальций или фосфаты.
У мужчин побеление мочи утром чаще всего бывает при попадании спермы в мочевые каналы. Урина может побелеть и после сексуального контакта по той же причине. Вечером белые выделения могут возникать потому, что человек ничего не ел весь день, что привело к выводу токсинов и изменению оттенка урины. Зачастую урина белеет у женщин, которые сидят на жесткой диете.
Прозрачная, как вода, моча беловатого оттенка наблюдается при чрезмерном употреблении жидкости. Такое возможно и в летнее время, когда человек употребляет в пищу много водянистых овощей и фруктов. В этом случае наблюдается частое мочеиспускание, а это приводит к тому, что моча не успевает концентрироваться и удаляется из организма практически в виде чистой воды.
Таким образом, если моча приобрела молочный или прозрачный оттенок, то это может вовсе не означать, что человек чем-то болен. Но когда в моче постоянно возникают белые сгустки, изменяется ее прозрачность, значит, причина этого явления может быть весьма серьезной. Чаще всего при патологических факторах помутнения и побеления мочи возникают дополнительные симптомы, указывающие на проблемы с внутренними органами.
Причины урогенитального кандидоза
Урогенитальный кандидоз провоцируют дрожжевые грибы рода Candida. Это микроорганизмы, обитающие на кожных и слизистых покровах практически каждого здорового человека. Их рост и жизнедеятельность тормозятся иммунной системой. Колонизация грибками Кандида происходит при снижении иммунных сил организма, вызванном воздействием таких негативных внутренних и внешних факторов:
- Хронические инфекционные заболевания, частые рецидивы которых ослабляют иммунитет и повышают восприимчивость к инфекциям.
- Несбалансированное питание. Злоупотребление сладким, мучным, жирным, острым создает благоприятную среду для роста и размножения грибка Кандида.
- Неконтролируемое употребление антибиотиков. Такие препараты уничтожают не только болезнетворные микроорганизмы, но и полезную флору, что приводит к активации инфекционных патогенов.
- Гормональные сдвиги. Нарушение гормонального фона при половом созревании, беременности, климаксе или после приема гормональных препаратов негативно сказывается на влагалищной микрофлоре, что способствует активному развитию грибковой и бактериальной инфекции.
- Эндокринные нарушения. Урогенитальный кандидоз часто диагностируется у женщин и мужчин, страдающих гиперкортицизмом сахарным диабетом, гипотиреозом и гипопаратиреозом, нарушением обмена веществ, ожирением.
- Травмирование слизистой. Ранки, полученные при неправильном введении тампона или во время грубого секса, могут стать очагом размножения грибковой и бактериальной инфекции, которая провоцирует сильное воспаление слизистой.
- Ношение белья из искусственных тканей. Модели, сшитые из искусственных материалов, не пропускают воздух, нарушая теплообмен. Это приводит к накапливанию влаги, которая является идеальной средой для активной жизнедеятельности патогенной микрофлоры.
- Нарушение правил интимной гигиены. Редкая гигиена половых органов, длительное ношение нечистого белья приводят к росту числа болезнетворных микроорганизмов на слизистой половых органов.
- Переохлаждение. Это стрессовая ситуация, которая иногда приводит к сбою в работе иммунной системы, которая больше не в силах полноценно выполнять свои функции.
- Малоподвижный образ жизни. У людей, ведущих преимущественно сидячую жизнь, наблюдаются застойные процессы в органах малого таза, вызванные нарушением кровообращения в них. Ухудшение микроциркуляции снижает местный иммунитет, что становится пусковым механизмом развития кандидоза органов мочеполовой системы.
- Прогрессирование заболеваний, передающихся половым путем: трихомониаз, гонорея, хламидиоз, микроплазмоз, уреплазмоз и пр.
Симптомы урогенитального кандидоза
У женской половины характерным признаком, свидетельствующим о прогрессировании грибковой инфекции, является зуд и сильное жжение наружных половых органов. В местах активной жизнедеятельности грибка наблюдается раздражение, покраснение и отечность. Через некоторое время на слизистой образуется белый налет творожистой консистенции. Нередко под пленкой формируются эрозии и язвы, которые кровоточат и воспаляются. При хроническом течении симптомы смазанные, и обостряются лишь в момент рецидивов.
У мужчин симптомы заболевания могут проявляться в виде воспалительных процессов, провоцирующих:
- Баланит. Воспалительное поражение головки полового органа.
- Баланопостит. Патология воспалительного характера, поражающая крайнюю плоть и головку.
- Уретрит. Воспаление уретры.
Характерные симптомы урогенитального кандидоза у мужской половины такие:
- зуд, жжение, дискомфортность в области половых органов;
- раздражение, воспаление, отечность слизистых полового члена;
- усиление зуда во время мочеиспускания или после полового акта;
- неприятный аромат, который может усиливаться после полового контакта;
- творожистый налет белого или желтоватого цвета.
Преимущества МЦ «ЗДОРОВАЯ СЕМЬЯ»
ВРАЧИ С БОЛЬШИМ СТАЖЕМ РАБОТМНОЖЕСТВО ДОВОЛЬНЫХ ПАЦИЕНТОВ ЭКСПЕРТНЫЙ УРОВЕНЬ ОБОРУДОВАНИЯ НИЗКИЕ ЦЕНЫ
Лечение
Лечение заболеваний, которые возникают в организме мужчины и влекут появление мочи белого цвета, возможно с применением целого комплекса препаратов. Чаще всего врачи назначают комплексную комбинированную терапию – актуально внедрение антибиотиков, противовоспалительных средств, противовирусных, антибактериальных, иммуномодуляторов, фито-препаратов.
Особенно фитопрепараты назначаются людям с отеками и тем, у кого изначально существовали проблемы с почками.
Препараты
При пиелонефрите назначают следующие препараты:
- Фурадонин;
- Фурамаг;
- Хемацин;
- Хеликоцин;
- Канефрон.
При цистите назначают препараты:
- Канефрон;
- Монурель;
- Нилоцин;
- Палин;
- Рулид;
- Фурадонин.
При нефрозах лечение актуально с помощью лекарственных средств:
- Фуросемид;
- Этакриновая кислота;
- Гипотиазид;
- Верошпирон.
Против уретрита назначают препараты:
- Офлоксацин;
- Ципрофлоксацин;
- Доксициклин.
Хирургическое лечение
Обычно хирургия при перечисленных заболеваниях не применяется, однако в особенно сложных формах необходимость оперативного вмешательства при возникновении серьезных патологий все же не исключена.
Лечение в домашних условиях (народными средствами)
Заболевания почек обычно лечат травами, если речь идет о домашней терапии. Однако прием препаратов и натуральных составов возможен и вместе – в комплексе.
Травы, которые помогают вылечить заболевания почек:
- лопух;
- толокнянка;
- тысячелетник;
- пустырник;
- шиповник (плоды и листья в высушенном виде).
Также прекрасно влияют на почки арбуз, гранатовый сок. Травы можно использовать в комбинации, делать из них настои. Наставить состав рекомендуется недолго – около двух часов. Каждый день лучше готовить новый настой, поскольку при длительном хранении полезные свойства некоторых трав могут пропадать.
Арбуз прекрасно выводит камни из почек, способствует снятию отечности тканей, в целом укрепляет иммунитет. Это же касается гранатового сока, который помогает избавиться от малокровия, улучшает качество мочеиспускания, укрепляет иммунитет.