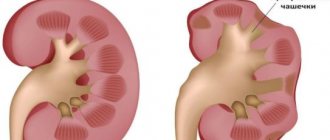
Скрытая угроза
Но почему люди не обращаются к врачам, пока камень полностью не заполнит пространство почки? Дело в том, что коралловидные отложения, несмотря на размер, не вызывают боли и значительного дискомфорта. Поэтому больные не подозревают об их существовании, пока ситуация не станет критической. Вторая причина несвоевременного обращения — образование камней на измененных почках.
Коралловидные отложения образуются на фоне:
- имеющихся нарушений фосфорно-кальциевого обмена;
- альбуминурии — высокой концентрации белка в моче;
- мочеполовых инфекций;
- пиелонефритов;
- генетических почечных нарушений и аномалий;
- патологий сосудов мочевыводящей системы.
Поэтому больные, привыкшие к почечным проблемам, списывают незначительные проявления болезни на имеющиеся заболевания. Разрастание огромных камней приводит к развитию инфекции, нарушению оттока мочи и гибели структур органа. Это доводит больного до клиники, где на УЗИ обнаруживают огромные камни.
Диагностика коралловидных камней в почках
В основе диагностики коралловидного нефролитиаза лежат общие признаки и данных дополнительного исследования. Поэтому коралловидные камни могут быть выявлены на обследовании, например при выполнении рентгенограммы мочевыводящих путей или ультразвукового исследования.
Благодаря УЗИ и рентгену при диагностике в 100% случаев возможно определить размер и контуры почки, тень проекции, размеры коралловидного камня, а также устанавить расширение чашечно-лоханочной системы. Экскреторная урография дает возможность точнее оценить функциональную активность почек, выявив расширение чашечно-лоханочной системы.
Для выявления хронической почечной недостаточности на разных стадиях, уролог:
- изучает образ жизни пациентов;
- собирает сведения об условиях их жизни, предшествующих заболеванию коралловидным нефролитиазом;
- анализирует сложившуюся клиническую картину заболевания;
- оценивает данные и показания, полученные из лаборатории.
Благодаря постоянному совершенствованию врачей-урологов, освоению новых научных методик и смене парка диагностической техники, количество больных, страдающих коралловидным нефролитиазом в терминальной стадии хронической почечной недостаточности, неуклонно сокращается.
При хронической почечной недостаточности у пациентов с коралловидными камнями выявляются белки плазмы — альбумин, трансферрин, кислый гликопротеин. В мочу могут попасть также иммуноглобулины, бета-липопротеины и а2-макроглобулины.
Это говорит о нарушении целостности гломерулярных базальных мембран, обычно не дающим возможности попадать белкам плазмы в мочу. Перемены в работе функциональной активности почек приводят к нарушению углеводного обмена из-за увеличения доли инсулина в крови.
Симптомы коралловидного литиаза
Существует несколько стадий развития камней-кораллов (коралловидного литиаза):
- Скрытая
— проявления заболевания отсутствуют. Могут наблюдаться незначительные боли в пояснице. - Начальная
— присоединяются периодические повышения температуры и давления, жажда, слабость, незначительные отеки лица. - Клиническая
— появляются постоянная боль в пояснице, упадок сил, нарушения мочеиспускания. В моче наблюдаются следы крови и небольшие камешки — отколовшиеся фрагменты коралла. - Гиперазотемическая
— нарастает почечная недостаточность, появляются отеки, поднимается температура, наблюдаются скачки АД. При присоединении пиелонефрита в моче обнаруживается гной, а в крови повышаются лейкоциты и ускоряется СОЭ. Расширение лоханок приводит к гидронефрозу — скоплению урины внутри почки. Возникает острая задержка мочи, требующая срочной госпитализации.
Перкутанная нефролитотомия в лечении коралловидных камней почек К3-К4
Меринов Д.С, Артемов А.В., Епишов В.А., Арустамов Л.Д., Гурбанов Ш.Ш., Фатихов Р.Р.
Развитие эндоскопической урологии и совершенствование эндоскопического инструментария привело значительному уменьшению (в 10–15 раз) роли традиционных открытых оперативных вмешательств у пациентов, страдающих коралловидным нефролитиазом [1]. В рекомендациях Европейской ассоциации урологов сказано, что открытая операция по удалению камней применяется как исключительное вмешательство при удалении коралловидных камней очень большого размера. В развитых странах в настоящее время открытые оперативные вмешательства по поводу мочекаменной болезни выполняются примерно у 1,5% пациентов [2].
В настоящее время, по данным большинства отечественных и зарубежных авторов, эффективность перкутанной нефролитотомии (ПНЛ) у пациентов с коралловидными камнями почек варьирует от 55 до 98% [2-4]. Следует подчеркнуть, что в некоторых работах отмечена следующая зависимость – чем больше размеры камня и сложнее его конфигурация, тем чаще требуется выполнение повторных и дополнительных оперативных вмешательств у этой категории больных [5]. В статье CROES PCNL Study group, основанной на анализе результатов лечения большой группы больных, был сделан вывод о том, что эффективность ПНЛ при полных коралловидных камнях почек при выполнении 1-2 доступов не превышает 50% [6]. Однако в других работах публикуются результаты с показателем эффективности 70-83% [3,4]. При выполнении мульти-ПНЛ некоторые авторы указывают результаты на уровне 8389%, отмечая наличие прямой зависимости между количеством кровотечений, гнойно-воспалительных осложнений и количеством выполненных доступов [6-9].
Таким образом, вопрос об изучении эффективности и целесообразности выполнения двух и более перкутанных доступов для достижения оптимальных результатов у пациентов с полными коралловидными камнями почек остается крайне актуальным. В данной статье мы обобщили свой опыт выполнения ПНЛ у пациентов, страдающих полными коралловидными камнями почек.
МАТЕРИАЛЫ И МЕТОДЫ
За последние 6 лет в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина нами было пролечено 938 пациентов, у которых были выявлены коралловидные камни почек К3-К4 стадии по классификации, разработанной в НИИ урологии в 1983 году [10]. Основные характеристики пациентов представлены в таблице 1.
Таблица 1. Основные характеристики пациентов, включенных в исследование (n=938)
| Признак | Значение |
| Возраст, лет М (25;75%) | 57 (36; 69) |
| Наличие сопутствующих заболеваний, % | 594 (63,3%) |
| Размер камня, мм М (25;75%) | 58 (42;78) |
| Объем камня, мм3 М (25;75%) | 693,9 (381,3; 1223,4) |
| Коралловидный камень К3 стадии, % | 634 (67,6%) |
| Коралловидный камень К4 стадии, % | 304 (32,4%) |
| Рецидивные камни, % | 397 (42,3%) |
| Наличие бактериурии, % | 627 (66,8%) |
| Наличие расширения ЧЛС, % | 482 (51,4%) |
| Дефицит секреторной функции почки на стороне операции, % | 43 (32; 66) |
Все пациенты были обследованы на предоперационном периоде по общепринятому алгоритму у данной категории больных. Медиана возраста составила 57 (36; 69) лет. У 63,3% больных данной группы имелись сопутствующие заболевания. Медиана размера камня составила 58 (42; 78) мм и медиана объема камня – 694 (381; 1223) мм3. Максимальный размер и объем камня рассчитывался по результатам компьютерной томографии, выполненной в нативной фазе. Исходя из классификации коралловидного нефролитиаза мы наблюдали 634 (67,6%) больных, у которых был диагностированы камни К3 стадии и 304 (32,4%) – с коралловидными камнями К4 стадии. Рецидивный нефролитиаз был выявлен у 397 (42,3%) пациентов, при этом у подавляющего большинства этих больных, а именно, у 331 (83,4%) в анамнезе были выполнены открытые оперативные вмешательства по поводу мочекаменной болезни и ее осложнений. У 627 (66,8%) больных по данным бактериологического исследования мочи был выявлен рост микрофлоры, что требовало проведения антибактериальной терапии на дооперационном этапе. По данным ультразвукового исследования почек у 482 (51,4%) больных, включенных в исследование, имелись признаки нарушения уродинамики верхних мочевых путей, однако следует отметить, что у подавляющего большинства (87,3%) пациентов было выявлено только минимальное расширение чашечек. По данным динамической нефросцинтиграфии у всех больных с коралловидными камнями 3-4 стадии имелись нарушения секреторной и экскреторной функции почки. При этом медиана дефицита секреторной функции составила 43% (32; 66).
Все операции ПНЛ были выполнены под эндотрахеальным наркозом в положении больного на животе. Доступы к чашечно-лоханочной системе почки осуществлялись под сочетанным ультразвуковым и рентгеноскопическим контролем с предварительной установкой мочеточникового катетера. Пункционные доступы к камню и их количество планировались на дооперационном этапе. При планировании выполнить мульти-ПНЛ последовательно создавалось несколько доступов к чашечно-лоханочной системе в самом начале оперативного вмешательства с оставлением струн-проводиков. Бужирование основного пункционного канала выполнялось при помощи телескопических Alken до 24-26 Ch. В ряде наблюдений для создания дополнительных доступов мы использовали мини-нефроскоп, при этом пункционный ход был бужирован при помощи специально предназначенных бужей для данного инструмента до 14,5-15,5 Ch. Для дезинтеграции конкрементов нами использовался ультразвуковой литотриптер «LithoClast Master» с одновременной лапаксией фрагментов. Оперативное вмешательство завершалось установкой нефростомического дренажа №10-20 Ch. В послеоперационном периоде для определения резидуальных фрагментов выполнялись ультразвуковое исследование, обзорная урография и, по показаниям, компьютерная томография. Клинически значимыми считались резидуальные фрагменты размерами более 5мм.
РЕЗУЛЬТАТЫ
В клинике НИИ урологии интервенционной радиологии им. Н.А. Лопаткина в период с 2010 по 2015 гг. было выполнено 2 456 перкутанных нефролитотомий у пациентов по поводу мочекаменной болезни. У 938 больных на дооперационном этапе были выявлены коралловидные камни почек К3-К4 стадии. Из них 451 (48,2%) оперативных вмешательств были выполнены по методике мульти-ПНЛ (рис. 1). Отмечена положительная динамика, свидетельствующая об увеличении количества пролеченных больных с коралловидными камнями почек К3К4 стадии и количества выполненных мульти-ПНЛ у данной категории больных.
Рис. 1. Динамика выпонения мульти-ПНЛ у больных с камнями К3-К4 стадии
В таблице 2 представлены данные о количестве выполненных доступов при оперативном вмешательстве у пациентов с коралловидными камнями К3-К4 стадии. Так, один доступ был выполнен у 487 больных, что составило 51,8%. ПНЛ из двух доступов была осуществлен у 371 (39,6%) пациента. 64 (6,9%) и 14 (1,5%) больным в процессе оперативного вмешательства потребовалось выполнения трех и четырех доступов. Двум пациентам ПНЛ была выполнена из пяти пункционных доступов.
Таблица 2. Распределение больных в зависимости от количества пункционных доступов (n=938)
| Количество доступов | Абсолютное число (n) | Относительное число (%) | ||
| 1 доступ | 487 | 51,8 | ||
| 2 доступа | 371 | 451 | 39,6 | 48,2 |
| 3 доступа | 64 | 6,9 | ||
| 4 доступа | 14 | 1,5 | ||
| 5 доступов | 2 | 0,2 | ||
Следует отметить, что в подавляющем большинстве наблюдений, а именно в 78% наблюдениях (352 из 451), для создания дополнительного доступа к камню нами был использован набор для мини-перкутанной хирургии с тубусами 14,5 Ch и 15,5 Ch.
Основные результаты и показатели эффективности оперативных вмешательств в виде монои мультиПНЛ приведены в таблице 3.
Таблица 3. Эффективность монои мульти-ПНЛ у пациентов с коралловидными камнями К3-К4 стадии (n=938)
| Эффективность, % | Моно-ПНЛ (n=487) | Мульти-ПНЛ (n=451) | ПНЛ из 2-х доступов (n=371) | ПНЛ из 3-х доступов (n=64) | ПНЛ из 4-х доступов (n=14) | ПНЛ из 5-ти доступов (n=2) |
| Эффективность, % | 53,6 | 83,8* | 79,6 | 87,7 | 89,1 | 50 |
| Длительность операции, мин. | 74,2±29,9 | 92,7±34,5* | 85,7±26,9 | 116,6±28,7 | 144,0±12,2 | 177,7±15,3 |
| Время рентгеноскопии, сек. | 126,6 (108;201) | 385,1(296;772)* | 184,3 (154;306) | 346,7 (311;617) | 501,3 (456;703) | 708 (648;812) |
| Койко-дни после операции, сут. | 6,6 (5,4;8,7) | 10,2 (8,6;12,3)* | 8,3 (6,9;11,6) | 9,7 (8,3;12,6) | 10,1 (8,3;13,5) | 16,5 (10;23) |
| Количество осложнений, n, (%) | 99 (20,3) | 115 (25,5)* | 94 (25,3) | 14 (21,9) | 5 (35,7) | 2 (100) |
Примечание: * р≤0,05
Частота полного избавления от камня в нашем исследовании существенно варьировала. Эффективность моно-ПНЛ у пациентов с коралловидными камнями К3-К4 стадии составила 53,6% и при выполнении мульти-ПНЛ – 83,8% (р≤0,05).
Средняя продолжительность операции в общей группе составила 86,2±38,9 минут и увеличивалась в зависимости от количества выполненных пункционных доступов: 74,2±29,9 минут при выполнении одного доступа она, 85,7±26,9 минут – при выполнении двух доступов, 116,6±28,7 минут – при выполнении трех доступов, 144,0±12,2 минут – при выполнении 4-х. Длительность мульти-ПНЛ при 5-ти доступах составила 177,7±15,3 минут соответственно.
Медиана времени рентгеноскопии в общей группе составила 266 (184;584) секунд. При выполнении ПНЛ из монодоступа медиана времени рентгеноскопии была равна 126,6 (108;201) секунд, при мультиПНЛ 385,1 (296;772) секунд ( ≤0,05), и существенно отличалась в зависимости от количества создаваемых доступов и используемого диаметра инструмента. На создание 2-х доступов требовалось 184,3 (154;306) секунд, 3-х доступов – 346,7 (311;617) секунд, 4-х доступов – 501,3 (456;703) секунд и 708 (648;812) секунд при выполнении ПНЛ из 5-ти доступов.
Одним из показателей эффективности и безопасности в раннем послеоперационном периоде является длительность пребывания больного в стационаре после выполнения оперативного вмешательства. Так медиана койко-дня для ПНЛ из одного доступа в нашем исследовании составила 6,6 (5,4; 8,7) суток. В группе мульти-ПНЛ данный показатель составил 10,2 (8,6;12,3) суток (р≤0,05). При этом с увеличением количества доступов отмечена тенденция и к увеличению продолжительности сроков госпитализации (в среднем от 8,3 до 16,5 суток).
Осложнения в интраоперационном и раннем послеоперационном периоде мы отметили у 99 (20,3%) больных при выполнении одного доступа во время операции и у 115 (25,5%) пациентов при выполнении нескольких доступов к камню (р≤0,05). В группе пациентов, у которых операция была выполнена из двух доступов, общий уровень осложнений составил 25,3% (94 больных). При создании 3-х и 4-х доступов осложнения развились у 14 (21,9%) и 5 (35,7%) больных.
Характер осложнений у пациентов с коралловидными камнями почек К3-К4 стадии наглядно представлен в таблице 4.
Таблица 4. Характер осложнений при ПНЛ у пациентов с коралловидными камнями почек К3-К4 стадии (n=938)
| Эффективность, % | Моно-ПНЛ (n=487) | Мульти-ПНЛ (n=451) | ПНЛ из 2-х доступов (n=371) | ПНЛ из 3-х доступов (n=64) | ПНЛ из 4-х доступов (n=14) | ПНЛ из 5-ти доступов (n=2) |
| Атака пиелонефрита, n (%) | 92 (18,9) | 93 (20,6) | 75 (20,2) | 14 (21,9) | 3 (21,3) | 1 (50) |
| Кровотечение, n (%) | 46 (9,5) | 54 (11,9) | 45 (12,2) | 6 (9,4) | 2 (14,2) | 1 (50) |
| Обострение ХПН, n (%) | 0 | 3 (0,7) | 0 | 1 (1,6) | 1 (7,1) | 1 (50) |
| Ранение плевры, n (%) | 1 (0,2) | 5 (1,1) | 2 (0,5) | 2 (3,2) | 1 (7,1) | 0 |
Примечание: р≥0,05
Наиболее частым осложнением в послеоперационном периоде было обострение хронического пиелонефрита разной степени выраженности, которое было отмечено у 92 (18,9%) и 93 (20,6%) больных после операции моно-ПНЛ и мульти-ПНЛ. Нами не отмечено увеличения количества гнойно-септических осложнений при выполнении двух и более доступов у данной категории больных (р≥0,05).
Кровотечение во время и в раннем послеоперационном периоде в нашем исследовании было отмечено у 46 (9,5%) больных, которым операция выполнялась из одного доступа и у 54 (11,9%) больных, которым потребовалось удаление камня при помощи двух и более доступов в чашечно-лоханочную систему (р≥0,05).
Осложнения со стороны органов грудной клетки в виде пневмои уроторакса мы наблюдали у 1 (0,2%) пациента поле удаления камня из одного доступа и у 5 (1,1%) больных, которым требовалось создание нескольких перкутанных трактов. Ранения органов брюшной полости мы не отметили ни у одного пациента.
С целью купирования различных по характеру осложнений нами были выполнены дополнительные вмешательства и процедуры, основные из которых представлены в таблице 5.
Таблица 5. Вмешательства и процедуры, направленные на купирование осложнений (n=938)
| Вмешательства и процедуры | Моно-ПНЛ (n=487) | Мульти-ПНЛ (n=451) | ПНЛ из 2-х доступов (n=371) | ПНЛ из 3-х доступов (n=64) | ПНЛ из 4-х доступов (n=14) | ПНЛ из 5-ти доступов (n=2) |
| Ревизия почки, n (%) | 0 | 1 (0,2) | 0 | 1 (1,6) | 0 | 0 |
| Нефрэктомия, n (%) | 0 | 1 (0,2) | 0 | 1 (1,6) | 0 | 0 |
| Эмболизация, n (%) | 1 (0,2) | 3 (0,6) | 2 (0,5) | 1 (1,6) | 0 | 0 |
| Гемотрансфузия, n (%) | 25 (5,1) | 26 (5,8) | 19 (5,1) | 5 (7,8) | 1 (7,1) | 1 (50) |
| Эфферентные методы детоксикации, n (%) | 88 (18,1) | 88 (19,5) | 70 (18,8) | 14 (21,8) | 3 (21,3) | 1 (50) |
| Гемодиализ, n (%) | 0 | 1 (0,2) | 0 | 0 | 0 | 1 (50) |
В нашем исследовании выполнение экстренной ревизии почки и ее удаление потребовалось только одному пациенту, у которого на третьи сутки после мульти-перкутанной нефролитотомии было отмечено повторное кровотечение и, в силу анатомических особенностей кровоснабжения почки, купировать данное осложнение не представлялось возможным другими методами, имеющимися в клинике, в том числе и эндоваскулярных.
В раннем послеоперационном периоде потребовалось переливание компонентов крови 25 (5,1%) и 26 (5,8%) больным после монои мульти-ПНЛ соответственно (р≥0,05).
Для купирования воспалительных осложнений 88 (18,1%) и 88 (19,5%) пациентам из групп монои мульти-ПНЛ соответственно были проведены экстракорпоральные методы детоксикации в виде лазерного облучения крови и плазмофереза (р≥0,05).
В связи с развитием острой почечной недостаточности в раннем послеоперационном периоде после удаления камня из 5 доступов 1 пациенту потребовалось выполнение гемодиализа.
ОБСУЖДЕНИЕ
За последние несколько лет в России отмечается увеличение количества центров, которые выполняют высокотехнологичные эндоскопические вмешательства у больных с коралловидным нефролитиазом, что приводит к снижению доли открытых операций. При этом следует отметить, что в период с 2010 по 2015 гг. нами отмечен значительный рост обращаемости больных со сложными формами нефролитиаза из различных регионов Российской Федерации в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина. Так за последние 6 лет в нашем институте отмечено увеличение количества больных с коралловидными камнями К3-К4 стадии на 359% и, соответственно, увеличение количества мультиперкутанных вмешательств с 10 до 167, т.е. на 1670%.
Анализируя собственные результаты перкутанных вмешательств, нами отмечено увеличение процента полного удаления коралловидного камня при создании двух и более доступов, а именно с 53,6% до 83,8%. В других работах отечественных и зарубежных коллег данный показатель сопоставим с нашими [11-14]. Очевиден и тот факт, что с увеличением количества создаваемых доступов увеличивается и время оперативного вмешательства и время рентгеноскопии.
При анализе осложнений интраи раннего послеоперационного периодов в группах пациентов, которым выполнялась ПНЛ из монои мультодоступов нами отмечено увеличение количества осложнений, а именно с 20,3% до 25,5%. Наиболее часто встречающимся осложнением являлось обострение хронического пиелонефрита. Известно, что одной из причин развития гнойно-септических осложнений является адекватность дренирования почки после удаления камня. При анализе литературных данных мы столкнулись с разными подходами в методах дренирования почек на этапе завершения ПНЛ. Так одни авторы во время выполнения мульти-ПНЛ указывают на необходимость дренирования почки одной нефростомой без установления дополнительных нефрои каликостом в случаях отсутствия признаков кровотечения из дополнительных доступов [13]. В других работах авторы заканчивают оперативное вмешательство установкой нескольких нефростом и каликостом, обычно равное количеству создаваемых доступов к камню [14]. В нашей работе, при создании нескольких доступов к чашечно-лоханочной системе мы заканчивали оперативное вмешательство, устанавливая несколько нефростом или каликостом. При использовании мининефроскопа через дополнительные пункционные доступы на этапе решения вопроса о необходимости установки каликостом, мы ориентировались на степень бактериурии в предоперационном периоде, степень выраженности кровотечения и интенсивности окрашивания мочи кровью по основной нефростоме на этапе завершения операции. В случаях, когда нам приходилось выполнять бужирование или другие корректирующие вмешательства на шейки чашечек мы всегда устанавливали несколько нефростомических дренажей, поскольку, по нашему мнению, во время удаления полного коралловидного камня имеются несколько взаимосвязанных между собой факторов, влияющих на развитие осложнений в послеоперационном периоде. К таковым факторам относятся: размер и химический состав камня, наличие и степень бактериурии, выраженность дефицита секреторной функции почки, длительность оперативного вмешательства, аккуратность работы хирурга, степень интраопреационной кровопотери и, конечно же, анатомические особенности чашечно-лоханочной системы.
Для купирования инфекционных осложнений проводилась комплексная антибактериальная, противовоспалительная, инфузионная, симптоматическая терапия. При этом выбор антибактериальной терапии основывался на результатах бактериологического анализа мочи с определением чувствительности к антибактериальным препаратам, взятом на догоспитальном этапе. Однако наряду с проводимой комплексной терапией 18,1% пациентом из группы моно-ПНЛ и 19,5% больным из группы мульти-ПНЛ потребовалось выполнение дополнительных методов детоксикации в раннем послеоперационном периоде. При этом нами не отмечено статистически значимой разницы по количеству выполненных эфферентных методов детоксикации (лазерное облучение крови, гемофильтрация) между подгруппами пациентов в зависимости от количества созданных доступов (p≥0,05).
Одним из грозных осложнений в перкутанной хирургии является кровотечение, как во время выполнения оперативного вмешательства, так и в раннем послеоперационном периоде. В литературе имеется двоякое мнение по поводу частоты кровотечений в зависимости от количества создаваемых доступов. Так, одни авторы указывают на то, что количество доступов не влияет на процент геморрагических осложнений [13,15], другие доказывают, что процент кровотечений и потребность в гемотрансфузиях значительно возрастают при выполнении мульти-ПНЛ [16]. В нашей работе процент геморрагических осложнений составил 9,5% при выполнении моно-ПНЛ и 11,9% – при выполнении мульти-ПНЛ, (р≥0,05). Так же нами не получено статистически значимой разницы между группами пациентов по таким показателям, как потребность в выполнении ревизии почки (p≥0,05), экстренной нефрэктомии (p≥0,05) и эмболизации почечных сосудов (p≥0,05). Однако в данной работе мы не проводили сравнительного анализа между подгруппами пациентов, которым дополнительные доступы создавались при помощи мининефроскопа.
Также одним из грозных осложнений является ранение париетальной плевры и легочной ткани. В нашем исследовании данное осложнение мы наблюдали у одного (0,2%) больного из группы моно-ПНЛ и у 5 (1,1%) пациентов из группы мульти-ПНЛ. При этом все эти осложнения были отмечены при выполнении доступов к чашечнолоханочной системе через верхнюю группу чашечек. Подчеркнем, что вовремя диагностированное данное осложнение и своевременное дренирование плевральной полости позволяет избежать гнойно-воспалительных осложнений со стороны дыхательных путей.
ВЫВОДЫ
1. Перкутанная нефролитотомия с созданием нескольких доступов к чашечно-лоханочной системе почки позволяет существенно повысить эффективность данного метода лечения у больных с коралловидным нефролитиазом в стадии К3-К4. Клиническая эффективность моно-ПНЛ и мульти-ПНЛ равны 53,6% и 83,8% соответственно.
2. С увеличением количества доступов, создаваемых во время оперативного вмешательства, отмечается увеличение времени проведения самой операции, существенно увеличивается лучевая нагрузка на пациента и на медицинский персонал, работающий в рентген-операционной, увеличивается общее количество осложнений, что в свою очередь приводит к более продолжительному периоду госпитализации пациента.
3. Создание дополнительных доступов к чашечно-лоханочной системе приводит к увеличению общего количества интраи послеоперационных осложнений, однако, нами не отмечено статистически значимых различий между группами моно-ПНЛ и мульти-ПНЛ по таким грозным осложнениям, как: атака пиелонефрита, интраи раннее послеоперационное кровотечение, ранение плевральной полости и обострение хронической почечной недостаточности. Оптимальное количество доступов за одно оперативное вмешательство не должно превышать трех.
ЛИТЕРАТУРА
1. Меринов Д.С., Павлов Д.А., Гурбанов Ш.Ш., Фатихов Р.Р., Епишов В.А., Артемов А.В., Швангирадзе И.А. Наш 5-летний опыт выполнения перкутанной нефролитотомии у пациентов с крупными и коралловидными камнями почек. Экспериментальная и клиническая урология. 2014;(2):54-60
2. Turk C., Knoll T., Petrik A., Sarica K., Straub M., Seitz C. Guidelines of urolithiasis. European Urological Association, 2014. URL: https://uroweb.org/guideline/urolithiasis/#3.
3. Akman T, Sari E, Binbay M, Yuruk E, Tepeler A, Kaba M, Muslumanoglu AY, Tefekli A. Com- parison of outcomes after percutaneous nephrolithotomy of staghorn calculi in those with single and multiple accesses. J Endourol 2010;24(6):955-960.
4. Wang Y, Hou Y, Jiang F, Wang Y, Wang C. Percutaneous nephrolithotomy for staghorn stones in patients with solitary kidney in prone position or in completely supine position: a single-center experience. Int Braz J Urol 2012; 38(6):788-794.
5. Cho HJ, Lee JY, Kim SW, Hwang TK, Hong SH. Percutaneous nephrolithotomy for complex renal calculi: is multi-tract approach ok? Can J Urol 2012;19(4):6360-6365.
6.Opondo D, Tefekli A, Esen T, Labate G, Sangam K, De Lisa A, Shah H, de la Rosette J. Impact of case volumes on the outcomes of percutaneous nephrolithotomy. CROES PCNL study group. Eur Urol 2012;62(6):1181-1187.
7.Aron M, Yadav R, Goel R, Kolla SB, Gautam G, Hemal AK, Gupta NP. Multi-tract percutaneous nephrolithotomy for large complete staghorn calculi. Urol Int 2005;75(4):327-32.
8. Singla M, Srivastava A, Kapoor R, Gupta N, Ansari MS, Dubey D, Kumar A. Aggressive ap- proach to staghorn calculi-safety and efficacy of multiple tracts percutaneous nephrolithotomy. Urology 2008;71(6):1039-1042.
9. El-Hahas AR, Shoker AA, El-Assmy AM, Mohsen T, Shoma AM, Eraky I, El-Kenawy MR. Postpercu- taneous nephrolithotomy extensive hemorrhage: a study of risk factors. J Urol 2007;177:576- 574.
10. Акулин С.М. Осложнения оперативных вмешательств при лечении больных коралловидным нефролитиазом (лечения и профилактика): Автореф. дис. … канд. мед. наук. Москва, 2010. 29 с.
11. Мазуренко Д.А., Живов А.В., Берников Е.В., Кадыров З.А., Ягудаев Д.М., Енгай В.А., Сравнение лазерной (ho:yag) и пневматической литотрипсии при перкутанной нефролитомии крупных и коралловидных камней почек высокой плотности. Лазерная медицина 2015;19(2):27-29
12. De la Rosette J, Assimos D, Desai M, Gutierrez J, Lingeman J, Scarpa R, Tefekli A. ?e clinical re- search office of the endourological society percutaneous nephrolithotomy Global study: indications, complications, and outcomes in 5803 patients. J Endourol 2011;25(1):11-17.
13. Мазуренко Д.А., Живов А.В., Берников Е.В., Кадыров З.А., Абдуллин И.И., Нерсесян Л.А Стратегия «fast-track» послеоперационного ведения пациентов после перкутанной нефроли- тотомии. Экспериментальная и клиническая урология 2016;(1):36-42.
14. Abdelhafez MF, Amend B, Bedke J, Kruck S, Nagele U, Stenzl A, Schilling D. Minimally invasive percutaneous nephrolithotomy: a comparative study of the management of small and large renal stones. Urology 2013;81(2):241-245.
15. De Cógáin MR, Krambeck AE. Advances in tubeless percutaneous nephrolithotomy and patient selection: an update. Curr Urol Rep 201314(2):130-137.
16. Ganpule AP, Desai M. Management of the staghorn calculus: multiple-tract versus single-tract percutaneous nephrolithotomy. Curr Opin Urol 2008;18(2):220-223.
Журнал «Экспериментальная и клиническая урология» Выпуск № 3 за 2016 год
Тематики и теги
Мочекаменная болезнь
Журнал
Журнал «Экспериментальная и клиническая урология» Выпуск №3 за 2016 год
Комментарии
Для отправки комментариев необходимо войти или зарегистрироваться
Лечение коралловидных камней
Удаление камней проводится хирургическим путем при помощи контактной литотрипсии. В полость почки под контролем видеокамеры вводят инструмент, который дробит отложения с помощью лазера или ультразвука. Осколки вынимаются, а мелкие фрагменты и песок выходят с током мочи через установленный катетер. Некоторые камни удается раздробить бесконтактным методом при воздействии ударных волн через кожу.
Для устранения инфекции назначают антибиотики и противовоспалительные средства. После лечения рекомендуется диета, препятствующая отложению новых камней. Блюда готовятся без соли. Из меню исключаются:
- соленые, копченые, острые блюда, сыры, консервы;
- бобовые, шоколад, какао, алкоголь, кофе;
- грибы, щавель и блюда из них;
- наваристые бульоны;
- тугоплавкие жиры.
Ограничиваются яйца, творог, белый хлеб, макароны, рис. Разрешены блюда на пару, нежирный бульон, отварные овощи, фрукты, каши. Полезны овощные отвары, травяные чаи.
4.Лечение
Сегодня разработаны и с успехом применяются многие подходы, методы, конкретные техники лечения коралловидного нефролитиаза. При некоторых вариантах химического состава камней, – например, с преобладанием уратов, т.е. солей мочевой кислоты, – есть определенные шансы обойтись консервативным лечением, постепенно «растворив» конкремент. В любом случае для лечения и/или профилактики инфекционно-воспалительных обострений назначают специально подбираемые (по результатам бактериологического анализа) антибиотики. Однако значительно более эффективным и перспективным направлением является мало- и миниинвазивная хирургия (напр., чрескожная пункционная нефролитотрипсия, дистанционная ударно-волновая литотрипсия, чрескожная перкутанная нефролитотрипсия и т.д.), направленная на дробление и удаление камней из почки. Общими принципами, которые соблюдаются до последней возможности, являются избегание открытого полостного вмешательства, выбор органосохраняющих методов и максимальная стабилизация почечных функций в постоперационном периоде. Безусловно, запущенные, поздно диагностированные, необратимые морфологические изменения таких шансов не оставляют, однако на сегодняшний день наличие внутри почки коралловидного камня, даже достаточно крупного, уже отнюдь не является абсолютным показанием к удалению всего органа. С развитием медицинской науки и практики эффективность лечения коралловидного нефролитиаза продолжает возрастать с одновременным снижением инвазивности вмешательства.
Дальнейшие действия
Коралловидные камни в почках предотвращаются активной профилактикой болезни под наблюдением уролога. Врач-уролог, проводя динамические наблюдения, сможет выявить опасную тенденцию к появлению камней, например обнаружить признаки изменения рН мочи, гипероксалурию, гиперкалышемию и т. д. и назначить курс корригирующей инфузионной терапии.
Также пациенту желательно следовать простым правилам: употреблять меньше поваренной соли и жиров, отказаться от кофе, шоколада, сладостей, жареных и острых блюд. Жидкости надо пить много, не менее двух литров в сутки.