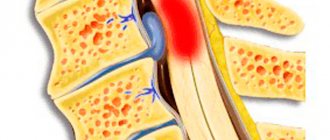
МИЕЛИТ
(
myelitis
; греч. myelos костный мозг + -itis) — воспаление спинного мозга, обычно захватывающее большую часть его поперечника с поражением как серого, так и белого вещества. Воспаление, ограниченное несколькими сегментами, обозначается как поперечный М. При рассеянном (диссеминированном) М. очаги поражения локализуются на нескольких уровнях спинного мозга. Особым вариантом М. является подострый некротический М., описанный Фуа и Алажуанином (Ch. Foix, Th. Alajouanine) в 1926 г.
Этиология
В большинстве случаев причину изолированного воспаления спинного мозга выяснить не удается. М., возникающий в рамках острого или подострого рассеянного энцефаломиелита (см.), может быть обусловлен нейротропных вирусом; рассеянный М., при к-ром поражение ограничивается только спинным мозгом, представляет большую редкость. При энцефаломиелитах, осложняющих мононуклеоз, опоясывающий лишай, лептоспироз, тифы и бруцеллез, следует предполагать проникновение в нервную ткань специфического возбудителя. Энцефаломиелит может возникнуть также при кори, свинке и ветряной оспе. Неврол, осложнения, наблюдаемые в первые дни болезни, связаны с прямым вирусным поражением мозга, а осложнения, развивающиеся через 10—14 дней, носят аллергический характер. Аллергический характер имеет и рассеянный энцефаломиелит, вызванный антирабической и противооспенной вакцинацией. Сифилитический М. встречается крайне редко. Бактериальные М. могут возникать при менингококковом и других гнойных менингитах, при остеомиелите позвоночника и проникающих ранениях его (травматический М.). Возможен и гематогенный занос гноеродной инфекции в спинной мозг. Острое поражение поперечника спинного мозга иногда может быть первым проявлением рассеянного склероза (см.). Причиной подострого некротического М. служит либо тромбофлебит спинальных вен, либо врожденная аномалия венозных сосудов спинного мозга.
Миелит — описание заболевания
Возбудитель или/и его токсины проникают в спинной мозг и провоцируют в последнем воспаление. При этом поражаются тела и отростки нервных клеток, могут повреждаться оболочки, нервные стволы и корешки.
В неврологии различают несколько видов миелита спинного мозга, каждый из которых обладает своей симптоматикой, остротой проявлений и прогнозом.
Так, например, оптиконевромиелит (оптикомиелит, болезнь (синдром) Девика) нетипичен для детского возраста, а если и развивается у детей, то, в отличие от взрослых, носит безрецидивный однофазный характер, а также имеет благоприятный прогноз.
С другой стороны, до массовой вакцинации у детей, гораздо чаще, чем у взрослых, встречалась такая патология, как полиомиелит, провоцируемая особым вирусом и имеющая высокую вероятность летального исхода и инвалидности.
Существенную роль в развитии вторичной миелитной патологии у детей играют распространенные в этом возрасте болезни: корь, коклюш, ветрянка и прочие.
Советуем изучить — Степени сколиоза
Патологическая анатомия
Чаще всего воспалительный процесс при М. локализуется в грудном отделе спинного мозга. При осмотре пораженный участок мозга отечен, гиперемирован, а в наиболее тяжелых случаях отмечается его размягчение — миеломаляция. Микроскопическое исследование выявляет воспалительную инфильтрацию мягкой мозговой оболочки. Мозговая ткань инфильтрирована лимфоидными клетками, отечна, отмечаются изменения нервных волокон и нервных клеток разной степени и даже их гибель. Сосуды пораженной зоны тромбированы, наблюдаются периваскулярные инфильтраты. При гнойной инфекции из очага поражения может быть выделен возбудитель. В случаях диссеминированных энцефаломиелитов в патоморфол, картине доминирует демиелинизирующий процесс, по-видимому, аллергической природы. В более поздних стадиях на уровне поражения формируется соединительнотканный и глиальный рубец. При подостром некротическом М. на вскрытии находят обширные очаги некроза, полости и нередко тромбоз поверхностных и глубоких вен спинного мозга.
Клиническая картина
М. возникает остро или подостро, нередко на фоне общеинфекционных симптомов (лихорадка, недомогание, ознобы). Появляются боли в спине, иррадиирующие в области, соответствующие зонам иннервации пораженных корешков; в этих же зонах могут возникать и парестезии. Вслед, за болевым синдромом ниже уровня спинального поражения развиваются параличи (см. Параличи, парезы), проводниковые нарушения чувствительности и тазовые расстройства. В остром периоде независимо от уровня поражения параличи носят вялый характер: тонус в парализованных конечностях снижен, рефлексы вызываются с трудом либо отсутствуют. Однако уже в ранних стадиях болезни обнаруживаются: обычно симптом Бабинского (см. Бабинского рефлекс) или другие пирамидные рефлексы. При М. шейной, и грудной локализации через несколько дней вялые парезы постепенно трансформируются в спастические. Как правило, страдает трофика тканей, в результате чего быстро развиваются пролежни (см.). В тяжелых случаях М. осложняется септикопиемией (см. Сепсис). Входными воротами суперинфекции служат в первую очередь пролежни и мочевыводящие пути; в цереброспинальной жидкости обычно отмечается повышенное содержание белка и плеоцитоз — нейтрофильный при пиогенной инфекции и лимфоцитарный в случаях вирусной или: аллергической природы болезни. Проба Квеккенштедта (см. Ликвородинамические пробы) обычно обнаруживает нормальную проходимость субарахноидального пространства; лишь изредка выявляется блок, обусловленный либо резким отеком спинного мозга (отечный, псевдотуморозный М.), либо спаечным процессом. Течение заболевания может быть различным. В благоприятных случаях по миновании острого периода процесс стабилизируется, а в, дальнейшем спинальная симптоматика в той или иной степени регрессирует. У части больных пожизненно сохраняется картина поперечного поражения спинного мозга. В наиболее злокачественных случаях наблюдается восходящее прогрессирование М., при к-ром воспаление может распространиться на ствол мозга; примером может быть подострый некротический М. Заболевание чаще наблюдается у людей пожилого возраста. Клин, картина характеризуется нарастающим спастико-атрофическим парезом ног, вариабельными расстройствами чувствительности и тазовыми нарушениями. Поражение нижних отделов спинного мозга и конского хвоста может нарастать в течение нескольких лет, постепенно распространяясь вверх. В цереброспинальной жидкости повышено содержание белка.
Классификация
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Советуем изучить — Причины и сроки выдачи больничного листа при остеохондрозе
Известно несколько разновидностей миелита, отличающихся симптоматикой, степенью выраженности и прогнозом. По выраженности симптоматики выделяют:
- Острый поперечный миелит;
- Подострый;
- Хронический.
В зависимости от локализации поражения различают миелит:
- Ограниченный, или очаговый – развивается на отдельных участках;
- Диссеминированный, или рассеянный, или многоочаговый – поражает несколько участков;
- Поперечный – распространяется на несколько близлежащих сегментов;
- Диффузный, или распространенный – затрагивает весь мозг.
В зависимости от причины миелит бывает:
- Инфекционным (вирусным или бактериальным) – развивается при попадании в организм инфекции;
- Травматическим – причиняется травмой;
- Токсическим – провоцируется ядовитыми веществами;
- Поствакцинальным – уникальная форма, которая проявляется после прививки;
- Лучевым – вызывается радиотерапией;
- Идиопатическим – причину установить не удается.
Инфекционный миелит в свою очередь делят на:
- Первичный – развивается под воздействием вирусов, выборочно поражающих нервные клетки;
- Вторичный – причиняется другими инфекциями (корью, скарлатиной, сифилисом, ангиной, рожей, пневмонией, сепсисом).
Отдельной формой болезни является оптикомиелит. В этом случае, кроме характерных признаков, наблюдается ухудшение зрения и даже его потеря.
Диагноз
Диагноз ставят на основании наличия общеинфекционных симптомов, сочетающихся с развитием острого поражения спинного мозга. Наибольшие трудности представляет дифференцирование поперечного М. от эпидурита (см. Пахименингит), т. к. клиническая картина их сходна. Решающую роль играет миелография (см.), обнаруживающая в случае эпидурального абсцесса ту или иную степень блокады подпаутинное пространства. В сомнительных случаях показана ламинэктомия (см.) для исключения эпидурального абсцесса, слишком позднее удаление к-рого чревато необратимым поражением спинного мозга. Сходную с М. картину могут давать злокачественные опухоли эпидурального пространства и спинальный инсульт (см. Спинной мозг). Апоплектиформное поражение спинного мозга, обусловленное метастазом опухоли, сопровождается значительным исхуданием больного, появлением землистой окраски кожных покровов, анемизацией и резким ускорением РОЭ. Спондилограммы при метастазах в позвоночник во многих случаях не выявляют деструкции и их роль в диагностике относительно невелика; метастатическое поражение подтверждается обнаружением висцеральной карциномы. Спинальный инсульт — чаще всего инфаркт, реже гематомиелия (см.) — в отличие от М. не сопровождается общеинфекционными симптомами. Кроме того, причиной большинства инфарктов служит патология бассейна передней спинальной артерии, а при ее выключении наблюдается весьма характерная клин, картина в виде поражения 2/3 спинного мозга при интактности задних столбов. Наличие патол, рефлексов, проводниковые нарушения чувствительности и тазовые расстройства позволяют дифференцировать М. от полирадикулоневрита Гийена—Барре (см. Полиневрит), характеризующегося острым развитием вялых параличей нижних конечностей, нередко имеющих тенденцию распространяться вверх на туловище, руки, а в отдельных случаях вовлекать и стволовые отделы мозга. Если М. формируется как составная часть острого диссеминированного энцефаломиелита, диагностика последнего облегчается наличием супраспинальных симптомов. При оптикомиелите диагноз не вызывает затруднений, если развитию М. предшествует неврит зрительного нерва (см.).
О связи поражения спинного мозга с рассеянным склерозом говорит наличие деколорации дисков зрительных нервов, нистагма (см.) и паралитической кривой Ланге в цереброспинальной жидкости (см.), полученной при люмбальной пункции.
Подострый некротический М. почти никогда не диагностируется при жизни. Синдром спинального поражения, клинически неотличимый от подострого некротического М., может наблюдаться при паранеопластической нейропатии, осложняющей висцеральную карциному (см. Паранеопластические синдромы).
Диагностика миелита
При подозрении на миелит обязательной процедурой является люмбальная пункция для проведения анализа спинномозговой жидкости. О наличии воспаление говорят его следы и отсутствие белка. Это же исследование позволяет выявить присутствие микроорганизмов в жидкости, означающих, что позвоночник поразила инфекция.
Помимо пункции пациента отправляют на магнитно-резонансную томографию или же томографию с использованием контрастирования. Как правило, достаточно одного из этих исследований, выбранного на усмотрение врача. Необходимыми мерами являются применение субокципитальной миелографии и анализ на выявление микроорганизмов и иных возбудителей патологий в спинномозговой жидкости.
Поскольку миелит может быть следствием большого количества процессов, нужно провести дифференциальную диагностику для точного исключения таких заболеваний, как рассеянный склероз, спинальный инсульт, кистозный арахноидит и другие патологии со схожими на первый взгляд симптомами.
Кроме указанных состояний необходимо убедиться, что у больного не наблюдается эпидурит — заболевание с не менее похожей клинической картиной, требующее оперативного вмешательства. В сложных ситуациях может потребоваться дополнительное исследование, когда врач назначает проведение эксплоративной ламинэктомии. Диагностика эпидурита подразумевает изучение пораженных тканей на предмет гнойных очагов, корешковых болей и синдрома нарастающей компрессии вещества спинного мозга, что и отличает это заболевание от миелита.
Необходимо дифференцировать миелит с острым полирадикулоневритом Гийена-Барре, что отличается от него отсутствием проводниковых нарушений нарушений работы таза и явлений спастического характера.
Опухоли спинного мозга, которые потребуется исключить при диагностировании, имеют свои характерные отличия: медленное течение, четко определенную стадию корешковых болей, блок при ликвородинамических пробах, белково-клеточные диссоциации в цереброспинальной жидкости.
Исключая гематомиелию и гематорахис, нужно знать, присутствует ли среди симптомов повышенная температура тела, так как именно ее отсутствие, сочетающееся с внезапным возникновением и быстрым развитием — признак этих заболеваний. Гематомиелия вызывает поражение серого вещества, а при кровоизлиянии под его оболочки у пациента наблюдаются менингеальные симптомы. Подобные патологии часто развиваются вследствие травм.
Острое поперечное поражение требует исключения нарушения спинномозгового кровообращения и рассеянного склероза, хотя последний всегда сопровождается такими признаками, как поражение белого вещества в отдельных участках, рассеянное поражение не только спинного, но также и головного мозга, уменьшение интенсивности симптомов спустя несколько суток.
Миелит нуждается в дифференциации и с хроническим менингомиелитом, отличающимся медленным прогрессированием при нормальной температуре. Менингомиелит бывает обусловлен сифилисом, выявляемым при помощи серологических реакций.
Лечение
Обязательна госпитализация. При вирусных и аллергических М., а также при М. невыясненной природы назначают массивные дозы глюкокортикоидных гормонов — до 100—120 мг преднизолона внутрь в сутки. Через несколько дней дозу постепенно снижают. Длительность гормональной терапии определяется динамикой заболевания. Показана также энергичная дегидратационная терапия (лазикс, урегит, маннитол). Антибиотики назначают с первых дней болезни для профилактики суперинфекции. При гнойных М. обязательны антибиотики в максимально высоких дозах. Необходим постоянный уход за кожей и регулярная катетеризация мочевого пузыря. Симптоматические средства — витамины, анальгетики, амидопирин и другие производные пиразолона. После ликвидации острого периода необходима реабилитация: ЛФК, массаж, физиотерапия, при спастических параличах — элениум, седуксен, мидокалм.
Прогноз зависит от этиологии М. и его тяжести. Пиогенные М. обычно имеют неблагоприятный исход. Очень плохой прогноз и при восходящих формах М. Однако применение искусственной вентиляции легких позволяет сохранить жизнь части больных. Массивное поражение поперечника спинного мозга часто осложняется септикопиемией, значительно отягощающей прогноз. М., возникающий в рамках острого диссеминированного энцефаломиелита, обычно протекает благоприятно. Как правило, наблюдается значительное восстановление спинальных функций.
Библиография:
Богородинский Д. К. и Скоромец А.А. Инфаркты спинного мозга, Л., 1973, библиогр.; Креймер А. Я. и Гольдельман М. Г. Клиника и комплексная терапия болезней нервной системы, с. 138, Томск, 1978; Лобзин В.С. и Сичко Ж. В. Ром-боэнцефалиты и миелиты при эпидемическом паротите, Журн, невропат, и психиат., т. 75, № 2, с. 178, 1975, библиогр.; Мельничук П. В., И л ь и н а Н. А. и Штульман Д. Р. Неотложная помощь при неврологических заболеваниях, с. 57, М., 1978; Многотомное руководство по неврологии, под ред.С. Н. Да-виденкова, т. 3, кн. 1, с. 131, М., 1962, библиогр.; Granata F. e. a. Su di un caso di mielite tranversa insorta dopo vacci-nazione anticolerica, Acta neurol. (Napoli), v. 29, p. 511, 1974; H o 1 t S. a. o. Diffuse myelitis associated with rubella vaccination, Brit. med. J., v. 2, p. 1037, 1976; Hughes J. T. Pathology of the spinal cord, L., 1966; N i k o 1 i с М. a. L e v i с Z. Comparative analysis of the therapy of acute transverse myelitis, Paraplegia, v. 14, p. 184, 1976.
Д. P. Штульман.
На уровне шейного отдела
Патология спинного мозга на разных уровнях называется миелопатией. Миелопатия шейного позвоночника – это очень серьёзный процесс, потому как при поражении им велика вероятность смерти. Операции в этом отделе очень опасно проводить, их проводят, только если риск будет оправдан сохранением человеческой жизни:
- грыжа меж позвонков;
- миелит;
- врождённые патологии;
- защемления;
- инфекция;
- травма.
За оптимальную деятельность нервной системы отвечает именно спинной мозг. Конечно, миелопатия шейного отдела вносит в неё негативные коррективы. Часто миелопатию шеи сопровождают следующие симптомы:
- появление сильных болей в области шеи, в затылке, между лопаток;
- возникают спазмы в мышцах;
- слабеют руки;
- непроизвольно подёргиваются верхние конечности;
- немеет кожа рук и шеи.
Терапией миелопатии требуется заниматься очень серьёзно! Если бездумно относится к данному заболеванию, то в организме начнутся необратимые изменения. Возникнет полная атрофия спинного мозга, парализует конечности. А восстановить их прежнюю деятельность будет почти невозможно.
Острая протрузия диска
Протрузия шейного отдела возникает после того, как нарушается подача полезных веществ к межпозвоночным дискам. Если питание, которое нужно для нормальной работы отсутствует, то начинаются серьёзные изменения:
- структура ядра видоизменяется (желеобразное состояние сильно уплотняется);
- фиброзная оболочка теряет эластичность;
- ядро не может оставаться в нормальном положении;
- диск начинает смещаться, выходя за пределы позвонков;
- ухудшается амортизация.
Если диск выпятился за пределы позвонков даже на один миллиметр, то уже могут быть непредсказуемые последствия. Возможно, возникнет сдавливание корешков нервов, артерий позвоночника, что приведёт к воспалению, болям и нарушению кровообращения. Протрузия имеет симптомы, которые зависят от того насколько выпятился диск, и от степени сдавливания нервных корешков:
- ограничивается подвижность;
- боли в шейном отделе;
- спазмы мышц шеи;
- чувство покалывания;
- слабость мышечных тканей в области рук;
- онемения;
- отёк;
- болят руки, а именно их мышцы.
Гидромиелия
Это врождённая патология характерная расширением канала спинного мозга. Она поражает его ствол и шейный отдел. Гидромиелие часто сопутствует гидроцефалия. Главной причиной её появления есть врождённая аномалия канала. Расширение канала спинного мозга бывает, развивается вторично после влияния некоторых патологических видоизменений организма. Часто вторичная гидромиелия развивается из-за образования лишней жидкости, что возникает при сжатиях спинного мозга или мозжечковой опухоли.
Спинномозговой канал при этом заболевании выстлан эпендимой, границы канала извне расширены, внутри жидкостью. Развитие гидромиелии часто провоцирует истончение задних столбов спинного мозга.
Бывает, врождённый порок сопровождают такие болезни, как латеральный апертур 4 желудочка, атрезия срединная и внутренняя гидроцефалия. Обычно гидромиелия протекает без симптомов. Лечат это заболевание только после установления причины, которая его спровоцировала. Полностью её устранить можно путём оперативного вмешательства.
Советуем изучить — Пояс для осанки спины