Гиподенсивные очаги печени появляются по разным причинам — это могут быть опухоли, кисты, метастазы и злокачественные образования. Когда гиподенсивное образование превышает 4 см, необходимо провести биопсию очага, сдать анализы на маркеры гепатитов A, В, С, сдать анализы на онкомаркеры, чтобы исключить онкологические образования.
Гиподенсивное образование в печени – это очаговые новообразования разной природы и масштабности.
Обследование пациента
При интраоперационной ревизии в брюшной полости по диагностике в Германии. Печень изменена, темного зеленоватого цвета, незначительно увеличена. В подпеченочном пространстве и проекции головки поджелудочной железы инфильтративный процесс. Стенка желчного пузыря утолщена. В паренхиме печени интрапаренхиматозно и с выходом под капсулу множественные плотные очаги белесого цвета от 3 мм до 15 мм. Один из них по краю СЗ взят для гистологического исследования. Под контролем УЗИ выполнено пункционное дренирование кистозного образования. СА 19-9 — 259 ед/мл. В печени несколько гиподенсных очагов – предположительно метастазы.
Биохимический анализ крови. Билирубин общий 23,2 (до 21 мкмоль/л); Белок общий 75 (67 — 87 г/л); Альбумин 36 (34 — 50 г/л); Глюкоза крови 4,9 (3.3 — 6.1 ммоль/л); АСТ 49 (до 40 Е/л); АЛТ 44 (до 40 Е/л); Креатинин 82 (62 — 132 мкмоль/л).
Общий анализ крови. Эритроциты 4,47 (3.9 — 5.6 * 10”12/л); Гемоглобин 133 (124 — 172 г/л); Гематокрит 41,3%; СОЭ 40мм/час); Тромбоциты 295 (180 — 320 * 10”9/л); Лейкоциты 6,9 (4.0 — 8.8 * 10”9/л); Палочкоядерные 5 (1 — 5 %); Сегментоядерные 62 (40 — 70 %); Лимфоциты 21 (23 — 40 %); Моноциты 7 (3 — 8 %). Группа крови: А (II) Резус-фактор: отр.
Заключение
По результатам диагностического обследования в Мюнхене: диффузные изменения печени, гиподенсные очаги в правой доле печени, вероятно вторичного генеза, зоны преходящей артериальной гиперденсности в правой доле печени. Задняя и левая полуокружности поджелудочной железы вовлечены в опухолевый процесс. По верхнему и нижнему краю поджелудочной железы, в брыжейке тонкой кишки по ходу среднеободочной артерии, в печеночно-12-перстной связке — множественные увеличенные мягко-эластичные лимфоузлы от 10 мм до 20 мм.
Гистологическое исследование: результат срочной биопсии подтвержден. В печени обнаружен метастаз низкодифференцированной аденокарциномы.
Выполнено оперативное лечение в Германии. Атипичная резекция СЗ печени. Холецистэктомия. Проксимальнее пузырного протока пересечен желчный проток. Стенка до 3 мм толщиной, общий диаметр до 20 мм, в просвете прозрачная желчь, стент расположен в дистальной культе, удален. Дистальная культя ушита. Мобилизована дистальная часть желудка по большой кривизне с пересечением малого сальника. Сформирован гепатикоеюноанастомоз на изолированной по Ру петле тонкой кишки отдельными узловыми швами. На 20 см дистальнее наложен гастроэнтероанастомоз непрерывным швом.
Послеоперационное восстановление протекало удовлетворительно. Наблюдение после лечения в Мюнхене показало положительную динамику. Рекомендовано. Консультация для решения вопроса о целесообразности проведения химиотерапии, наблюдение онколога по месту жительства, строгое соблюдение режима и диеты, ограничить нагрузки.
ger-doc.de
Что показывает гиподенсное образование при КТ щитовидной железы?
Если после проведения КТ, в заключении о проведении обследования указано, что у пациента имеется гиподенсное образование, то это может означать наличие таких патологий, как:
- кистозные образования с жидкостью внутри;
- гемангиома и иные опухоли доброкачественного типа;
- раковые образования на ранних стадиях;
- распространение метастаз.
Чтобы окончательно понять причину пониженной плотности органа, пациенту назначают дополнительное диагностирование: лабораторные анализы, биопсия, а также иные исследования, позволяющие поставить верный диагноз.
Злокачественные новообразования
Признак злокачественного образования — интоксикационный синдром, который проявляется в упадке сил и немотивированной слабости Причин, по которым развивается почечно-клеточный рак, описываются в различных источниках обобщённо. К ним часто относят:
- различные неблагоприятные внешние факторы;
- изменения в организме, которые связаны с внутренними патологиями;
- генетическую предрасположенность;
- сбои в работе иммунной системы.
Есть ряд признаков, по которым можно заподозрить, что новообразование в почке имеет злокачественную природу. Среди них можно перечислить следующие:
- резкая потеря веса при полноценном питании;
- интоксикационный синдром, который проявляется в упадке сил и немотивированной слабости;
- гематурия, причину которой невозможно выяснить;
- лихорадочное состояние;
- гипертензия злокачественного характера;
- отёки ног;
- увеличенные лимфатические узлы;
- на поздних стадиях развития опухоли появляются боли.
Перечисленные клинические признаки злокачественных опухолей более характерны для поздних стадий их развития, когда размеры новообразования значительные. Пока опухоль небольшая, никаких клинических проявлений может не быть, то есть течение заболевания бессимптомное.
Причины опущенной почки: симптомы и лечение
Наибольшая проблема злокачественных опухолей – это их склонность к метастазированию. Порой метастазы в другие органы намного быстрее сигнализируют о развитии злокачественного процесса, чем сама опухоль, локализующаяся на почке.
Внимание: если у больного наблюдается макрогематурия без симптомов почечной колики, то его срочно необходимо обследовать на предмет злокачественных почечных новообразований.
Что показывает диагностика щитовидной железы?
Томография является диагностическим методом, который, не нарушая и не повреждая целостность тканей, дает информативные сведения об органе. С помощью КТ щитовидной железы врач получает сведения о состоянии всех слоёв двух долей щитовидки и перешейка, трахеи, гортани, лимфоузлов, мышц, сосудов. Специалист назначает проведение КТ для выявления или опровержения таких заболеваний или патологий, как:
- кистозных образований, опухолей доброкачественного или злокачественного характеров, разрастание метастаз в региональных лимфатических узлах;
- наличие узлов;
- атипичное расположение долей щитовидки;
- мышечных патологий и сосудов;
- травмирования позвонков шеи.
Гиподенсивные и гиперваскулярные очаги
Различные патологии по-разному визуализируются на томограмме. Когда проявляется гиподенсное образование в печени, на снимке виден участок, который имеет более темный окрас, нежели окружающие. Структура такой ткани неоднородная и характеризует понижением плотности. На снимке могут быть обнаружены более светлые зоны уплотненной ткани, чем окружающие, с однородной структурой. В таком случае говорят о гиперваскулярном (гиперденсном) образовании с уплотнением ткани.
Изменение структур на томограмме свидетельствует о наличии болезни печени.
Заболевания при гиподенсивных образованиях в печени
При гиподенсивных уплотнениях часто диагностируют гемангиому, аденому, холангикарциному, жировую дистрофию печени. Гиподенсивный очаг может быть последствие многих заболеваний как доброкачественного характера, так и злокачественного:
- Гемангиома — доброкачественное образование, что появляется в результате расширения сосудов, размером от 2 до 13 см. Развивается очаг бессимптомно, когда достигает больших размеров, проявляется тупыми болями в правом подреберном участке, повышенным давлением. Возможно перерождение в злокачественную опухоль.
- Аденома печени — опухоль из эпителиальных клеток органа, отгороженная от окружающих тканей капсулой. Чаще диагностируется у женщин, что принимали оральные контрацептивы. Симптомы аденомы — бледность кожи, боль в правом подреберье, жажда.
- Жировая дистрофия — нарушение функций жировой ткани печени. Характеризуется нарушением функций кишечника, тошнотой, потерей аппетита.
- Гемангиосаркома печени — злокачественное образование, замещает все ткани печени. Чаще встречается у мужчин, что злоупотребляют алкоголем.
- Метастазирование — вторичный очаг злокачественной опухоли любой локализации. Метастазы в печени могут свидетельствовать о раке желудка, поджелудочной железы, легких, грудной железы. Наиболее часто метастазы оказываются на поверхности левой доли, так как это участок расположен ближе всего в поджелудочной железе.
- Холангиокарцинома — опухоль злокачественного характера, поражает желчные протоки и печень. Риск заболеть имеют курильщики, больные с синдромом Крона, ВИЧ-зараженные, люди с гепатитом С.
Заболевания при гиперденсных образованиях
Гиперденсное образование, такое как гиперплазия, состоит из соединительной ткани, характеризуется повышенным разрастанием клеток. Такое уплотнение является противоположностью гиподенсивным формациям, так как визуализируется более светлым пятном. Уплотнение характеризует несколько видов гиперплазии — гиперплазия классическая и неклассическая. Первый вид встречается в 70% клинических случаев, имеет аномальную структуру, обнаруживается центральный рубец. Неклассическая форма имеет гиперплазию желчных проток, изменение сосудов. Чаще наблюдается у женщин в возрасте от 35-ти до 50-ти лет. Начало заболевания может протекать без видимых симптомов.
Что такое
Гиподенсивные очаги представляют собой процесс, характеризующийся понижением плотности тканей в органе, который подвергался инструментальному диагностическому исследованию.
Ткани человеческого организма обладают различной плотностью, что можно будет увидеть на снимках, полученных в результате проведения рентгенографии или томографии.
Если исследуемый орган поражен каким-либо патологическим процессом, то его структура приобретает неоднородность оттенка. При этом на изображении можно будет наблюдать наличие затемненных участков по сравнению с рядом расположенными тканями. Такое состояние означает низкую плотность в этой области, при том, что в других местах она будет повышенной.
При поражении органа у гиподенсных очагов будет плотность значительно ниже нормального значения. При этом они могут быть представлены несколькими вариантами:
- от – 100 до -10 — жировые образования (фибролипома, ангиолипома, аденома, липосаркома и прочие опухолевые образования, происходящие из жировой ткани);
- 0 – +20 единиц — в большинстве случаев в гиподенсивных очагах присутствует жидкое содержимое (это может означать билому, паразитарную кисту, кистозные метастазы);
- +20 – +40 — такие образования могут быть обусловлены мягкотканным или жидкостным содержимым (в таких ситуациях, когда составляется дифференцированный ряд патологий, необходимо принимать во внимание такие параметры, как форма, размер, характер скопления контраста).
Что показывает КТ уха
Компьютерная томография уха – это разновидность рентгенологического обследования, в ходе которого одновременно можно получить изображения не только мягких, но и костных тканей пораженного органа.
Выявление такого состояния говорит о возникновении патологии в исследуемом органе. Подобные признаки могут указывать на любое заболевание как доброкачественного, так и злокачественного характера.
В некоторых случаях округлые гиподенсные образования могут говорить о наличии болезней врожденного типа.
Объемные образования надпочечника
Надпочечники – парные железы внутренней секреции организма человека. Основная функция, которых – это вырабатывание биологически активных веществ – гормонов. Железа делится на корковый и мозговой слой.
В корковом слое происходит образование глюкокортикоидных и минералокортикоидных гормонов. Образование дофамина, адреналина, норадреналина происходит в мозговом веществе железы. Корковый слой подразделяется на сетчатую зону, клубочковую зону и пучковую зону.
Такое четкое разделение на зоны зависит от соответствующей выработки гормональных веществ в каждой из этих участков.
По своей форме левый надпочечник отличается от правого. Левый имеет форму полукруга, правый напоминает вершину горы.
К сожалению, объемное образование надпочечника нередкое явление. В надпочечниках, как и в других железах внутренней секреции, образуются опухоли, имеющие доброкачественное и злокачественное течение.
Новообразования мозгового вещества надпочечника
Одной из часто встречающихся и малоизученных опухолей мозгового вещества является феохромоцитома. Опухоль секретирует биологические вещества – катехоламины (адреналин, норадреналин, дофамин).
Эти вещества мобилизуют организм и помогают ему пережить стресс, поэтому, в норме, находятся в активном состоянии кратковременно, затем распадаются. При наличии опухоли активные вещества попадают в кровь в неограниченном количестве.
Что и провоцирует соответствующие клинические проявления.
Феохромоцитома – опухоль мозгового вещества надпочечников
Характеризуется, спонтанно возникающими, симпатоадреналовыми кризами, во время которых фиксируется подъем артериального давления до высоких единиц, профузное потоотделение, сердцебиение и чувство страха.
В своем развитии имеет три формы течения: постоянную, пароксизмальную и смешанную. Длительное воздействие катехоламинов вызывает органические изменения практически во всех органах и системах организма.
Приступы возникают внезапно и также внезапно заканчиваются. Показатели содержания катехоламинов в крови в момент приступа и после него различны. Они становятся почти нормальными сразу после приступа. Течение болезни может быть доброкачественным и злокачественным.
Что такое инциденталома надпочечников
Когда опухоль приобретает злокачественное течение, образуются метастазы, которые распространяются в лимфатические сосуды и ткани других органов, где прорастая, создают очаги продуцирования катехоламинов. В этом случае даже после хирургического удаления очага в надпочечнике, симпато-адреналовые кризы не прекратятся, так как выброс катехоламинов будут осуществлять метастазированные очаги.
Опухоль может образоваться как в левом, так и в правом надпочечнике. Лечение чаще оперативное, удаление опухоли происходит после тщательной предоперационной подготовки, которая заключается в приеме препаратов, стабилизирующих артериальное давление и подавляющих катехоламины.
Ганглионеврома – опухоль мозгового вещества надпочечников, состоящая из нервной ткани. Симптомы не выражены или отсутствуют совсем, чаще имеет доброкачественное течение, не достигает больших размеров в своем развитии. Часто ганглионеврома может развиваться сразу в обоих надпочечниках, в этом случае симптоматика процесса будет зависеть от того, в каком органе опухоль большего размера.
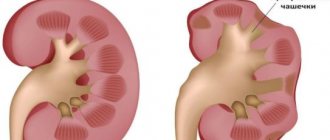
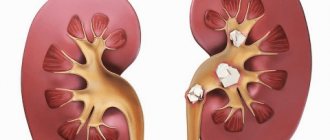
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
Алгоритм анализа при выявлении образования почки:
- определить кистозное образование или нет?
- если данное образование не кистозное — определите есть ли макроскопические включения жира, что в большей степени соответствует ангиомиолипоме.
- исключить рак почки, маскирующийся под инфаркт или инфекционное поражение, у пациентов с различными клиническими проявлениями.
- исключить лимфому или метастатическое поражение почек. Метастазирование в почки (менее 1%) и поражение почек при лимфоме (0,3%) — это редкость и свидетельствует о тотальном распространении заболевания.
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
КТ
Гиперденсное образование на бесконтрасном КТ.
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Включения жира.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
МРТ чувствительнее, чем КТ при определении кистозного образования, а также МРТ показано для дифференциации, если на КТ выявлено псевдо-усиление.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
Размер и форма образования.
Ещё один способ в оценке солидных образований почки — это оценка формы образования. Солидные образования разделяют на шарообразные и бобообразные образования .
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа. Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.
Бобовидные образования.
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы. Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.
Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования. Риск возникновения метастазов зависит от размера опухоли. Если размер опухоли меньше 3 см риск метастазирования незначительна. Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования. Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы. Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе. Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.
Светло-клеточная карцинома.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.
Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу. Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется. Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях. На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.
Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.
Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов. На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами. Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.
Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование. Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно. При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании. Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.
Синдром Бёрта — Хога — Дьюба (англ. Birt–Hogg–Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.
Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену. Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Ниже представлен пациент с Т4-стадией почечно-клеточной карциномы.
Тромбоз вены
На корональной МРТ визуализируется опухолевой тромбоз, распространяющийся на нижнюю полую вену. В данном случае понадобится помощь торокального хирурга.
Метастазы
25% пациентов с почечно-клеточным раком, имеют метастазы. Типичная локализация легкие, печень, лимфатические узлы и кости. Реже среди локализаций фигурирует поджелудочная железа, надпочечники, контралатеральная почка, брыжейка тонкой кишки, брюшная стенка и головной мозг.
На снимке пациент с метастазами в поджелудочной железе.
Ангиомиолипома
Ангиомиолипома почки — это наиболее часто встречаемая доброкачественная солидная опухоль почки, относящееся к группе мезенхимальных опухолей, которое состоит из жировой и гладкомышечной ткани, а также из эпителиальных клеток и кровеносных сосудов. На КТ и МРТ основным признаком ангиомиолипомы является включение макроскопического жира. На КТ ангиомиолипома визуализируется, как образование с четкими контурами, гетерогенной структуры, локализированной в корковом веществе почке и с включениями жира 20HU и меньше. Кальцинаты и некрозы в ангиолипоме встречается крайне редко. При присутствии жира в сочетании с кальцинатами в образовании должно наводить на мысль о том, что это почечно-клеточная карцинома. Контрастируются обычно сосуды и мышечная составляющая образования.
Множественная ангиомиолипома
Обычно ангиомиолипома — это одностороннее образование небольших размеров, не проявляющая себя клинически и чаще является случайной находкой.
В 10-20% случаях ангиомиолипомы множественные и билатеральные, что чаще у пациентов с туберозным склерозом.
Кровоизлияние в ангиомиолипому.
Склонность геморрагиям в ангиомиолипоме объясняется большим количеством патологических сосудов, что клинически проявляется острой болью. Риск геморрагии увеличивается с размером образования.
Была выполнена эмболизация для остановки кровотечения.
Превентивная эмболизация рекомендуется при опухолях более 4 см, даже у пациентов, которых опухоль никак не проявляет себя клинически. Обратите внимание на расширенные сосуды левой почки.
В 5% ангиомиолипомах жир на КТ не визуализируется. Жир трудно найти из-за кровоизлияния в орган или данное образование содержит жир минимальное количество. На МРТ макроскопический жир дает низкий сигнал на изображениях с жироподавлением. Микроскопический или внутриклеточный жир проявляется снижением сигнала на Т1 opposed-phase в сравнении с Т1 in-phase изображениями, что специфично не только для ангиомиолипомы, но и для светлоклеточной карциномы. В почечно-клеточной карциноме жир чаще внутриклеточный, поэтому вряд ли визуализируется на КТ.
Онкоцитома
Онкоцитома является вторым наиболее распространенным доброкачественным солидным образованием почки. 3-7% от всех солидных опухолей почек являются онкоцитомами.
Онкоцитома — это опухоль с четкими контурами, для нее типично однородное постконтрастное усиление, а также перегородка в центральной ее части, которая не отличается от центрального некроза при почечно-клеточной карциномы, поэтому онкоцитома является наиболее часто удаляемым из доброкачественных образований почек.
Кальцинация в онкоцитоме редко визуализируется. Опухоль обычно солитарная, 2-12 см в диаметре, но может быть мультифокальной и двусторонней. В менее чем в 10% случаев онкоцитома и хромофобная почечно-клеточная карцинома протекают одновременно.
Переходно-клеточная карцинома
Переходно-клеточная карцинома (ТСС), также известная как уротелиальная карцинома прорастает из эпителиальных клеток, выстилающих мочевые пути.
Наиболее частая локализация переходно-клеточной карциномы почек в почечной лоханке, как низкодифференцированная и поверхностная опухоль, прорастающая фокально интралюминально в почечной лоханке. Примерно у 15% переходно-клеточной карциномы имеют более агрессивный инфильтрирующий тип роста, способствующий изменению архитектуры органа и прилегающих почечный синус и паренхимы почек при этом не изменяя почечный контур. ТСС является типичное образование бобовидного типа. Пик заболеваемости в 60-70-летний возрастной группы и в два раза чаще у мужчин, чем у женщин. Факторами риска являются курение, химические канцерогены, циклофосфамид и злоупотребления противоболевыми средствами, особенно при длительном применении фенацетина.
Переходно-клеточную карциному трудно обнаружить на нативной КТ. Нефрографическая фаза является оптимальной фазой, чтобы отдифференцировать нормальную почечную паренхиму и переходно-клеточную карциному. На экскреторной фазе отлично визуализируются патологические изменения лоханки: дилатация чашек, растяжение чашки опухолью. Переходно-клеточная карцинома почки нередко прорастает в забрюшинное пространство, а также метастазирует в региональные лимфатические узлы, легкие и кости. Переходно-клеточная карцинома это опухоль с высокой частотой рецитирования, поэтому требует тщательный повторных наблюдений. При переходно-клеточной карциноме не рекомендовано выполнения чрескожной биопсии так, как есть риск диссеминация.
Лимфома
Почки являются наиболее частой экстранодальной локализацией при лимфомы, в особенности при неходжкинской лимфоме. Почки, как первичная локализация, поражаются крайне редко.
Лимфома почки визуализируется, как множественные слабо контрастируемые образования, но также, как опухоль забрюшинного пространства, прорастающая в почки и/или мягкие ткани, окружающие почки.
Нефромегалия — это результат диффузной инфильтрации в почечный интерстиций, что наиболее часто встречается при лимфоме Беркитта (неходжкинская лимфома очень высокой степени злокачественности, развивающаяся из B-лимфоцитов и имеющая тенденцию распространяться за пределы лимфатической системы).
На изображении двустороннее поражение почек и поражение костей у пациента с В-клеточной лимфомой.
Вот еще один пациент с лимфомой, локализированной в средостении, поджелудочной железе (стрелка) и в обеих почках.
Диффузное увеличение обеих почек у пациента с лимфомой. Продолжите просмотр ПЭТ-КТ.
На ПЭТ-КТ диффузное поражение почек и вовлечение в процесс периаортальных лимфатических узлов (стрелки).
Метастазирование
Следующие первичные опухоли наиболее часто метастазируют в почки: опухоли легких, молочных желёз, ЖКТ и меланома. В почки метастазируют обычно выше перечисленные опухоли на поздних стадиях. Нередко метастазирование в почки визуализируется, как единичное образование, которое трудно отличить от почечно-клеточной карциномы. На помощь в данных случаях приходит чрескожная биопсия.
Почечные метастазы обычно двусторонние мультифокальные поражения небольшего размера, с инфильтративным характером роста. Образования умеренно усиливаются при контрастировании, намногим больше, чем нормальная почечная паренхима. Метастазы также могут быть «гиперваскулярными» при меланоме, а иногда при раке молочной железы.
На изображении пациента визуализируется несколько почечных метастазов.
Обратите внимание на опухолевый тромб в левой почечной вене.
Представлен пациент с раком легких.
Метастазирование в левую почку и множественное метастазирование в лимфоузлы (стрелки).
Если бы не было анамнеза то, было бы трудно отличить от почечно-клеточного рака с метастазами в лимфоузлы.
Инфекция
При визуализации картина при пиелонефрите или абсцессе почки схожа с картиной при опухоли, поэтому результаты анамнеза, осмотра и других клинических данных помогают радиологу в постановке правильного диагноза. В представленном случае визуализируются гиподенсные образования в обоих почках. Если диагноз базировать только, исходя из данных изображения, то напрашивается следующий дифференциальный ряд: пиелонефрит, лимфома или метастаз.
Данный пациент поступил с жалобами на боль в боку и с анамнезом воспалительного поражения мочевыводящих путей, также у пациента отрицательный онкологический анамнез, поэтому диагноз — пиелонефрит.
На КТ спустя 4 месяца визуализируются нормальные почки. На первом изображении патологическая картина обусловлена мультифокальным пиелонефритом.
Абсцесс почки является осложнением острого пиелонефрита. Обычно у данных пациентов лихорадка, боль и в анамнезе инфекция мочевыводящих путей. На КТ абсцесс визуализируется, как неспецифическое однородное гиподенсное образование или комплекс кистозных образований.
Почечный абсцесс также может визализироваться, как образование с утолщённой стенкой неравномерно контрастирующееся с прорастанием в околопочечную клетчатку. У пациентов с атипичной клинической картиной и кистозно-комплексного образование с прорастанием в околопочечную клетчатку в дифференциальный ряд следует включить почечно-клеточный рак.
Этот пациент типичный поступил с болью в правом боку и изменениями в лабораторных данных, характерные для инфекции мочевыводящих путей. На ультразвуковом изображении визуализируется гипоэхогенный очаг с гиперэхогенным включением, что соответствует на жидкостное включение. Диагноз — абсцесс.
Ксантогранулематозный пиелонефрит.
Ксантогранулематозный пиелонефрит (КП) — это агрессивная форма интерстициального нефрита, включающая гнойно-деструктивный и пролиферативный процессы в почке с образованием гранулематозной ткани. Часто патология ассоциирована с мочекаменной болезнью, что приводит к дополнительной дилатации чашки. В таких ситуациях почка чаще диффузно увеличена, реже сегментарно.
Увеличение почек присутствует во всех случаях ксантогранулематозного пиелонефрита и при макроскопическом исследовании выявляются включения жира. Ниже представлен ещё один случай ксантогранулематозного пиелонефрита. У пациента деструкция правой почки, множественные конкременты и пролиферация фиброзной и жировой ткани. Данная КТ очень напоминает липосаркому.
Инфаркт
Инфаркт почки обычно возникает в результате тромбоэмболии.
Общие клинические проявления — острая боль в боку и гематурия.
В остром периоде на КТ визуализируется клиновидная область слабо контрастируемая, что соответствует поздней стадии атрофии.
Когда почка полностью ишемизирована, то визуализируется орган увеличенный в размерах и слабо контрастируемый. Хотя слабое контрастирование возможно по внешней периферии органа за счёт кровоснабжения почки по коллатералям. Данное явление называется симптом ободка.
Представлен ещё один случай инфаркта почки.
Пациент с инфарктом почки и селезенки, как следствие множественной системной эмболизации.
Подводные камни при исследовании почек
Псевдоусиление
. После контрастирования может наблюдаться псевдоусиление, что является одним из подводных камней при оценке образований почки. Как упоминалась ранее, что разница плотности образования между нативными и постконтрастными изображениями составляет до 20HU, что может восприниматься, как киста вследствие такого эффекта, как увеличение жёсткости излучения. Ниже представлен случай образования почки с псевдоусилением на КТ, а на МРТ данное образование имеет все признаки кисты.
Верблюжий горб
Гиперплазированные колонны Бертини могут выступать из паренхимы, и на УЗИ, на КТ нативных изображениях и нефрографическую фазу возникают подозрения на опухоль почки. В кортикомедуллярную фазу данные подозрения могут быть опровергнуты. Ниже представлен случай верблюжего горба на УЗИ и КТ.
Представлен другой случай на КТ изображениях в нефрографической фазе есть основания утверждать, что это опухоль, но на кортикомедуллярной становится ясно, что это псевдоопухоль.
КТ-протокол
- Артериальная фаза. Выявления жировых включений, кальцификаций, кровоизлияний, скопление жидкости богатой белком.
- Нефрографическая фаза. Выявление в образованиях гиперваскуляризации при контрастном усилении. Дифференциация опухоли от псевдоопухоли.
- Кортикомедуллярная фаза. Выявление рака и тромбоза.
- Экскреторная фаза. Дополнительная дифференциация переходно-клеточного рака почки.
КТ является методом выбором для оценки почечной массы, а также для постановки стадии. Протокол исследования должен состоять по меньшей мере из артериальной и нефрогенной фазы.
Кортикомедуллярная фаза строго рекомендована после 25-40 секунд после инъекции. В данную фазу удобно дифференцировать опухоль от псевдоопухоли, а также оценивать эффект контрастного усиления от образования. На изображении ниже представлено, что несмотря на то, что опухоль расположена в мозговой зоне, она имеет схожее затухание, что окружающая паренхима.
Поэтому считается, что нефрографическая фаза (100 секунд после внутривенного введения контраста) является наиболее информативной для выявлении опухоли. Также в данную фазу есть возможность оценить ангиогенез и выявить опухолевый тромб.
Экскреторная фаза (8 минут после внутривенного введения контраста) отлично подходит для оценки чашечно-лоханочной системы, мочеточников, мочевого пузыря.
Без экскреторной фазы можно обойтись при образованиях коркового вещества почки за исключением, когда в дифференциальном диагнозе переходно-клеточный рак почки.
Используемая литература.
- Radiology Assistant
- Solid Renal Masses: What the Numbers Tell UsAJR 2014; 202:1196-1206Simplified Imaging Approach for Evaluation of the Solid Renal Mass in Adultsby Ray Dyer, MD, David J. DiSantis, MD Bruce L. McClennan, MD. Radiology: Volume 247: Number 2-May 2008
Методы диагностики
Гиподенсивная формация в печени определяется такими способами, как магнитно-резонансная томография, рентгеновская компьютерная томография, позитронная эмиссионная томография. Магнитно-резонансная томография (МРТ) — безопасный метод диагностики, выявляет опухоли и метастазы внутренних органов, позволяет одержать точное расположение опухоли и определить ее размеры. Рентгеновская компьютерная томография (КТ) — точный метод, что помогает врачам быстро и правильно поставить диагноз. Позитронная эмиссионная томография дает возможность увидеть, как глубоко прорастает опухоль, точные границы, размеры. Некоторые опухоли можно диагностировать УЗИ методом. УЗИ дает возможность увидеть очаговые поражения паренхимы печени.
Для точного определения доброкачественности или злокачественности опухоли необходимо отобрать материал для биопсии, и провести лабораторную диагностику.
К какому врачу обратиться и как диагностировать болезнь
При первичных симптомах неполадок с мочевыводящей системой необходимо обратиться к врачу терапевту. Если терапевт делает заключение, что проблемы именно в этой сфере, он дает направление к узкопрофильному специалисту: урологу, нефрологу.
Терапевт или уролог назначает комплекс диагностических процедур, включающих УЗИ брюшной полости, клинические анализы крови и мочи.
Основным методом раннего диагностирования новообразований почек является УЗИ, может применяться компьютерная магнитно- резонансная томография, рентгенологические обследования, нефросцинтиграфия ( радиоизотопное исследование).
Пункционная биопсия считается дополнительным методом диагностики. Исследуется проба тканей опухоли, она определяет онкологическое это образование или доброкачественное. По результатам исследований врач выбирает стратегию лечения пациента.
Как правильно сделать КТ и МРТ
Для того чтобы исследование при помощи методов КТ и МРТ было информативным, нужно знать, что представляют собой эти исследования, а также как правильно к ним подготовиться.
Компьютерная томография – это высокоточный диагностический метод, при проведении которого используются рентгеновские лучи. По этой причине для выполнения КТ необходимы строгие показания, чтобы не облучаться без крайней необходимости.
Большим плюсом КТ по сравнению, например, с УЗИ, является высокая стандартизация метода. А это значит, что снимки срезов КТ получатся качественными независимо от квалификации врача, проводившего данное исследование. Доза облучения, которую пациент получает при выполнении КТ, очень невелика и не способна причинить какой-либо вред организму.
Подготовка к КТ
Не следует принимать пищу за несколько часов до исследования. Перед процедурой снять все металлические предметы с тела – кольца, крестики, шпильки. При наличии кардиостимулятора, обязательно нужно сообщить об этом врачу! Если раньше была аллергия на контрастное вещество, об этом также обязательно нужно сказать до начала процедуры.
Магнитно-резонансная томография применяется для исследования печени при помощи ядерно-магнитного резонанса. Выполняется по строгим показаниям. Так же, как и КТ, является высокоточным стандартизованным методом исследования. Отличие в том, что при обследовании с помощью МРТ пациент не облучается.
Подготовка к МРТ
Исследование проводится в обязательном порядке на голодный желудок. Последний прием пищи должен быть не позднее чем за 5 часов до процедуры. Перед началом процедуры следует снять все металлические предметы с тела.
Любой из этих методов исследования назначается лечащим врачом при наличии показаний.
Информация предоставлена исключительно для ознакомления и не может являться руководством к действию. При возникновении любого из указанных симптомов обязательна консультация врача.
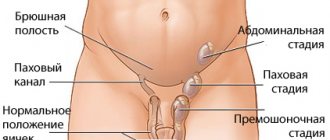
Опухоль или очаговое образование почки?
- Виды очаговых образований
- Причины появления очаговых образований в почке
- Наиболее характерные симптомы очаговых образований в почках
- Диагностика очаговых новообразований в почке
- Как лечат новообразования в почке?
- Существует ли профилактика
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Очаговое образование — это термин врачей, которые выполняют диагностические процедуры с помощью УЗИ или МРТ, как правило, за ним скрывается то, что можно назвать просто опухолью. Такое образование представляет собой разрастание тканей, состоящее из нормальных или патологически изменившихся клеток. В почках опухоли встречаются довольно часто, и их «поведение» может быть самым разным: от полного отсутствия проявлений до развития острой почечной недостаточности.
Виды очаговых образований
Все очаговые образования можно классифицировать по разным признакам. Например, доброкачественные опухоли — это:
- Киста,
- Аденома,
- Фиброма,
- Ангиома,
- Миома,
- Папиллома,
- Гемангиома,
- Дермоид.
Среди злокачественных — различные виды сарком, плоскоклеточный , папиллярный рак.
Самое частое образование в почках — киста. Простые кисты, как правило, доброкачественные, они не преобразуются в злокачественную опухоль. А вот сложные кисты могут содержать раковые клетки. Поэтому они при определенных условиях становятся злокачественными.
Классифицируются очаговые образования почек в зависимости от стадии своего развития. Наиболее распространена классификация по четырем стадиям:
1. Опухоль находится в пределах почечной капсулы,
2. Распространение опухоли на сосудистую ножку и околопочечную жировую клетчатку,
3. Поражение лимфоузлов,
4. Появление метастазов.
Причины появления очаговых образований в почке
Причиной развития любых опухолей, в том числе и опухолей почки, считается недостаточность противоопухолевой защиты, то есть недостаточное количество в организме некоторых групп клеток. Спровоцировать процесс опухолеобразования может курение, неправильное питание (перекос в сторону жира), неконтролируемый прием лекарств (обезболивающих, гормональных препаратов). Фактором риска являются хронические заболевания, травмы.
Наиболее характерные симптомы очаговых образований в почках
Многие очаговые образования почек не проявляют себя довольно долго. Как правило, это опухоли небольшого размера (до 3 см). В некоторых случаях процесс развивается очень медленно, и пациент не замечает изменений. Диагноз довольно часто ставится случайно во время ультразвукового обследования.
Комплекс симптомов, который свидетельствует о наличии новообразования:
- Гематурия (наличие крови в моче),
- Боль в области почек, в пояснице или в животе,
- Ощупываемая опухоль.
Однако наличие всех трех симптомов возможно не всегда и чаще всего говорит о запущенности заболевания и поздней стадии развития опухоли.
На первых порах симптомов может не быть. Может быть небольшая микрогематурия. В этом случае кровь в моче выявляется только при микроскопическом исследовании, а визуально моча может выглядеть нормально. По мере роста опухоли появляются болевые ощущения, которые могут быть приняты за проблемы с позвоночником. Боль возникает из-за сдавления новообразованием сосудов, давления на стенки почечной лоханки.
Увеличение опухоли неизбежно приводит к нарушению функций почки. Об этом может свидетельствовать и увеличение артериального давления.
На поздних стадиях развития болезни появляются общие симптомы:
- Повышение температуры,
- Общая слабость, утомляемость,
- Потеря веса,
- Синдром сдавления нижней полой вены (тромбоз глубоких вен, отеки ног, дисфункция печени и другие).
При развитии метастазов общее состояние ухудшается, присоединяются симптомы поражения органа, где локализуются метастазы. В случае с опухолями почек это чаще всего легкие, кости.
Диагностика очаговых новообразований в почке
Для диагностики сегодня у врачей есть множество возможностей:
- Рентген,
- УЗИ,
- Урография (рентген с контрастным веществом),
- Нефросцинтиграфия,
- МРТ.
Для установления характера опухоли (является она доброкачественной или злокачественной) выполняют биопсию с последующим гистологическим исследованием тканей. В зависимости от результатов анализов делается заключение о диагнозе и о возможном лечении.
Как лечат новообразования в почке?
Ключевой момент в выборе тактики лечения — это размеры опухоли. При отсутствии симптомов и небольших размерах новообразования можно ограничиться динамическим наблюдением. Если опухоль не растет и не вызывает негативных последствий, то ее обычно не трогают.
При новообразовании, которое нарушает функцию почек, активно растет основным методом лечения является операция. В этом случае тоже важно, какого размера опухоль, но еще необходимо учесть ее характер. При доброкачественной опухоли, как правило, организуют резекцию почки с удалением только самого образования. В случаях со злокачественными опухолями этого бывает недостаточно, и прибегают к операции по удалению пораженной почки.
Сегодня операции на почках выполняются различными способами, в том числе с применением лапароскопии, лазерных технологий. Перспективны операции с использованием установки кибер-нож. Однако такие аппараты встречаются только в крупных клиниках, и операции стоят достаточно дорого.
Кроме хирургического метода лечения злокачественных образований в почках применяется облучение и химиотерапия. Эти методы используются как вспомогательные, до операции или после нее. В качестве основных — в тех случаях, когда операцию выполнить невозможно.
Существует ли профилактика
Конечно, для предупреждения многих заболеваний следует вести правильный образ жизни, не обзаводиться вредными привычками, питаться сбалансированно, вовремя отдыхать. Однако очаговые образования в почках обнаруживаются и у людей, которые соблюдают все правила. Важно помнить, что своевременное выявление новообразования во много раз увеличивает шансы на благоприятный исход, даже если это злокачественная опухоль.
Регулярные медицинские осмотры, участие в программах диспансеризации помогут заметить неблагополучие в самом начале патологического процесса. Тем более, что аппараты УЗИ и многие другие диагностические возможности сегодня есть практически в каждой районной поликлинике.
Народный способ очищения почек! По этому рецепту лечились наши бабушки…Очистить почки легко! Нужно во время еды добавить…
Лечение гиподенсивных образований
Лечить очаговые поражения с гиподенсивной визуализацией на диагностических снимках нужно сразу после обнаружения и постановки точного диагноза. Это поможет избежать осложнений и трансформации доброкачественных опухолей в злокачественные. Хирургическое вмешательство необходимо, когда образование имеет значительные размеры и носит небезопасный характер для нормального функционирования печени, существует угроза разрыва опухоли. Невозможно удалить образование, что поражает две доли печени, так как без органа человек не проживет.
После хирургического лечения необходимо дополнительно соблюдать диету. Обязательно исключить алкоголь, который токсически воздействует на печень. Важно ограничить прием жирной, жареной еды, копченостей, перченых блюд. Соблюдение таких правил поможет снизить послеоперационный риск до минимума. При обнаружении признаков болезни обратить на консультацию к врачу, чем раньше будет начато лечение, тем меньшим будет риск для здоровья.
infopechen.ru
Причины возникновения
В здоровом организме человека ежеминутно происходит гибель старых клеток и замена их новыми. Этот процесс контролирует иммунная система.
При возникшем сбое системы начинается несоразмерное деление клеточных структур, их разрастание, что снижает работоспособность органа.
Одной из предпосылок возникновения очагов новообразований в почках считают генетическую предрасположенность.
Также существуют факторы риска, способствующие формированию патологических образований:
- негативное влияние химических, токсических веществ, курение;
- воздействие радиации, излишних ультрафиолетовых лучей;
- травмы почек;
- длительные инфекционные и другие хронические заболевания почек;
- бесконтрольный прием противоболевых и гормональных препаратов;
- частый гемодиализ при почечной недостаточности.
Заболевание регистрируется у людей пожилого возраста в силу возрастных изменений более часто. По половому признаку количество почечных образований у мужчин обнаруживается больше, чем у женщин.
Печально, что иногда заболевание развивается у детей. Конкретные механизмы, которые приводят к возникновению патологии, на данный момент не известны.
Что такое гиподенсивность ткани?
Термин гиподенсивный произошел от латинского hypo- «пониженный» и английского density «плотность», таким образом, из названия понятно, что оно обозначает понижение плотности.
Каждая ткань организма имеет определенную плотность, которая определяется интенсивностью окраски на рентгеновских и томографических снимках. При болезни органа, на пленке томограммы его структура будет неоднородного цвета, с участками затемнения.
Гиподенсивное образование имеет более темный цвет, чем окружающие его ткани. Это свидетельствует о том, что плотность в этом участке ниже, чем в других местах органа.
Обнаружение подобного очага низкой плотности всегда говорит о патологическом процессе в органе.
Такие изменения в плотности ткани печени могут быть вызваны каким угодно заболеванием начиная от доброкачественных новообразований (кисты и гемангиомы) и до злокачественных опухолей с метастазами. В некоторых случаях такая картина может быть обусловлена врожденными патологиями.
Что такое гиподенсное образование?
Гиподенсное (гиподенсивное) образование – понятие, которое можно увидеть при расшифровке изображения щитовидной железы, полученного в результате проведения компьютерной томографии. Слово «гиподенсивный» в переводе с латинского можно перевести как «низкая, пониженная плотность». В медицине это расшифровывается так: каждый орган имеет свою структуру и плотность.
При обследовании методом компьютерной томографии, изображение сразу показывает те участки, где имеется какая-либо аномалия. Она проявляется в виде структурных изменений и точек более темного цвета. Данные затемнения говорят о том, что на этом участке плотность ткани органа намного меньше, чем должна быть при нормальном его состоянии и развитии.
В случае появления такой аномалии в виде пониженной плотности ткани, можно утверждать о каком-либо «нездоровом» процессе, происходящим с исследуемым органом.
Доброкачественные опухоли печени
Классификация доброкачественных опухолей печени и внутрипечёночных жёлчных протоков (По Гамильтону, 2000) Эпителиальные опухоли:
- гепатоцеллюлярная аденома;
- очаговая узловая гиперплазия;
- аденома внутрипечёночных жёлчных протоков;
- цистаденома внутрипечёночных жёлчных протоков;
- папилломатоз внутрипечёночных жёлчных протоков.
Неэпителиальные опухоли:
- гемангиома;
- инфантильная гемангиоэндотелеома;
- ангиомиолипома;
- лимфангиома и лимфангиоматоз.
Опухоли смешанного строения:
- солитарная фиброзная опухоль;
- доброкачественная тератома.
Смешанные изменения:
- мезенхимальная гамартома;
- узловая трансформация;
- воспалительная псевдоопухоль.
Наиболее часто встречающиеся доброкачественные опухоли печени — гемангиома, гепатоцеллюлярная аденома и очаговая узловая гиперплазия. Остальные формы опухолей встречаются крайне редко.
Поджелудочная железа и ее роль
Орган в большей своей части относится к отделу внешнесекреторного типа. Здесь происходит синтез ферментов, способствующих пищеварению, – они участвуют в выработке желудочного сока, направляемого затем в двенадцатиперстную кишку. Воспалительные процессы в этой области часто принимают хроническую форму. Это приводит к тому, что появляется спровоцированное панкреатитом очаговое образование поджелудочной железы.
Область железы, где вырабатываются гормоны, регулирующие метаболические процессы, относится к эндокринному типу. К таким гормонам относят инсулин, глюкагон, соматостатин, полипептид панкреатического вида, грелин. Они участвуют в глюкозообменных процессах, регулируют продуцирование желез, влияют на ощущение потребности в пище. Если в этой области проявляется патология, то углеводный баланс нарушается, а опухоли провоцируют интенсивный рост или подавление выработки гормонов.
Важно. Поджелудочная железа структурно включает несколько частей – головку, шейку, тело и хвост. Именно в первой части и возникает большинство образований.
Узлы в щитовидке: их образование и виды
В норме щитовидная железа имеет вид бабочки и состоит из множества одинаковых по размеру клеток-фолликулов. В определенных ситуациях численность клеток может увеличиваться, образуя узлы, которые отличаются от здоровой ткани своей плотностью и величиной.
Факторами, способствующими их появлению, считаются:
- радиация;
- дефицит йода в организме;
- генетическая предрасположенность.
Образования в щитовидной железе делят на несколько групп. Классификация основывается на составе, механизме и причинах развития:
Неопухолевые узлы. Эти образования встречаются чаще всего и свидетельствуют о том, что организму не хватает йода. К данной группе можно отнести такое заболевание как коллоидный узел. Оно представляет собой наличие большого числа увеличивающихся клеток щитовидной железы, наполненных коллоидом.
Опухолевые образования.
- Доброкачественные
. Узлы подобного рода не имеют способности перерастать в раковое заболевание из-за развития хорошо очерченной капсулы. Они могут привести к визуальной деформации шеи или избыточной выработке гормонов. - Злокачественные
. Именно эти узлы самые опасные, так как они прорастают в окружающие ткани и органы. Их инвазивный рост приводит к метастазированию (раковая опухоль распространяется с током крови по всему организму).
Также узлы бывают единичные и множественные. У большинства людей причиной развития рака были именно единичные образования в щитовидной железе.
Общие черты патологии
Доброкачественные опухоли печени при небольших размерах не имеют клинических проявлений и выявляются случайно при УЗИ. Жалобы обычно появляются при больших размерах новообразований. Дифференцировать доброкачественные опухоли следует от первичного рака печени, а также от метастатического поражения. Диагностический алгоритм при этом включает в себя применение УЗИ, КТ, МРТ, исследование крови на опухолевые маркёры (АФП, СЕА, СА19-9). В сложных дифференциально-диагностических ситуациях выполняют видеолапароскопию, ангиографическое исследование, тонкоигольную пункционную биопсию.
Как не допустить появление опасного образования?
Во-первых, необходимо помнить о том, что прохождение раз в год профилактического осмотра у врача-эндокринолога является обязательным. На приеме у специалиста проводится пальпация щитовидной железы, при помощи которой можно заподозрить наличие узлов в ткани органа. Если будут обнаружены увеличенные участки, то врач назначит дополнительные обследования (УЗИ, КТ, МРТ, анализы крови).
Чтобы не подвергать щитовидную железу риску образования опасных узловых клеток, нужно вовремя начинать бороться с дефицитом йода в организме. Это можно сделать при помощи специализированных препаратов или же рационального питания, включающего в себя продукты с большим содержанием йода (зелень, морская капуста, семечки и т.д.).
Только бережное отношение к своему здоровью способно предупредить опасные заболевания.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Вам все еще кажется, что вылечить печень и желсные протоки тяжело?
Судя по тому, что вы сейчас читаете эти строки – победа в борьбе с заболеваниями печени пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень – очень важный орган, а его правильное функционирование – залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый или сероватый оттенок кожи, горечь во рту, потемнение цвета мочи и диарея. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень и очистила желчный пузырь. Читать статью >>
Гиподенсивные образования в печени возникают по различным причинам, это могут быть метастазы, кисты, опухоли, злокачественные новообразования. Если очаг превышает диаметр 4 сантиметра, показано проведение биопсии, сдача анализов крови на наличие маркеров гепатита для исключения онкологических заболеваний.
Проявление клинической картины
На ранних стадиях развития новообразования на почках, симптомы скрыты или слабо выражены. В этот период опухоль обнаруживается случайным образом при плановом осмотре.
Дальнейшее развитие доброкачественных образований сопровождается следующими симптомами:
- субфебрильная температура тела до 38 градусов;
- слабость, утомляемость;
- снижение аппетита, резкое снижение массы тела;
- отечность ног, варикозное расширение вен;
- интоксикация организма;
- анемия;
- повышение СОЭ.
Характерны жалобы больного на тянущую боль в поясничной области со стороны поврежденного органа.
Аналогично, развитие онкологических образований в начальной стадии идет без жалоб на самочувствие больного. Возникновение метастазирования негативно действует на весь организм. Появляются характерные, ярко выраженные, симптомы:
- кровь в моче, признак стремительного разрастания клеток;
- острые боли в пояснице, животе;
- почечные колики;
- отечность ног, варикоз;
- сниженный уровень гемоглобина, рост СОЭ;
- гипертония;
- лихорадка.
На поздних стадиях развития онкологии может появиться сильный кашель с кровью, это свидетельство того, что метастазы достигли легких.
Гемангиомы
Гемангиома печени (код по МКБ-10 — D18.0) — наиболее часто встречающаяся доброкачественная опухоль печени, составляет 85% всех доброкачественных новообразований этого органа. Соотношение женщин и мужчин по частоте заболеваемости составляет 5:1. Наиболее часто встречается у пациентов в возрасте 44-55 лет.
По современным представлениям, гемангиомы печени — дисонтогенетические образования, то есть рассматриваются как порок развития сосудистой системы в период эмбриогенеза. Гемангиомы никогда не малигнизируются
, но в детском возрасте их необходимо дифференцировать с гемангиоэндотелиомами, которые в большом проценте случаев подвергаются злокачественной трансформации. Размеры гемангиом варьируют от нескольких миллиметров до 30-40 см и более. Опухоль может поражать часть сегмента, анатомическую долю печени или быть более обширной, занимая в ряде случаев почти всю брюшную полость.
Р. Вирхов описал гемангиомы с особыми свойствами, характеризующиеся признаками безудержного инфильтративного роста, и назвал их «пожирающими».
Он выделял 3 вида гемангиом печени:
- простую, или капиллярную;
- кавернозную, или пещеристую;
- мембранозную.
B.C. Шапкин (1970) предложил различать следующие виды гемангиом печени:
- кавернозную гемангиому;
- плотную гемангиому со значительно выраженным фиброзом и кальцинозом;
- гемангиоматоз печени без цирроза и с циррозом;
- смешанную форму гемангиом.
Макроскопически гемангиома обычно тёмно-вишневого или тёмно-красного цвета. Она мягкоэластической консистенции, на срезе имеет вид мелкоячеистой губки. Характерная особенность — гиалиноз в центре опухоли (участок неправильной формы серого или белого цвета). Микроскопически опухоль представлена скоплениями сосудистых лакун, заполненных кровью, соединённых множественными сосудистыми анастомозами различного калибра
. Скопления лакун окружены неизменёнными эндотелиальными клетками.
Гемангиомы малых размеров (до 5,0 см в диаметре) не проявляются клинически, однако при больших (>10 см)
и гигантских (>15 см)
размерах опухоли у больных появляется болевой синдром, признаки сдавления соседних органов, гипокоагуляционный синдром, связанный с гиперкоагуляцией в гемангиоме.
Осложнения гемангиом печени:
- спонтанный разрыв опухоли;
- некроз опухоли;
- гемобилия;
- резкое перекручивание опухоли;
- тромбоцитопения (синдром Казабаха-Мерритт);
- гемангиоматозная дегенерация печени;
- сердечно-сосудистая недостаточность.
Осложнённое течение заболевания отмечается у 5-15% больных. Самое частое и самое опасное осложнение, спровоцировать которое может травма брюшной полости, — разрыв опухоли с внутрибрюшным кровотечением
. Летальность при данном осложнении достигает 75-85%, частота — 5% при больших и гигантских гемангиомах, однако описаны случаи разрывов и малых гемангиом, не превышающих 5 см в диаметре. При разрыве гемангиомы с развитием внутрибрюшного кровотечения клиническая картина характеризуется острым началом, тахикардией, бледностью кожи, падением уровня гемоглобина, артериальной гипотензией, признаками наличия свободной жидкости в брюшной полости.
Гемобилия
может проявляться профузным желудочно-кишечным кровотечением или рецидивирующей геморрагией малой интенсивности с наличием мелены или рвоты по типу «кофейной гущи».
Синдром Казабаха-Мерритта
характеризуется выраженной тромбоцитопенией, массивными точечными кровоизлияниями на коже. В коагулограмме при этом выявляют признаки, характерные для ДВС-синдрома.
Сердечная недостаточность
развивается при наличии массивных артериовенозных шунтов в гемангиомах больших размеров.
Диагностика
Ультразвуковая картина
гемангиом в большинстве случаев представлена образованием с чёткими неровными контурами, неоднородной (преимущественно гиперэхогенной) структурой, значительно реже — в виде однородного гиперэхогенного образования с чёткими ровными контурами. Лишь в отдельных случаях (5% наблюдений) отсутствуют чёткие контуры гемангиомы, а внутренняя структура смешанная. Большинство кавернозных гемангиом относятся к малососудистым образованиям и лишь в отдельных случаях внутри гемангиомы регистрируется артериальный спектр кровотока при наличии афферентной васкуляризации вокруг (рис. 59-1).
Рис. 59-1. УЗИ при гемангиоме печени: изображение в В-режиме (a): TUMOR — опухоль, VHD — правая печёночная вена, VHM — средняя печёночная вена, IVC — нижняя полая вена; в режиме цветового дуплексного сканирования (б), стрелкой указана опухоль.
Характерными признаками гемангиом на КТ в нативную фазу являются чёткость контуров, однородность структуры небольших образований с плотностью от 38 до 43 ЕД по шкале Хаунсфилда, а также наличие гиподенсного участка в центре (гиалиноз), что чаще встречается при больших и гигантских гемангиомах (рис. 59-2).
Рис. 59-2. Компьютерная томограмма: гигантская гемангиома правой доли печени в артериальную фазу контрастирования.
В артериальную фазу патогномоничным признаком служит накопление контрастного вещества по периферии опухоли по типу «языков пламени». В отсроченную фазу гемангиома становится изо- или гиперденсной по отношению к непоражённой паренхиме. При злокачественных опухолях в эту фазу исследования образование становится гиподенсным, сохраняя свою неоднородную структуру.
При ангиографигеском исследовании (целиакография)
для гемангиом характерны быстрое накопление контрастного вещества в сосудистых лакунах в виде снежинок и отсутствие патологических сосудов, чёткие границы опухоли.
Выполнение пункционной биопсии
при гемангиомах печени, особенно расположенных поверхностно, опасно из-за возможности развития внутрибрюшного кровотечения.
Лечение
Показания к хирургическому лечению возникают при больших размерах гемангиомы (>10 см). При таких размерах возникает болевой синдром в результате сдавления соседних органов. Вопрос о необходимости оперативного лечения асимптомных гемангиом больших размеров обсуждается до настоящего времени.
Оперативное лечение показано в следующих случаях:
- размер гемангиомы более 10 см в диаметре;
- наличие отчётливых клинических проявлений;
- невозможность достоверно исключить до операции злокачественный процесс.
Обоснованность показаний к оперативному лечению больших и гигантских гемангиом определяется наличием у больных постоянного болевого синдрома, уменьшением функционально активной массы печёночной паренхимы, развитием её дистрофических изменений за счёт синдрома обкрадывания, нарушениями свёртывающей системы крови, а также опасностью разрыва гемангиомы.
При показаниях к оперативному лечению по поводу других заболеваний органов брюшной полости целесообразно одномоментное удаление легкодоступных гемангиом меньших размеров.
Безусловно, при таком осложнении, как разрыв опухоли, необходима экстренная операция.
При нарушении целостности гемангиом, проявляющихся в виде гемобилии, показано ангиографическое исследование и рентгенэндоваскулярная окклюзия ветвей печёночной артерии
, питающих опухоль, что позволяет в большинстве случаев добиться эффективного гемостаза.
Оперативное лечение в большинстве случаев выполняется в объёме периопухолевой резекции, так как, учитывая доброкачественную природу новообразования, следует стремиться к максимальному сохранению здоровой паренхимы печени
. Обширные анатомические резекции печени выполняются при гигантских гемангиомах, практически полностью замещающих объём анатомической доли.
При высоком риске резекций печени прибегают к перевязке печёночной артерии или криодеструкции гемангиомы
. Однако перевязка печёночной артерии сопряжена с возможностью развития некроза печени, а криодеструкция может быть эффективна лишь при небольших размерах опухоли. При невозможности удаления гемангиомы или противопоказаниях к операции, а также в целях профилактики возможных осложнений разработан и применяется метод селективной рентгенэндоваскулярной окклюзии артерий, питающих опухоль (рис. 59-3).
Рис. 59.3. Рентгеноконтрастная целиакограмма при гигантской гемангиоме правой доли печени: а — исходное исследование; б — после рентгенэндоваскулярной окклюзии печёночной артерии (отмечается отсутствие контрастирования опухоли).
В.Д. Фёдоров, В.А. Вишневский, Н.А. Назаренко
medbe.ru
Почему возникает
Гиподенсные образования в органах могут появляться в результате развития доброкачественных или злокачественных болезней. Среди наиболее распространенных провоцирующих факторов выступают следующие состояния.
Кисты
Новообразование может быть врожденного, приобретенного, паразитарного или воспалительного характера. Опухоль представлена в виде жидкости, в полости которой содержится полупрозрачная жидкость. В размерах может достигать от нескольких миллиметров до 25 сантиметров.
Липома
Также относится к доброкачественным образованиям, формирующимся из жировых тканей. Диаметр опухоли не превышает 50 миллиметров. Для контроля патологического процесса проводится ультразвуковое исследование.
Гемангиома
Отличается медленным ростом и практически никогда не перерождается в злокачественную форму. Если отмечается стремительное увеличение в объемах, то потребуется дополнительная диагностика.
Цистаденома
Похожа на кистозное образование. Особенность такой опухоли заключается в том, что у нее несколько камер, которые отделяет друг от друга выстланный эпителий.
Причиной наличия гиподенсивных образований также могут стать другие доброкачественные новообразования, абсцессы, онкологические патологии (лимфома, гемангиосаркома, гепатома, холангиокарцинома), первичные раковые опухоли, метастазирование.
Чтобы установить, на какое именно заболевание указывают описываемые очаги, назначают дополнительное диагностическое обследование. Как правило, это биопсия, различные анализы крови, а также иные методики, позволяющие более точно определить характер патологического процесса.
Характеристики печеночных очагов
Все объемные новообразования, определяемые при проведении компьютерной томографии, разделяют в зависимости от ряда параметров: плотность, структура, форма, контуры, размер, локализация.
Плотность – это основная характеристика любой ткани, измеряется на компьютерной томографии в единицах Хаунсфилда. По плотности бывают очаги гиподенсивные, гиперденсивные, изоденсные. По показателю плотности есть основания предполагать, что находится в структуре очага, присутствует ли жидкость, кровь, мягкотканные компоненты.
Кисты подразделяют на многокамерные и однокамерные, в них присутствуют или отсутствуют видимые стенки, содержится желчь. Внутри определяется инородное тело либо паразит, мягкотканный или кистозный компонент.
При некрозе может быть неоднородная структура, о длительности патологического процесса свидетельствует выявление кальцинатов, извести.
Форма и контуры
По форме образования приближаются к шару вытянутой, неправильной формы. Контур:
- неровный или ровный;
- нечеткий или четкий;
- видимый по всему периметру либо только на ограниченном участке.
Измерение образования проводится на аксиальном срезе, при необходимости контрольного исследования выбирают так называемый маркерный очаг. Динамика изменения размеров очага оценивается спустя время.
Чтобы врач видел всю картину, в описании компьютерной томографии необходимо указать локализацию патологии. Очаг может быть расположен:
- в глубине печени;
- около с венами;
- рядом с желчным пузырем и протоками.
Такая информация наводит на мысли об этиологии проблемы.
Численность патологических участков может варьироваться. Солитарный очаг в печени всегда одиночный, при раке таких измененных участков множество. При выявлении одного метастаза врач ставит стадию М1 (по системе измерения TNM).
Но при этом необходимо помнить, что множественные очаговые образования далеко не всегда являются метастазами. Доктору потребуется еще провести дифференциальную диагностику, тщательно сопоставив все имеющиеся признаки.
Особенности накопления контрастного вещества
Чем выше накопление контрастного вещества, тем лучше ткань снабжается кровью. И наоборот, чем медленнее паренхима накапливает контраст, тем хуже развита сосудистая сеть.
Чем активнее падает плотность тканей после завершения введения вещества, тем интенсивнее кровоток в пораженных местах печени.
Возможности дифференциальной диагностики вторичных образований печени
П.И. Давыденко, младший научный сотрудник отделения рентгенологии и магнитнорезонансных методов исследования отдела лучевых методов диагностики и лечения, ФГБУ «Институт хирургии им. А.В. Вишневского» МЗ России, отдел лучевых методов диагностики и лечения
Метастатическое поражение печени является одной из ведущих проблем в печеночной хирургии, так как метастазы встречаются гораздо чаще первичных очаговых образований печени. Томографическое изображение метастатического поражения печени во многом зависит от органной принадлежности и структуры первичной опухоли. Мультиспиральная компьютерная томография (МСКТ) и магнитнорезонансная томография (МРТ) позволяют получить информацию о количестве, расположении, размерах и взаимоотношении метастазов с другими анатомическими структурами печени. Часто дифференциальная диагностика возможна только при использовании болюсного контрастного усиления. Печеночноспецифические магнитнорезонансные контрастные средства позволяют выявить очаговые образования печени даже малых размеров (менее 1 см в диаметре). По интенсивности накопления МРконтрастного вещества в гепатоспецифические фазы можно оценить степень дифференцировки гепатоцитов в очагах (ГЦР), и дифференцировать гепатоцитсодержащие очаговые образования с очаговыми образованиями, в которых печеночных клеток нет (метастазы, гемангиомы). Ключевые слова: метастазы, МСКТ, МРТ, болюсное контрастное усиление В практической медицине все чаще и чаще врачам приходится сталкиваться с проблемой метастатического поражения печени, так как на современном этапе мы обладаем широким арсеналом диагностических и лечебных манипуляций для выявления и лечения первичных опухолей различных органов, но зачастую это не позволяет избежать вторичного поражения печени. Проблема метастатического поражения печени является одной из ведущих в хирургии печени, так как метастатические злокачественные опухоли печени гораздо более распространены, чем первичные новообразования печени, и встречаются в 50–60 раз чаще первичных [1]. Печень является органом мишенью для метастазирования рака поджелудочной железы, рака желудка, колоректального рака, рака молочной железы, легких и многих других [2]. Своевременная диагностика вторичного опухолевого поражения печени позволяет лечащему врачу определиться с дальнейшей тактикой лечения пациента. Для чего еще на дооперационном этапе необходимо знать точное количество, расположение, размеры и взаимоотношение метастазов с другими анатомическими структурами. Современная хирургия печени обладает широким арсеналом метододов лечения вторичного поражения печени, такими как резекции печени различного объема, крио и другие виды абляции, химиоэмболизация артерий, питающих опухоль. В этом случае методом выбора диагностики являются томографическим методы исследования с применением болюсного контрастного усиления. Мультиспиральная компьютерная томография (МСКТ) и магнитнорезонансная томография (МРТ) стали широко доступны и успешно используются для диагностики вторичного поражения печени. Томографическая картина метастатического поражения печени во многом зависит от органной принадлежности и структуры первичной опухоли. Большая часть метастазов – солидные, хотя встречаются метастазы частично или полностью кистозные [3]. Контрастное усиление расширяет диагностические возможности томографических исследований, так как позволяет выявить характер васкуляризации очаговых образований печени Очаговые образования печени (ООП) делятся на гиперваскулярные и гиповаскулярные и соответственно диагностируются в артериальную и портальную фазы контрастного усиления [4]. При компьютерной томографии в нативную фазу метастазы чаще визуализируются как очаги пониженной плотности округлой или неправильной формы, однако могут и вовсе не определяться (Рис. 1). При МРТ сканировании метастазы чаще всего определяются как зоны повышенного МРсигнала на Т2ВИ изображениях и пониженного – на Т1ВИ. Более четко их границы визуализируются при Т2 импульсных последовательностях с подавлением сигнала от жира (Рис. 2). Однако сигнальные характеристики могут варьировать, в зависимости от степени васкуляризации, наличия некрозов и кровоизлияний, фиброзной ткани или кальцификации ООП. Тем не менее, нативаня картина вторичных очагов печени, особенно малых размеров, как при МСКТ, так и при МРТ исследованиях не специфична. Не имея информации о локализации первичного поражения, диагност не может с полной уверенностью судить о природе выявленных в печени изменений. В таких случаях необходимо использование методики болюсного контрастного усиления, что позволяет не только дифференцировать образования печени, но и выявлять новые очаги, не визуализированные при нативном сканировании, судить об анатомическом взаимоотношении с кровеносными сосудами и желчными протоками, оценивать степень распространения опухоли и ее инвазии в сосуды. А по степени градиента накопления контрастного препарата, возможно, даже предположить органную принадлежность первичного очага. По способности накапливать контрастный препарат метастазы можно разделить на гиперваскулярные и гиповаскулярные (Рис. 3). Гиповаскулярные очаги встречаются значительно чаще и имеют довольно специфическую картину накопления контрастного препарата. Так, после болюсного введения контрастного препарата, в артериальную фазу вокруг очага можно визуализировать гиперконтрастный ободок. В большинстве случаев, метастазы четко определяются в венозную фазу, и на фоне печеночной паренхимы, накопившей контрастное вещество, визуализируются как гиподенсные очаги. Сами же они плохо накапливают контрастное вещество, максимальное его накопление происходит в отсроченную фазу (Рис. 4). Динамика накопления контрастного препарата метастазами при МРТ исследованиях сходна с КТ изображениями (Рис. 5). Сложностей в выявлении вторичных очагов размером свыше 1 см, как правило, не возникает. Чувствительность и специфичность КТ и МРТ составляет 93–100% и 97–99% соответственно [5, 6]. Но довольно часто приходится сталкиваться с ситуацией, когда для принятия решения о выполнении хирургического вмешательства необходимо выявить или исключить очаги менее 1 см. В такой ситуации внеклеточный МРконтрастный препарат не всегда может решить поставленную задачу. Тогда есть смысл использовать гепатоспецифический магнитнорезонансный контрастный препарат. На изображениях в гепатоцитарную фазу накопление метастазом контрастного вещества не наблюдается изза отсутствия в нем функционирующих гепатоцитов (Рис. 6). Также такое контрастное усиление полезно для дифференциальной диагностики вторичных очагов, так как сигнал от образований содержащих гепатоциты будет усиливаться в гепатоспецифические фазы (Рис. 7). Гепатоспецифические МРКС являются особенно ценным контрастным препаратом для обнаружения метастазов малых размеров, менее 1 см, а также для дифференциальной диагностики ОПП содержащих и несодержащих гепатоциты в своей структуре. В настоящее время не существует крупных исследований, в которых была бы проведена оценка влияния на точность диагностики метастазов в печени с использованием внеклеточных парамагнитных контрастных препаратов, по сравнению с гепатоспецифическими. Но анализ нашего опыта позволяет предположить более высокую чувствительность и специфичность МРТ исследования при диагностике ООП малых размеров. Таким образом, томографические методы диагностики с применением различных контрастных препаратов дают более полную информацию о метастатическом поражении, печени: о количестве очагов, их размерах, локализации, соотношении с билиарным деревом и сосудистой сетью. В свою очередь, МРТ с гепатоспецифическим МРКС позволяет дополнительно и более точно дифференцировать метастатические очаги малых размеров (до 1 см).
журнал «Поликлиника» спецвыпуск «Лучевая диагностика» стр.83
Технология проведения диагностических мероприятий
При выполнении компьютерной и магнитно-резонансной томографии важно обращать внимание на предварительную подготовку. Например, если необходимо произвести исследование левой доли печени, пациента следует правильно расположить на кушетке под манипуляторами аппарата. Орган частично прикрыт ребрами, грудиной, легкими и другими системами.
Поэтому неправильное расположение тела может привести к ложным изображениям на мониторе. Пациенты должны лежать неподвижно. Это проблематично с психически больными людьми и детьми. Особая осторожность нужна в обращении с пациентами в критическом состоянии. Поэтому некоторые психические и физические особенности являются противопоказанием к проведению этих исследований.
Как выявить гиподенсные очаги
При случайном обнаружении гипоэхогенного новообразования на УЗИ врачи назначают дополнительные исследования, чтобы выяснить первопричину. Одиночные и множественные гиподенсивные образования в печени более информативно диагностируются при проведении томографии:
- компьютерной;
- магнитно-резонансной;
- позитронно-эмиссионной.
В большинстве случаев найти очаговое поражение помогают МРТ и КТ. Сложно распознаваемые случаи дополняют другими методами: УЗИ с эластографией, биопсией. В диагностическом комплексе мер обязательно задействованы клинико-лабораторные анализы и сдача крови на онкомаркёры.
Магнитно-резонансная томография — это высокоточное обследование, основанное на принципе работы большого магнита. Его используют для получения информативных снимков органов и тканей. Отличительный признак от КТ — отсутствие рентген-излучения. Противопоказаниями к проведению диагностики являются беременность, наличие импланта среднего уха и кардиостимулятора. Чтобы подготовиться к процедуре, достаточно предварительно отказаться от еды на 3–4 часа, а непосредственно перед МРТ снять с тела и одежды все металлические предметы.
Что собой представляют эти образования?
Гиподенсивный очаг — это локализованная область в изображении печени на мониторе томографа. Она окрашена темнее, что отображает низкую плотность. Гиперденсивные области наоборот являются более светлыми, что свидетельствует об уплотнениях тканей в этих местах. Низкую плотность провоцируют жидкие среды или клетки, в которых много цитоплазмы.
Клинические проявления
Вне зависимости от характера новообразования, симптоматика на начальных этапах развития заболеваний одинакова:
- Ноющие или тянущие боли внизу живота, с той стороны, где локализовано образование яичника, или во всей брюшной полости при двустороннем течении.
- Боли во время полового акта в области придатков, которые отдают в бедро, ногу, поясницу.
- Невозможность забеременеть долгое время при регулярной половой жизни и полном здоровье партера.
- Нарушения менструального цикла. При этом регулярность менструаций может быть как низкой, так и частой.
- Частые позывы к мочеиспусканию и дефекации из-за сдавливания мочевого пузыря и кишечника. Этот симптом встречается тогда, когда образование достигло внушительных размеров.
- Вздутие живота, ощущение тяжести в брюшной полости.
Если образование на яичнике вызывает нарушение гормонального фона, то проявляется следующая симптоматика:
- увеличение веса;
- изменение волосяного покрова (повышенное оволосение);
- резкое уменьшение/увеличение молочных желез;
- появление прыщей;
- огрубение голоса;
- аменорея (отсутствие менструации);
- возникновение синдрома Иценко-Кушинга.
Виды очагового образования
Почечные объемные новообразования классифицируются на две большие группы: доброкачественные и злокачественные. В каждой из них несколько видов.
К доброкачественным видам относят:
- кисту, в ее полости содержится жидкость;
- аденому, которая поражает железистый эпителий;
- фиброму, развивается на волокнистой соединительной ткани;
- миому, формируется на мышечной ткани;
- ангиому, лимфангиому, возникают из разросшихся кровеносных, лимфатических сосудов;
- папиллому, вырастает на слизистых оболочках лоханки органа;
- гемангиому, образуется из-за разрастания паренхиматозной ткани;
- дермоиды кистозного типа.
Доброкачественные новообразования на ранней стадии не нарушают функции органа. Опухоль растет медленно, структура ткани не разрушается, метастазы не образуются.
Однако, при росте объма образование оказывает негативное действие на мочевыводящую систему, повреждает сосуды, вызывает кровотечение. Имеется риск преобразования доброкачественной опухоли в онкологическую.
Большая часть объемных образований — это онкология, практически 90%. К онкологическим образованиям относятся:
- саркома почки, поражает соединительную ткань;
- липоангиосаркома;
- нефробластома, опухоль Вильмса;
- папиллярный рак;
- клеточный, плоскоклеточный рак;
- смешанные типы рака.
Клеточный рак характеризуется высокой степенью агрессивности со стремительным метастазированием в прилегающие органы, в костные ткани, легкие.
В отдельных случаях рак развивается медленно, метастазы возникают спустя десятилетия.
Онкологические болезни характеризуются односторонним поражением почек, но некоторым свойственно двустороннее поражение органа. Например, саркома у детей почти всегда имеет двусторонний характер.
Любой вид опухоли из вышеперечисленных является причиной увеличения в объеме левой или правой почки.
Особенностями локализации опухоли в правой почке станут следующие проявления:
- отечность нижних конечностей;
- болевые ощущения справа;
- лабораторный анализ мочи показывает белок;
- проблемы с сердцем, печенью.
Все это обусловлено нарушением кровотока в нижней полой вене.
Левосторонняя почечная опухоль менее опасна, проявляется болью в боку слева и расширением вен в паховой области.