Конъюнктивит — глазное заболевание, характеризующееся воспалением внутренней оболочки века. В офтальмологии выделяют несколько типов данной патологии. Особенно часто конъюнктивитом болеют дети до 7 лет. Рассмотрим причины возникновения каждого вида, характерные симптомы, способы лечения. Какие меры нужно принимать для профилактики болезни?
Конъюнктивит у детей — нередкое явление, особенно у дошкольников, и это вполне объяснимо. Основные пути распространения заболевания — воздушно-капельный и контактно-бытовой. Уровень личной гигиены у маленьких детей развит очень слабо. Они часто трут глаза
В этой статье
- Вирусный конъюнктивит
- Герпетический конъюнктивит
- Вирусный конъюнктивит у ребенка: симптомы
- Лечение вирусного конъюнктивита у детей
- Бактериальный конъюнктивит у ребенка
- Симптомы бактериального конъюнктивита
- Опасность вирусного и бактериального конъюнктивитов
- Аллергический конъюнктивит у ребенка
- Правила детской гигиены при лечении конъюнктивитов
- Профилактика конъюнктивитов
грязными пальцами, грызут ногти, а это прямой путь для проникновения инфекции. Стоит заболеть одному ребенку, как в детском коллективе болезнь начинает распространяться довольно быстро. Ребята пользуются общими игрушками и другими предметами, могут вытереть руки одним полотенцем. Рассмотрим, какие бывают виды конъюнктивитов у детей.
Вирусный конъюнктивит
Данный тип болезни развивается при проникновении в организм ребенка различных вирусов. Самый распространенные из них — аденовирусы, которые являются возбудителями многих недугов: гриппа, ОРВИ, ОРЗ и прочих. При заражении аденовирусами 3, 4 и 7 серотипа развивается острый фарингоконъюнктивит. Вирусы 8 и 10 серотипа вызывают эпидемический кератоконъюнктивит. Многие аденовирусы вызывают развитие инфекций верхних дыхательных путей: тонзиллит, фарингит, ринит и прочие заболевания. Аденовирусы весьма живучи. Они могут оставаться в активном состоянии на различных поверхностях до 7-10 дней. Стоит ребенку взять в руки запыленный или грязный предмет, а затем потрогать слизистую оболочку, как вирус попадает в организм, провоцируя развитие болезни. Особенно подвержены воздействию аденовирусов дети до 6-7 лет. Их иммунная система еще очень слаба и не может противостоять инфекциям в такой степени, как взрослый организм. По данным статистики, на долю аденовирусной инфекции у малышей в возрасте до шести лет приходится до 30% случаев от всех вирусных недугов.
Вирусный конъюнктивит у ребенка может возникнуть как самостоятельная патология или развиться на фоне недугов, вызванных вирусами: гриппа, ОРВИ, ОРЗ, ринофарингита и прочих болезней верхних дыхательных путей. В таких случаях назначают комплексное лечение.
Причины
Причины мидриаза могут быть как физиологическими (норма), так и патологическими (признак заболевания).
Неопасные физиологические
Приведенные ниже ситуации никак не связаны с патологией и считаются нормой:
- Для детей от 1-го месяца до 3-х подобное явление считается нормальным состоянием. Поскольку в этом возрасте происходит быстрое развитие зрения. Что же касается детей младше 1-го месяца, то глаза у них постоянно «ходят» в разные стороны, и размер глазных яблок не зависит от патологических причин. Расширенные зрачки могут наблюдаться у грудных детей до 3-х месяцев, и в течение этого времени это считается нормой, не стоит переживать по этому поводу.
- Расширенные зрачки могут быть при недостаточном освещении в комнате, где малыш проводит большую часть дня. Это может говорить о недостатке прогулок и свежего воздуха, а также о бесконтрольной игре на компьютере. Поэтому лучше с младенчества приучать ребенка к режиму дня, тогда такой ситуации возникать не будет. Как можно больше проводите время с ребенком на свежем воздухе;
- Чрезмерные потрясения вполне могут способствовать расширению зрачков у детей постарше 4-х лет. При этом не важно, какого вида было потрясение положительное или негативное. В период такого состояния у многих наблюдается мидриаз. Но в случае, если ребенок на регулярной основе испытывает сильнейшие эмоциональные потрясения, это может неблагоприятным образом отразиться на зрении. В такой ситуации на самом деле стоит оградить ребенка от любых стрессовых и сильно положительных эмоций. В обратном случае это может привести к неврозу.
Необходимо понимать, что физиологические причины огромных зрачков у ребенка редко могут приводить к развитию серьезных осложнений, которые требуют немедленной помощи врача. Но при этом не стоит пренебрегать консультацией у врача-офтальмолога, ведь ранняя диагностика позволяет начать лечение вовремя.
Опасные патологические
Патологическими причинами расширенных значков являются следующие состояния:
- Черепно-мозговые травмы – даже незначительное сотрясение головного мозга, гематомы и ушибы сопровождаются синдромом расширенных зрачков, при этом зрачки асимметричны и неравномерны, то есть зрачок 1-го из глаз намного больше 2-го, могут в разной степени реагировать на яркий свет. Подобное явление наблюдается при травмах, образовании паралитического состояния, а также при сдавливании нервов глаз и головного мозга. Во время диагностики черепно-мозговых травм мидриаз считается важным признаком травматизации головы. Кроме этого, есть и второстепенные признаки – приступы тошноты, рвоты, мигрени вплоть до развития судорог в тяжелых случаях человек теряет сознание. Поэтому в такой ситуации ребенку необходима срочная госпитализация, амбулаторное лечение при черепно-мозговых травмах назначается в исключительных случаях.
- Энцефалопатии хронической формы – это заболевания не воспалительного и не злокачественного характера.
- Эпилепсия в стадии обострения – это резкое повышение внутричерепного давления. Эпилепсия нарушает работу глазных мышц, в результате это способствует развитию отсутствия реакции на свет. Как правило, расширение зрачков наблюдается в момент приступа, а при сопутствующем повышенном внутричерепном давлении мидриаз длится довольно долго.
- Интоксикация организма химическими соединениями (ботокс, спиртные напитки, наркотические средства, бытовая химия) опасна для жизни человека. Приведенные вещества способствуют образованию паралича не только органов зрения, но и дыхательной системы, из-за чего ребенок может погибнуть от острой нехватки кислорода. Временная форма мидриаза развивается на фоне сильного алкогольного и наркотического опьянения, при повышенной дозе сильнодействующих лекарственных средств (антигистаминные, спазмолитические, анальгезирующие, гормональные и барбитураты) подобные проблемы наблюдаются у подростков.
- Метаболические и эндокринные нарушения в организме ребенка 5-ти лет.
- Стрессовые и шоковые состояния – сильный шок или испуг возможен не только при испытании сильной боли, которую испытывает малыш при травме, но и при развитии сильнейшей аллергической реакции и сильной передозировке лекарственными средствами. В приведенных ситуациях мидриаз развивается в результате активной выработки «аварийных» гормонов кортизона и адреналина. Они необходимы для подготовки организма ребенка к экстренной ситуации. При этом ток крови падает, сосуды резко сужаются, все системы начинают работать в замедленном режиме.
- Злокачественные новообразования головного мозга. Мидриаз – это главный симптом новообразования в затылочной части мозга.
- Гипертиреоз – это патология щитовидной железы, из-за которой она не в силах вырабатывать нужное количество гормонов для организма. Сбои в работе функций железы часто связаны с нарушением функционирования гипоталамуса и гипофиза.
- Повышенное внутричерепное и внутриглазное давление – чаще развивается на фоне травмы или активного развития новообразования.
- Аневризма артерии, находящейся недалеко от глазных нервов.
- Острое кислородное голодание в результате отека горла аллергической и неаллергической этиологии.
- Чрезмерная ломкость кровеносных сосудов, сахарный диабет независимо от типа.
Герпетический конъюнктивит
Вирус простого герпеса (herpes simplex) также часто является причиной воспаления конъюнктивы. Он может спровоцировать различные виды герпетического конъюнктивита:
- катаральный, для которого характерно слизистое или гнойное отделяемое из глаз;
- фолликулярный, при котором на конъюнктиве и веках высыпают пузырьки с жидким содержанием — фолликулы;
- везикулярно-язвенный тип болезни протекает с образованием эрозий или язв, прикрытых пленками, нередко сопровождается образованием плотных узелков.
Вирус герпеса, один раз попадая в организм, встраивается в ДНК ганглия тройничного нерва, и с ним человек живет всю жизнь. Носителями вируса простого герпеса являются от 60 до 90% всех людей. Однако при нормальном состоянии организма он не беспокоит хозяина. А вот в определенных ситуациях, например, ослаблении иммунной системы, переохлаждении, авитаминозе, после перенесенных инфекций вирус герпеса активизируется, провоцируя развитие воспалительных заболеваний: всем известную «простуду» на губах или конъюнктивит.
Последующие посещения офтальмолога
Последующие посещения стоит проводит в 1 год и 3 года, а затем уже в дошкольном возрасте, перед поступлением в первый класс (в 5-7 лет). Школьникам следует проходить обследование зрительной системы ежегодно, или (в крайнем случае) раз в 2 года. Если у ребенка ранее наблюдались проблемы со зрением и производилась его коррекция с помощью очков или контактных линз, рекомендуется посещение офтальмолога не реже чем раз в год.
В некоторых случаях может потребоваться большее количество осмотров. В раннем возрасте у некоторых малышей наблюдается косоглазие и дальнозоркость, которые не являются патологией и самостоятельно проходят в процессе формирования зрительной системы. Родителям следует систематически показывать малыша врачу, чтобы отслеживать процесс протекания этого состояния и не допустить возможного прогрессирования болезни. Таким образом, достоверно сказать, сколько раз ребенок должен посещать офтальмолога, нельзя. В каждом конкретном случае процесс диагностики определяется индивидуально, как и схема коррекции или лечения. В возрасте 4-5 лет возможна более детальная диагностика органов зрения, в том числе определение его остроты с помощью специальных таблиц с картинками или буквами. Также врач-офтальмолог может исследовать бинокулярное зрение ребенка с помощью цветных фильтров, определить наличие косоглазия и других заболеваний, оценить подвижность глаз, определить рефракцию методом скиаскопии. В некоторых случаях назначается дополнительное обследование переднего отдела глаза (конъюнктивы, роговицы, век, радужки и хрусталика) с помощью биомикроскопии. Также может быть показана офтальмоскопия с целью обследования глазного дна (сетчатки, диска зрительного нерва и сосудов). Врач сможет точно сказать, как будет проходить осмотр (перечень всех мероприятий обсуждается индивидуально с родителями).
Проверять зрение ребенка нужно:
- Сразу после рождения;
- В 3-6 месяцев;
- В 1 год и 3 года;
- Перед школой (5-7 лет);
- В процессе школьного обучения — ежегодно (или в крайнем случае раз в 2 года).
Вирусный конъюнктивит у ребенка: симптомы
После начала действия вируса у больного ребенка проявляются признаки болезни:
- слезотечение, отек и гиперемия век;
- ощущение «песка» в глазах, резь, сухость, неприятие яркого света;
- слизистое отделяемое;
- слабость и вялость в мышцах;
- ухудшение сна и аппетита.
При появлении подобных симптомов родителям следует вызвать врача на дом, чтобы он осмотрел ребенка. Чем раньше начать лечение, тем быстрее организм справится с болезнью. Кроме того, иногда к вирусному конъюнктивиту может присоединяться бактериальный, сопровождающийся гнойными выделениями из глаз, увеличением лимфатических узлов и прочими неприятными проявлениями. Вылечить заболевание в этой ситуации будет сложнее.
Мифы об смешанном астигматизме у детей
Многие родители убеждены в том, что если ребенку поставлен диагноз смешанный астигматизм, то ношение очков — это единственный вариант и без оптики жизнь ребенка будет невозможна. Лечение астигматизма возможно, все зависит от стадии и сложности заболевания.
Чаще всего если заболевание выявлено на ранней стадии, то оно отлично подвергается лечению, тем более что сейчас существуют современные, эффективные и безопасные методы.Многие родители не придают особого значения астигматизму и начинают лечить патологию самостоятельно. Этого делать нельзя ни в коем случае!
Для лечения патологии необходим профессиональный подход, тем более что в большинстве случаев без лазерной коррекции и оперативного вмешательства попросту не обойтись.
Сейчас очень распространены специальные очки против астигматизма — лазер-вижн. Производитель гарантирует улучшение остроты зрения и полное избавление от астигматизма.
Помните о том, что это не более чем рекламная уловка! При помощи такого оптического устройства можно несколько улучшить зрение, повысить остроту, но вылечить астигматизм с их помощью невозможно.
Если использовать такие очки ребенку и без наблюдения врача можно добиться лишь ухудшения состояния и снижения остроты зрения. Также не стоит верить в силу разнообразных витаминов и биологически активных добавок, которые широко рекламируются сейчас.
Да, витамины и минералы способны оказать благоприятное воздействие на организм и зрение в общем, но вылечить астигматизм одними витаминами невозможно. Не стоит заниматься самолечением.
Даже на ранних стадиях заболевания обращение к профессионалам необходимо. Астигматизм лечится индивидуально, окулист должен провести тщательный осмотр и диагностику, собрать анамнез. Только после этого назначается наиболее приемлемое лечение, которое будет эффективно в каждом конкретном случае.
Лечение вирусного конъюнктивита у детей
Для устранения симптомов вирусных патологий используют препараты с интерфероном. Они борются с вирусами, облегчают проявления болезни и улучшают общее состояние. Противовирусные мази хорошо дополняют основной курс терапии. Важно, чтобы назначенный препарат воздействовал именно на того возбудителя, который спровоцировал заболевание. В данном случае выбор лекарственных средств зависит от возраста ребенка. Стандартный способ терапии конъюнктивитов вирусной этиологии — капли и мази. Для устранения симптомов могут быть назначены препараты «Актипол», «Офтан Иду», «Офтальмоферон», «Офтан», «Сульфацил натрия», «Витабакт», «Левомицетин», «Тобрекс», «Флоксал» и другие. При герпетической форме заболевания применяют капли «Флореналь», «Зовиракс», «Виролекс» и другие.
Если вирус затронул также кожу вокруг глаз, то дополнительно могут быть прописаны мази «Ацикловир», «Валтрекс». Чтобы избежать присоединения бактериальной инфекции, дополнительно применяют тетрациклиновую или эритромициновую мази, глазные капли с антибиотиками.
Лечение
Лечебный процесс начинается с консультации окулиста и невролога. Чаще всего анизокория не требует лечения. Но во многом это зависит от основного диагноза и провоцирующего фактора в развитии феномена. Иногда может потребоваться использование противовоспалительных средств и антибиотиков. Для снятия спазма и расширения зрачка применяют холиноблокирующие препараты.
Важно! Весь курс лечения направлен исключительно на основной недуг. Если феномен не связан с патологиями радужки, лечение и вовсе не требуется
Для борьбы с офтальмологическими процессами воспалительного характера потребуется прием антибиотиков, жаропонижающих средств и водно-солевых растворов. Если анизокория развилась на фоне инсульта, врачи назначают препараты, которые разжижают кровь и растворяют тромбы.
Немедленное оперативное вмешательство требуется в том случае, если анизокория возникла на фоне повреждений головы. При менингитах и энцефалитах, приводящих к отеку мозга, требуется комплексное лечение. Если же причина кроется в опухолевом процессе, понадобится операция.
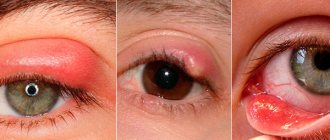
Бактериальный конъюнктивит у ребенка
Данную форму заболевания вызывают различные патогенные микроорганизмы: стафилококки, стрептококки, синегнойная палочка и т.д. Маленькие дети плохо соблюдают личную гигиену: трут грязными руками глаза, едят немытые фрукты или овощи, на которых могут присутствовать микробы. Часто заражение происходит при купании в водоемах или бассейнах, пользовании общими полотенцами или постельным бельем. Конъюнктивит может развиться при болезнях носоглотки (синусите, рините, тонзиллите). В процессе чихания бактерии из носа и горла попадают в глаза, вызывая воспаление. Не зря при болезнях верхних дыхательных путей рекомендовано носить защитные маски. Пострадать от бактериального конъюнктивита может даже новорожденный ребенок, заразившись через родовые пути женщины. Особенно тяжелое течение болезни у младенца вызывают гонококки и хламидии.
Наследственные заболевания глаз
Дистрофии сетчатки
Лас- Distrofias retinianas Las distrofias retinianas son un conjunto de enfermedades hereditarias que alteran la retina, provocando la muerte de las células fotorreceptoras y causando daño en la mácula.Seguir leyendo…
«>дистрофии сетчатки это несколько состояний, которые вызывают прогрессирующую дегенерацию фоторецепторных клеток, известных как палочки и колбочки. Существуют разные дистрофии сетчатки, но пигментная ретинит Это самый распространенный из всех. Это заболевание поражает клетки тростника, которые отвечают за периферическое зрение и оптимальное зрение в темных местах, хотя оно также может вмешиваться в функционирование клеток колбочек.
Врожденная глаукома
El глаукома является важным заболеванием, которое возникает, когда увеличение Presión intraocular (PIO) La presión intraocular es la presión que ejerce el humor acuoso del ojo contra las estructuras sólidas del mismo. Seguir leyendo…
«>внутриглазное давление начинает постепенно травмировать Nervio óptico
El nervio óptico es un nervio sensitivo que se origina en la retina y es el responsable de enviar los impulsos nerviosos al cerebro para que éste los interprete y transforme en imágenes. Seguir leyendo…
«>зрительный нерв. врожденная глаукома это очень редко и имеет генетическую нагрузку от 30% до 50% случаев.
Врожденные катаракты
Лас- катаракты непрозрачность Cristalino El cristalino del ojo es una lente transparente e incolora cuya función principal es enfocar las imágenes correctamente.Seguir leyendo…
«>кристаллический и они обычно начинают страдать в третьем возрасте, когда они начинают вызывать помутнение зрения. Продвижение падений прогрессивно; Однако, когда резкость зрения очень нарушена, рекомендуется действовать, чтобы снять линзу и установить интраокулярную линзу. В 40% случаев врожденные катаракты Они связаны с генетическими причинами и должны лечиться в течение первых шести месяцев жизни.
Врожденный косоглазие
Мало кто знает, что косоглазие это одно из заболеваний глаз наследственный чаще. На самом деле, когда в семье есть смещенные глаза, важно подвергать новорожденного полное офтальмологическое обследование, Косоглазие в детстве может появиться в детстве и затрагивает 4% мирового населения детей.
Близорукость
La Miopía La miopía es un defecto refractivo que hace que la persona vea borroso los objetos que están lejos. Seguir leyendo…
«>близорукость Это наиболее распространенный рефракционный дефект, а также одно из наследственных заболеваний глаз. Когда человек имеет близорукость Это связано с некоторым дефектом в Córnea
La córnea es una estructura transparente del ojo que permite la entrada de luz desde el exterior, protege el cristalino y el iris y tiene propiedades refractivas. Su correcta curvatura es fundamental para que la persona pueda ver correctamente. Seguir leyendo…
«>роговица или потому что у него очень большой глаз. миопия у детей Это обычно происходит в течение первых шести лет и вызывает трудности в правильном видении объектов на большом расстоянии. Близорукость можно лечить окончательно через Операция LASIK с 18 лет.
дальтонизм
El дальтонизм это генетическое изменение, связанное с Х-хромосомой, которое вызывает неспособность наблюдать цвета в их истинном тоне. Это состояние вызвано неисправностью колбочек Retina La retina es un órgano sensible que procesa la luz y la transforma en impulsos nerviosos que son enviados al nervio óptico para que viajen hasta el cerebro y se transformen en las imágenes que percibimos. Seguir leyendo…
«>сетчатка, которые отвечают за различение красного, зеленого и синего цветов.
Симптомы бактериального конъюнктивита
Характерным признаком для данной патологии, помимо отека и гиперемии век, являются обильные гнойные выделения из глаз, склеивающие ресницы у ребенка после сна. Также может наблюдаться изъязвление роговицы, повышение температуры тела, ухудшение четкости зрения. Перед введением капель или мазей при лечении бактериального конъюнктивита необходимо провести предварительные промывания глаз ребенка. Для этого можно использовать слабый раствор борной кислоты, растворенные в чистой воде таблетки фурацилина, специальный препарат «Блефаролосьон» от российского .
Перед началом процедур нужно хорошо вымыть руки, чтобы не занести грязь в глаза. Проводить промывания желательно несколько раз в день, чтобы устранить следы гнойных выделений. Для лечения бактериального конъюнктивита назначают лекарственные средства с антибиотиками, которые не всасываются в кровь, а действуют только на глазные структуры, поэтому безопасны для детей. Такая терапия способствует оперативному устранению симптомов болезни. В данной ситуации могут быть использованы следующие препараты: «Сульфацил натрия», «Витабакт», «Левомицетин», «Тобрекс», «Флоксал» и другие. Если через 2-3 дня улучшения на наступят, то нужно обратиться к офтальмологу — он выпишет другое лекарственное средство.
Смешанный астигматизм у детей и его характеристика
Источник: szrenie.online
Самый распространенный тип астигматизма — смешанный. Причины появления патология могут быть различны — наследственность, травмы, общие заболевания глаз. Основная характеристика данного заболевания — неравномерная кривизна роговицы, в глазу одновременно присутствует миопия и гиперметропия.
Смешанный астигматизм глаз тяжело подвергается лечению. Если заболевание диагностировано у ребенка, необходимо без отлагательства начинать лечение. В более раннем возрасте гораздо проще побороть патологию и откорректировать зрение до нормальных показателей.
В норме роговица глаза имеет полусферическую форму, благодаря чему преломление оптических лучей происходит в двух взаимно перпендикулярных осях. Люди, у которых диагностирован астигматизм, имеют анатомические аномалии органа зрения — изменение формы роговицы на полуовальную.
Это приводит к тому, что световые лучи фокусируются не в одной точке на сетчатке глаза, а в двух, одна из которых расположена перед ней, а другая — позади. Вследствие этого изображение окружающих предметов выглядит размытым.
Данный тип астигматизма считается самым сложным, поскольку ребенку тяжело видеть четко предметы, расположенные вдалеке и поблизости. Мозг при этом не может корректно обработать полученный сигнал и детям трудно определять размер предметов в пространстве. Все вокруг кажется искривленным.
Обратите внимание!
Заболевание преимущественно носит генетический характер, при этом наследование осуществляется по непрямому типу. Это значит, что угроза развития астигматизма у ребенка присутствует не только в случае наличия данной патологии у родителей.
Гены, программирующие дефектное развитие роговицы глаза, могут передаваться малышу и от других родственников (бабушки, дедушки, дяди или тети).
Только в 2% клинических случаев выявления астигматизма у детей первопричиной нарушения оптики глаза служит неблагоприятное внешнее воздействие: различные травмы глаза, оперативные вмешательства в области роговицы или хрусталика, другие болезни органов зрения, в результате которых происходит рубцевание роговицы.
Опасность вирусного и бактериального конъюнктивитов
Эти виды глазных патологий представляют наибольшую опасность для здоровья ребенка. Они имеют свойство принимать эпидемическое течение, быстро распространяясь в детских коллективах через воздух и бытовые контакты: общие игрушки, предметы гигиены, посуду и т.д. В случае возникновения эпидемии конъюнктивита объявляют карантин на период 10-14 дней. При этом по возможности лучше ограничить посещение садика, чтобы не подвергать ребенка заражению. Внутри помещений в детском учреждении проводят полную санитарно-гигиеническую обработку, чтобы максимально обезопасить все поверхности. Некоторые типы вирусов могут сохраняться на них до 7-10 дней.
Почему нужно обследовать ребенка своевременно?
Ежегодно увеличивается число дошкольников и школьников с близорукостью, дальнозоркостью, косоглазием и прочими офтальмологическими заболеваниями. Специалисты во многом связывают это с технологическим прогрессом, а именно — длительным времяпровождением детей у экранов гаджетов. Формирование зрительной системы продолжается до 5-7 лет, поэтому высокие зрительные нагрузки, в том числе во время чтения, письма, рисования, игры на компьютере или смартфоне, оказывают негативное влияние на глаза. Как следствие, начинают появляться нарушения зрения. Особенно остро проблема стоит при несоблюдении распорядка дня и несбалансированном питании. Наиболее распространенными заболеваниями в детском возрасте являются миопия и гиперметропия. Выявить эти патологии на ранней стадии достаточно сложно, поскольку малыш хорошо видит предметы как вдали, так и вблизи. Однако может наблюдаться быстрая утомляемость глаз, неусидчивость, раздражительность и частые головные боли. Чтобы выявить проблему, нужно своевременно показать ребенка офтальмологу. Многие родители интересуются, какие нормы офтальмологического обследования детей существуют в России. Рассмотрим подробнее этот вопрос.
Аллергический конъюнктивит у ребенка
Эта форма конъюнктивита индивидуальна и не передается через контакты или воздух. Вызвать раздражение глаз могут различные аллергены:
- пыльца цветущих растений;
- шерсть и пух животных;
- продукты, лекарственные препараты;
- бытовая химия и т.д.
Как только конкретный аллерген попадает на слизистые оболочки ребенка, организм сразу начинает реагировать на него. Глаза воспаляются и краснеют, появляется зуд, слезотечение, отек носа и век, светобоязнь, кашель. Вот какие факторы могут вызывать данную патологию.
- Поллиноз, или сезонный аллергический риноконъюнктивит. Возникает в весенний и летний периоды при цветении некоторых растений. При поллинозе может развиться аллергический дерматит, а также для него характерны повышенная утомляемость, слабость. Для лечения назначают антигистаминные средства, в тяжелых случаях дополняя их кортикостероидами.
- Лекарственный конъюнктивит. Возникает во время приема каких-либо препаратов. К стандартным признакам аллергии могут также присоединиться кожные высыпания, сильный отек слизистой носа. При появлении такой формы конъюнктивита у ребенка следует немедленно прекратить прием лекарственных препаратов и обратиться к офтальмологу для выяснения обстоятельств.
- Хроническая аллергия. Это заболевание может сопровождать человека всю жизнь, так как проявляется на любые, самые обычные компоненты: домашнюю пыль, шерсть животных, косметику и т.д. Раздражающая реакция может возникнуть в любой момент при контакте с аллергеном. После устранения раздражителя симптомы проходят.
Маленьким детям для лечения аллергического конъюнктивита назначают капли, снимающие отек и раздражение, например, «Визин», а также антигистаминные «Аллергодил», «Алезастин», «Олопатадин». Они позволяют уменьшить проявления болезни.
Обращаем Ваше внимание, что все лекарственные препараты нужно применять строго по назначению офтальмолога.
Если они подходят, то симптомы начнут проходить уже на второй-третий день. Если же этого не происходит, обратитесь к врачу — он выпишет другое средство.
Симптоматика проблем со зрением у ребенка
Глазные заболевания у детей: конъюктивит
Маленькие ребята, в силу своего возраста или некоторой несмышлености, зачастую не могут донести своим родителям о том, что у них имеется нарушение в зрительной функции.
Учитывая этот нюанс, мамы и папы должны постоянно наблюдать за своими детками, дабы своевременно выявлять наличие у них тех или иных патологий и организовывать их терапию посредством обращения к врачу.
Глазные заболевания у малышей имеют более чем характерные признаки, поэтому определить возможность их наличия любому родителю будет несложно. Как правило, симптомы при проблемах со зрением у малыша одни из следующих:
- частые моргания и «терки» глаз;
- постоянное желание малыша при фокусировке зрения на предметах либо подвинуться к ним ближе, либо напротив – отодвинуться;
- систематические головные боли и капризности у ребенка;
- нежелание с его стороны читать, рисовать или играть с мелкими игрушками;
- невозможность малыша разглядеть вещи;
- наличие ярко выраженных дефектов в строении глаза или обоих глаз.
Заметив у своего ребенка один или пару из описанных выше признаков, любой родителю должен насторожиться и показать его профессиональному офтальмологу.
Не забывайте, что только врач сможет точно определить наличие или отсутствие проблем со зрением у малыша и, при необходимости, организовать верный курс терапии.
Правила детской гигиены при лечении конъюнктивитов
Очень важно во время проведения лечебных мероприятий следить за соблюдением личной гигиены ребенка — это во многом поможет ускорить выздоровление. Заведите для него отдельные предметы гигиены: мыло, полотенце — лучше, если они будут одноразовые. Также следует каждый день менять постельное белье, проводить влажную уборку поверхностей в помещении с дезинфицирующим средством. На период лечения лучше воздержаться от посещения общественных мест, походов в бассейн, сауну. Ребенка вообще желательно оставить на домашнем режиме до полного выздоровления. Из рациона стоит убрать сладкие, острые, соленые продукты и ввести в ежедневное меню больше продуктов, богатых витаминами A, B, C, селеном, цинком, полезных для здоровья глаз. Очень часто возникновение инфекции является следствием ослабления иммунной системы, поэтому усиленный витаминный курс поможет справиться с болезнью.
Следите, чтобы ребенок не проводил много времени за компьютером или с гаджетом, чтобы не допустить сухости и раздражения глаз. Большой процент успеха в лечении зависит от соблюдения этих несложных правил.
Как определить скрытое косоглазие у детей до года
Существует простой и, вместе с тем, достаточно эффективный прием «домашней диагностики». Один из родителей должен привлечь и зафиксировать внимание ребенка каким-либо ярким предметом, другой – прикрыть малышу один глаз ладонью или плотным картоном. Предмет следует медленно перемещать, чтобы ребенок успевал сопровождать его взором. В процессе предъявления необходимо убрать препятствие с закрытого глаза и прикрыть второй. Внимательно наблюдайте за «освобожденным» глазом – в норме он должен быть направлен на объект. Затем тот же прием следует повторить для другого глаза.
Профилактика конъюнктивитов
Приучите ребенка тщательно мыть овощи и фрукты. Объясните ему важность личной гигиены с малых лет: почему нужно мыть руки после возвращения с улицы и перед едой, пользоваться своим отдельным полотенцем, а также не грызть ногти и пальцы, не тереть глаза грязными руками. В случае появления признаков заболевания не следует искать советов в интернете, а отвести малыша к окулисту или вызвать его на дом. Внешние проявления различных видов конъюнктивита очень похожи, и только специалист установит истинную этиологию и выпишет эффективное лекарство. Самостоятельно выбранный препарат может усугубить ситуацию. 90% успеха в лечении этой глазной патологии зависит от своевременного обращения к специалисту и точного следования всем его рекомендациям.
Болезнь в запущенной стадии может принять хроническое течение, и вылечить ее будет гораздо сложнее. Кроме того, некоторые разновидности конъюнктивитов у детей могут серьезно повлиять на состояние их зрительных органов. Помните, наше здоровье во многом зависит от нашего отношения к нему.
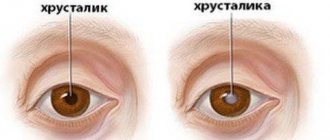
Врожденная катаракта
Еще одной распространенной патологией глаз у детей является врожденная катаракта. Эта патология составляет порядка 60% всех врожденных патологий глаз, а также 10% всех случаев катаракты. В лечении врожденной катаракты нуждается 5 из 100 тыс. детей.
Этиология врожденной катаракты может быть различной: в некоторых случаях заболевание имеет наследственный характер, в иных случаях оно обусловлено нарушениями внутриутробного развития. Нередко причиной врожденной катаракты становятся нарушения обмена веществ. Кроме того, к данной патологии могут привести:
- гипотиреоз;
- гипокальциемия;
- вирусные инфекции;
- токсоплазмоз;
- сахарный диабет.
Ранняя диагностика и раннее хирургическое лечение катаракты с имплантацией искусственного хрусталика позволяют свести к минимуму вероятность развития тяжелых последствий, особенно в первом полугодии жизни малыша. Дальнейшие методы лечения выбираются врачом в индивидуальном порядке: при необходимости проводится плеоптоортоптическое лечение, коррекция зрения посредством очков и контактных линз.