Причины возникновения
В противоположность роговице и соединительной оболочке, в патологии которых главную роль играют экзогенные моменты, в этиологии заболеваний сосудистого тракта первое место занимают эндогенные факторы. Экзогенным путем радужка и цилиарное тело заболевают только при прободающих ранениях глаза (занос инфекции при травме), а также при некоторых кератитах, особенно язвенных.
Из эндогенных факторов главная роль принадлежит различным инфекциям. Нет почти ни одной инфекционной болезни, при которой не мог бы развиться иридоциклит или, реже, хориоидит. По частоте поражения первое место занимает туберкулез. Второе место принадлежит сифилису. Также иридоциклит может развиться на почве ангины, пневмонии, гонореи, тифа, фурункулеза, легкого сепсиса, заболевания зубов и т. д.
Для большинства иридоциклитов, развивающихся на почве названных инфекций, характерно то, что они поражают ткань радужной оболочки диффузно, а не отдельными очагами, как при туберкулезе или сифилисе. Для многих из них, в особенности для ревматических и гонорейных, характерна еще большая склонность к рецидивам.
Профилактика и прогноз
Добиться выздоровления можно только при своевременном, полноценном и адекватном лечении иридоциклита. Острое воспаление удается вылечить полностью только в 15-20% случаев, а в 50% оно переходит в подострую стадию с рецидивами на фоне обострений болезни, ставшей причиной.
Нередко иридоциклит переходит в хроническую форму, которая приводит к стойкому снижению остроты зрения. Без лечения воспаление чревато опасными осложнениями, угрожающими не только зрительной, но и другим системам организма.
Осложнения запущенного иридоциклита:
- заращение зрачка;
- вторичная глаукома;
- катаракта;
- отслойка сетчатки;
- хориоретинит;
- деформация или абсцесс стекловидного тела;
- эндофтальм;
- панофтальмит;
- субатрофия, атрофия глаза.
Профилактика воспаления радужки подразумевает своевременную диагностику и лечение болезней, которые могут стать причиной иридоциклита. Очень важно санировать очаги хронической инфекции в организме, в особенности инфекций носоглотки и ротовой полости.
Профилактика иридоциклита:
- полноценное лечение и профилактика инфекционных, воспалительных и вирусных заболеваний;
- защита зрительной системы от травм;
- своевременная диагностика осложнений после травмы глаза;
- укрепление иммунной системы;
- недопущение переохлаждения.
Зачастую иридоциклит выступает проявлением другого заболевания, поэтому в первую очередь нужно найти причину воспаления. Наиболее опасным заболевание может быть в холодное время года, поэтому в этот период нужно тщательно защищать организм.
Используемые источники:
- Фликтенулезное (туберкулезно-аллергическое) воспаление глаз / А. Кацнельсон. — М.: Челябинское областное государственное издательство
- Воспалительные заболевания глаз / С.Н. Федоров. — М.: Вектор, 2008.
- Д. Хьюбел. Глаз, мозг, зрение. — под ред. А. Л. Бызова. — М.: Мир, 1990.
- Статья на Википедии
Общая симптоматология иридоциклитов
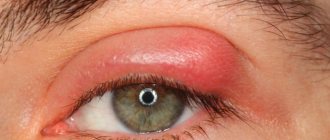
Основные симптомы воспаления – краснота, жар, опухоль, боль и расстройство функции – имеются при всех иридоциклитах, конечно в разной степени, смотря по характеру и тяжести процесса.
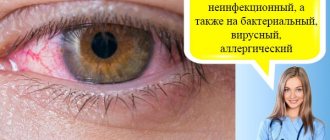
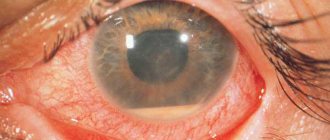
Краснота, гиперемия, захватывает всю систему передних цилиарных сосудов. Поэтому прежде всего наблюдается перикорнеальная инъекция, выраженная вначале лишь в виде слабого розового венчика вокруг роговицы, но при развитии процесса быстро усиливающаяся и принимающая в тяжелых случаях характер темно-фиолетовой красноты, распространяющейся на всю видимую поверхность глазного яблока. Обычно в тяжелых случаях присоединяется и расширение конъюнктивальных сосудов (смешанная инъекция). Расширение сосудов в ткани радужки ведет к изменению ее цвета: голубые радужки становятся зелеными, серые становятся грязно-зелеными, карие становятся ржавыми. Расширенные сосуды видны иногда простым глазом, но лучше конечно при исследовании с лупой или щелевой лампой. Благодаря переполнению сосудов кровью ткань радужки становится объемистее, это ведет к сужению зрачка и замедлению его реакции на свет.
В легких случаях дело ограничивается только гиперемией радужной оболочки. Так бывает, например, при некоторых воспалениях роговой оболочки, когда все участие радужки ограничивается только изменением ее цвета и некоторым сужением зрачка. Но большей частью гиперемия только знаменует собой начало воспаления; за ней быстро следует появление других признаков, характеризующих иридоциклит, это прежде всего экссудация. Отложение экссудата происходит и в ткань радужной оболочки и на ее поверхности. Влага передней камеры мутнеет от примеси к ней фибрина и клеточных элементов. При более-менее значительном количестве экссудата последний собирается в камере в виде студенистого желатинозного сгустка, закрывающего область зрачка. Он может оседать на дне камеры, давая впечатление гипопиона. K фибринозному экссудату может примешивться кровь, изливающаяся из сосудов радужки из-за их разрывов или поступающая вследствие просачивания крови через внешне неизмененную стенку сосуда. Кровь, примешиваясь к фибрину, дает желтовато-красную массу. Иногда получаются большие кровоизлияния в камеру, где они оседают на ее дно. Такие скопления крови в камере называют гифемами. Фибринозный экссудат, отлагаясь на поверхности радужки, стушевывает ее ясный, четкий рисунок, который становится как бы смазанным. Смазанности рисунка способствует еще и то, что экссудат, отлагающийся в ткани радужки, утолщает все те тонкие соединительнотканные волокна и перекладины, из сплетения которых получается узор радужки. Особенно охотно отлагается экссудат по краю зрачка, где он ведет к образованию одного из важнейших симптомов иридоциклита, к так называемым задним синехиям – к склеиванию зрачкового края с передней поверхностью сумки хрусталика. Синехии при простом осмотре могут быть незаметны, при боковом освещении они видны уже ясно, но особенно хорошо выступают после впускания атропина. Зрачок при синехиях не может расшириться равномерно, слипшиеся части зрачкового края остаются на месте, а неслипшиеся отходят, и зрачок приобретает крайне неправильную, звездчатую, угловатую форму. Спаяться может или только пигментная каемка зрачкового края, или в спаянии участвует и сама строма радужки. В первом случае синехии получаются тонкие и при впускании атропина вытягиваются в виде острых зубчиков темного цвета. Во втором – синехии имеют вид широких языкообразных спаек, мало поддающихся действию атропина.
В свежих случаях синехии, особенно первого вида, под действием атропина легко разрываются, оставляя на сумке след в виде тонкого комочка пигмента.
В большинстве случаев склеивание захватывает не всю окружность зрачка, а только часть ее, главным образом нижнюю, где по законам тяжести больше всего откладывается экссудат. При лежачем положении больного синехии развиваются больше в боковых частях зрачка, но иногда слияние захватывает всю окружность зрачка. В свежих случаях и эту полную круговую синехию можно разорвать атропином. Так как спаивание происходит при суженном зрачке, то после разрыва остается на сумке хрусталика узенькое колечко пигмента, навсегда свидетельствующее о перенесенном иридоциклите. Но если случай несколько запущен, то синехии уже трудно разорвать, получается полное спаивание всего зрачкового края с сумкой хрусталикa. Если при этом остается хотя бы небольшое сообщение между передней и задней камерой, то радужная оболочка сохраняет свое положение. Если же спаивание полное и сообщения между камерами нет, то жидкость, скапливающаяся в задней камере, отодвигает радужную оболочку кпереди, и зрачковый край представляется кратерообразно углубленным. Радужка выпячивается вперед в виде неправильных бугров, периферия ее прилегает к задней поверхности роговицы, камеры здесь нет или она очень мелкая, тогда как в области зрачка она, наоборот, очень глубокая. В результате такой изоляции передней камеры от задней развивается последовательная глаукома, и, если не будет оказана своевременная помощь, глаз слепнет.
Экссудат обычно откладывается и по краю зрачка, окаймляя его на всем протяжении или частично тонким сереньким ободком. При большом количестве экссудата зрачок может быть совершенно закрытым. Если экссудат не рассосется, то остающаяся пленка организуется в соединительную ткань, которая остается в соединении с краем зрачка и закрывает его целиком, преграждая в той или иной степени доступ лучам света в глаз.
В тяжелых, особенно хронически протекающих случаях отложение экссудата происходит по всей задней поверхности радужки. Выстилающий ее задний пигментный листок склеивается на всем протяжении с сумкой хрусталика – плоскостное спаивание. Задняя камера исчезает. Экссудат, склеивающий радужку с хрусталиком, оттягивает периферию радужки кзади, вследствие чего передняя камера в периферических частях становится глубже. Углубление периферии камеры обнаруживается только в поздних стадиях иридоциклита, так как в свежих оно скрывается набухлостью ткани радужки, вследствие чего вся камера становится мелкой.
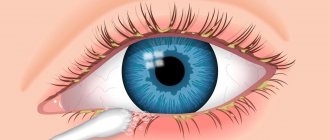
Субъективные симптомы при иридоциклите выражаются в сильной светобоязни, чувстве жара и в болях, иногда достигающих невыносимой степени, особенно по ночам.
Таким образом, основные симптомы иридоциклита заключаются в следующем:
• в перикорнеальной инъекции;
• в изменении цвета радужной оболочки;
• в сужении зрачка;
• в набухлости ткани и стушеванности рисунка радужки;
• в образовании задних синехий;
• в светобоязни, боли.
Если, как это почти всегда бывает, к ириту присоединяется циклит, то участие его выражается усилением всех явлений, имеющихся при ирите, и кроме того еще следующими признаками.
При ощупывании области цилиарного тела ощущается сильная болезненность. Самостоятельные ночные боли достигают очень сильной степени.
Экссудат отлагается обильный. Очень характерно для циклита образование преципитат. Это точечные осадки серого цвета на задней поверхности роговой оболочки, состоящие главным образом из спаявшихся лимфоцитов и зернышек пигмента из распавшихся клеток пигментного эпителия цилиарного тела и радужки. Преципитаты располагаются в основном в нижней части роговой оболочки. Они могут встретиться и без поражения цилиарного тела, но редко; главный источник их образования – клетки цилиарного тела, и потому присутствие их говорит за циклит.
За участие цилиарного тела говорят также помутнения стекловидного тела. При чистом ирите они отсутствуют, и потому дно глаза, если зрачок не закрыт экссудатом, видно ясно. При циклите же всегда происходит отложение экссудата и в передние части стекловидного тела. Если экссудат является серозным, то это вызывает легкое диффузное помутнение стекловидного тела, если же экссудат является фибринозным, то образуются хлопья и нити, которые плавают в переднем отрезке стекловидного тела. Экссудат охотно отлагается на задней поверхности хрусталика. В тяжелых случаях его бывает настолько много, что исследование глазного дна становится невозможным. Экссудат может рассосаться, и стекловидное тело проясняется вновь. Но часто отдельные хлопья остаются навсегда. В тяжелых случаях экссудат может организоваться в плотные соединительнотканные пленки, одевающие заднюю сумку хрусталика, мешающие лучам света проникнуть в глаз и кроме того могущие при своем сморщивании повести к отслойке цилиарного тела, сетчатки и даже к атрофии глаза.
Внутриглазное давление при поражении цилиарного тела бывает несколько понижено. Только при некоторых формах хронических вяло протекающих циклитов наблюдается иногда, наоборот, повышение внутриглазного давления.
Нарушение функции бывает выражено в различной степени. При отсутствии помутнения стекловидного тела и экссудата в зрачке зрение страдает мало, при больших помутнениях камерной влаги и стекловидного тела, при заращении зрачка оно может упасть до счета пальцев на близком расстоянии и даже до светоощущения.
Лечение и рекомендации
Лечение иридоциклита осуществляется врачом-офтальмологом и направлено на устранение основной причины возникновения и снижение риска осложнений. Для этого применяется комплексное лечение с применением медикаментозных, хирургических и профилактических методик. Нередко применяют физиотерапия при иридоциклитах – электрофорез, магнитотерапию, лазерное лечение.
Консервативное лечение иридоциклита заключается в оказании неотложной помощи и плановой терапии. Пациенты часто спрашивают, чем лечить иридоциклит, какие лекарства применять в начале заболевания. Иридоциклит лечится только специалистом-офтальмологом, он не поддается самостоятельному лечению. только в этом случае возможно полное выздоровление, иначе заболевание перейдет в хроническую форму с менее выраженными симптомами и станет более трудным для лечения. Возможно появление опасных осложнений и снижение остроты зрения вплоть до полной слепоты.
Первая помощь при остром иридоциклите состоит в назначении антигистаминных, кортикостероидных препаратов, глазных капель, расширяющих зрачок.Плановое лечение хронического иридоциклита следует проводить в стационарных условиях. Основные лечебные мероприятия состоят в применении антибактериальных, противовирусных, антисептических средств. Пациенту для лечения назначают гормональные и кортикостероидные препараты в форме глазных капель, внутримышечных и внутривенных инъекций. Обязательно назначаются антибиотики при гнойном иридоциклите. Обязательно назначают препарат, расширяющий зрачок, для предотвращения образования спаек. Во время лечения необходимо следить за изменением формы зрачка и как только зрачок перестает сужаться или расширяться, теряет круглую форму после закапывания капель, следует обратиться к врачу, не дожидаясь запланированного визита.
Подбор препаратов производится на основе диагностических исследований с учетом разновидности иридоциклита. Для лечения сложных случаев заболевания туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии привлекаются узкие специалисты соответствующего направления.
Хирургическое вмешательство необходимо при развитии вторичной глаукомы, а также в случае тяжелого осложнения иридоциклит глаза.
Из народных средств я допускаю применение только общеукрепляющих отваров и настоев. Местное лечение только средствами домашней медицины абсолютно недопустимо. Профилактика недуга состоит в своевременном лечении основных проблем со здоровьем, избавлении от инфекционных очагов, укреплении иммунной системы, отказе от вредных привычек.
Отдельные формы иридоциклитов
Диффузные иридоциклиты
• Ревматический иридоциклит. Острый ирит с поражением всей ткани радужки и образованием многочисленных пигментных, легко разрываемых синехий, захватывающих только пигментную каемку зрачкового края. Влага камеры мутна. Экссудат обильный, часто собирается желатинозным сгустком в области зрачка, откуда оседает на дно камеры на манер гипопиона, хотя состоит не из гноя, а из фибрина. Радужка гиперемирована, но припухлость ее не велика. В стекловидном теле обычно только легкие помутнения. Течение острое, продолжительность 5-6 недель. Очень склонен к рецидивам, причем они протекают большей частью легче и не так долго, как первый приступ. Поражает большей частью оба глаза одновременно или в разное время. Рецидивы повторяются то на обоих глазах попеременно, то предпочтительно на каком-нибудь одном. Наблюдается главным образом в зрелом возрасте при хроническом ревматизме, иногда одновременно с поражением суставов, но может развиться и без этого.
• Гонорейный иридоциклит. Гонорейный ирит дает такую же картину, как и ревматический. Наблюдается всегда при генерализации инфекции, то есть уже когда гонорея вышла за пределы уретрального канала и имеются хронический простатит, эпидидимит и поражение суставов (чаще всего коленных). Течение очень упорное, но в общем доброкачественное. Синехии, тонкая пленка по краю зрачка, помутнения стекловидного тела остаются чаще, чем при ревматическом иридоциклите. Гонококки в камерной влаге обнаруживаются лишь в редких случаях, большей частью они не находятся.
• Подагрический иридоциклит. Подагрический ирит тоже по клинической картине схож с ревматическим. Характерны сравнительно небольшие изменения радужки при очень сильно выраженной перикорнеальной и конъюнктивальной инъекции и хемозе конъюнктивы. Наблюдаются очень сильные боли, особенно по ночам, резкая болезненность цилиарного тела. Заболевание поражает преимущественно пожилых людей с явными подагрическими изменениями многих суставов. Течение очень упорное с большой склонностью к рецидивам.
• Иридоциклит при возвратном тифе. Он развивается приблизительно в 10-12% всех случаев возвратного тифа в период выздоровления, чаще всего от 2 до 8 недель после последнего приступа. Болезнь иногда развивается остро – перикорнеальная инъекция, цилиарные боли, гипопион, сильные помутнения в переднем отрезке стекловидного тела. Изменения радужки выражены слабо. В других случаях болезнь развивается совершенно незаметно, без воспалительных явлений и выражается только помутнениями стекловидного тела, преципитатами и легким обесцвечиванием радужной оболочки. Очень редко в картине болезни на первый план выступают явления главным образом ирита. Чаще заболевает один глаз, реже оба. Болезнь почти всегда заканчивается выздоровлением.
Очаговые иридоциклиты
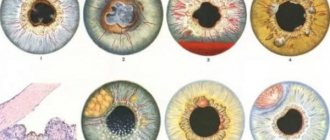
• Туберкулезный иридоциклит. Туберкулез является наиболее частой причиной иридоциклитов. Форма, в какой он проявляется на радужной оболочке, зависит от стадии туберкулеза и от состояния иммунитета. В ранние периоды, когда промежуток времени между инфекцией и метастазом бацилл в глаз еще невелик, то есть когда организм еще не успел выработать в достаточной степени иммунитет, туберкулез проявляется в виде типичной узелковой формы.
В радужной оболочке развиваются многочисленные сероватые узелки, лишенные сами по себе сосудов. Окружающая узелки ткань стекловидно отечна, соседние сосуды лишь слегка расширены. Вообще явления раздражения глаза выражены большей частью не сильно, иногда совершенно отсутствуют. Но встречаются случаи и с довольно сильным раздражением. Узелки существуют различно долгое время. Иногда они быстро исчезают, иногда держатся очень долго. На задней поверхности роговицы всегда находятся жирные, сальные преципитаты. У зрачкового края образуются широкие синехии, захватывающие не только пигментный листок, но и саму строму радужки. Эта форма встречается преимущественно в молодом возрасте, во втором или в начале третьего десятилетия жизни, одинаково часто у мужчин и у женщин, наблюдается она и у детей.
У детей до 10 лет туберкулезный иридоциклит может принять форму конглобированного туберкула. Начало этого туберкула лежит обычно в цилиарном теле, но отсюда он быстро через угол камеры распространяется на радужку. Он имеет вид желтовато-красной опухолевидной массы, растущей из угла камеры и постепенно заполняющей большую часть ее. Опухоль, представляющая собой слившуюся из туберкулезных очагов массу грануляционной ткани, дорастает до роговой оболочки, которая в этом месте мутнеет. Предоставленный своему течению, конглобированный туберкул рано или поздно прокладывает себе путь наружу через склеру или роговицу и приводит глаз постепенно к атрофии.
В более поздних стадиях туберкулеза, когда организм находится и состоянии аллергии, иридоциклит нередко принимает характер экссудативного с сильными явлениями раздражения, с обильными широкими синехиями, помутнением камерной влаги и с грубыми хлопьевидными помутнениями в переднем отделе стекловидного тела. На задней поверхности роговицы отмечаются многочисленные преципитаты. По клинической картине эта форма может напоминать поверхностные формы иридоциклитов, но отличается от них своим тяжелым течением, плотными синехиями, захватывающими не только пигментный слой, но и строму. Почти всегда развивается заращение зрачка, иногда круговое сращение зрачкового края радужки с передней капсулой хрусталика, экссудат в стекловидном теле организуется в шварты, и дело большей частью кончается гибелью глаза или обоих глаз, так как заболевание почти всегда двустороннее. Эта форма наблюдается главным образом в зрелом возрасте, на третьем и четвертом десятилетии жизни.
Наконец, наиболее частой формой туберкулезного поражения радужки и цилиарного тела является так называемый серозный ирит или хронический циклит, так как главный очаг заболевания лежит в цилиарном теле. Болезнь протекает очень вяло, почти без всяких явлений раздражения, и характеризуется обильными сальными преципитатами и помутнениями переднего отдела стекловидного тела. Радужка в процессе участвует слабо, может не обнаруживать почти никаких изменений, хотя иногда отдельные синехии встречаются. Очень часто наблюдается повышение внутриглазного давления. Болезнь встречается у молодых субъектов, главным образом у женщин, к концу второго и в третьем десятилетии жизни. У них она протекает сравнительно доброкачественно и в легких случаях может в 2-3 месяца закончиться выздоровлением. Но встречается эта болезнь и у пожилых людей на пятом и шестом десятилетии, и здесь нередко принимает тяжелое течение. У женщин в период климактерия она протекает особенно тяжело: образуются густые, все усиливающиеся помутнения стекловидного тела, и постепенно наступает слепота или, во всяком случае, сильное снижение зрения. Нередко при этой форме наряду с повышением давления развиваются густые помутнения глубоких слоев роговицы, напоминающие паренхиматозный кератит. При благоприятном течении эти помутнения постепенно просветляются, но в тяжелых случаях они остаются навсегда.
Диагноз туберкулезного иридоциклита часто больших затруднений не представляет, так как наличие узелков в строме радужки служит сильным указанием на природу процесса. Но во многих случаях диагноз может быть поставлен только на основании тщательного общего исследования (рентгеноскопия, обследование состояния легких, желез и т. д.), исключения других возможных причин и на основании специфических туберкулезных проб.
Течение и прогноз туберкулезных иридоциклитов очень различны. В большинстве случаев болезнь протекает хронически, без особых явлений раздражения. Даже те случаи, которые протекают более остро, дают нередко ремиссии, более или менее длительные приостановки процесса, сменяющиеся новым обострением. Прогноз нужно всегда ставить осторожно, так как только легкие случаи хронического серозного циклита протекают большей частью благоприятно. Во всех остальных случаях болезнь носит серьезный характер.
• Сифилитический иридоциклит. Сифилитическая форма иридоциклита иногда протекает настолько характерно, что уже по клинической картине можно поставить этиологический диагноз. Это относится главным образом к тем формам, которые развиваются во время вторичного периода сифилиса. В самые ранние периоды наблюдаются иногда высыпания на радужной оболочке. Они представляют ограниченные расширения капиллярных сосудов на поверхности радужной оболочки, располагающиеся преимущественно в области малого круга. В течение нескольких дней они исчезают, не оставляя после себя никаких следов. Иногда, впрочем, наблюдается некоторое исчезновение пигмента в переднем пограничном слое радужной оболочки.
Формой, наиболее характерной для сифилитических поражений радужки, является папулезный ирит. В ранние периоды сифилиса одновременно с высыпанием розеол и папул на коже и слизистых может развиться и этот ирит.
Кроме симптомов, вообще характеризующих иридоциклит, в радужной оболочке, чаще в ее зрачковом поясе, развиваются папулы, имеющие вид желтовато-красных опухолей, сидящих в припухшей и гиперемированной ткани радужки. Чем в более раннем периоде сифилиса развиваются папулы, тем они лежат поверхностнее и тем они сочнее. Если они развиваются из розеол, то отличаются особенно сильно выраженным красным цветом. Чем больше времени прошло после инфекции, тем папулы сидят глубже и имеют более сухой вид. Величина папул различная – от булавочной головки и больше. Развиться они могут не только у зрачкового края, но и в других частях радужки, в ее цилиарном поясе. Здесь они нередко располагаются группой в каком-нибудь секторе, по ходу одного из крупных радиальных сосудов радужки. Всегда образуются широкие синехии, в которые вовлекается строма радужки. После исчезновения папул на их месте остается атрофия ткани радужки. Иногда во вторичном периоде развивается фибринозный иридоциклит без видимого образования папул. Однако и здесь характер синехий, захватывающих не только пигментный слой, но и саму строму радужки, указывает, что дело идет о развитии в ткани отдельных очагов, не обнаруживаемых обычными методами исследования.
При всех этих формах почти всегда принимает участие и цилиарное тело, поражение которого выражается помимо усиления всех явлений образованием преципитат и тонкими пылеобразными помутнениями в передней части стекловидного тела. Довольно нередко отмечается гиперемия соска зрительного нерва.
В третичном периоде радужка и цилиарное тело поражаются реже. Здесь может развиться или нехарактерный иридоциклит по типу диффузного поражения всей поверхности радужной оболочки, или, что бывает чаще, так называемый гуммозный ирит. Гумма развивается в области цилиарного пояса радужки и виде опухоли желтовато-серого цвета. Исходным пунктом ее бывает большей частью цилиарное тело, откуда она через угол камеры распространяется на радужную оболочку. Обычно имеются сильные воспалительные явления и обильный фибринозный экссудат. Иногда наблюдается образование даже гипопиона, но в действительности это не гной, а распавшиеся некротические массы гуммы, осевшие на дно каморы. При правильном распознавании и своевременно начатом лечении гумма может рассосаться, но иногда она растет так быстро, что успевает проложить себе путь наружу через склеру или роговую оболочку, и дело кончается атрофией глаза.
Прогноз при сифилитических иридоциклитах более благоприятен, чем при туберкулезных. При правильном распознавании, для чего необходимы общее исследование и реакция Вассермана, специфическое лечение быстро ведет к излечению. Однако широкие стромальные синехии остаются большей частью навсегда.
Причины
Эндогенные иридоциклиты
Чаще всего иридоциклит является следствием различных соматических патологий организма и может быть вызван как бактериальными инфекциями (туберкулез, лептоспироз, бруцеллез), так и вирусными (герпес, корь, грипп).
Кроме того причиной иридоциклита могут стать грибковые болезни и протозойные инфекции (токсоплазмоз, малярия).
Иридоциклит может развиваться на фоне хронических инфекционных воспалений носоглотки и придаточных пазух носа, стоматологических болезней и аллергических реакций (чаще пищевых и лекарственных).
Нередко в основе развития иридоциклита лежат различные системные патологии (подагра, ревматизм, ревматоидный артрит, спондилоартрит).
Экзогенные иридоциклиты
Развитию экзогенного иридоциклита способствуют воспалительные поражения роговицы и склеры глазного яблока, травмы и операционные вмешательства. В данном случае иридоциклит возникает как осложнение того или иного патологического процесса. Спровоцировать иридоциклит может ряд неблагоприятных факторов: переохлаждение, тяжелые физические нагрузки, стрессы, нарушение работы эндокринной системы, в том числе сахарный диабет, слабый иммунитет.
Осложнения иридоциклита
Наиболее частое осложнение – воспаление зрительного нерва, получающееся вследствие действия на ткань сосочка нерва токсинов, вырабатываемых в воспалительном очаге и проникающих к нерву отчасти по периваскулярным пространствам сосудов сетчатки, отчасти по стекловидному телу. Воспаление, если возможно офтальмоскопическое исследование, характеризуется гиперемией сосочка, неясностью его границ и расширением сосудов. Всегда наблюдается упадок зрения, более значительный, чем этого можно ожидать, судя по степени помутнений, и сужение поля зрения. При хронических, вяло протекающих иридоциклитах в поздних стадиях иногда развивается помутнение хрусталика – осложненная катаракта, начинающееся обычно в задних кортикальных слоях его вблизи заднего полюса и медленно распространяющееся на весь хрусталик. Вопрос об оперативном удалении такой катаракты решается в зависимости от состояния глаза (давление глаза, атрофия его) и от состояния функции (правильное светоощущение).
Иногда течение иридоциклита осложняется участием роговицы и склеры. На склере может развиться глубокий склерит. Отечность роговицы, тусклость ее наблюдаются почти всегда, но в тяжелых случаях вследствие повреждения токсинами эндотелия десцеметовой оболочки могут развиться глубокие помутнения, расположенные или в центре или язычками распространяющиеся в роговицу от лимба. Последнее наблюдается особенно часто при туберкулезных процессах и всегда указывает на тяжелое поражение цилиарного тела.
Осложнения
При отсутствии лечения или его неадекватности болезнь может перейти в хроническую форму с частыми рецидивами. Каждый последующий рецидив имеет более сложное течение и ведет к слепоте.
Игнорирование полноценной и комплексной терапии может привести к частичной или полной потере зрения в результате сращения или заращения зрачка, деформации стекловидного тела, отслойки сетчатки, атрофии глазного яблока, развития вторичной глаукомы и осложненной катаракты.
Течение болезни
Течение иридоциклитов различно. Острые случаи для своего завершения требуют обычно не менее 5-6 недель. Иридоциклиты ревматического, подагрического, гонорейного происхождения протекают остро, но очень склонны к рецидивам, которые иногда мучают больных очень часто, повторяясь по нескольку раз в год.
Иногда иридоциклиты, особенно туберкулезные, с самого начала принимают очень медленное вялое течение. Явления раздражения при этом иногда совершенно отсутствуют, и только расстройство зрения привлекает внимание больных к глазу. Болезнь протекает месяцами, иногда годами, давая то некоторое обострение, то затихание.
В большинстве случаев, особенно при хронических и рецидивирующих иридоциклитах, болезнь поражает оба глаза.
Диагноз
Диагноз устанавливают на основании комплексного клинико-лабораторного обследования больных и консультаций специалистов различного профиля.
Дифференциальную диагностику
при И. проводят с конъюнктивитом и острым приступом глаукомы (цветн. рис. 3). В начальной стадии И. перикорнеальную инъекцию сосудов можно ошибочно принять за конъюнктивальную, что может привести к неправильному лечению, развитию синехий и других осложнений.
Основные различия И. и острого приступа глаукомы представлены в таблице.
Таблица. Дифференциальная диагностика острого иридоциклита и острого приступа глаукомы
| Признаки | Острый иридоциклит | Острый приступ глаукомы |
| Характер инъекции сосудов | Воспалительная, перикорнеальная | Застойная |
| Состояние роговицы | Прозрачная, поверхность гладкая | Диффузно мутная, шероховата, как бы истыкана |
| Состояние глубины передней камеры | Нормальная или неравномерная | Мелкая |
| Состояние радужки | Гиперемирована, рисунок стушеван | Не изменена |
| Состояние зрачка | Узкий | Широкий |
| Характер болей | Сильные боли в глазу без иррадиации | Боли в глазу с иррадиацией в челюсть, зубы и область затылка |
| Внутриглазное давление | Нормальное или понижено, иногда повышено | Резко повышено |
Серол, реакции (реакция Вассермана, РСК) на сифилис, Токсоплазмоз, гистоплазмоз, бруцеллез имеют лишь относительное значение, указывая на общую инфицированности организма. Наибольшее диагностическое значение имеет метод выявления очаговой реакции в глазу в ответ на подкожное или внутрикожное введение специфических антигенов — туберкулина, токсоплазмина, стафилококкового и стрептококкового аллергена.
В диагностике вирусных И. применяется иммунофлюоресцентное исследование соскоба эпителия конъюнктивы — метод флюоресцирующих антител. Наиболее достоверное диагностическое значение имеет определение специфических антивирусных антител во влаге передней камеры. Для диагностики герпетических И. используется метод выявления очаговой реакции в глазу в ответ на повторное внутрикожное введение герпетической поливакцины, а также люминесцентно-серо л. метод, основанный на обнаружении вирусного антигена в тканях глаза после внутрикожного введения герпетического антигена.
При выявлении бактериальной и тканевой сенсибилизации применяют серол, реакции и внутрикожные пробы с микробными антигенами и увеопигментным антигеном. Этот метод микропреципитации получил наибольшее распространение. С целью выявления клеточной сенсибилизации к антигенам туберкулеза, токсоплазмоза, стафилококка, стрептококка и вируса герпеса используются in vitro методы бластотрансформации лимфоцитов (см.), торможения миграции лейкоцитов крови и лейкоцитолиза (см. Лейколиз).
Для оценки иммунол, реактивности организма особое значение приобретает определение иммуноглобулинов G, М и А в слезной жидкости и в сыворотке.
Патологическая анатомия
По вполне понятным причинам свежие случаи диффузных иридоциклитов лишь в виде редчайшего исключения могут стать объектом патологоанатомического исследования. Поэтому об изменениях при них можно судить лишь на основании экспериментальных наблюдений и на основании аналогичных изменений при травматических иридоциклитах и при иридоциклитах вследствие язв роговицы.
В свежих случаях дело идет о фибринозной экссудации в ткань радужки и цилиарного тела и об инфильтрации стромы лимфоцитами и полинуклеарами. Инфильтрация носит большей частью диффузный характер, но встречается и очаговая, главным образом в области сфинктера перед пигментным эпителием и у корня радужки около шлеммова канала. В цилиарном теле экссудат располагается преимущественно по его поверхности, причем оба слоя эпителия обильно пронизаны эмигрирующими клетками.
В старых случаях отмечается организация экссудата в соединительную ткань. Смотря по тому, где происходит организация, отмечается круговое сращение зрачкового края радужки с передней капсулой хрусталика и заращение зрачка, соединительнотканные пленки на поверхности радужки, на поверхности цилиарного тела и позади хрусталика. Сморщивание этих пленок может привести к вторичным изменениям; на радужке к вывороту ее пигментного слоя на переднюю поверхность, на цилиарном теле – к отслойке цилиарного тела и сетчатки.
В строме радужки и цилиарного тела при старых процессах отмечается атрофия, исчезновение хроматофор, превращение их в неуклюжие бесформенные клетки, обеднение пигментом, развитие грубой волокнистой соединительной ткани. Преципитаты состоят из склеившихся вместе лимфоцитов, с включенными в них зернышками пигмента.
Патологоанатомические изменения при туберкулезных иридоциклитах проявляются двояко. С одной стороны, при узелковых формах наблюдается развитие типичных туберкулезных узелков, которые в сливных формах дают образование более или менее обширных туберкулезных гранулем. Туберкулезные узелки развиваются в ткани радужки и цилиарного тела, но нередко наблюдается отложение специфичных туберкулезных продуктов на поверхности этих оболочек, откуда они могут переноситься с током жидкости в различные места глаза, давая таким образом повод к прививке штамм туберкулеза.
При хронических диффузных туберкулезных иридоциклитах и в старых, приведших глаз к атрофии, случаях изменения зачастую не носят ничего характерного для туберкулеза и заключаются в диффузной инфильтрации ткани лимфоцитами и отдельными очагами круглоклеточной инфильтрации, главным образом позади сфинктера у пигментного эпителия, в области корня радужки и под эпителием цилиарного тела в углублениях между отростками.
При сифилитических иридоциклитах помимо диффузной инфильтрации ткани лимфоцитами и эпителиоидными клетками наблюдается образование периваскулярных узелков с типичными изменениями сосудов – инфильтрация адвентиции клетками и разрастание интимы, то есть явления пери- и эндоваскулита.
Патогенез
Развитие офтальмоиммунологии привело к признанию ведущей роли иммунных механизмов в патогенезе И.
Особенности строения радужки и цилиарного тела, состоящих из многочисленных сосудистых петель с резким расширением просвета и замедлением тока крови, создают благоприятные условия для фиксации в них патогенных микроорганизмов при различных инфекциях.
Воспалительный процесс в радужке и цилиарном теле, возникающий под влиянием «пускового механизма», чаще всего микроба или вируса, сопровождается, с одной стороны, патогенным действием их на ткани глаза, а с другой — иммунол, реакциями, развивающимися в организме. Повреждение тканей глаза сопровождается освобождением биологически активных веществ — серотонина, гистамина, простагландинов и различных медиаторов клеточного иммунитета — лимфоцитотоксинов, фактора, ингибирующего миграцию макрофагов, бластогенного, хемотоксического факторов и т. д.
Экспериментальными исследованиями на животных показано, что при проникновении микроба или вируса в глаз происходит миграция их в периферические органы иммуногенеза — лимф, узлы, селезенку и формирование клеточного и гуморального иммунитета. Иммунол. реакции в конечном итоге определяют характер течения и исход И. различной этиологии.
Флюоресцентная ангиография (см.) радужки при экспериментальном иммупогенном И. выявляет повышение проницаемости гематоофтальмического барьера с выходом флюоресцеина в переднюю камеру.
При моделировании инфекционноаллергического и аутоиммунного PI. у животных установлено, что одной общей сенсибилизации — микробной или тканевой — недостаточно для развития И. Решающее значение имеет повторное введение антигена в глаз.
В патогенезе инфекционно-аллергического И. у человека большое значение приобретает действие провоцирующих факторов окружающей или внутренней среды, приводящих к повторному поступлению антигенов в глаз из экстраокулярных очагов инфекции. Провоцирующими факторами являются охлаждение, травма, эндокринные и нейрогуморальные сдвиги в организме, зрительные перегрузки, колебания метеорол. условий и другие стрессовые ситуации.
Диагностика иридоциклитов
Диагноз иридоциклит, если обращать внимание на состояние радужной оболочки, ее цвет, рисунок, ширину и реакцию зрачка, нетруден. В начальных стадиях, когда кроме перикорнеальной инъекции других явлений еще нет, болезнь легко принять за конъюнктивит – ошибка, которая может привести к образованию плотных, не уступающих атропину синехий. Во избежание этой ошибки надо обращать внимание кроме радужки на состояние конъюнктивы век и на отделяемое с конъюнктивы, которое всегда есть при конъюнктивитах и отсутствует при иридоциклитах.
Острый иридоциклит с сильными болями, помутнением роговицы и влаги можно принять за острую глаукому. Ошибка очень серьезная, так как ведет к неправильной терапии. Дифференциальный диагноз основывается на состоянии зрачка (при глаукоме широкий, при иридоциклите узкий) и на состоянии внутриглазного давления (при глаукоме повышено, при иритах нормально, при иридоциклитах часто снижено).
Иридоциклит – диагностика
Подтвердить предполагаемое заболевание может только квалифицированный офтальмолог после комплексного обследования. Необходимо выяснить, в какой форме и почему начался иридоциклит – лечение должно соответствовать виду переднего увеита и его возбудителю. Сначала доктор проводит наружный осмотр поврежденного глаза, собирает анамнез, выполняет пальпацию яблока. После этого осуществляется:
- биомикроскопия;
- измерение внутриглазного давления с помощью тонометрии;
- проверка остроты зрения;
- ультразвуковое исследование.
Чтобы определить, по какой причине возник хронический или острый иридоциклит глаза, назначается:
- коагулограмма;
- общий и биохимический анализы крови, мочи;
- ревматические пробы;
- иммуноферментный анализ (ИФА);
- полимерная цепная реакция (ПЦР-диагностика);
- аллергопробы;
- исследование уровня сывороточных иммуноглобулинов в крови и слезной жидкости.
Иногда дополнительно рекомендуется проведение рентгенографии легких, придаточных пазух носа. Для уточнения диагноза офтальмолог может направить к узкопрофильным специалистам:
- стоматологу;
- ревматологу;
- отоларингологу;
- фтизиатру;
- дерматовенерологу;
- аллергологу.
Лечение иридоциклитов
Первая помощь при иридоциклите направлена на расширение зрачка. Смысл этого в том, что это позволяет предотвратить сращения радужки с хрусталиком и снять болевой синдром. Для этого используется атропин и анальгетики.
Лечение самого заболевания является комплексным, которое можно разделить на устранение инфекционного процесса и устранение воспалительных явлений. В запущенных случаях может потребоваться хирургическое вмешательство.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Диагностика заболевания
Заболевание можно диагностировать в процессе прохождения у офтальмолога обследование с использованием щелевой лампы.
В ходе обследования определяются разные показатели, в том числе — глубина залегания воспалительных процессов, степень их тяжести.
А также можно исключить другие заболевания, так как иридоциклит по симптомам похож на глаукому и воспаление конъюнктивы.
При обнаружении причин, которые также выявляются при осмотре с помощью щелевой лампы, можно направить пациента к конкретному специалисту, который будет заниматься лечением основной причины.
Лечение
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Количество времени, требуемое для устранения болезни
Терапия этого заболевания, в зависимости от степени тяжести, занимает от 1 месяца до полугода. Чем раньше пациент обращается в специализированное медицинское учреждение, тем быстрее он станет здоровым. Прогноз лечения заболевания довольно благоприятный. Полное избавление от недуга наступает у 20% больных.
Справка. У 50% пациентов отмечается подострое течение с повторяющимися рецидивами, которые обостряются вместе с основным заболеванием, например, подагрой.