Описание
Афакия.
Это патологическое состояние органа зрения, для которого характерно отсутствие хрусталика в глазном яблоке. Клинически заболевание проявляется снижением остроты зрения, дрожанием радужной оболочки, утратой способности к аккомодации и астенопическими жалобами. Диагностика афакии включает в себя проведение визометрии, гониоскопии, биомикроскопии, офтальмоскопии, рефрактометрии и ультразвукового исследования глаза. Консервативная терапия заключается в коррекции афакии с помощью контактных линз и очков. Тактика хирургического лечения сводится к имплантации искусственного хрусталика (интраокулярной линзы) в афакичный глаз.
Что такое артифакия глаза, нужно ли и как это лечить. Афакия код по мкб 10
Артифакия глаза
Артифакия глаза является состоянием органа зрения, при котором из-за показаний был вставлен искусственный хрусталик. Такой тип коррекции считается более приемлемым, чем коррекция очками, так как на физиологическом уровне устраняет зависимость пациента от очков, не сужая поле зрения, как это происходит со съемным аксессуаром для зрения.
Артифакия не дает периферической скотомы, темных пятен, искажения предметов. Изображение формируется в области сетчатки, если применяется ИОЛ, причем в нормальной величине. На данный момент разработано много конструкций, при которых искусственные хрусталики корректируют различные отклонения в зрении вплоть до глаукомы и катаракты.
Узнайте, почему появляется ангиопатия сетчатки глаза у ребенка и что можно сделать с таким заболеванием в данном материале.
При некоторых патология, если их запустить и довести до полного помутнения естественного, родного хрусталика, то наступает слепота. Такое состояние скорректировать ИОЛ уже нельзя.
Также полезно будет узнать про проведение и расшифровку визометрии.
Артифакия Код По Мкб
Катаракта — заболевание, характеризующееся различной степени стойкими помутнениями вещества и/или капсулы хрусталика, которые сопровождаются прогрессирующим снижением остроты зрения человека.
Причины катаракты
Классификация по этиологии
Классификация по степени прогрессирования • Стационарные (чаще всего врождённые, помутнение с течением времени не меняется) • Прогрессирующие (практически всегда приобретённые, помутнение хрусталика с течением времени усиливается).
Клиническая картина
• Общая симптоматика •• Безболезненное прогрессирующее снижение остроты зрения •• Пелена перед глазами, искажение формы предметов •• При офтальмологическом исследовании выявляется помутнение хрусталика различной выраженности и локализации.
Имплантация хрусталика: показания и особенности операции
Согласно медицинской терминологии афакия — это название глаза, в котором отсутствует хрусталик. Интраокулярная коррекция афакии — хирургическая операция с целью замены естественного хрусталика на искусственную линзу (имплантант).
Артифакия – результат операции по внедрению имплантанта. Глаз с имплантантом носит название артифакичного.
Особенности и преимущества артифакии
Сравнительно с другими видами лечения артифакия имеет явные предпочтения:
– операция безопасна (лазерная технология) и занимает не более 1 часа на один глаз;
– отсутствует какой-либо косметический дефект (имплантант полностью прозрачен и аналогичен естественному хрусталику);
– полностью сохраняется зрительное поле;
– отсутствуют невидимые участки в поле зрения;
– отсутствует искажение объектов (характерно для очков);
– нет необходимости ношения очков (или использовать контактные линзы).
Дополнительные факты
Афакия, или отсутствие хрусталика – это заболевание глаз врожденного или приобретенного генеза, которое сопровождается патологией рефракции, снижением остроты зрения и неспособностью к аккомодации. Врожденная афакия относится к числу орфанных заболеваний, частота ее развития в популяции изучена не достаточно. Вместе с тем, с каждым годом возрастает число послеоперационных афакий, являющихся следствием экстракции катаракты. Риск развития приобретенной формы заболевания резко возрастает в возрасте после 40. Прогнозируется увеличение численности приобретенных форм заболевания в экономически благополучных странах. На развитие как врожденной, так и приобретенной формы патологии не влияет расовая и половая принадлежность.
Причины
Клиническая классификация афакии включает в себя врожденную и приобретенную формы заболевания. В офтальмологии выделяют две разновидности врожденной афакии: первичную (обусловлена аплазией хрусталика) и вторичную (развивается при внутриутробной резорбции хрусталика). В зависимости от распространенности отсутствие хрусталика бывает монокулярным (односторонним) и бинокулярным (двусторонним). Ключевую роль в развитии врожденной афакии играет нарушение развития хрусталика на этапе эмбриогенеза. При первичной форме врожденного порока не происходит отделение хрусталикового пузырька от наружной эктодермы. За этот процесс в норме отвечают гены PAX6 и BMP4. В зависимости от степени снижения экспрессии данных генов на определенных этапах эмбрионального развития возможно формирование переднего лентиконуса, переднекапсульной катаракты и аномалии Петерса, сочетанной с отсутствием хрусталика. Экспериментальным путем доказано, что задержка развития структур глазного яблока на стадии роговично-хрусталикового контакта приводит к первичной форме врожденной афакии. Причиной вторичной формы заболевания является идиопатическая абсорбция хрусталика, возникающая спонтанно. Одной из теорий ее развития принято считать самопроизвольную мутацию, что провоцирует нарушение формирования базальной мембраны, из которой в процессе эмбриогенеза должна формироваться капсула хрусталика. В этиологии приобретенной афакии главную роль отводят хирургической экстракции катаракты, вывиху и подвывиху хрусталика. Также причинами данного заболевания могут выступать проникающие ранения и контузии глазного яблока.
Протоколы лечения
Клиническая классификация ПХРД 1. Решетчатая дистрофия – наиболее часто является причиной отслойки сетчатки. Предполагается семейно-наследственная предрасположенность к данному виду дистрофий с большей частотой встречаемости у мужчин. Как правило, обнаруживается на обоих глазах. Наиболее часто локализуется в верхне-наружном квадранте глазного дна экваториально или кпереди от экватора глаза. При осмотре глазного дна решетчатая дегенерация выглядит как ряд узких белых как бы ворсистых полос, образующих фигуры, напоминающие решеточку или веревочную лестницу. Так выглядят облитерированные сосуды сетчатки. Между этими измененными сосудами, возникают розовато-красные очаги истончения сетчатки, кисты и разрывы сетчатки. Характерные изменения пигментации в виде более темных или более светлых пятен, пигментация вдоль сосудов. Стекловидное тело как бы фиксировано к краям дистрофии, т.е. образуются «тракции» — тяжи, тянущие сетчатку и легко приводящие к разрывам. 2. Дистрофия по типу «следа улитки». На сетчатке обнаруживаются белесоватые, слегка поблескивающие, штрихообразные включения с наличием множества мелких истончений и дырчатых дефектов. Дегенеративные очаги сливаются и образуют лентовидные зоны, которые по внешнему виду напоминают след улитки. Чаще располагаются в верхне-наружном квадранте. В результате такой дистрофии могут образовываться большие круглые по форме разрывы. 3. Инееподобная дистрофия — это наследственное заболевание периферии сетчатки. Изменения на глазном дне, как правило, двусторонние и симметричные. На периферии сетчатки имеются крупные желтовато-белые включения в виде «снежных хлопьев», которые выступают над поверхностью сетчатки и обычно располагаются у утолщенных частично облитерированных сосудов, могут быть пигментные пятна. Инееподобная дегенерация прогрессирует в течение длительного времени и не так часто приводит к разрывам, как решетчатая и «след улитки». 4. Дегенерация по типу «булыжной мостовой» расположена, как правило, далеко на периферии. Видны отдельные белые очаги, слегка вытянутой формы, около которых иногда определяются мелкие глыбки пигмента. Чаще обнаруживается в нижних отделах глазного дна, хотя могут определяться по всему периметру. 5. Кистовидная (мелкокистозная) дистрофия сетчатки располагается на крайней периферии глазного дна. Мелкие кисты могут сливаться, формируя более крупные. При падениях, тупых травмах возможны разрывы кист, которые могут приводить к формированию дырчатых разрывов. При осмотре глазного дня кисты выглядят как множественные круглые или овальные ярко-красные образования. 6. Ретиношизис — расслоение сетчатки — может быть врожденным и приобретенным. Чаще это наследственная патология — порок развития сетчатки. К врожденным формам ретиношизиса относятся врожденные кисты сетчатки, Х-хромосомный ювенильный ретиношизис, когда у больных, помимо периферических изменений, часто обнаруживаются дистрофические процессы в центральной зоне сетчатки, приводящие к снижению зрения. Приобретенный дистрофический ретиношизис чаще всего возникает при миопии, а также в пожилом и старческом возрасте. 7. Смешанные формы – сочетание различных видов дегенераций. Периферические хориоретинальные дегенерации могут приводить к возникновению разрывов сетчатки. По виду разрывы сетчатки подразделяют на дырчатые, клапанные и по типу диализа. Дырчатые разрывы чаще всего возникают в результате решетчатой и кистовидной дистрофий, отверстие в сетчатке зияет. Клапанным называют разрыв, когда участок сетчатки прикрывает место разрыва. Клапанные разрывы, как правило, являются результатом витреоретинальной тракции, которая «тянет» за собой сетчатку. При формировании разрыва область витреоретинальной тракции будет являться вершиной клапана. Диализ представляет собой линейный разрыв сетчатки вдоль зубчатой линии – место прикрепления сетчатки к сосудистой оболочке. В большинстве случаев диализ связан с тупой травмой глаза. Разрывы на глазном дне выглядят как ярко-красные, четко очерченные очаги разнообразных форм, сквозь них виден рисунок сосудистой оболочки. Особенно заметны разрывы сетчатки на сером фоне отслойки.
Симптомы
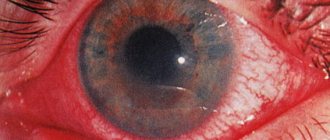
Специфическим симптомом афакии является иридодонез (дрожание радужки), который развивается при движении глаз. При обследовании у пациентов отмечается снижение остроты зрения и способности к аккомодации. В прогностическом плане наиболее неблагоприятной является односторонняя форма заболевания, так как клиническая картина осложняется анизейконией. Индуцированная органической патологией аномалия сопровождается различием в размере изображения на сетчатке глаз, вследствие чего резко ухудшается бинокулярное зрение. Врожденная форма патологии характеризуется прогрессирующим снижением остроты зрения при относительной стабильности остальных клинических проявлений. Отсутствие своевременного лечения может стать причиной слепоты. Для послеоперационной формы афакии свойственна стадийность течения основного заболевания, которое послужило причиной проведения оперативного вмешательства по удалению хрусталика. Клиническая картина травматической афакии характеризуется прогрессирующим нарастанием симптоматики, ранними проявлениями которой являются интенсивный болевой синдром с нарастанием местного отека и прогредиентное снижение остроты зрения. Из астенопических жалоб у пациентов с афакией отмечается появление тумана перед глазами, низкая способность к фиксации и двоение изображения. Неспецифическими проявлениями заболевания являются головная боль, общая слабость, повышенная раздражительность.
Диагностика
Для постановки диагноза «афакия» целесообразным является проведение таких методов исследования, как визометрия, гониоскопия, биомикроскопия глаза, офтальмоскопия, рефрактометрия и УЗИ глаза. При помощи визометрии удается установить степень снижения остроты зрения. Данный метод исследования показан всем пациентам перед проведением коррекции. При гониоскопии наблюдается выраженное углубление передней камеры глаза. Проведение офтальмоскопии является необходимым для выявления сопутствующей патологии и выбора дальнейшей тактики лечения. Помимо рубцовых изменений в области сетчатки и хориоидеи, при афакии часто выявляется центральная хориоретинальная дистрофия сетчатки, частичная атрофия зрительного нерва и периферические хориоретинальные очаги. Методика рефрактометрии при односторонней форме заболевания позволяет выявить снижение рефракции на 9,0 – 12,0 диоптрий на афакичном глазу. Гиперметропия определяется у детей после экстракции врожденной катаракты и в среднем составляет 10,0 – 13,0 диоптрий. Развитие микрофтальма при врожденной афакии также способствует дальнозоркости. Методом биомикроскопии не удается визуализировать оптический срез хрусталика. В редких случаях выявляются остатки капсулы. При исследовании фигурок Пуркинье-Сансона, отсутствует отражение от задней и передней поверхности хрусталика.
Виды
Поскольку болезнь считается крайне распространенной, врачи выделяют несколько классификаций недуга. Наиболее простой оказывается классификация по происхождению болезни, ведь тут выделяются два вида:
- болезнь, порожденная эндогенными факторами, то есть возникающая на фоне прочих болезней;
- проблема, развивающаяся на фоне экзогенных факторов, то есть в связи с негативным влиянием внешней среды.
Также иридоциклит классифицируют по степени развития болезни и по причине ее появления.
Визуальные признаки недуга
Как правильно применять глазные капли Индоколлир читайте тут.
Хроническая разновидность
Данная форма отличается своеобразными симптомами
На какие же из них следует обратить внимание:
- Самочувствие ухудшается постепенно.
- Отек и воспаление могут то появляться, то исчезать.
- Самочувствие пациента изменяется в зависимости от внешних факторов (например, при долгой работе за компьютером, может заметно понизиться острота зрения).
- Искоренение проблемы отнимает от одного до трех месяцев.
Симптомы, такие как резь в глазах, постоянные выделения, боль и отек развиваются постепенно, но это не значит, что их следует игнорировать. Если человек не приступит к немедленному лечению, его самочувствие заметно ухудшится.
Покраснение и слезотечение – начальные признаки
Физиологическая особенность или признак болезни – желтые глаза причины.
Острая и подострая форма
Острая форма заболевания развивается по совершенно иному сценарию. Симптомы настигают человека сразу же, и развиваются они столь стремительно, что уже через неделю после заражения человеку буквально становится больно открыть глаза.
Часто для диагностики достаточно визуального осмотра пациента
Средний период течения такого иридоциклита — 3-6 недель. Если человек игнорирует лечение острой стадии болезни, она может перейти в хроническую
Пациента беспокоят следующие симптомы:
- изменение цвета радужки;
- покраснение глаз и их отек;
- сильная боль в глазах;
- постоянное выделение слез и гноя;
- возможно кровотечение из глаз;
- заметное снижение остроты зрения.
Препарат для офтальмологической диагностики и лечения различных проблем – Атропин глазные капли.
Для острой формы характерно стремительное развитие
Фиброзно-пластический
Данная форма развивается при проникающих травмах глаза. Часто при развитии такой разновидности осложнения у человека появляются спайки на задней оболочке глаза, что приводит к его постепенному заращению.
Симптомы развиваются не резко, но при отсутствии лечения велика вероятность перехода болезни в хроническую стадию.
Опасные болезни, требующие своевременного лечения, – атрофия зрительного нерва и его застойный диск.
Фиброзный вид
Боремся с герпетической инфекцией – инструкция по применению глазной мази Зовиракс.
В зависимости от причины развития
Еще одна разновидность классификации иридоциклита — по причине возникновения болезни. Офтальмологи выделяют с десяток проблем, стимулирующих постепенное развитие такой напасти, и о каждой из них следует поговорить отдельно.
- Заболевание часто развивается на фоне травматического повреждения глаза, из-за серьезной контузии или ранения.
- Иридоциклит развивается на фоне вирусных или бактериальных заболеваний, таких как корь, малярия, хламидиоз, грипп, туберкулез и прочие.
- Нарушение обмена веществ или развитие таких болезней как диабет, подагра.
- Ревматоидные состояния также стимулируют появление иридоциклита.
- Заражение микробами или токсинами при их непосредственном попадании на радужку стимулирует воспаление.
- Проблемы может быть напрямую связана с острой аллергической реакцией.
От типа заболевания и причины его возникновения зависит способ лечения. Врачи призывают всегда проходить диагностику, чтобы узнать, почему возникла проблема.
Повышение внуриглазного давления характерно для начальных и поздних стадий болезни
Наркотики, норма или медицинская беда – причины суженных зрачков.
Лечение
Коррекция афакии проводится при помощи очков, контактных и интраокулярных линз. Показанием к очковой коррекции зрения является двухсторонняя форма заболевания. При односторонней афакии очки рекомендованы только при непереносимости контактных методов коррекции. Выбор стекла для эмметропичного глаза затруднен, т. Даже стекло в +10 диоптрий не сопоставимо с преломляющей силой хрусталика, которая равняется 19 диоптриям. Это обусловлено тем, что коэффициент преломления жидкости, которая окружает хрусталик, выше, чем воздушной среды, окружающей стекло. Оптическая сила стеклянной линзы зависит от рефракции пациента. При гиперметропии необходимо подобрать очки с более сильной оптикой, чем при миопии. Нет необходимости в назначении методов коррекции зрения пациентам с высокой степенью миопии до удаления хрусталика. В связи с отсутствием способности к аккомодации пациенту следует назначить очки для работы на близком расстоянии на 3,0 диоптрий сильнее, чем для дальнего видения. Контактная или интраокулярная коррекция зрения показаны пациентам с монокулярной афакией. Назначение очков пациентам с данной формой заболевания будет усугублять анизейконию. В ходе оперативного вмешательства (интраокулярной коррекции) проводится имплантация искусственной линзы с индивидуально подобранной оптической силой. Наиболее предпочтительным вариантом лечения является использование заднекамерных линз, т. Локализируясь в месте расположения естественной линзы, они обеспечивают высокое качество зрения. Врожденную афакию при помощи данной методики можно корректировать только после достижения ребенком двухлетнего возраста.
Артифакия глаза — что это такое?. Доставка контактных линз и очков по Москве и России
Артифакичным называется глаз, в котором установлена интраокулярная линза (ИОЛ). Зачастую подобные операции проводятся при катаракте. Нередко имплантация ИОЛ является единственной возможностью вернуть человеку зрение при тяжелых офтальмопатологиях. Узнаем, как проходит процедура, есть ли к ней противопоказания и какими бывают осложнения.
Артифакия глаза — что это и как лечить?
Собственно, артифакия — это не болезнь, а результат лечения какого-либо офтальмологического заболевания, в ходе которого в глаз вместо удаленного хрусталика устанавливается специальная искусственная линза.
Она называется интраокулярной — ИОЛ. Также иногда артифакией именуют сам процесс имплантации ИОЛ в глазное яблоко.
Подобные операции сегодня проводятся с применением лазерных и ультразвуковых технологий, они полностью безопасны и редко сопровождаются осложнениями.
В некоторых случаях удаление хрусталика и его замена на ИОЛ становятся настоящим спасением для пациента, который утратил зрительные функции.
Показания к операции
Есть три основных причины, которые приводят к назначению подобной процедуры:
- аномальное состояние глаза — отсутствие прозрачного тела или дефекты в нем;
- хрусталик уже удален в ходе операции;
- травма глазного яблока с повреждением или полным выпадением хрусталика.
Это общие причины. В большинстве случаев к замене прозрачного тела приводят катаракта и афакия. Разберем эти патологии подробнее.
Афакия глаза — что это и как лечить?
Афакия — это отсутствие хрусталика. Данное патологические состояние может быть врожденным, что бывает крайне редко, и приобретенным, вызванным механической травмой глаза или операцией.
Другие разновидности этой патологии — односторонняя и двусторонняя. Афакия левого или правого глаза проявляется одинаково. При поражении только одного глазного яблока нарушается бинокулярное зрение. Также афакия сопровождается:
- быстрым падением остроты зрения;
- проблемами при фокусировке;
- невозможностью получения однородного изображения.
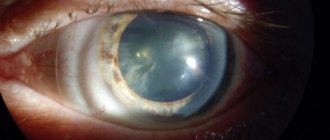
При обследовании наблюдаются такие признаки, как легкое дрожание радужной оболочки и помутнение зрачка. Восстанавливается зрение при афакии путем установки в капсулу хрусталика интраокулярной линзы.
Что такое катаракта?
Катаракта — это помутнение хрусталика. Данное заболевание развивается преимущественно в пожилом возрасте и способно привести к полной потере зрения. На начальных стадиях патология лечится с помощью лекарств. Однако они помогают лишь приостановить помутнение и устранить некоторые симптомы катаракты.
К ним относятся:
- снижение остроты зрения;
- диплопия;
- блики при недостаточном освещении;
- ухудшение сумеречного зрения;
- повышенная светочувствительность;
- нарушение цветоощущения;
- «мушки» перед глазами;
- белые и серые пятна вокруг зрачка;
- невозможность подобрать средства коррекции при дефектах рефракции.
Полностью вылечить катаракту можно только хирургическим путем, то есть посредством удаления помутневшего хрусталика с последующей его заменой на ИОЛ.
Как проходит замена хрусталика?
Проводится операция в амбулаторных условиях. Пациенту закапывают в глаз обезболивающий препарат, после чего начинается процедура по удалению хрусталика. Сегодня применяются два способа лечения катаракты:
1. Ультразвуковая факоэмульсификация. В ходе этой операции в камеру глазного яблока после выполнения небольшого разреза на его поверхности вводится факоэмульсификатор. С его помощью разрушается содержимое прозрачного тела. Воздействие на хрусталик оказывается ультразвуком.
После этого полученная эмульсия выводится из глаза через специальный насос. Задняя часть капсулы хрусталика оставляется на месте. Она становится барьером между стекловидным телом и радужкой. Далее врач полирует капсулу изнутри, удаляя оставшиеся ткани, и вживляет в нее ИОЛ в свернутом виде.
Внутри она расправляется и занимает правильное положение. Накладывать швы после операции не нужно. Поврежденные ткани заживают быстро. 2. Фемтолазерная факоэмульсификация.
Эта операция проводится по точно такому же алгоритму, что и предыдущая процедура, но вместо ультразвука используется лазер, которым хрусталик превращают в однородную эмульсию.
Противопоказания к операции
Процедура по вживлению ИОЛ не проводится в следующих случаях:
- развитие воспалительного процесса в глазу;
- маленький размер передней камеры глазного яблока;
- отслойка сетчатки;
- небольшой диаметр глаза, как при прогрессирующей дальнозоркости;
- перенесенный в последние полгода инсульт или инфаркт.
Некоторые противопоказания являются относительными, другие — абсолютными. Перед операцией пациент проходит детальное обследование.
Какие виды ИОЛ бывают?
Существует три основных типа линз — переднекамерные, зрачковые и заднекамерные. Первые устанавливаются во фронтальной части глазного яблока. Впоследствии возможен контакт ИОЛ с роговицей и радужной оболочкой. Из-за этого в углу передней камеры образуются синехии — спайки. В связи с этим переднекамерные линзы применяются редко.
Зрачковые встраиваются в зрачок по принципу клипс. ИОЛ удерживается в камере с помощью специальных элементов, передних и задних опор. Линза может сместиться при незначительной травме глаза.
Сегодня применяется в основном последний тип ИОЛ. Заднекамерная линза вставляется в сумку хрусталика после его удаления и полностью выполняет функции прозрачного тела, обеспечивая высокое качество зрения.
Кроме того, после имплантации таких линз снижается риск развития осложнений. ИОЛ контактирует только со стенками капсулы хрусталика, которая не имеет нервов и сосудов.
В связи с этим при артифакии не возникает воспалений в глазу.
Изготавливаются линзы из жестких и мягких материалов. ИОЛ из гидрогеля практически не отличаются от обычной контактной оптики для повседневного использования.
В зависимости от типа патологии, состояния роговицы, финансовых возможностей пациента применяются следующие виды линз:
- Сферические и асферические. Вторые являются более актуальными, так как они обеспечивают максимально контрастное изображение и широкое поле зрения. Кроме того, в асферических линзах не беспокоят блики.
- Монофокальные и мультифокальные. Первые не полностью имитируют хрусталик. Вторые гарантируют нормальную фокусировку на разных дистанциях, так как они имеют несколько оптических зон. Мультифокальные ИОЛ исправляют пресбиопию — «возрастную дальнозоркость». Также выпускают торические линзы для коррекции астигматизма.
- ИОЛ с защитными функциями. Такие «искусственные хрусталики» самые дорогие. Зато они защищают глаза от ультрафиолета. Линзы этого типа обычно желтые или синие. На цветовосприятии это никак не отражается.
Артифакия правого и левого глаза
ИОЛ могут быть установлены и в оба глазных яблока. Такое бывает при двусторонней афакии, катаракте на обеих глазах, сильной степени близорукости или дальнозоркости, которые лечатся хирургическим путем. Операция проводится сначала на одном глазу.
Второй оперируется только через несколько месяцев, то есть после полного восстановления пациента. Замена хрусталика выполняется малоинвазивными методами, что обеспечивает быстрое заживление тканей.
В некоторых случаях лечение второго глаза проводится уже через 2 месяца после первой процедуры.
Последствия замены хрусталика
Возникают ли осложнения при артифакии? Они развиваются редко.
Их возникновение зависит от вида и качества ИОЛ, индивидуальных физиологических особенностей, состояния глаз до операции, соблюдения пациентом правил реабилитации и других факторов.
Бывают такие осложнения:
- Вторичная катаракта. Она возникает вследствие разрастания оставшихся в капсуле тканей.
- Глаукома. Повышение внутриглазного давления может быть временным побочным эффектом.
- Отслоение сетчатки. Устраняется дефект в ходе лазерной коагуляции.
- Вывих или выпадение линзы с повреждением тканей глаза, что чаще всего происходит из-за травм.
- Развитие инфекционного или воспалительного заболевания — иридоциклита, кератита и пр. Причина таких осложнений — нарушение правил гигиены в период восстановления.
- Образование спаечного процесса в передней камере глазного яблока. Ранее такой дефект наблюдался при установке переднекамерных ИОЛ.
- Белковый налет на ИОЛ. Проводится чистка линзы.
Источник: https://www.ochkov.net/informaciya/stati/artifakiya-glaza—chto-eto-takoe.htm