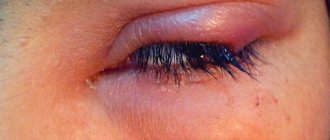
Светобоязнь – это повышенная чувствительность глаз к яркому свету. Может быть вызвана как некоторыми заболеваниями, так и долгим нахождением человека в темном помещении или действием специальных препаратов. Обычно при этом зрачки расширены, что и является причиной попадания на сетчатку лучей.
Глазодвигательный нерв осуществляет регуляцию диаметра зрачка, чтобы обеспечить нормальное видение предметов при разной степени освещенности. Поступление света через преломляющую систему на сетчатку ограничивается симпатической и парасимпатической системами. Действие первой приводит к расширению, второй – к сужению зрачка. В темноте зрачок увеличивается в диаметре, при свете уменьшается.
Причины светобоязни
Фотобоязнь – это признак того, что через зрачок из внешней среды попадает слишком большое количество света, которое раздражает центральную нервную систему. Яркие лучи могут вызвать головные боли, приступ эпилепсии, другие неприятные ощущения.
Причины светобоязни глаз:
- Надвигающийся приступ мигрени, повышение внутричерепного давления при гипертонии, эпилепсия, эклампсия беременных.
- Алкогольная интоксикация, наркотическое опьянение, похмелье.
- Действие препаратов, расширяющих зрачок.
- Поражение центральной нервной системы при черепно-мозговых травмах, опухолях, инсультах, нейроинфекциях, рассеянном склерозе.
- ОРВИ, аллергические реакции.
- Альбинизм.
- Болезни глаз: патологии роговицы, радужной оболочки, конъюнктивы.
- Поражение циркулярной мышцы, сужающей зрачок после травм, опухолей.
Полезно прочитать о хирургическом лечении аневризмы головного мозга и реабилитации после операции.
Почему появляется пелена перед глазами: причины, заболевания-провокаторы.
Это неполный список того, при каких заболеваниях возникает светобоязнь. Фотофобия характерна для эпилепсии, черепно-мозговых травм, менингитов, энцефалитов и других болезней, сопровождающихся отеком мозга. Травмы и поражения глаз также могут вызвать непереносимость ярких лучей.
Виды катаракты и их признаки
Первый признак, который позволяет врачу заподозрить у человека катаракту – это возраст пациента старше 60 лет. При этом клиническая картина имеет характерные особенности. При осмотре офтальмолог наблюдает помутнения, которые могут быть расположены в различных частях глаза: в периферической доле хрусталика, либо напротив зрачка. Помутнения носят сероватый характер, иногда с белым оттенком.
В зависимости от того, к какому виду относится катаракта, офтальмолог будет наблюдать разнообразную клиническую картину, сопровождающуюся такими признаками:
- Передняя катаракта проявляется в виде белого пятна, имеющего четко очерченные границы. Когда она немного выдвинута вперед и заостренна, то такую катаракту называют передней пирамидальной.
- Если помутнение находится у заднего полюса хрусталика и представлена в виде круглого шара белого цвета, то говорится о задней полярной катаракте.
- Центральная катаракта определяется по таким признакам, как: шарообразный вид, место расположения – центр хрусталика, диаметр – 2 мм.
- О веретенообразной катаракте позволяет судить её форма. Такое помутнение представлено в виде тонкого веретена, располагается оно по всей длине хрусталика.
- Зонулярная врожденная катаракта имеет вид мутного ядра с прозрачными слоями.
- Помутнение всего хрусталика, разжижение его масс и дальнейшее образование плотной сумки – это признаки плотной мягкой катаракты.
- Диабетическая катаракта характеризуется появлением помутнений белого цвета в виде хлопьев. Располагаются они по все поверхности хрусталика, часто происходит изменение радужной оболочки.
- Тетаническая катаракта характеризуется такими же признаками, что и диабетическая её разновидность и определяется по признакам болезни, её вызвавшей (гипофункция паращитовидных желез).
- Токсическая катаракта чаще всего проявляется в виде помутнений, расположенных под капсулой хрусталика, с последующим распространением на корковые слои.
- Старческая катаракта имеет множество признаков и зависит от степени прогрессирования болезни: начальной, набухающей, зрелой и перезрелой.
Это наиболее часто встречающие признаки, позволяющие характеризовать катаракту и отнести её к тому или иному виду.
Симптомы
Солнечный и другой яркий свет вызывает боли в глазах и голове. При фоточувствительной эпилепсии он может спровоцировать судорожные припадки. Светобоязнь глаз может сопровождаться такими симптомами, как:
- Слезотечение.
- Зуд конъюнктивы.
- Нарушение зрения, белые мушки.
- Головокружение, сердцебиение.
- Выделение слюны, при эпилепсии – с пеной.
При эклампсии, светочувствительной эпилепсии, черепно-мозговых травмах возможны судорожные припадки, спровоцированные яркими лучами, резкими звуками, запахами.
Причины и симптоматика развития патологии
Сперва, важно отметить тот факт, что катаракта характеризуется не только постепенной потерей зрительного виденья, но и в результате, если человек не будет лечить болезнь, то может вовсе потерять зрение. Узнать в домашних условиях самостоятельно, есть ли наличие заболевания вполне реально, но нужно знать о причинах недуга:
- старость;
- наличие сахарного диабета;
- врожденный характер;
- травмирования головы;
- отравления разными веществами вроде ртути, таллия, нафталина и т.д.;
- проявление миопии и глаукомы;
- сильнейшая близорукость;
- радиоактивное облучение.
Если вы не знаете, как узнать о начинающей катаракте, то этот ряд причин точно поможет. Помимо этого, еще одной причиной появления катаракты является солнце. Долгое влияние ультрафиолета негативно скажется на зрительном аппарате.
Симптомы катаракты имеют свойство прогрессировать, поэтому на следующие аспекты просто невозможно не обратить внимание:
- Снижается острота виденья (двоиться в глазах, виднеются черные точечки, хочется протирать глазки, убрать туманность – все это первые ощущения).
- Чтение в полумраке очень легкое и непринужденное. Если у вас появился этот симптом, то задумайтесь о том, почему стало комфортнее читать в темноте, а на осветительные приборы нет никакой реакции.
- Раздражает яркость осветительных приборов. Когда свет слишком яркий в домашних условиях или на работе, то подумайте над тем, почему вас это раздражает.
Важно! Определить признаки катаракты можно даже с помощью банальных разговоров! Итак, если вы заметили, что стали рассказывать о том, что мир вокруг стал каким-то туманным, потерял свои яркие краски и побледнел, значит с глазами явно что-то не так.
Читайте по теме: Что такое катаракта глаза и как ее лечить?
Болезни, вызывающие светобоязнь
Отек головного мозга вследствие сдавливания желудочков опухолями ведет к нарушению деятельности ядра глазодвигательного нерва. Накопление избыточного количества жидкости в полостях (желудочков) ведет к неадекватной работе центральной нервной системы, в частности третей пары черепно-мозговых нервов.
Повышенное внутричерепное давление наблюдается при гипертонии, болезнях почек, сердца из-за задержки жидкости в организме. Излишек ее выделяется через сосудистые сплетения на дне боковых желудочков. Гриппозная инфекция, менингиты, клещевой энцефалит приводят к отеку.
Эклампсия у беременных женщин вызвана почечной недостаточностью, как осложнение гестоза. Ведет к эпилептическим припадкам, которым предшествует ненормальная светочувствительность.
Важно! При страхе, интоксикациях доминирует симпатическая нервная система, что приводит к повышенной светочувствительности. Боязнь яркого солнечного света имеется у людей с психической болезнью, называемой гелиофобией.
Альбинизм – генетическое заболевание, характеризующееся нарушением синтеза меланина, который защищает сетчатку от слишком ярких лучей. При такой патологии отмечается светобоязнь у ребенка.
Чувствительность одного глаза к свету может повышаться при поражении верхушки одноименного легкого туберкулезным процессом. Зрачок при этом расширен, что приводит к фотофобии.
Лечение
На сегодняшний день вылечить катаракту не составляет труда. Это можно сделать в офтальмологической клинике путем замены пораженного хрусталика на искусственную интраокулярную линзу. Процедура по удалению катаракты проводится с помощью ультразвука или с использованием фемтосекундного лазера. Операция называется факоэмульсификация и осуществляется с применением местной капельной анестезии, которая, как правило, хорошо переносится.
Существуют также медикаментозные препараты для лечения катаракты, но они в основном действуют на начальных стадиях и лишь замедляют процесс заболевания. Чаще всего это капли, которые содержат в своем составе витамины (РР, В, С), антиоксиданты, йодистый калий, аминокислоты и другие вещества. В качестве устранения катаракты эти средства малоэффективны и не заменят консервативного лечения.
Диагностика
Для исключения серьезных органических поражений головного мозга (опухолей, внутричерепных гематом, гидроцефалии) применяют МРТ. При подозрении осложнения беременности, такого как эклампсия, следует сдать кровь на биохимический анализ (креатинин, мочевина) и мочу, в которой часто присутствует белок, что свидетельствует о расстройстве работы почек.
Электроэнцефалограмма нужна для оценки возбуждения коры головного мозга, нахождения эктопических очагов, вызывающих эпилептиформные припадки и светобоязнь.
Если подозревают гелиофобию, больного отправляют к врачу-психиатру.
Наркотическое и алкогольное опьянение необходимо исключить, проведя анализы на нахождение в крови и моче этих веществ.
Все о гемианопсии: классификация, причины, характерные признаки, лечение.
Почему возникает снижение зрения из-за атрофии зрительного нерва: причины и лечение.
Важно узнать, что делать при внутричерепном давлении, чтобы не допустить сдавления и кислородного голодания тканей мозга.
Профилактика катаракты
Катаракта – старения хрусталика глаза, поэтому профилактикой служат обще-оздоровительные меры, которые касаются образа жизни, питания и режима. Люди, сохраняющие физическую активность и правильное питание, могут если не избежать, то значительно отодвинуть старение хрусталика и организма в целом.
Существуют специальные рекомендации. Образование катаракты происходит под прямым воздействием ультрафиолетовых лучей, как катализатора свободных радикалов. Повреждение солнцем клеток хрусталика является пусковым механизмом его помутнения.
Аналогично влияют на глаз гормональные препараты, кортикостероиды и средства, повышающие чувствительность к УФ-лучам. Отрицательно действуют таблетированные контрацептивы и кофеин-содержащие напитки. После 40 лет обязателен контроль глюкозы крови и профилактический осмотр офтальмолога.
Светобоязнь — все о симптоме — энциклопедия Ochkov.net
Светобоязнь проявляется как повышенная чувствительность к дневному или искусственному свету. Чаще всего глаза человека реагируют на яркие световые источники, но в особо тяжелых случаях неприятные симптомы возникают и при умеренном освещении.
Симптомы светобоязни
Фотофобия может проявлять себя следующими сигналами:
Нередко светобоязни сопутствуют головная боль и головокружение, эффект песка в глазах, постепенное ухудшение зрительной функции. Наличие фотофобии можно установить самостоятельно по этим симптомам, но за точной диагностикой и назначением корректирующей терапии следует обращаться к врачу.
Причины
- Светобоязнь может возникать по причинам непатологического характера:
- врожденная особенность строения глаза с отсутствием красящего пигмента;
- расширение зрачков при использовании глазных капель;
- использование некоторых медицинских препаратов;
- продолжительная работа за компьютером, которая перегружает зрение и вызывает сухость слизистой;
- длительное пребывание в темноте;
- наличие инородного тела в органах зрения (в этом случае фотофобия затрагивает, как правило, один глаз и сопровождается режущими ощущениями);
- попадание на сетчатку избыточного количества солнечных лучей.
При таких причинах боязнь яркого света не свидетельствует о наличии заболевания.
Но в ряде случаев светобоязнь — признак болезни, который в сочетании с другими признаками указывает на истинную причину патологии:
- наличие офтальмологического заболевания (кератит, конъюнктивит и др.);
- острые инфекционные заболевания (корь, краснуха, менингит);
- простудные вирусные инфекции;
- в редких случаях — неврологические нарушения, депрессивные расстройства, хроническая усталость.
Избавиться от светобоязни в таких ситуациях можно только путем обнаружения и лечения основного заболевания.
Светобоязнь как симптом
Анализируя сочетаемость симптомов, Вы можете предположить, какая патология вызвала появление светобоязни, но точный диагноз поставит только врач.
- Светобоязнь и слезотечение
Одновременное их появление может указывать на механическую травму, попадание в глаз инородного тела или вещества; воспаление или эрозию роговой оболочки; конъюнктивит; грипп или острое респираторное заболевание; аниридию и другие аномалии развития глазного яблока; воспаление, меланому или отслойку сетчатки; ретинопатию; гемофтальм; гипертиреоз; увеит; мигрень; энцефалит, менингит.
Кроме слезотечения и фотофобии каждое из этих заболеваний характеризуется целым списком других симптомов, которые помогают врачу поставить точный диагноз и назначить грамотное лечение.
- Фотофобия и боль в глазах
Они могут сочетаться при ожогах, язве, механическом повреждении роговой оболочки, весеннем катаре, острой форме глаукомы, эндофтальмите.
- Светобоязнь и покраснение глаз
Одновременное появление этих признаков может указывать на травму или ожог роговицы, кератит, увеит, конъюнктивит.
- Солнцебоязнь и повышение температуры
Повышенная чувствительность к свету в сочетании с подъемом температуры тела может свидетельствовать о менингите, эндофтальмите, энцефалите, невралгии тройничного нерва, геморрагическом инсульте, абсцессе мозга, гнойном увеите.
- Фотофобия и головная боль
Такая сочетаемость характерна для мозгового абсцесса, мигрени, энцефалита и менингита, инсульта, головных болей напряжения, острых приступов глаукомы, акромегалии.
Обычно тошнота в сочетании со светобоязнью указывает на повышенное давление внутри глаз или черепа, что характерно для заболеваний вроде менингита, мигрени, геморрагического инсульта, мозгового абсцесса.
- Фотофобия и резь в глазах
Режущие ощущения в глазах при боязни яркого света характерны для конъюнктивита, кератита, астигматизма, невралгии тройничного нерва, увеита, блефарита, язв и ожогов роговицы.
Диагностика и лечение светобоязни
Терапия фотофобии строится на поиске и устранении причины данного симптома. Обнаружить болезнь, которая проявила себя светобоязнью, помогают следующие виды исследований:
- офтальмоскопия — при ее выполнении врач осматривает глазное дно с использованием специального прибора;
- биомикроскопия — офтальмолог через щелевую лампу изучает участки глазного дна и стекловидное тело на предмет изменений;
- периметрия — данный метод позволяет установить границы поля зрения пациента;
- тонометрия — исследование, во время которого врач измеряет давление внутри глаз;
- гониоскопия — предполагает осмотр уголка глаза, где радужная оболочка граничит с роговицей;
- пахиметрия — это диагностическое исследование, при котором врач устанавливает толщину роговой оболочки;
- УЗИ органов зрения — помогает обследовать участки глаза, когда нет возможности провести офтальмоскопию;
- флюоресцентная ангиография — при ее проведении врач исследует проходимость сосудов, которые питают глазные структуры;
- оптическая томография — с ее помощью выявляют изменения в тканях сетчатой оболочки;
- электроретинография — метод исследования, направленный на анализ функционирования сетчатки;
- посев на вирусы, бактерии — помогает установить источник глазной инфекции.
Данные методы диагностики позволяют врачу-офтальмологу назвать точную причину развития светобоязни и других сопутствующих симптомов.
Если офтальмологические исследования показали отсутствие глазных заболеваний, а фотобоязнь присутствует, требуется консультация невролога.
Этот специалист может назначить дополнительные диагностические исследования: МРТ головного мозга, допплерографию шейных сосудов, электроэнцефалографию.
Если наряду с фотофобией были обнаружены признаки гиперфункции щитовидной железы или диабетической ретинопатии, к лечению подключается эндокринолог. При симптомах, указывающих на туберкулезный процесс в роговой оболочке, — фтизиатр.
Консультация офтальмолога при светобоязни обязательна, но облегчить ее протекание поможет профилактическое ношение солнцезащитных очков, которые значительно уменьшат дозу ультрафиолета, влияющего на органы зрения.
Возможные осложнения
Одним из самых вероятных осложнений светобоязни является усугубление или хронизация болезни, вызвавшей ее возникновение. В тяжелых случаях игнорирование фоточувствительности может привести даже к полной потере зрения.
Помимо значительного снижения качества жизни больного, светобоязнь может вызывать развитие такого серьезного психологического состояния, как гелиофобия. Сопровождается патология сильным, часто – паническим страхом перед солнечными лучами. Люди с гелиофобией (и даже те больные, которые уже избавились от фоточувствительности) испытывают сильное эмоциональное потрясение перед выходом на солнечный свет, боясь, что он снова вызовет у них боль, резь и дискомфорт в глазах.
Боязнь солнечного света сопровождается:
- учащением пульса и дыхания;
- дрожью в конечностях;
- приступами аритмии;
- тошнотой, иногда с рвотой;
- головокружениями с возможностью кратковременной потери сознания (синкопе);
- паническими атаками;
- истерией.
При возникновении повышенной чувствительности к свету не стоит пренебрегать тревожными симптомами. Во избежание опасных последствий необходимо как можно быстрее обратиться к офтальмологу, поскольку в отдельных случаях фотофобия может являться одним из признаков наличия мозговой опухоли.
Основные принципы лечения катаракты
В условиях офтальмологических центров, конечно гораздо легче диагностируется катаракта глаза. Все лечение строится профессионалами своего дела и в 99% случаях, зрение пациента восстанавливается. Сложности с диагностикой возникают, когда обследование проводится в обычной государственной больнице. Отсутствие оборудования, недостаток кадров, приводят к тому, что на периферии пациентов, стоящих на учете у окулиста, в разы больше, чем в городах.
Характерная жалоба при зрелой катаракте, касающаяся потери зрения, характерна для каждого второго пациента, достигшего возраста 70 лет. Современные врачи, могут предложить два направления лечения заболевания: оперативное или консервативное. Терапия глазными каплями, назначают для предотвращения развития новых заболеваний. Избавить больного от помутнения хрусталика только каплями невозможно. Ведь патологический процесс имеет сложные физиологические поражения. Лучший вариант, когда существует катаракта симптомы и лечение оперативное. Суть хирургического вмешательства основана установки линзы, аналогичной хрусталику. Все материалы, применяемые в таких операциях максимально приближены к естественным тканям глаза. Поэтому пациенты после такой коррекции не чувствуют сильных изменений, лишь легкий дискомфорт во время привыкания. Восстановленное зрение возвращается, а от катаракты глаза больной избавляется таким образом, навсегда.Лазерная коррекция зрения, позволяет проводить манипуляции абсолютно безопасно, быстро и с кратковременным реабилитационным периодом. Уникальное удаление образований в области больного глаза проводится современными специалистами посредством ультразвука. Операция занимает 10 минут и не требует общего наркоза. Правильная терапия заключается во введении местного обезболивания, и после удаления катаракты назначение глазных капель.