Височный артериит , хроническое заболевание аутоиммунной природы, которое характеризуется воспалением крупных и средних сосудов. У большинства больных поражаются сонные артерии, питающие головной мозг. Данная патология диагностируется преимущественно у людей в возрасте 50-70 лет. В группу риска входят пожилые женщины. Они болеют гораздо чаще мужчин. Наиболее высокие показатели заболеваемости наблюдаются в странах Северной Европы.
Причины
Главной причиной развития височного ангиита считают аутоиммунную реакцию, при которой вырабатываются специфические комплексы, разрушающие здоровые клетки. В крови большинства заболевших обнаруживаются антитела к иммуноглобулинам М и А. Иммунные комплексы откладываются в эластическом слое артериальной стенки, вызывая стойкие воспалительные процессы. К другим причинам заболевания относятся:
- вирусные инфекции (гепатит, герпес, грипп);
- генетическая предрасположенность;
- хронические аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит);
- прием некоторых лекарственных средств (поражению сосудов может способствовать лечение антибиотиками, химиотерапевтическими препаратами, иммуностимуляторами);
- возрастные изменения в организме;
- проникновение в кровь токсичных химических веществ;
- воздействие ионизирующего излучения.
Виды височного артериита
В основном в медицине выделяют два вида болезни:
- Первичная.
В основном развивается у людей старшего возраста как отдельное самостоятельное заболевание. Гранулёмы в этом случае не имеют инфекционную природу. - Вторичная.
Такой артериит является следствием инфекционных или вирусных заболеваний, которые в своё время проходили в тяжёлой или запущенной стадии.
Если рассматривать со стороны развития, врачи выделяют:
- сегментный артериит
– поражает отдельные части организма; - очаговый артериит
– представляет собой целостное массовое нарушение функциональности сосудов.
Кто болеет гигантоклеточным артериитом?
Болезнь очень редко встречается у людей моложе 50 лет. Чаще встречается у женщин, чем у мужчин, и чаще встречается у людей североевропейского происхождения, чем у людей других рас.
Гигантоклеточный артериит часто связан с состоянием, называемым ревматическая полимиалгия, вызывающая боль и скованность мышц, особенно в плечах, шее, бедрах. Симптомы ревматической полимиалгии могут быть особенно сильными по утрам. Часто люди имеют как ревматическую полимиалгию, так и гигантоклеточный артериит.
Симптомы заболевания
Клиническая картина патологии может развиваться медленно. При инфекционном происхождении височного артериита симптомы появляются через несколько дней после перенесенной вирусной инфекции. К основным проявлениям заболевания относятся:
- Общие признаки. Включают повышение температуры тела, озноб, сильную головную боль и отсутствие аппетита. На фоне интоксикации организма и отказа от пищи снижается масса тела, человек начинает быстро уставать. Ломота в суставах и мышцах способствует нарушению сна. Головная боль при височном артериите имеет одно- или двусторонний характер. Она усиливается ночью, а также после физических и умственных нагрузок. Воспаление сосудов нередко сопровождается повышением чувствительности кожи головы, параличом лицевых мышц и зубной болью.
- Сосудистый синдром. Характеризуется болезненностью и уплотнением сосудов височной области. Пульсация артерий исчезает. При пальпации головы обнаруживаются подкожные узелки. При распространении патологического процесса на сонную артерию возникают преходящие ишемические атаки. В редких случаях болезнь поражает сосуды нижних конечностей или аорту. Это сопровождается появлением перемежающейся хромоты и признаков инфаркта миокарда.
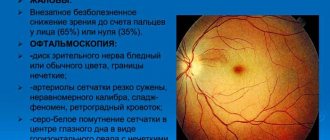
- Поражение органов зрения. Проявляется болью и двоением в глазах, временным нарушением зрительного восприятия. Симптомы связаны с нарушением кровотока в сосудах глазного дна. Зрительный нерв подвергается ишемическому поражению, приводящему к снижению остроты зрения и слепоте. Через несколько месяцев после появления первых признаков артериита патологические изменения становятся необратимыми.
Важная информация: Миелопролиферативное заболевание крови (синдром)
Этиология
Причины гигантоклеточного артериита в настоящее время остаются неизвестными. В основе патологии лежит аутоиммунное воспаление. Возрастные изменения, происходящие в стенках кровеносных сосудов, приводят к потери их эластичности, что еще больше усугубляет ситуацию и способствует развитию болезни.
Существует несколько теорий развития артериита:
- Наследственная предрасположенность — данное заболевание часто обнаруживают у членов одной семьи и практически всегда у однояйцевых близнецов.
- Инфекционная теория — наличие в крови антител и антигенов у лиц, перенесших грипп, стафилококковую инфекцию, гепатит.
- Аутоиммунная теория, согласно которой синдром Хортона относят к коллагенозам. Чужеродные образования провоцируют выработку антител, атакующих собственные ткани сосуда.У части больных артериитом были выявлены такие же признаки поражения соединительной ткани и сосудов, как и при узелковом периартериите. Артерииты нередко возникают у больных системной красной волчанкой, дерматомиозитом, склеродермией.
Височный артериит поражает преимущественно крупные кровеносные сосуды, затрагивая капилляры лишь в редких случаях. Воспаление сосудистой стенки приводит к нарушению тканевых структур, сужению просвета сосуда, ишемии органов, ухудшению местного кровотока, образованию тромба, закупоривающего просвет полностью. Истонченные и растянутые стенки артерий или вен выпячиваются, развивается артериальная аневризма, которая на фоне резкого повышения артериального давления может разорваться.
Клиническая картина заболевания определяется локализацией очага поражения. У больных развивается острое нарушение мозгового кровообращения, потеря зрения, инсульт. Обычно возникает воспаление сонных артерий, аорты и прочих сосудистых структур, кровоснабжающих участки головы и коры головного мозга, зрительный нерв, орган зрения, некоторые внутренние органы.
изменение артерии при гигантоклеточном артериите
Воспаление при артериите носит очаговый или сегментарный характер: сосуды поражаются не на всем своем протяжении, а на отдельных участках или сегментах. Эластическая мембрана инфильтрируются лимфоцитами, интима утолщается, в ней скапливаются плазмоциты, эпителиоциты, гистиоциты, многоядерные клетки, образуя обширные гранулемы. Многоядерные гигантские клетки — это циркулирующие в крови комплексы, давшие название заболеванию.
В крови больных при обострении артериита обнаруживается большое количество иммунных комплексов, лимфобластов, сывороточных иммуноглобулинов.
Видео: височный артериит – медицинская анимация
Диагностика
В план обследования пациента при височном артериите входят следующие процедуры:
- Осмотр и опрос. Врач анализирует имеющиеся симптомы, собирает анамнез, выявляет внешние признаки заболевания.
- Общий анализ крови. При воспалительных процессах в артериях результат исследования отражает снижение уровня гемоглобина, повышение числа лейкоцитов и выраженное увеличение СОЭ (до 70 мм/ч).
- Биохимический анализ крови. При аутоиммунном поражении артерий обнаруживается снижение содержания альбуминов.
- Иммуноферментный анализ крови. Помогает обнаружить антитела, разрушающие здоровые клетки.
- Офтальмоскопия. Направлена на выявление признаков поражения сосудов глазного дна и зрительного нерва.
- Ультразвуковая допплерография сосудов головы. Во время проведения процедуры определяют проходимость артерий и скорость кровотока.
- КТ и МРТ головного мозга. Используется для выявления сопутствующих артерииту неврологических нарушений.
- Ангиография. Помогает обнаружить признаки сужения сосуда и наличие пристеночных тромбов.
- Биопсия с последующим гистологическим исследованием. Считается наиболее информативным методом диагностики височной артерии. При болезни Хортона обнаруживается утолщение внутреннего и среднего слоев стенки сосуда, инфильтративные образования, содержащие гигантские клетки и лимфоциты. Отсутствие характерных гистологических признаков при наличии типичных симптомов не является поводом для снятия диагноза.
Прогноз, возможные осложнения
Если лечение проведено на начальном этапе развития болезни, прогноз благоприятный. Стероидная терапия поможет блокировать артериит, избавиться от негативной симптоматики. Постепенно нормализуются лабораторные показатели, улучшается состояние сосудистых стенок, восстанавливается кровоток.
Поскольку болезнь носит аутоиммунный характер, полностью вылечить ее нельзя. При отсутствии лечения возможны осложнения:
- ухудшение зрения, слепота;
- заболевание переходит в хроническую стадию;
- тромбоз артерий;
- стенокардия;
- образование участков ишемии в головном мозге;
- формирование некротических участков;
- неврологические и психические расстройства.
Важно! Правильно подобранная терапия поможет вовремя устранить болезнь, исключить риск инфаркта, слепоты, инсульта.
Описание и виды заболевания
Болезнь была впервые изучена и описана американским врачом Хортоном в 30-х гг. ХХ ст. Различают первичный и вторичный височный артериит. В первом случае артериит развивается как самостоятельное заболевание, характерное чаще людям пожилого возраста. Гранулемы редко имеют инфекционное происхождение. Вторичный артериит – результат нетипичного ответа иммунной системы на инфекцию или вирус, если болезнь протекала тяжело.
Заболевание поражает магистральные и средние сосуды. Чаще патология локализуется в зоне сонной артерии, аорты. Сосуды отвечают за снабжение кровью затылка, висков, зоны глаз – на эти области в основном распространяется негативная симптоматика. Виды болезни Хортона в зависимости от симптомов:
- классический – поражается височная артерия;
- латентный – признаки повреждения могут быть установлены только методом биопсии, заболевание проходит бессимптомно;
- поражение сосудов глаз;
- с преобладанием неспецифичных симптомов.
Болезнь носит аутоиммунный характер, клетки лимфоцитов накапливаются и воспаляются, процесс может перейти в хроническую стадию. Сосудистые стенки инфильтруются, в очагах воспаления образуются клеточные скопления. Поверхность сосудов становится неровной, процесс поражения артерий неравномерный. Со временем происходит сужение просвета, наблюдается дефицит кровоснабжения, кислородное голодание органов и тканей. Артериит – ревматическая болезнь, которая ухудшает качество жизни больного. Головные боли усиливаются ночью – пациент находится в состоянии стресса, не может выспаться и отдохнуть.
Важно! Код МКБ – B08.
Лечение
В отличие от некоторых других аутоиммунных поражений, болезнь Хортона хорошо поддается терапии.
Лечением патологии занимаются врачи-ревматологи. Терапия подразумевает использование консервативных и хирургических методик.
Терапевтическое лечение
Медикаментозная терапия проводится при отсутствии опасных осложнений. В схему лечения входят следующие препараты:
- Глюкокортикоиды (Преднизолон). На ранних этапах лечения применяются большие дозы препаратов. После стабилизации состояния пациента количество вводимого лекарства уменьшают до минимального эффективного. Применение высоких доз Преднизолона занимает не менее года. Поддерживающее лечение проводится в течение 12-24 месяцев. Гормональная терапия сопровождается регулярным проведением анализа крови. Об эффективности лечения свидетельствует нормализация СОЭ и уровня гемоглобина.
- Иммуносупрессоры (Азатиоприн, Метотрексат). Препараты используются при тяжелом течении васкулита или непереносимости глюкокортикоидов. Они подавляют выработку антител, снижая интенсивность аутоиммунного поражения.
- Пульс-терапия Преднизолоном. При угрозе потери зрения препарат в течение 3 дней вводится внутривенно. В последующие недели пациент принимает таблетки.
- Сосудорасширяющие средства (Папаверин). Препараты устраняют вызванный воспалением спазм, восстанавливая кровоток.
- Антикоагулянты. Для профилактики тромбообразования используют инъекции Гепарина. Нормализация реологических свойств крови играет важную роль в выздоровлении.
Важная информация: Как лечится эритремия крови и симптомы болезни Вакеза
Хирургический метод
Хирургические вмешательства проводят при развитии осложнений в виде закупорки сосуда или образования аневризмы.
При острой непроходимости височной артерии пораженный участок заменяют протезом. При невозможности ангиопротезирования создаются обходные пути, помогающие восстановить кровоток.
Народные средства
Народные средства нельзя использовать в качестве самостоятельного средства лечения. Отказ от применения медикаментов приводит к быстрому ухудшению состояния. Острые проявления купируют в стационаре, в восстановительный период могут применяться следующие средства:
- Настой календулы. Растение содержит вещества, обладающие противовоспалительными и заживляющими свойствами. Для приготовления настоя 2 ст. л. цветков заливают 0,5 л кипятка и оставляют на 3 часа. Процеженную жидкость принимают по 100 мл 3 раза в день.
- Настой корня солодки. 2 ч. л. измельченного сырья заваривают в стакане кипятка. Через 2 часа настой процеживают. Это средство выпивают в течение дня, разделяя на 3-4 приема.
- Ромашковый чай. 1 ст. л. цветков заливают 200 мл горячей воды и выдерживают 30 минут. Чай употребляют по 200 мл 3-4 раза в день.
- Настой эхинацеи. 1 ст. л. травы заливают 500 мл кипятка, оставляют в термосе на 3 часа. Настой пьют по стакану утром и вечером.
Какие существуют методы лечения гигантоклеточного артериита?
Хотя в настоящее время нет лекарств от гигантоклеточного артериита, лечение стероидными (кортикостероидыми) препаратами очень эффективно и обычно начинает действовать через несколько дней. Преднизолон — наиболее часто используемая стероидный препарат.
Стероидные средства замедляют деятельность иммунной системы и уменьшают воспаление в кровеносных сосудах.
Поскольку существует риск потери зрения или инсульта, важно немедленно начать лечение кортикостероидами. Если врач подозревает, что у вас артериит, он может назначить высокую дозу стероидов до подтверждения диагноза.
Для лечения гигантоклеточного артериита, как правило, ежедневно дают от 40 до 60 мг стероидных таблеток. Эту дозу обычно продолжают в течение трех-четырех недель.
Если после этого пациент чувствует себя хорошо, и анализы крови показывают, что состояние улучшилось, врач начнет снижать дозу. На этом этапе специалист будет регулярно посещать пациента, чтобы проверят его общее самочувствие.
Если появляются зрительные симптомы или боль в челюсти или языке во время еды, может потребоваться срочная терапия с внутривенным введением стероидов.
Обычно требуется от одного до трех лет, чтобы полностью отказаться от кортикостероидов. Большую часть этого времени пациент принимает низкие дозы препарата. Не всегда возможно полностью прекратить прием стероидов, и некоторым людям необходимо принимать низкие дозы в течение длительного времени или всю жизнь.
Не следует внезапно прекращать прием стероидных таблеток или изменять дозу, если это не рекомендовано врачом, даже если симптомы полностью исчезли. Это связано с тем, что тело перестает вырабатывать свой собственный стероид, называемый кортизолом, поэтому понадобиться некоторое время, чтобы возобновить нормальное производство натуральных стероидов.
Если воспаление в кровеносных сосудах возвращается, это называется рецидивом, и, возможно, придется увеличить дозу стероидов, чтобы с этим справиться. Рецидив наиболее распространен в течение первых 18 месяцев лечения.
Как и у многих лекарств, при лечении стероидами возможны некоторые побочные эффекты. Тем не менее, гигантоклеточный артериит является потенциально очень серьезным заболеванием. Преимущества успешного лечения стероидами для больных людей значительно перевешивают риски побочных эффектов от препарата.
Первоначальная высокая доза кортикостероидых средств для контроля состояния, а затем продолжающаяся низкая доза, чтобы держать болезнь под контролем, иногда могут вызывать следующие побочные эффекты:
- изменения внешности лица и тела;
- покраснение лица;
- недостаток сна;
- расстройство желудка или боль в животе;
- увеличение веса;
- головокружение или слабость;
- трудности с концентрацией внимания;
- смена настроений.
Препараты, называемые ингибиторами протонной помпы, могут снизить риск расстройства желудка. Они делают это, уменьшая количество кислоты, вырабатываемой естественным путем в желудке.
Если принимать стероиды в течение длительного времени, могут возникнуть и другие побочные эффекты, включающие:
- остеопороз — состояние, при котором кости утоньшаются и легче ломаются;
- легкие ушибы, растяжки и истончение кожи;
- мышечная слабость;
- катаракта — состояние, при котором на хрусталике одного или обоих глаз появляются мутные пятна;
- глаукома — состояние, при котором зрительный нерв глаза поврежден;
- диабет — заболевание, при котором повышается уровень сахара в крови;
- высокое кровяное давление (артериальная гипертензия).
Регулярные осмотры помогут выявить любые побочные эффекты, чтобы их можно было быстро устранить.
Если принимаете стероиды дольше трех месяцев, вам может потребоваться лечение для предотвращения истончения костей, в том числе:
- добавки кальция и витамина D;
- бисфосфонаты — препараты, замедляющие потерю костной массы.
Поскольку стероиды снижают активность иммунной системы, могут развиться инфекции, и они могут быть серьезными. Например, ветряная оспа и опоясывающий лишай могут быть более серьезными у людей, принимающих стероиды.
Обратитесь к врачу, если не болели ветряной оспой, и вступали в контакт с кем-то, кто болен ветряной оспой или опоясывающим лишаем, поскольку может потребоваться лечение противовирусными препаратами.
Кортикостероиды — это препараты первой линии, позволяющее контролировать гигантоклеточный артериит и предотвращать любые серьезные осложнения. В настоящее время нет другой альтернативной терапии первой линии.
Есть случаи, когда врач может предложить дополнительные лекарства, чтобы помочь уменьшить дозу стероидов, это может произойти, если:
- возвращаются симптомы, иначе рецидивируют;
- симптомы не улучшаются, несмотря на лечение стероидами;
- нужно лечение стероидами в течение длительного времени.
Альтернативные методы лечения могут включать прием обычных болезнь-модифицирующих антиревматических препаратов (БМАРП), в том числе:
- метотрексат;
- лефлуномида;
- азатиоприн;
- микофенолят мофетил.
Эти препараты замедляют иммунную систему, вызывающую сбои у людей с аутоиммунными заболеваниями.
Есть также несколько других доступных лекарств, называемых иммунодепрессантами. Эти препараты воздействуют на ключевые клетки иммунной системы, останавливается воспаление.
Лечение иммунодепрессантами включает прием таких лекарств, как тоцилизумаб. Тоцилизумаб используется главным образом для лечения людей с рецидивирующим васкулитом крупных сосудов. Препарат также может быть назначен, если другие методы лечения не помогают.
Самым тяжёлым последствием из-за отсутствия лечения может стать потеря зрения. Но к счастью данное явление встречается довольно редко. Образоваться слепота может в том случае, если заболевание поразит артерию, которая снабжает глаз кровью. При своевременном лечении риск потери зрения снижается до 1%.
Исходя из симптомов темпорального артериита, лечение может проводиться как амбулаторно, так и в условиях стационара. Госпитализируют пациента, если:
- необходимо уточнить диагноз и подобрать лечение;
- резко упала острота зрения;
- имеются подозрения на расслаивающую аневризму аорты.
В основном используется медикаментозное лечение. Применяются глюкокортикостероиды, в частности, Преднизолон. В день принимают около 80 мл, в виде таблеток. Когда активность процесса снижается, дозу постепенно уменьшают.
При появлении симптомов со стороны органов зрения применяют пульс-терапию метилпреднизолоном. Курс составляет не более 3 дней. После пациент продолжает принимать таблетки Преднизолона.
Пациенту на протяжении 2 лет необходимо будет принимать Преднизолон по 7-10 мл в день. Резкая отмена препарата или снижение его дозы может привести к обострению.
К хирургическому вмешательству прибегают лишь в том случае, если темпоральный артериит развивается сложно или параллельно с ним у человека имеются раковые заболевания, тромбы, аневризмы.
Народные средства в этом случае никакого существенного облегчения не принесут. Наоборот, они могут только усугубить ситуацию. Но средства народной медицины помогут поднять иммунитет, что снизит проявление негативных симптомов. Разрешается принимать лекарственные товары и настойки трав, проводить сеансы массажа и иглоукалывания.
Ежедневное меню должно быть максимально разнообразным. Стоит побольше употреблять тех продуктов, которые повышают иммунитет. Не стоит увлекаться жирной, жареной, копченной пищей.
Профилактика
В связи с тем, что причины заболевания изучены не до конца, врачи не могут дать практичных эффективных мер для профилактики. Несмотря на это, наблюдается чёткая связь с перенесением инфекционных заболеваний, поэтому человеку стоит предельно внимательно следить за состоянием своей иммунной системы.
- Нормализировать режим дня, вовремя ложиться спать, делать перерывы во время тяжёлых и активных нагрузок.
- Следить за своим питанием, не употреблять вредную пищу, пить достаточное количество воды в день.
- Принимать витамины, кушать фрукты и полезные для работы организма продукты.
- При самых незначительных признаках или подозрении на височный артериит немедленно обратиться к врачу.
- Полный отказ от вредных привычек, которые влияют на работу и тонус сосудов.
- Практиковать умеренную физическую нагрузку в виде гимнастики или других несложных упражнений.
- Отлично, если вы будете закаляться по утрам. Утренний контрастный душ позитивно влияет не только на состояние здоровья, но и на настроение.
- Перед сном проветривайте помещение.
Прогноз
Прогноз зависит от времени поставленного диагноза и начатого лечения. На ранней стадии есть вероятность успешной терапии, сохраняется продолжительность жизни, но более поздние стадии отражаются на организме неблагоприятно, сокращают его возможности.
Для молодых прогноз составит годы, для пожилых – месяцы. У детей височный артериит обычно не наблюдается, за исключением случаев наследственности. У женщин заболевание иногда связано с гормональными изменениями. В остальных случаях оно проявляется с переходом к пожилому возрасту.
Выздоровление зависит от местоположения и массивности поражённого участка. Лечение продолжается от года и более, и увеличивается, если затронуты важные артерии, и пациент находится под постоянным наблюдением.
В данной статье мы обсудили симптомы и лечение височного артериита. Фото, размещенные выше, показывают, насколько опасна данная патология и как важно своевременно обратиться к специалисту.