Окклюзия центральной артерии сетчатки (ЦАС) – заболевание, которое поражает сетчатую оболочку органов зрения, расположенную на задней стенке глаза.
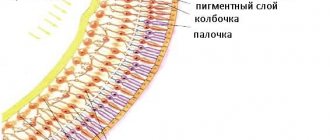
На сетчатке глаз имеются палочки и колбочки, воспринимающие свет и посылающие нервные импульсы в мозг, в результате чего человек видит окружающий мир. Сетчатой оболочке жизненно необходимо постоянное поступление крови. Закупорка артериальных и венозных сосудов может спровоцировать скопление крови и жидкости в сетчатой оболочке, что препятствует световосприятию и приводит к утрате зрительной способности. Степень нарушения зрительной функции зависит от участка, где произошло тромбообразование.
Наиболее часто заболевание диагностируют у лиц среднего и пожилого возраста, причём большинство пациентов – мужчины старше 60 лет. У женщин патология возникает в 2 раза реже.
Окклюзия ЦАС – это патология, при которой прекращается циркуляция крови на ветвях или в бассейне центральной артерии сетчатки. Примерно в половине случаев закупорка провоцирует потерю зрения с одной стороны. Примерно в 40% случаев артериальная окклюзия поражает ветви артерии и провоцирует слепоту в соответствующем поле зрения. В некоторых случаях закупорка ЦАС развивается с другими патологиями зрительного аппарата.
Острая закупорка способна привести к нарушению кровотока, ишемии сетчатой оболочки. Внезапное расстройство кровообращения в центральной артерии в большинстве случаев приводит к невозвратной утрате зрения на одном глазу.
Причины развития
Окклюзия может развиться как в центральной вене, так и в центральной артерии сетчатой оболочки. Насколько серьёзной будет утрата зрительных способностей, зависит от места локализации тромба и степени выраженности блокады. Так, в некоторых случаях у больных под ударом оказываются глазные нервы и сама сетчатка, получающая кислород и другие нужные вещества. Непроходимость центральной артерии сетчатки может привести к сужению сосудов глазного дна.
Механизм развития патологии часто связан со спазмами сетчатки, образованием тромбов в сосудах, эмболией, а также сосудистой недостаточностью.
Чаще всего окклюзия ЦАС – это последствие каких-либо патологических явлений в организме.
Вероятность развития блокады сосудов увеличивается с возрастом человека. Причинами патологии могут стать:
- повышенное артериальное давление;
- атеросклероз сосудов;
- височный артериит;
- повышение уровня холестерина;
- отёк диска зрительного нерва, макулярная дегенерация.
У молодых людей закупорка центральной вены или артерии может развиться по следующим причинам:
- воспаление внутренней оболочки сердца инфекционной природы;
- нарушение функционирования левого клапана сердца;
- тахикардия;
- диабет второго типа;
- расстройство работы сердечно-сосудистой системы, дистония;
- синдром антифосфолипидных антител;
- избыточная масса тела;
- внутривенное введение наркотических средств, при котором увеличивается вероятность тромбоэмболии;
- курение;
- редкие болезни крови, повышенная свертываемость крови.
Предрасполагающими факторами могут также стать:
- ревматизм сосудов глазного дна;
- увеличенное внутриглазное давление;
- ретробульбарная гематома;
- онкологические новообразования;
- эмболы в сосудах;
- переломы длинных костей;
- кровотечения во внутренних органах;
- перенесённые ранее хирургические вмешательства на глазах.
Все эти факторы могут стать причиной замедления или прекращения кровообращения в сосудах и привести к ишемии.
Если пациенту оказана помощь в первые 40 минут после утраты зрения, вероятность частичного возобновления зрительных способностей увеличивается в несколько раз.
Продолжительная нехватка кислорода может спровоцировать некроз, отмирание зрительного нерва и, как следствие, полную и необратимую утрату способности видеть.
Причины возникновения
Механизм патологии может быть обусловлен спазмом, тромбозом, эмболией или коллапсом артериол сетчатки. Зачастую к неполной и полной окклюзии ведет закупорка ретинальных сосудов кальцифицированными, холнстериновыми или фибринозными эмболами. Но в любом случае, окклюзия центральной артерии является следствием системных хронических или острых патологических процессов.
Главными факторами риска возникновения окклюзии в пожилом возрасте выступают: артериальная гипертензия, гигантоклеточный артериит (болезнь Хортона), атеросклероз. У более молодых это могут быть нарушения циркуляции в сосудах сетчатки, связанные с инфекционным эндокардитом, поражением клапанного аппарата сердечной мышцы, пролапсом сердечного клапана, аритмией, нейроциркуляторной дистонией, антифосфолипидным синдромом, сахарным диабетом.
Местными провоцирующими факторами тромбоза центральной артерии сетчатки нередко выступают ретиноваскулиты, отек, друзы ДЗН, офтальмотонус, сдавливание орбитальных сосудов ретробульбарной гематомой или опухолью, офтальмологические операции.
Потенциальная опасность окклюзии существует при синдроме гиперкоагуляции, переломах трубчатых костей, внутривенных инъекциях, сопряженных с опасностью тромбоэмболии, воздушной или жировой эмболии. Коллапс артериол сетчатой оболочки возможен также при массивной кровопотере, вследствие маточного, желудочно-кишечного или внутреннего кровотечения.
Спазм, тромбоэмболия или коллапс артериол ведет к замедлению либо полному прекращению кровотока в пораженных сосудах, приводящему к острой ишемии сетчатой оболочки. При этом, в случае восстановления кровотока в течение первых 40 минут, возможно и восстановление части нарушенных зрительных функций. Если гипоксия продолжается более длительно, в сетчатке развивается некроз ганглиозных клеток, а также нервных волокон с последующим их аутолизом, что делает возвращение зрения невозможным. Исход окклюзии центральной артерии сетчатки в большинстве случаев – это атрофия зрительного нерва с необратимой слепотой.
Классификация
Окклюзия сосудов сетчатки подразделяется на следующие виды:
- Окклюзия центральной артерии. При данном типе патологии образуется блокировка главной артерии, обогащенной кислородом и доставляющей кровь в сетчатую оболочку глаза.
- Окклюзия ветви ЦАС. Возникает при тромбе мелких ветвей артерии.
- Окклюзия центральной вены сетчатки. Это закупорка одного из венозных сосудов.
Окклюзия центральной вены подразделяется на два типа:
- Закупорка центральной вены сетчатки. При этом расстройстве нарушение кровотока возникает в главной вене.
- Блокада ветви вены сетчатки. Наблюдается при эмболии на ветвях вены.
Наиболее опасной считается закупорка центральной вены сетчатки. Данный тип заболевания характеризуется резкой безболезненной потерей человека зрительной способности.
Симптомы окклюзии
Наиболее часто окклюзия центральной артерии или вены сетчатки имеет одностороннюю локализацию. Обычно закупорка сосудов возникает неожиданно для человека, и не вызывает болевых ощущений. У больного происходит внезапная потеря зрения на одном глазу буквально за несколько секунд.
Около 10% больных отмечают краткосрочное расстройство зрительной способности, при этом тромбозу могут предшествовать возникновение в поле зрения вспышек света и затуманенности. В редких ситуациях отмечается выпадение полей зрения.
Тяжесть ухудшения чёткости зрения может колебаться от способности различать предметы до полной утраты зрительной функции на одном или двух глазах.
Нарушение или потеря зрительной способности может возникнуть как временно, так и на постоянной основе.
При наличии каких-либо признаков ухудшения зрения больному необходима срочная консультация специалиста. Для этого следует обратиться в кабинет неотложной помощи.
Височный артериит
Височный артериит также известен как Синдром Хортона (СХ) или Гранулематозный гигантоклеточный артериит (ГГА) – это патологический процесс в организме, характеризующийся сильными головными болями в височной области. По некоторым данным, женщины страдают этим заболеванием намного чаще, нежели мужчины.
Заболевание затрагивает в основном людей пожилого возраста, обычно это те, кому от 55 лет и старше. Однако, фиксированы случаи, когда заболевание касалось лиц моложе 40 лет.
Заболевание выражается изменениями в средних и крупных кровеносных артериях, они расположены очень близко к сонной артерии, но мелкие капилляры при этом заболевании не затрагиваются.
В основном, поражаются только отдельные артерии, главной функцией которых является снабжение головного мозга кровью.
Локализация находиться в одном участке головы, может быть в зрительном нерве, сосудах, питающих глаза или в определённом участке коры головного мозга.
Причины
Синдром Хортона – это ревматическое заболевание, оно очень негативно сказывается на иммунной системе человека. Почему это происходит изучить так и не удалось. Вероятнее всего, возникновение заболевания связано с инфекционными процессами в организме, которые были вызваны вирусами или бактериями, например, краснуха, ветрянка, пневмония, гепатит или грипп.
Приблизительно у 1/3 с таким заболеванием в анализе крови обнаруживают маркёр гепатита и антитела к нему, помимо этого, этот антиген находится именно в стенках пораженных артерий. Также, еще одной причиной височного артериита может послужить генетическая предрасположенность к данному заболеванию.
Человек, с белками HLA-DR4, локализация которых в белых кровяных тельцах, наиболее подвержены этой патологии.
Было замечено, что сопутствующее заболевание височного артериита – полимиалгия. Оно также является патологией ревматического характера.
Симптомы височного артериита зависят от стадии поражения сосудов человека, между собой они немного отличаются, но есть и такие, которые характерны при всех этапах. Зачастую, в истории болезни можно увидеть недавно перенесённое респираторное заболевание.
Симптоматика является следующей:
- Головная боль. Её локализация в основном в височной области, но также может ощущаться в теменно-затылочной области. Боль очень похожа на мигрень. Зачастую, боль присутствует только, с одной стороны. Усиливается при надавливании, жевании, поворотах головы или кашле.
- Ощущается напряженность и усталость жевательных мышц. Может быть такое, что больной не может употреблять пищу, при болевых приступах.
- При поражении зрительного нерва и глазных сосудов, может наблюдаться ухудшение зрения. Характерна резкая потеря зрения только на одном глазу.
- Болевые ощущения в глазах при взгляде вверх, вниз, вправо или влево.
- Повышенная усталость.
- Повышение температуры тела до субфебрильного уровня.
- Нарушение аппетита и сильная потеря веса.
- Резкие скачки артериального давления.
- Кожа головы в области волос становиться тоньше, что может стать причиной боли при затрагивании.
- Внешне можно заметить сильное набухание височной артерии.
При подозрении височного артериита следует обратиться к врачу ревматологу или неврологу.
Для диагностирования и постановки точного диагноза врачу необходимо:
- Пальпация височной области. Прощупывается выпирающая и сильно пульсирующая артерия, пациент ощущает болезненные ощущения, а по ходу всего сосуда пальпируются узелки.
- Общий и биохимический анализ крови. В крови сразу будет видно, имеется ли воспалительный процесс. Главные показатели — это СОЭ (скорость оседания эритроцитов), СРБ (С реактивный белок).
- Биопсия височной артерии, с целью выявления изменений стенок.
- Консультация офтальмолога, осмотр глазного дна.
- УЗИ (ультразвуковое исследование) сосудов, просмотр стенок артерий и их изменений, которые приводят к сужению просвета.
При подтверждении височного артериита существуют два метода лечения, оперативное вмешательство или медикаментозное лечение, которое способствует только купированию заболевания.
В медикаментозном лечении назначаются препараты глюкокортикостероидной группы. Это гормональные препараты, и дозировки весьма значительные.
Самый распространенный назначаемый препарат – это Преднизолон, также существует множество его аналогов. Дозировка Преднизолона назначается обязательно врачом в индивидуальном порядке для каждого пациента.
Дозировка зависит от картины заболевания, возможна как обычная, так и высокая.
При острой стадии патологии, зачастую Преднизолон вводится внутримышечно или внутривенно. Как только острый приступ будет снят, можно будет вернуться к приему лекарства в форме таблеток.
Продолжительность медикаментозной терапии также назначает врач, обычно срок лечения составляет 14 дней. При приёме глюкокортикостероидов обязательно требуется постоянный контроль артериального давления и уровень сахара в крови.
Если приём Преднизолона назначается на весьма продолжительный срок, то параллельно врач назначает препараты, поддерживающие уровень калия в крови пациента.
Обязательно составляется особый режим питания. Делается это для того, чтобы предотвратить появление гипокалиемии.
Вводиться еще один обязательный препарат метандростенолон, главная его цель – избежать возникновения катаболизма и остеопороза.
Противопоказаниями для применения Преднизолона являются:
- Индивидуальная непереносимость составляющих;
- Частое повышение артериального давления;
- Сахарный диабет;
- Острый эндокардит;
- Нефрит;
- Язва желудка;
- Психозы;
- Послеоперационный период;
- Активная форма туберкулёза.
Для предупреждения образования тромбов у пациента, назначаются гепариновые препараты. Дозировка и способ применения назначается врачом, в индивидуальном порядке для каждого пациента. Антикоагулянты категорически запрещены, если у больного имеется геморрагический диатез и иные заболевания, инициирующие слабую свертываемость крови.
Противопоказания для гепарина:
- Повышенная проницаемость сосудов;
- Тяжёлые нарушения работы почек и печени;
- Анемия;
- Венозная гангрена;
- Лейкоз;
- Эндокардит;
- Кровотечения;
- Аневризма.
Если протекание височного артериита весьма тяжёлое, то врач может внести решение в пользу проведения хирургического вмешательства. Данная операция называется – ангиопротезирование. Представляет собой устранение поражённых участков в венозном русле. Решение о проведении операции принимается в том случае, если имеются осложнения височного артериита.
Срок медикаментозной терапии при подтверждённом диагнозе может быть достаточно долгий. Обычно, это от десяти, до двенадцати месяцев, а бывает и намного дольше.
Существуют и народные методы лечения при височном артериите, но не стоит забывать, что это весьма серьёзное заболевание. Народные средства не способы полностью избавить от заболевания, а всего лишь помогут облегчить состояние.
Отвары трав, способствующие уменьшению головной боли:
- Марьин корень.
- Цветки бузины сибирские.
- Зверобой продырявленный.
- Мята перечная.
- Мать – и – мачеха.
- Полынь обыкновенная.
- Душица обыкновенная.
- Клевер луговой.
- Корень валерианы.
- Семечки укропа огородного.
А также, имеются различные народные методики:
- Разрезать вдоль небольшой листок комнатного алоэ, чтобы получилось две половины. Прилечь в темной комнате и приложить разрезом к височной области, находиться в таком положении около 30 минут.
- Смазать соком чеснока височную и лобную область.
- В молоко добавить несколько зубчиков чеснока, довести до кипения. Выждать немного времени, чтобы настоялось и остыло до тёплого состояния. 5-10 капель отвара закапать в каждый ушной проход, затем наклонить голову, чтобы вся жидкость вытекла.
- Ломтики сырого картофеля обмотать в марлевую ткань и приложить к височной и лобной областям.
- Сваренный в мундире картофель немного остудить и тёплый приложить к височной и лобной областям.
- Расслабление, состояние полного покоя и медитация.
- Сок сырого картофеля, выпить его требуется сразу, после приготовления.
- Употребление картофеля на протяжении всего дня. Необходимо сварить один килограмм картофеля, отчистив от кожуры и без добавления соли. Затем, весь день съедать по одному картофелю, обмакивая в сахар.
- Полежать, закрыв глаза или уснуть.
Не стоит ждать от народных методов невыполнимого. Они не смогут полностью избавить от заболевания, а лишь облегчат болевые ощущения. Поэтому следует незамедлительно обратиться к врачу, чтобы он назначил нужное лечение.
Если игнорировать лечение заболевания, то могут поражаться и иные артерии. Зачастую, первыми страдают почки.
Самым главным осложнением височного артериита является полная потеря зрения или иные проблемы в области офтальмологии.
Полная слепота возникает по причине того, что происходит нарушение кровотока по воспалённым артериям к глазному яблоку и зрительному нерву.
Вследствие чего нервная ткань сетчатки глаза умирает, и пациент может полностью ослепнуть. Последствиями заболевания могут быть ишемические нарушения, повлекшие за собой инсульт.
Также осложнением височного артериита возможен сбой работы желудочно-кишечного тракта, на этом фоне могут развиваться иные заболевания.
Профилактика
К сожалению, невозможно дать точные рекомендации для того, чтобы предотвратить появление этого заболевания, так как природа и источники провоцирующие височный артериит не совсем изучены.
Второстепенная профилактика этого заболевания заключается в пожизненном применении препаратов группы иммунодепрессантов и стероидных гормонов.
Для того, чтобы купировать приступы головных болей, следует подобрать для себя наиболее эффективный препарат и применять его.
Источник: https://oftalmologiya.info/zabolevaniya-glaz/281-visochnyy-arteriit.html
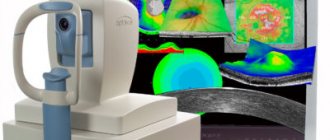
Диагностика патологии
Поставить правильный диагноз поможет тщательный сбор анамнеза. Специалист должен выяснить, какими системными патологиями страдает пациент, были ли повреждения органов зрения, есть ли проблемы с сердцем, имеются ли воспалительные болезни, нарушение метаболизма, а также тяжёлые сосудистые заболевания сетчатки.
Необходимыми методами исследования являются:
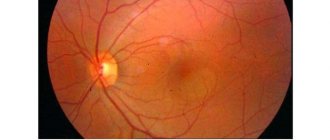
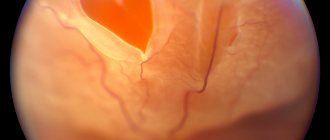
- Осмотр глазного дна. С помощью биомикроскопии можно установить степень окклюзии, при этом реакция глаза на свет будет снижена или отсутствовать совсем. Центр макулы, как правило, будет иметь яркую окраску, артериолы сужены. Осмотр дна глаза с использованием офтальмоскопа позволит обнаружить отёчность диска зрительного нерва, утрату прозрачности и бледность сетчатой оболочки.
- Периметрия. Поможет выявить скотомы, сужение полей зрения.
- Визометрия. При наличии окклюзии специалист обнаружит ухудшение чёткости зрения, тяжесть которого зависит от степени блокады.
- Для определения расположения тромба проводят флюоресцентную ангиографию, которая установит степень блокировки сосудов, замедление кровотока.
- Электроретинография позволит выявить снижение амплитуды колебания волн. Это может указывать на отмирание ганглионарных клеток.
Также дополнительно проводятся:
- допплерография сосудов глаза;
- оптическая когерентная и лазерная томография;
- тонометрия;
- лабораторные методы диагностики: гематологический анализ крови, коагулограмма, анализ липидного спектра, биохимическое исследование, посев крови;
- УЗИ сердца и сонных артерий.
Некоторым пациентам требуется консультация врачей узкой специализации – гематолога, хирурга, кардиолога, эндокринолога, ревматолога, инфекциониста.
Короткие задние цилиарные артерии питают наружные слои сетчатки
Основной сосуд, питающий глазное яблоко – это глазная артерия (a. ophthalmika). Эта артерия – основная ветвь внутренней сонной артерии. Она попадает в полость глазницы, образует дугу и делится на множество веточек.
Глазная артерия дает начало:
— Центральной артерии сетчатки. Как понятно эта ветвь глазной артерии питает сетчатку, входя в него одиночным стволом и отдавая назад небольшую веточку. Этот сосуд глаза питает мозговой слой сетчатки и внутриглазную часть диска зрительного нерва;
— Задние короткие ресничные артерии. Эти ветви глазной артерии, питающая кровью склеру заднего полюса глазного яблока. Сливаясь вместе, образуют так называемый артериальный круг Цинна-Галлера. Также они образуют собственную сосудистую оболочку глаза – хориоидею. Она в свою очередь кровоснабжает нейроэпителиальный слой сетчатки.
Также есть данные, что эти сосуды глаза проникают в ресничное тело, однако в его питании они особой роли не играют.
Клиническая особенность задних коротких ветвей в том, что они не анастомозируют с другими с другими сосудами глаза, поэтому воспалительные процессы, развивающиеся в собственно сосудистой оболочке не приводят к гиперемии глазного яблока.
— Две задние длинные ресничные артерии. Располагается немного дистальней от задних коротких ресничных артерий. Основная их функция – кровоснабжение ресничного тела.
— Мышечные артерии. Эти ветви глазной артерии делятся на:
-) верхние, кровоснабжающие мышцы, поднимающее верхнее веко, верхнюю прямую и верхнюю косую;
-) нижние, кровоснабжающие остальные глазодвигательные мышцы.
— Медиальные артерии век. Сливаясь между собой, образуют артериальную дугу век (верхнего и нижнего). Также отдает веточки к конъюнктиве.
— Передние и задние конъюнктивальные артерии. Эти сосуды глаз питают конъюнктиву.
— Слезная артерия. Отходит от дуги глазной артерии и располагается между верхней и наружной глазными мышцами, отдавая им свои веточки. Также принимает участие в образовании артериальных дуг век.
— Надглазничная артерия. Довольно крупный сосуд глаза, берущий свое начало от глазной артерии и проходящий в одноименной вырезке в лобной кости. Питает мышцы и мягкие ткани верхнего века.
— Надблоковая артерия. Идет совместно с блоковым нервом.
— Решетчатые артерии. Это самостоятельные ветви глазной артерии, незначительно, питающие глазницу.
Верхнечелюстная артерия делится на:
— Подглазничная артерия. Идет по одноименному каналу. Питает нижнее веко, также кровоснабжает нижнюю прямую и нижнюю косую мышцы, слезную железу и слезный мешок.
— Лицевая артерия. От этого сосуда глаза идет угловая артерия.
Что такое артериальный анастомоз
При затруднении притока крови по крупной артерии, питающей органы или конечности включается окольное движение крови. Оно называется коллатеральным и причиной его активизации может быть физиологическое сдавление основного сосуда (пример – наклон или поворот головы), физическая, эмоциональная активность или патологические изменения.
Особую важность обходное кровообращение приобретает при закупорке просвета сосуда тромбом, атеросклеротической бляшкой, эмболом или сужения из-за устойчивого спазма.
Сосуды, по которым проходит коллатеральный кровоток, называются анастомозами. В норме в них преобладает спазм, что перенаправляет кровь в основные магистрали. Если появляется препятствие движению крови по главным артериям, то анастомозы испытывают повышенное давление на стенки. Благодаря этому меняется структура их мышечных и эластических волокон, они приобретают более широкий просвет.
Если анастомоз – это понятие анатомическое, он существует всегда и соединяет две сосудистые ветви, то коллатераль означает обходное перемещение крови при заболевании или нагрузке.
Помимо существующих анастомозов могут использоваться для коллатерального кровотока и вновь образованные. То есть движение крови проходит по более сложной траектории.
Рекомендуем прочитать статью о гипоплазии артерии мозга. Из нее вы узнаете о причинах гипоплазии артерий мозга, симптомах, методах диагностики и лечения артерий мозга. А здесь подробнее о стенозе сонной артерии.
Анатомия лба: из каких слоев состоит зона
С точки зрения анатомии, лоб можно рассматривать как структуру, состоящую из 5 слоев:
- кожа;
- подкожная клетчатка;
- апоневротический слой;
- рыхлая соединительная ткань;
- надкостница.
Недавние исследования показали наличие четко выраженных перегородок между надкостницей и лобной мышцей:
- верхней лобной перегородки;
- нижней лобной перегородки.
Они выступают в роли точек прикрепления лобной мышцы.
Благодаря этому лобная мышца в нижней точке прикрепления между бровью и нижней лобной перегородкой может выполнять функцию леватора, а между нижней лобной перегородкой и верхними волокнами – депрессора линии волос.
Рекомендации по проведению коррекции лба ботулотоксином
К ботулинотерапии лба целесообразно прибегать, если целевая мышца является основной причиной нарушения гармонии лица.
В литературе описаны разные техники введения и дозирования токсина для разглаживания горизонтальных морщин лба за счет инъекций в лобную мышцу.
Во время осмотра верхней части лица пациента доктор должен оценить:
- латеральную и медиальную активность мышцы;
- асимметрию;
- компенсацию птоза брови;
- мышечную массу;
- ширину брови;
- высоту лба.
На форму и высоту брови влияет взаимодействие лобной мышцы и медиального межбровного комплекса.
Количество точек введения может определяться степенью и локацией сокращения мышцы (от 5–7 до множественных точек введения).
Виды анастомозов
В кровеносной сети соединения между сосудами могут быть нескольких типов.
Внутрисистемные и межсистемные
Если анастомоз предназначен для передвижения крови между ветвями одного и того же сосуда (например, коленная, плечевая артерия), то его называют внутрисистемным. Они ограничены бассейном только одного крупного сосуда и используются на локальной анатомической области. Относятся к наиболее распространенному виду артериальных анастомозов.
Источник: https://vision-health.ru/zabolevaniya/nadblokovaya-arteriya.html
Лечение при окклюзии центральной артерии
Целями терапии при блокаде центральной артерии или вены сетчатой оболочки являются:
- восстановление венозного кровообращения;
- рассасывание кровоизлияния;
- снятие отёчности;
- улучшение трофики сетчатой оболочки.
При внезапном ухудшении зрительной способности на одном глазу или возникновении слепых зон не следует ждать самостоятельного возобновления зрительной способности. Стремительное развитие заболевания требует оказания помощи больному как можно скорее.
Неотложная помощь
При окклюзии следует незамедлительно обратиться в медицинское учреждение: дальнейшее лечение может не принести результата.
В первые сутки следует принять следующие меры:
- специальный массаж глазных яблок для перемещения эмболы;
- парацентез (разрез) передней полости глаза;
- уменьшить внутриглазное давление помогут специальные местные средства, улучшающие кровообращение, стимулирующие питание клеток и повышение кислорода;
- для нормализации обмена веществ глаза и микроциркуляции применяют сосудорасширяющие капли.
Несмотря на оказание срочной врачебной помощи в поле зрения могут остаться слепые зоны. Чёткость зрения больного напрямую зависит от тяжести поражения жёлтого пятна, выраженности отёка и расстройства кровотока.
После перенесённого заболевания больному необходимо проходить регулярные осмотры у окулиста через 1, 3 месяца и полгода.
Лекарственные препараты
Больного с окклюзией ЦАС необходимо в срочном порядке госпитализировать. Несвоевременное обращение за врачебной помощью может закончиться плачевно.
Терапию следует начинать сразу после возникновения первых симптомов закупорки: в этом случае благоприятный исход заболевания увеличивается.
В первые часы применяют медикаментозное лечение:
- при спазмах артериол используют вазодилататоры – Нитроглицерин, Эуфиллин, Папаверин, ингаляции кислородом, а также оксигенацию. Для снятия тонуса гладких мышц также используют капли в глаза Атропин;
- при тромбозе центральной артерии принимают тромболитики, антикоагулянты, а также декстраны. Для растворения тромбов назначают антитромботические медикаменты (Фибринолизин);
- при любом виде окклюзии рекомендованы ретробульбарные и парабульбарные инъекции средствами, расширяющими сосуды, которые улучшают кровоток, снижают свёртываемость крови;
- также используют приём антиоксидантов, закапывание адреноблокаторов;
- при ослаблении сосудистого тонуса показаны аналептики (Кофеин);
- в терапии патологии применяют также мочегонные и противовоспалительные средства, а также медикаменты, стимулирующие кровообращение;
- в обязательном порядке проводится лечение соответствующего заболевания, ставшего причиной блокировки центральной артерии или вены.
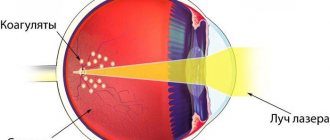
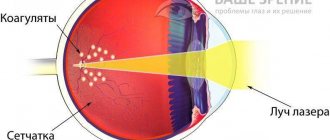
Для устранения окклюзии и предотвращения осложнений иногда назначают лазерное лечение. В целях исключения образования тромба на втором глазу применяется профилактическая терапия.