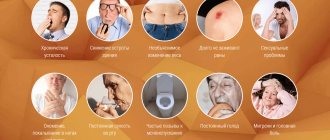
Типы и симптомы сахарного диабета
При диабете первого (I) типа возникает недостаток инсулина. Этот гормон образуется в особых участках поджелудочной железы — в островках Лангерганса. Продуцируют его бета-клетки. Если возникает болезнь, клетки погибают, разрушаются, поэтому гормон не поступает в кровь. Диабет первого типа бывает иммуноопосредованный или возникает спонтанно, без видимых на то причин (идиопатический).
Начало диабета 1 типа (дебют) может быть острым и опасным для жизни. Спровоцировать его может недавно перенесенная инфекция, чаще всего болезнь начинается осенью или зимой.
При этом появляются типичные клинические симптомы заболевания, которые обязательно фиксируются врачом: сухая кожа, снижение ее упругости, румянец на щеках, одышка, шумное дыхание. Как правило, у 15-20% людей в начале заболевания при выдохе ощущается запах ацетона.
В момент обращения врач обязательно назначает комплексное лабораторное обследование. В него входит анализ на определение уровня глюкозы. Концентрация выше нормы — это гипергликемия. Ряд других анализов может подтвердить диагноз СД 1 типа. В этом случае назначается пожизненная терапия инсулином.
Сахарный диабет второго (II) типа относится к социально значимым заболеваниям, профилактике которых уделяется достаточно много внимания. Нарушение выработки секреции инсулина на фоне снижения чувствительности к нему возникает по ряду причин. Часто это метаболические нарушения, обусловленные наследственными факторами. Важно понимать, что второй по распространённости причиной болезни является ожирение.
При диабете второго типа развивается нечувствительность к глюкозе, она может быть различной по степени и сопровождаться также различными по степени нарушениями выработки инсулина.
При развитии сахарного диабета II типа часто наблюдаются общая усталость, апатия, увеличение количества мочи, жажда, судороги в ногах (преимущественно ночью). Чаще всего болезнь может «проявиться» после 40 лет на фоне сопутствующих заболеваний (артериальная гипертензия, ожирение).
Норма и повышенная глюкоза в моче
Процесс образования мочи в почках весьма сложен, и преследует цель не только избавиться от тех веществ, которые не нужны организму, но и сохранить полезные и ценные вещества. Именно поэтому в моче здорового человека не содержится ни глюкозы, ни белка. Их появление – признак довольно серьезных заболеваний.
Глюкозурия
Глюкозурией называют наличие в моче сахара. Как уже говорилось, в норме его там не должно быть. Когда кровь проходит через клубочки почек, глюкоза практически не отфильтровывается в первичную мочу и попадает в выделения только в незначительных количествах, не фиксирующихся реагентами для анализа мочи.
Если уровень глюкозы в крови выше 10ммоль/мл (т.н. почечный порог для глюкозы), то она начинает проходить тканевый барьер. Указанное значение практически вдвое превышает нормальный уровень глюкозы в крови, поэтому появление этого вещества в моче говорит о значительной гипергликемии (избытке глюкозы в крови).
Гипергликемия и глюкозурия могут быть физиологическими – они развиваются после обильного приема пищи, особенно с большим количеством сладостей. В норме физиологическая гипергликемия исчезает через несколько часов после приема пищи, а глюкозурия исчезает раньше без всяких усилий со стороны пациента.
Именно поэтому сдавать анализ мочи нужно натощак – в этом случае не будет физиологической глюкозурии. По той же причине однократное выявление сахара в моче – показание для дополнительного исследования, а не для постановки точного диагноза.
Патологическая глюкозурия
Если повторное исследование подтвердило наличие глюкозы в урине, то речь идет о патологической глюкозурии, т.е. глюкоза постоянно присутствует в моче. Она может быть вызвана болезнями, повышающими уровень сахара в крови или нарушающими клубочковую фильтрацию, такими как:
- сахарный диабет;
- другие болезни поджелудочной железы;
- патологии почек;
- гипертиреоз (гормоны щитовидной железы повышают концентрацию глюкозы);
- опухоли головного мозга, вызывающие гормональные нарушения;
- инфекционные заболевания почек;
- отравления.
Дифференцировать каждое из этих состояний позволяют остальные показатели анализа мочи, а также данные других лабораторных и инструментальных исследований, данные анамнеза пациента. Глюкозурия может иметь различные особенности в зависимости от причин, ее вызвавших.
Содержание глюкозы в моче при диабете
Сахарный диабет – это патология поджелудочной железы, при которой нарушается выработка инсулина – единственного гормона, понижающего содержание сахара в крови. Особенность данного гормона в том, что его уровень в крови регулируется только содержанием глюкозы, а не регулирующими гормонами щитовидной железы или гипофиза. Кроме того, гормонов, повышающих сахар, т.е. противодействующих инсулину (контринсулярных) несколько, но только инсулин повышает усвоение глюкозы клетками.
Недостаточный уровень глюкозы в крови приводит к тому, что уровень глюкозы повышается, она перестает усваиваться клетками в необходимых количествах, но остается циркулировать в крови. Избыток глюкозы выводится с мочой. Если заболевание длится долго, а пациент не получает достаточного лечения, то глюкоза выделяется с мочой постоянно, и возникает парадоксальная ситуация – глюкозурия при нормальном или низком уровне глюкозы в крови.
Кроме содержания сахара, повышается и количество мочи, а при длительном течении заболевания может появиться белок – это свидетельствует о развитии осложнения сахарного диабета – нефропатии. Кроме изменений в моче будет наблюдаться повышенный уровень глюкозы в крови натощак, а также характерные жалобы пациента – повышение аппетита, постоянная жажда и позывы в туалет, слабость, головные боли, снижение работоспособности.
Лечение сахарного диабета требует полного пересмотра образа жизни и питания, приема лекарственных препаратов, снижающих сахар, в том числе инъекций инсулина. Заболевание протекает хронически, поэтому его лечение длится всю жизнь в тесном сотрудничестве с эндокринологом.
Способствовать развитию сахарного диабета и сопутствующей ему глюкозурии может панкреатит (воспаление поджелудочной железы) и панкреонекроз, опухоль или травма поджелудочной железы, паразитарное поражение органа (например, описторхоз или аскаридоз), поэтому при данных заболеваниях контроль уровня глюкозы в крови и моче крайне важен.
Глюкоза и белок в моче при заболеваниях почек
Почечные канальцы образуются таким образом, чтобы не пропускать в мочу необходимые организму вещества. Те из них, которые проходят почечный барьер, (например, альбумины), затем подвергаются реабсорбции (обратному всасыванию), поэтому могут присутствовать в первичной моче, но во вторичной полностью отсутствуют или присутствуют в следовых количествах.
При заболеваниях почек, а также при их травмах и токсических поражениях, происходит повреждение ткани почки, поэтому почечный барьер становится более проницаемым, и в мочу попадают вещества, которые должны оставаться в крови, в частности, сахар и белок. Наличие белка в моче называется протеинурией и не бывает физиологическим.
Протеинурия может быть побочным эффектом некоторых медицинских процедур – дробления камней, УЗИ, сцинтиграфии. При их назначении врач предупреждает пациента об этом, и анализы мочи переносят на 3-4 день после процедуры. За это время преходящая протеинурия должна полностью пройти. Так же, как и в случае с глюкозурией, при обнаружении в моче белка назначается повторный анализ для подтверждения.
Сочетание глюкозурии и протеинурии, подтвержденное повторным анализом, говорит о том, что имеются поражения почек, которые могут иметь различную природу:
- инфекционную;
- паразитарную;
- аутоиммунную;
- токсическую.
Протеинурия развивается и при болезнях мочевыводящих путей, но в этом случае она не сопровождается глюкозурией. Признаки заболеваний почек – появление в моче любых посторонних веществ (токсинов, гноя, клеток крови), изменение количества мочи (частые позывы или, напротив, снижение количества мочи), изменение ее цвета.
Тяжелые болезни почек проявляются повышением артериального давления, изменением цвета кожи (она становится сероватой), ухудшением самочувствия, неприятным запахом от кожи (пот приобретает запах мочи). Возможно развитие гемодинамических нарушений, снижение физической и умственной работоспособности.
Как правильно собирать мочу?
Мочу для общего анализа (тот, который назначают чаще всего) необходимо собирать утром до завтрака в специальный лабораторный контейнер. Наибольшую диагностическую ценность представляет первая порция мочи за день. Допускается сбор мочи в течение суток, но не менее, чем через 3 часа после приема пищи.
Если пациент не может помочиться, разрешается выпить стакан воды (питьевой без газа). Минеральная вода в таких случаях не годится. Женщинам не следует собирать мочу во время месячных и в следующие сутки после их окончания – менструальная кровь в анализе мочи искажает результаты.
Лабораторный контейнер должен быть чистым, но стерильность не обязательна. Важнее исключить доступ в него посторонних веществ. Сразу же после сбора нужно плотно завинтить крышку контейнера. В плотно закрытом лабораторном контейнере собранная моча сохраняет свои свойства в течение суток, поэтому сдавать в лабораторию «вчерашнюю» мочу бесполезно.
На основании полученных результатов врач-уролог определит, есть ли патологические нарушения в организме или нет, и при необходимости назначит лечение.
Причины развития сахарного диабета
- Наследственная предрасположенность, метаболические нарушения, вызванные ожирением, малоподвижный образ жизни (гиподинамия), который в определенной степени также связан и с ожирением.
- Заболевания поджелудочной железы.
- Инфекционные болезни, которые провоцируют вирусы, например, краснухи, оспы, гриппа.
Хроническому течению диабета, как правило, сопутствуют тяжелые осложнения и дисфункция некоторых органов и систем. Так, при ретинопатии возможно нарушение функции зрения, вплоть до катаракты и слепоты. Нефропатии приводят к поражению почек, ангиопатии — чреваты язвами нижних конечностей («стопа диабетика»). Нередко это приводит к некрозу тканей, гангрене и ампутации ноги. От повышенного уровня глюкозы в крови «страдают» урогенитальная система, сердце и сосуды, зубы (пародонтоз). Именно поэтому при подозрении на диабет важно своевременно диагностировать болезнь, если необходимо начать лечение, и соблюдать меры профилактики.
Анализы
До 20 века ранняя диагностика диабета не дала бы столь значимого эффекта, как сейчас. Ведь даже поставив диагноз, лечить такого человека было просто нечем. Продолжительность жизни составляла всего несколько лет, а смерть наступала от кетоацидотической комы.
Сегодня существуют как препараты для нормализации уровня сахара в крови, так и препараты инсулина. Введение инсулинов компенсирует недостаточность работы поджелудочной железы. При правильном использовании современных средств значимо увеличивается продолжительность жизни. Об этом говорит, то, что смертность от кетоацидоза при диабете уменьшилась и теперь основную группу составляют сердечно-сосудистые проблемы, как развившиеся осложнения.
Введение инсулина компенсирует недостаточность работы поджелудочной железы.
Также диагностика на ранних этапах может снизить вероятность использования инсулинов и ограничиться только таблетками. А возможно, если диабета еще нет, поможет диета, нормализация веса, физические нагрузки. Тогда удастся нормализовать анализы и избежать приема препаратов.
До 1913 года повышение уровня глюкозы определяли в моче на вкус. Сегодня разработаны несколько способов определения уровня глюкозы и верификации диагноза сахарный диабет.
Уровень глюкозы в крови
Уровень глюкозы в крови — важнейший показатель постоянства внутренней среды организма. У здорового человека показатели практически не опускаются ниже 2,5 ммоль/л в периоды голода и не поднимаются выше 8 ммоль/л даже после еды. Для диагностики может использоваться как плазма венозной крови, так и цельная капиллярная. Венозную кровь получают при заборе из вены, капиллярную при проколе кожного покрова (пальца). Обычно данные из лаборатории и показания портативного глюкометра не совпадают, потому что содержание глюкозы в плазме и цельной крови из пальца разные.
Диагноз сахарный диабет может быть поставлен при:
- определении уровня глюкозы в крови выше/равно 11,1 ммоль/л в любой момент времени;
- превышении уровня 6,1 ммоль/л в капиллярной и 7,0 ммоль/л в плазме натощак.
Для подтверждения диагноза измерения подтверждают повторным тестом. Измерение натощак обычно проводится утром после сна, перед исследованием нельзя есть и пить ничего кроме обычной воды. Период голода до исследования должен быть в пределах 8-14 часов.
Измерения уровня глюкозы для диагностики сахарного диабета должны проводиться только в лаборатории. Глюкометры для домашнего использования могут служить для контроля состояния и определения дозы лекарств, но не установки диагноза.
Только на основании данных глюкометра нельзя поставить точный диагноз.
Пероральный ГлюкозоТолерантный Тест
Иногда данные анализов противоречивы, тогда проводят измерение уровня глюкозы в крови под нагрузкой, так называемый, Пероральный ГлюкозоТолерантный Тест. В анализах его обозначают, как ПГТТ.
Правила проведения ПГТТ. За предшествующие 3 дня не должно быть никаких ограничений в питании, ежедневная порция углеводов должна быть не менее 150 г Последний прием пищи (ужин) должен содержать 30-50 г углеводов. Затем следует период голода 8-14 часов (сон). После прибытия в лабораторию берут сначала кровь натощак. Затем дается 75 г безводной глюкозы или 82,5 г моногидрата глюкозы, разведенной в 250 мл воды. Раствор нужно выпить за 5 минут. В процессе анализа запрещено курение. Следующий забор крови делают через 2 часа.
Диабетом считается превышение уровня сахара выше 11,1 ммоль/л или равно.
Есть ситуации, когда по состоянию здоровья тест проводить не рекомендуется:
- есть острое заболевание, после хирургической операции;
- был короткий курс приема препаратов, которые повышают уровень глюкозы (гормональные препараты, бета-адреноблокаторы, тиазиды и другие);
- цирроз печени, язва желудка с поносами, острый панкреатит и обострение хронического, операция по удалению части желудка.
Гликированный гемоглобин HbA1c
С 2011 года ВОЗ одобрила этот показатель для диагностики сахарного диабета. Он показывает средний уровень сахара в крови за последние 90-120 дней. Диагноз может быть поставлен при достижении или превышении HbA1c 6,5% или 48 ммоль/моль. Но у него есть и ограничения. Так как он оценивает период от 90 дней у детей в случае быстрого развития болезни уровень гликированного гемоглобина может быть повышен незначительно, а симптомы диабета уже развиться.
ВОЗ одобрила показатель HbA1c для диагностики сахарного диабета.
Уровень HbA1c может быть занижен:
- острый лейкоз, гемолитическая анемия и другие болезни с разрушением эритроцитов;
- большие дозы витаминов С и Е.
Уровень HbA1c повышается:
- с возрастом после 30 лет;
- при алкоголизме, курении;
- железодефицитной анемии;
- приеме салицилатов, опиатов;
- при повышенном уровне билирубина.
Лабораторная диагностика сахарного диабета
Чтобы диагностировать сахарный диабет, врач обязательно назначает лабораторные исследования гормонов, биохимическое исследование крови и мочи. Так, для диагностики диабета нужно сдать кровь на глюкозу, гликозилированный гемоглобин и фруктозамин. Чтобы дифференцировать первый тип от второго, применяют глюкозотолерантный тест. В него входят глюкоза, инсулин, С-пептид. Взятие крови проводится строго натощак (не менее 8 часов после последнего приема пищи), повторно его проводят через 2 часа, когда пациенту дают выпить воду с растворенной в ней глюкозой (75 г).
Для диагностики нечувствительности к глюкозе проводят оценку инсулинорезистентности, рассчитывая также индекс HOMA-IR. Он вычисляется на основе данных о содержании глюкозы и инсулина. Во время болезни рекомендуется сдавать анализы, чтобы контролировать ее течение и вносить коррективы в терапевтический курс.
Глюкоза крови. Главный показатель уровня сахара в крови. Если человек не болен диабетом и нет предпосылок для его развития, концентрация почти не опускаются ниже установленной нормы и редко увеличиваются.
Инсулин — гормон, регулирующий уровень глюкозы в крови, а также обмен углеводов и жиров. Если он выделяется недостаточно, глюкоза растет. Увеличение свидетельствует о возможном СД II. Анализ крови на этот гормон назначается для решения вопроса о назначении препаратов инсулина, а также в комплексе исследований метаболических нарушений. Проинсулин — молекула, состоящая из инсулина; характеризует функциональность бета-клеток поджелудочной железы.
С-пептид — фрагмент проинсулина, циркулирующий в крови и позволяющий оценить работу клеток поджелудочной железы.
Гликозилированный гемоглобин (гликированный, HBA1с) — это соединение гемоглобина с глюкозой. Наличие этого соединения в крови свидетельствует о повышении уровня сахара за период предыдущих 2-3 месяцев, так как срок жизни эритроцита 90 дней. Поэтому он может быть лабораторным маркером гипергликемии задолго до появления других клинических симптомов СД. Анализ рекомендован Всемирной организацией здравоохранения, в том числе как ключевой параметр в наблюдении за течением сахарного диабета.
Фруктозамин. Показатели фруктозамина также отражают изменение уровня глюкозы за период двух-трех предыдущих месяцев.
Сахарный диабет (Diabetes, Diabetes mellitus)
Гиперхолестеринемия
Панкреатит
10353 05 Марта
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сахарный диабет: причины появления, симптомы, диагностика и способы лечения.
Определение
Сахарный диабет (СД) – группа хронических эндокринных патологий, связанных с нарушением усвоения глюкозы, возникающих в результате абсолютной или относительной инсулиновой недостаточности.
Основное его клиническое проявление – длительная гипергликемия вследствие нарушения метаболизма глюкозы в организме.
Согласно научным исследованиям, распространенность СД растет повсеместно. Статистика ВОЗ показывает, что в 2014 году 422 миллиона взрослого населения планеты страдало этим заболеванием, причем рост заболеваемости фиксировался из года в год. Количество недиагностированных случаев СД составляет около 50% от числа официально зарегистрированных. По документам ВОЗ болезнь у большинства людей диагностируется лишь тогда, когда возникают осложнения. Глобальная распространенность диабета среди людей старше 18 лет возросла с 4,7% в 1980 году до 8,5% в 2014 году. Врачи предполагают, что в течение следующих 20 лет количество людей с диабетом увеличится почти в два раза.
Причины появления сахарного диабета
Этиологию или патогенез большинства типов СД упрощенно можно описать как нарушение чувствительности к инсулину или как нарушение секреции инсулина.
Инсулин — это гормон, регулирующий уровень содержания сахара в крови и синтезирующийся β-клетками поджелудочной железы — последовательно, в несколько этапов. При диабете поджелудочная железа не вырабатывает достаточно инсулина или организм не может эффективно использовать вырабатываемый ею инсулин. Физиологическим и наиболее важным стимулятором секреции инсулина является глюкоза. Практически во всех тканях организма инсулин влияет на обмен углеводов, жиров, белков и электролитов, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Эндогенный инсулин сначала поступает в печень и лишь затем, меньшая его часть, — в большой круг кровообращения и почки.
Инсулин контролирует утилизацию глюкозы инсулинозависимыми тканями и поступление глюкозы в кровоток.
К инсулинозависимым тканям относится печень, мышцы и жировая ткань. В клетки этих тканей глюкоза может попасть только с помощью инсулина. Если в организме мало инсулина или клетки невосприимчивы к нему, то глюкоза остается в крови. К инсулиннезависимым тканям относится эндотелий сосудов, нервная ткань и хрусталик глаза.
Хроническая гипергликемия при сахарном диабете сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов.
Классификация заболевания
По МКБ-10
сахарный диабет имеет кодировки Е10-Е14, однако классификация включает в себя еще 5 уточняющих диагнозов:
- E10 — сахарный диабет I типа.
- E11 — сахарный диабет II типа.
- E12 — сахарный диабет, связанный с недостаточностью питания.
- E13 — другие уточненные формы сахарного диабета.
- E14 — сахарный диабет неуточненный.
Тяжесть СД определяется наличием осложнений, характеристика которых указана в диагнозе:
1. С диабетической комой:
- с кетоацидозом (кетоацидотическая) или без него;
- гиперосмолярная;
- гипогликемическая.
2. Гипергликемическая кома с наличием следующих осложнений:
- кетоацидоза (ацидоза без упоминания о коме, кетоацидоза без упоминания о коме);
- поражения почек (диабетическая нефропатия, интракапиллярный гломерулонефроз, синдром Киммельстила-Уилсона);
- поражений глаз (диабетическая: катаракта, ретинопатия);
- неврологических осложнений (амиотрофии, автономной невропатии, мононевропатии, полиневропатии);
- нарушений периферического кровообращения (гангрена, язва);
- других уточненных осложнений (диабетической артропатии и т.д.);
- множественными осложнениями;
- неуточненными осложнениями.
Классификация СД (ВОЗ, 2019)
Эксперты ВОЗ исходили из того, что классификация необходима для трех основных целей:
- для определения тактики лечения;
- для стимулирования исследования причин и механизмов развития заболевания;
- для обеспечения основы для эпидемиологических исследований.
СД I типа Разрушение β-клеток (в основном иммуноопосредованное), приводящее к развитию абсолютного дефицита инсулина, нарушению углеводного, а затем и других видов обмена веществ. Заболевание развивается в детстве и в раннем взрослом возрасте.
СД II типа
Наиболее распространенный тип, который определяется различной степенью дисфункции β-клеток и инсулинорезистентностью. СД II типа развивается у людей старшего возраста. Среди основных факторов риска его развития – несбалансированное питание, гиподинамия, избыточный вес, отягощенная наследственность.
Гибридные формы
- Медленно латентно развивающийся иммуноопосредованный СД у взрослых, при котором дольше сохраняется функция β-клеток.
- СД II типа со склонностью к кетозу и дефициту инсулина (не иммуноопосредованный). Абсолютная потребность в заместительной инсулинотерапии у этих больных может появляться и исчезать.
Другие специфические типы
- Моногенный СД связан с определенными мутациями гена, имеет несколько клинических проявлений, требующих различного лечения. Встречается в детском и молодом возрасте, имеет признаки тяжелой инсулинорезистентности без ожирения.
- СД, связанный с заболеваниями и травмами экзокринной части поджелудочной железы.
- СД, ассоциированный с эндокринопатиями (акромегалия, синдром Кушинга, глюкагонома, гипертиреоз и другие).
- СД, индуцированный лекарственными препаратами или химическими веществами.
- СД, развивающийся в исходе вирусных и бактериальных инфекций.
- Необычные специфические формы иммуноопосредованного СД связаны с редкими иммунными заболеваниями. СД, диагностированный в первые 6 месяцев жизни, в большинстве случаев не является типичным аутоиммунным СД, а относится к так называемому неонатальному СД.
- Другие генетические синдромы, иногда связанные с СД.
- Неклассифицированный СД — должен использоваться временно, когда нет четкой диагностической категории в дебюте заболевания.
Впервые обнаруженная во время беременности гипергликемия
- СД I типа или СД II типа, выявленные при беременности.
- Гестационный СД — гипергликемия ниже диагностического порога СД.
Симптомы сахарного диабета
Диабет I типа – инсулинозависимый. Заболевание является следствием тотальной инсулиновой недостаточности в организме и чаще всего обнаруживается у лиц молодого возраста. Инсулиновая недостаточность развивается стремительно и имеет классические клинические проявления:
- частые обильные мочеиспускания;
- постоянное чувство жажды;
- потеря веса;
- повышенный аппетит;
- слабость;
- частые головокружения;
- помутнение зрения;
- плохая заживляемость ран, гнойнички на коже.
СД II типа развивается в результате неэффективного использования инсулина организмом. Инсулиновая недостаточность в этом случае носит относительный характер – инсулин присутствует в крови (часто в завышенных концентрациях), но ткани организма к нему нечувствительны. Для заболевания характерно длительное бессимптомное течение и последующее постепенное нарастание симптоматики. Симптомы могут быть сходными с симптомами СД I типа, но часто менее выражены. В результате болезнь может быть диагностирована через несколько лет после ее начала. Как правило, пациенты с этим заболеванием в качестве сопутствующего диагноза имеют ожирение.
Гестационный диабет проявляется гипергликемией с показателями глюкозы крови, которые превышают нормальные, однако не достигают диагностически значимых для постановки диагноза «Диабет».
Диагностика сахарного диабета
Диагностика включает в себя установление формы заболевания, оценку общего состояния организма пациента, выявление сопутствующих патологий.
При наличии оснований подозревать у пациента впервые выявленный сахарный диабет назначаются лабораторные методы обследования.
- Вначале проводится оценка уровня гликированного гемоглобина и/или уровня глюкозы натощак.
Лечение и профилактика сахарного диабета
Главное, что нужно понять — жизнь при сахарном диабете возможна. Но ее качество напрямую зависит от соблюдения комплекса лечебных и профилактических мер, назначенных врачом.
Важно контролировать уровень глюкозы. Поэтому обязательно следует приобрести глюкометр с тест-полосками к нему. Питаться необходимо сбалансированно. Нельзя допускать переизбытка одних питательных элементов и дефицита других, например, следить за объемом углеводистой пищи в рационе и не превышать рекомендуемой нормы.
Физическая активность существенно влияет на поддержание качества жизни человека, страдающего от диабета. Многие ошибочно полагают, что занятия спортом помогают контролировать сахар в крови. Это не совсем так — не стоит тренироваться слишком усердно и интенсивно. Также важно исключить занятия экстремальными видами спорта (горные лыжи, дайвинг, серфинг).
Помните, самоназначение препаратов и использование непроверенных народных методов не только неэффективно, но и жизненно опасно.
Результаты анализов
Интерпретировать результаты анализов может только врач, так как он оценивает их в комплексе с другими симптомами, весом, наследственностью, состоянием. Так у беременных может повышаться уровень сахара в крови и врач решает требуется корректировка или нет. Если диагноза диабет удалось избежать, многие могут обнаружить у себя предиабет, нарушенную толерантность к глюкозе и метаболический синдром.
Одним из наглядных способов для коррекции питания, уровня физической нагрузки может стать использование глюкометра Contour Plus с тест-полосками в комплекте. Маленькая капля крови — точный способ измерения позволят увидеть на дисплее результаты усилий и привить новые привычки здорового образа жизни. Это может помочь избежать многих проблем в будущем.
Диагностика сахарного диабета: стоимость анализов
Диагностика, лечение и профилактика сахарного диабета всегда начинается с лабораторных анализов. На данный момент это наиболее информативный способ. Перечень необходимых исследований в таблице. Стоимость анализов варьируется для Москвы и регионов.
| Код исследования | Название |
| Диагностика сахарного диабета | |
| 23-12-001 | Глюкоза (кровь на сахар) |
| 23-10-002 | Гликированный (гликозилированный) гемоглобин |
| 23-20-003 | Фруктозамин |
| Дифференциальная диагностика 1 или 2 типа | |
| 33-20-009 | Инсулин |
| 33-20-010 | С-пептид |
| Диагностика инсулинорезистентности | |
| 99-00-860 | Профиль Индекс HOMA-IR (Оценка инсулинорезистентности: глюкоза (натощак), инсулин (натощак), расчет индекса HOMA-IR ) |
| 33-20-011 | Проинсулин |
| Исследования общего характера | |
| 11-10-001 | Общий анализ крови |
| 85-85-001 | Общий анализ мочи |
| A04.28.002.001 | УЗИ почек |
Будьте здоровы!
Список литературы
- Дедов И.И, Мельниченко Г.А. Эндокринология. Национальное руководство. М.:Гэотар-Медиа, 2013.
- Дедов И. И., Шестакова М.В. Клинические рекомендации «Алгоритмы специализированной медицинской помощи больным сахарным диабетом». 7-й выпуск. М.: МЗ РФ Российская ассоциация эндокринологов ФГБУ Эндокринологический научный центр, 2015.
- Холодова Е.А. Клиническая эндокринология. Руководство для врачей. М.: Медицинское информационное агентство, 2011.
Автор:
Бактышев Алексей Ильич , Врач общей практики (семейный врач), врач ультразвуковой диагностики, главный врач