Показания к артифакии
Хирургическое вмешательство проводится при врожденных и приобретенных патологических состояниях оптической системы.
Самое распространенное заболевание, при котором назначают проведение операции — катаракта. Чаще она развивается у пожилых лиц. При тяжелых формах катаракты (помутнение прозрачной двояковыпуклой линзы) это единственный способ сохранить остроту зрения.
Вживление имплантата целесообразно при:
- повреждении или удалении хрусталика;
- помутнении;
- нарушениях со стороны прозрачного тела, провоцирующего снижение остроты зрительного восприятия;
- отсутствии хрусталика;
- механической травме правого или левого глаза, которая приводит к разрушению прозрачной двояковыпуклой линзы.
При врожденных дефектах хрусталик возможно заменить лишь при наступлении 20-летия пациента. В некоторых случаях лечение проводится раньше.
Кому и когда показана артифакия
Есть как минимум три причины, когда больному рекомендуют такую процедуру:
- Аномалия состояния глаза: в прозрачном теле есть крупные дефекты или оно полностью отсутствует.
- Постоперационное отсутствие хрусталика.
- Посттравматическое отсутствие хрусталика (был повреждён или полностью выпал из мышечного кольца).
Но это перечислены только самые общие случаи. В основном причиной замены прозрачного тела становятся афакия и катаракта.
Афакия
Патология, когда наблюдается врождённое или приобретённое в результате травмы или операции состояние глаза. Бывает как односторонней, так и двусторонней. Проявляется одинаково как на левом, так на правом глазу, при поражении только одного глаза сразу резко страдает бинокулярное зрение. Что выражается в потере способности адекватно оценивать расстояние до рассматриваемых предметов, а иногда даже их форму. Среди следствий афакии – падение остроты зрения, затруднённая фокусировка на рассматриваемые объекты, проблемы получения на сетчатке однородных изображений.
Самый частый признак афакии – дрожание радужки, вызываемое рассогласованностью работы цилиарных мышц. Часто сопровождается помутнением зрачка. Проблема решаема, если пациенту в капсулу хрусталика операционным путём вставляется интраокулярная линза.
Катаракта
У пожилых возникновение катаракты может быть обусловлено не травмами, а возрастными изменениям в белковой ткани хрусталика, из-за чего он начинает терять свои светопропускающие качества. Медикаментозное лечение может только приостановить ( в лучшем случае – совсем остановить) процесс помутнения, но обернуть вспять оно катаракту не способно. Медикаменты могут также убрать симптоматику, что не решает проблемы. Среди этих проблем чаще всего можно рассматривать следующее:
- Падает острота зрения.
- Развивается диплопия, когда вместо одного объекта наблюдения человек видит два, смещённые по горизонтали или (реже) по вертикали. Такая зрительная иллюзия вызывает головные боли, головокружения и чувство тревоги.
- При недостаточном освещении человек видит посторонние блики в поле зрения, особенно на его периферии.
- Падает световосприятие в сумерках, как и острота зрения.
- Повышается светочувствительность, слепит даже неяркий направленный свет.
- Нарушается цветоощущение.
- Перед глазами плавают тёмные «мушки».
- Вокруг зрачка белые и серые включения.
- Невозможность подбора очков и линз – ни «плюсовые», ни «минусовые» стёкла зрение не корректируют. Или, в лучшем случае, корректируют на фиксированных расстояниях, а аккомодация протекает долго.
Полное лечение катаракты возможно только операбельно, когда помутневший хрусталик заменяется на ИОЛ.
Виды артифакичных линз
Переднекамерные (ПКЛ)
Данные линзы устанавливают в переднюю камеру глаза, между роговой оболочкой и радужкой (по ее цвету определяют цвет глаз). Для ее вживления делается лишь 1 маленький надрез, после операции накладывается шов. Переднекамерные изделия изготавливают из полиметилметакрилата.
Ткань полностью совместима с тканями глаза и не изменяется в течение 100 лет. Этот вид линз дает пожизненное хорошее зрение.
ПКЛ имплантируют при невозможности провести лазерную коррекцию зрения. Они показаны при миопии, гиперметропии, астигматизме.
Вживление переднекамерного изделия облегчает технику оперативного вмешательства. Но некоторые модели вызывают существенные осложнения. Например, повреждение задней части роговой оболочки, буллезную дистрофию, иридоциклит.
Заднекамерные
ЗК ИОЛ имплантируют чаще. В 90% случаев устанавливают данный тип артифакичных линз, поскольку они вызывают меньше осложнений.
Заднекамерные изделия незаметны окружающим и не ощущаются пациентом. Они принимают правильную форму после имплантации и не вызывают дискомфорта.
ЗК ИОЛ устанавливаются в заднюю камеру, сумку хрусталика. Она представляет собой узкое пространство, ограниченное периферической частью радужной оболочки, цинновой связкой, цилиарным телом и самим хрусталиком. Заднекамерную линзу можно вживить только после удаления природного ядра.
Этот вид считается самым оптимальным вариантом, когда необходимо максимальное качество видения предметов.
Вживление искусственного интраокулярного хрусталика в заднюю камеру предотвращает развитие глаукомы (хроническое заболевание глаз с повышением внутриглазного давления) и отслоения ретины, что более вероятно при установке ПКЛ.
Зрачковые (пуппилярные)
Данный способ фиксации ИОЛ в первое время вызывал сильные осложнения. Сейчас пуппилярные ИОЛ усовершенствованы, они отличаются относительной доступностью вторичного вживления.
Зрачковые изделия не связаны с диаметром передней камеры, не вызывают давления на роговую оболочку. Однако имеют много недостатков.
Пуппилярные ИОЛ известны недостаточной устойчивостью, поэтому не так популярны среди хирургов-офтальмологов. Они склонны к дислокациям.
Клинических примеров вживления зрачковых ИОЛ мало. Операцию проводят через небольшой разрез величиной 2,2 мм с помощью картриджа или инжектора.
Заднекапсулярные (ЗКЛ)
Используются интраокулярные линзы в исключительных ситуациях.
Заднекапсулярные ИОЛ применяют при полном удалении природного хрусталика. Крепление имплантата проводится в капсулу. Единственными заднекапсулярными линзами одобренными FDA (стандарт, подтверждающий качество продукции и ее безопасность для здоровья) являются модели от компании STAAR.
Это швейцарская компания, подтвердившая свою продукцию. Их модели используются в офтальмологических клиниках всего мира.
Мультифокальные
Это изделия с несколькими оптическими зонами. После вживления мультифокальных ИОЛ зрительное восприятие восстанавливается на 100%.
Данный вид имплантатов применяют чаще всего. Относительным показанием к использованию мультифокальных МКЛ являются патологии зрительного нерва, которые в будущем будут влиять на состояние зрительных функций.
Аккомодирующие
АИОЛ представляют собой изделия с парой параллельных линз. Они способны двигаться во время напряжения мышцы глаза, при этом изменять расстояние от оптического центра до точки фокусировки.
Аккомодирующие изделия имплантируют при близорукости, катаракте, заболеваниях сетчатки и пациентам, перенесшим операцию по методике Ласик.
Торические
Данный вид линз показан при астигматизме и катаракте. Можно использовать пациентам, которым сделали пересадку роговой оболочки.
Торические ИОЛ вживляются по методике факоэмульсификации. Они не только замещают оптическую силу, но и корригируют исходный роговичный астигматизм.
Монофокальные
Имплантируются при необходимости скорректировать зрение вдали или вблизи. Монофокальные ИОЛ все равно требуют использования очковой коррекции зрения.
Проведение артифакии с помощью данных линз противопоказано до 3 лет, при доброкачественных или злокачественных опухолях в глазах, при декомпенсированном сахарном диабете.
Что нужно учитывать при выборе линз
Окончательное решения выбора типа ИОЛ принимается вместе со специалистом-офтальмологом, с учётом:
- Выясняются и уточняются размеры передней и задней камер глаза. В соответствии с ними нужно делать подборку размера ИОЛ.
- Сопоставляется размер будущего имплантата с размером удаляемого хрусталика, он может и не совпадать с размером задней камеры. Выясняется – почему.
- Выясняется состояние здорового глаза и преломляющая способность его органов (хрусталика, роговицы, стекловидного тела).
Преимущества
Вживление искусственного хрусталика имеет ряд преимуществ перед коррекцией аномалий очками и контактными линзами.
К ним относят:
- возможность полноценно видеть;
- отсутствие зависимости от очков или контактной оптики, которые в некоторых случаях мешают;
- изображение без искажения контуров;
- отсутствие слепых участков.
После оперативного вмешательства пациенты видят предметы в правильной величине, а также с расстояния до объектов. Зрительное восприятие больных полностью восстанавливается.
Оперативное вмешательство можно провести сразу на правом и левом органе. OU (oculus uterque, оба глаза) оперируют одновременно.
Каковы осложнения для псевдофакии и хирургии катаракты?
Возможные побочные эффекты псевдофакии:
- слишком большая или слишком небольшая коррекция зрения
- объектив помещен в неправильное положение
- объектив сдвинется с места, размывая ваше зрение
- отек в сетчатке, называемый синдром Ирвина-Гасса
Риски хирургии катаракты включают:
- инфекция
- кровотечение
- отек и покраснение глаз
- потеря зрения
- двойное зрение
- увеличена давление в глазу, которое может привести к глаукоме
- отслойка сетчатки
Процесс проведения артифакии
Перед проведением операции пациенту проводят полную диагностику. Она должна быть комплексной и серьезной, это важный шаг в жизни больного, поэтому врач обязан не один раз удостовериться в необходимости проведения операции.
Затем доктора с пациентом обсуждают, на каком расстоянии ему нужно иметь хорошее зрение, без использования очков. То есть определяется вид линзы.
Важно учитывать состояние ретины, сохранность связок и общее состояние роговой оболочки. Есть случаи, когда противопоказано вживлять имплантат.
Пошаговый процесс выполнения артифакии:
- Дополнительное обследование проводится за сутки до оперативного вмешательства.
- В день операции пациент может завтракать, пить, сколько хочется, и заниматься привычными делами. Разрешено употреблять лекарства, назначенные другими врачами, кроме медикаментов, разжижающих кровь.
- На больничной кушетке больному вводят анестезию. Она может быть местной, когда больной может разговаривать, слышать хирурга и отвечать на вопросы докторов. Некоторым делают общую анестезию. Наркоз возможен только по медицинским показаниям или желанию пациента.
- Хрусталик больного размягчают с помощью ультразвука и выводят через роговицу, сделав небольшое отверстие. Он превращается в эмульсию и с помощью специального инструмента высасывается.
- В капсулу через инжектор имплантируют гибкую интраокулярную линзу. Она самостоятельно разворачивается, принимая нужное положение и фиксируется.
- Затем микродоступ закрывают.
Такой способ вживления искусственного хрусталика занимает не более получаса. Основным преимуществом данного вмешательства является сокращение периода реабилитации, и процент осложнений сводится к минимуму.
Что такое перспектива?
Хирургия катаракты с псевдофакической ИОЛ может улучшить зрение примерно у 90% людей, у которых есть процедура.
Большинство имплантированных ИОЛ являются монофокальными. Они могут сосредоточиться только на одном расстоянии — закрыть или подальше. Тем не менее, мультифокальные линзы также доступны для некоторых людей.
После операции вам, скорее всего, понадобятся очки для чтения или вождения, в зависимости от того, какой тип ИОЛ вы получите.
Оля
Вкусно жить -целая наука!
Осложнения
Во время операции могут возникнуть осложнения. Каждое вмешательство в оптическую систему имеет риск для пациента. Врач обязан рассказать больному обо всех осложнениях, с которыми он может столкнуться после установки имплантата.
Осложнения чаще проявляются, если линзу установили неправильно или неверно подобрали, хирург не соблюдал правила гигиены во время операции. После вживления имплантата у больного может появиться воспаление или развиться инфекция.
В послеоперационный период пациент может почувствовать ухудшение зрительного восприятия или прочие признаки дискомфорта, например, ощущение инородного тела. Это говорит о неправильно подобранной линзе или неправильно установленной.
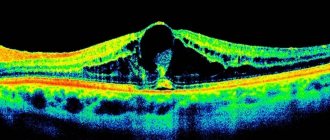
Также в послеоперационный период одним из осложнений является макулярный отек. На ОКТ определяется интраретинальное разрежение и утолщение нейроэпителия, сглаженность рельефа макулы.
Менее значимым осложнением является пелена перед глазами. Она означает скопление пептидных отложений и образование белковой пленки. Данное осложнение не смертельно, не требует повторной операции.
Удаляют пленку с помощью медикаментов, местно воздействующих на искусственный хрусталик и препятствующих повторному образованию пелены.
Более серьезным осложнением является кератит, вторичная глаукома, образование спаек и выпадение линзы.
Почему некоторым людям нужна псевдофаковая ИОЛ?
Вам понадобится псевдофакическая ИОЛ, если у вас удалена катаракта. Катаракта — это помутнение линзы — ясная часть вашего глаза.
Линза помогает фокусировать свет на сетчатке. Это слой светочувствительной ткани в задней части глаза.
По мере того, как вы становитесь старше, белок в вашей линзе начинает сжиматься вместе и формировать катаракту, которая тушит ваше зрение. Чем больше возрастает катаракта, тем ярче будет ваше зрение.
Катаракты становятся очень распространенными, поскольку люди становятся старше. В возрасте 80 лет у большинства людей будет катаракта. Замена облачного объектива может восстановить четкое зрение.
Признаки, что вам нужна псевдофаковая ИОЛ
Противопоказания к проведению операции
Отказать в операции по имплантации искусственного хрусталика могут пациентам со следующими заболеваниями:
- На роговице глаза присутствуют участки с помутнением, рубцы и прочие повреждения 2 степени и выше;
- Появление осложнений после развития катаракты;
- Синдром сухого глаза 2 и более степени;
- Наличие воспалительных заболеваний роговицы;
- Конъюнктивит (вирусный, бактериальный или аллергический);
- Неадекватные ожидания пациента от операции, касающиеся полного восстановления зрения.
Ход операции
ИОЛ имплантируется через специальный разрез в свернутом состоянии, разворачивается и размещается внутри глаза
Артифакия глаза относится к разряду несложных вмешательств. Замена хрусталика на одном глазу длится от 40 минут до часа. Она проводится под местной анестезией.
В большинстве случаев сама операция и период реабилитации проходят без осложнений. Никаких дополнительных правил ухода за интраокулярными линзами не существует.