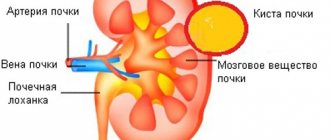
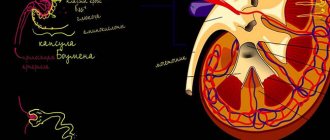
Киста почки представляет собой доброкачественную опухоль – округлую фиброзную капсулу, в полости которой находится серозная жидкость. Синусная киста почки характеризуется типичным расположением: она локализуется в области синуса рядом с лоханкой почки либо сосудистых ворот почки.
Чаще всего данное заболевание не сопровождается характерной симптоматикой и впервые обнаруживается при профилактическом осмотре или обследовании по поводу другого заболевания.
Синусная киста левой почки, как и синусная киста правой почки, требует специального лечения, начинать которое необходимо сразу после обнаружения патологии, что позволит предупредить развитие серьезных последствий.
Как возникает?
Внутрисинусные кисты почек формируются вследствие сдавливания тканей и сосудов органа, в результате чего происходят атрофические изменения, нарушается отток мочи и гемодинамические показатели. Для лечения заболевания в Юсуповской больнице используются преимущественно малоинвазивные хирургические методы (лечение игольной аспирацией, лапароскопической декортикацией). Однако нередки случаи, когда синусовая киста правой почки, равно как и левой, рецидивирует.
Врожденная киста синуса почки имеет генетическую природу возникновения. Кроме того, развитие данного заболевания у детей может быть спровоцировано неблагоприятными факторами внешней среды, интоксикацией, инфицированием во внутриутробном периоде.
Синусная киста почки у взрослых людей может образоваться вследствие определенных заболеваний и состояний, которые осложняются обструкцией и закупоркой почечных канальцев:
- пиелонефрита, почечной недостаточности;
- инфекционных заболеваний;
- избыточного веса;
- эндокринных нарушений;
- курения, алкоголя;
- наследственной предрасположенности;
- мочекаменной болезни.
Киста синуса почки может быть односторонней — тогда диагностируется синусовая киста левой почки или киста синуса правой почки. Однако в некоторых случаях формируются синусные кисты обеих почек, для которых характерен симметричен рост.
Внутрисинусные кисты почек: симптомы
Больные с большими синусовыми кистами почек жалуются на следующие симптомы:
- болевой синдром;
- артериальную гипертензию;
- присутствие крови в моче;
- почечную недостаточность, к основным проявлениям которых относят слабость, отеки, жажду, сонливость в дневное время суток и ночную бессонницу.
Болевые ощущения локализуются в области подреберья, в пояснице и иррадиируют в пах.
В соответствии с локализацией болей врачи определяют, какую из двух почек поразила киста. Синусная киста правой почки проявляется ноющей или тупой болью с правой стороны, а синусная киста левой почки – болевым синдромом в области подреберья слева.
Появление артериальной гипертензии связано с избыточной выработкой ренина – гормона, синтез которого происходит в почках. В результате взаимодействия данного гормона с другими гормонами, участвующими в регуляции артериального давления, у больных не только повышается давление, но и появляется головная боль, слабость и тошнота.
Наличие в моче крови является «тревожным звоночком», который может сигнализировать о серьезном нарушении работы почек. Развитие гематурии отмечается при различных заболеваниях почек, в т.ч. и синусных кистах. Для выявления крови в моче проводят лабораторные исследования, хотя некоторые больные могут обнаружить данный симптом самостоятельно – по изменению цвета мочи.
Стадии воспаления
Любой воспалительный процесс имеет три стадии. Когда на слизистую органов мочевыделительной системы попадает бактерия, то она начинает выделять токсины, а также продукты своей жизнедеятельности. Бывает так, что местный иммунитет ЧЛС сам решает проблему. Человек ничего не чувствует, состояние его не меняется.
- Если же иммунный ответ слабый, то возникает первый этап воспаления. Его называют альтерация. В результате гибнет эпителий слизистой и появляются дефекты.
- Затем начинается вторая стадия. Ей дали название экссудация. К пораженному участку “приходят” лейкоциты и другие активные клетки для борьбы с патогенными микроорганизмами. И тогда зона повреждения выглядит отечной, поскольку к ней прильнула кровь. И на УЗИ в такой момент будет видно уплотнение ЧЛС обеих почек.
- Третья стадия носит название пролиферация. Ткань становится еще плотнее, потому что эпителий начинает нарастать, чтобы защитить здоровые участки от пораженных.
Клетки, которые погибли, замещаются участками соединительной ткани. Они склерозируются. Для более полного понимания нужно представить шрам, оставшийся на коже после ран и царапин.
Методы диагностики
В силу анатомических особенностей человеческого тела киста синуса правой почки чаще дает о себе знать, чем синусная киста левой почки. Однако частота появления кисты в левой и правой почке одинаковая. Ввиду того, что образование синусной кисты часто связано с аномалиями внутриутробного развития, если обнаруживается синусная киста левой почки, имеется высокая вероятность обнаружения подобного образования в правой почке.
Диагностика синусных кист в почках в Юсуповской больнице проводится с использованием современных информативных исследований:
- ультразвукового исследования;
- рентгенологического исследования (экскреторной урографии почек);
- компьютерной томографии;
- магнитно-резонансной томографии;
- лабораторных исследований мочи – позволяет определить наличие белка и воспалительные элементы в моче;
- клинического анализа крови – для определения СОЭ;
- биохимического анализа – позволяет определить уровень креатинина, повышение которого может указывать на почечную недостаточность.
Синусная киста почки должна дифференцироваться с онкологическими процессами, мочекаменной болезнью и другими патологиями.
Профилактика
Каждый человек, особенно если он находится в группе риска по возникновению синусной кисты на почках, должен соблюдать простые правила:
- Пересмотреть свое пищевое поведение. Употреблять только качественную и полезную пищу.
- Пить много жидкости, желательно, если большую часть будет составлять простая вода.
- Стараться избегать травм в области поясницы и малого таза.
- Контролировать свой вес. При существенном превышении нормальной массы тела, обязательно начать сбрасывать лишние килограммы.
- Бросить вредные привычки (алкоголь и табак).
- Одеваться по погоде и не переохлаждать свой организм и особенно область поясницы и спины.
- Своевременно выявлять и лечить заболевания мочеполовой системы.
- Делать ультразвуковое обследование органов брюшной полости не менее 1 раза за год.
- Проходить курс лечения мочегонными и противовоспалительными отварами из растений.
Также о кисте в почках вы можете узнать из этого видео.
Лечение в Юсуповской больнице
При отсутствии у больных с синусными кистами почек дискомфортных ощущений и кровянистых примесей в моче, проведение хирургического вмешательства нецелесообразно. В таких случаях достаточно прохождение регулярного медицинского осмотра – не реже одного раза в полгода.
Показаниями для удаления синусной кисты почки хирургическим способом показано при наличии следующих состояний:
- разрыв кисты;
- нагноение кисты;
- подозрение на озлокачествление кистозного образования;
- наличие в моче примесей крови;
- артериальная гипертензия, спровоцированная внутрисинусной кистой почки.
Для удаления синусной кисты левой и правой почки маленького размера может выполняться чрескожная пункция, в ходе которой в полость патологического образования вводится склерозирующее вещество.
Эффективным и наиболее распространенным методом хирургического лечения синусной кисты в Юсуповской больнице является лапароскопическая операция.
Кисты большого размера, подозрение на злокачественное перерождение образования и кисты, локализованные в непосредственной близости от кровеносных сосудов, требуют проведения открытого оперативного вмешательства.
Кроме того, метод открытой операции применяется для пациентов, страдающих сопутствующими заболеваниями, например, мочекаменной болезнью.
Виды и классификация
Диффузные изменения в почечной паренхиме, ЧЛС или синусе с увеличением и утолщением органа по всему объему часто провоцирует прогрессирующая мочекаменная патология, сосудистая деструкция, воспаление жировой «подушки».
Диффузные изменения почек выражаются изменением размера, структуры органа.
Почечная диффузность дает подозрение на наличие жидкости в лоханке, ранний абсцесс, нарушение обменных процессов и обратной всасываемости с участием натрия, структурное изменения в почечной вене, подозрения на тромбоз, варикозное расширение или камнеобразование. По степени и характеру поражения тканей различают несколько разновидностей почечных диффузных изменений:
- увеличение органа в размере, провоцируемое воспалением;
- уменьшение объема, вызванное хронической патологией;
- утолщение почечной паренхимы;
- вариабельность величины, ухудшение структуры синуса: равномерное, очаговое.
В зависимости от визуализации на мониторе при УЗИ, диффузные изменения могут быть:
- четкими и нечеткими;
- слабыми или умеренными;
- выраженными.
Осложнения
К самым опасным осложнениям внутрисинусных кист почек относят почечную недостаточность и тяжелую форму пиелонефрита.
При больших размерах кисты существует высокий риск её нагноения и разрыва. По мере роста ткани почки вытесняются кистой, в результате чего у больного может развиться гидронефроз почки и нарушение её функции.
В случае развития внутри синусной кисты почки бактериальной инфекции в ней происходит накопление гноя. Всасывание токсинов в кровь приводит к развитию интоксикации организма.
Хирургическое вмешательство по удалению кисты также может сопровождаться осложнениями:
- интраоперационными – в ходе операции могут травмироваться сами почки;
- послеоперационными – в некоторых случаях после операции возникают рецидивы кисты.
Диффузные изменения паренхимы почки
Почка состоит из паренхимы и системы накопления и выведения мочи. Внешняя часть паренхимы складывается из клубочков, окруженных развитой кровеносной системой, а внутренняя – из почечных канальцев. Последние образуют так называемые пирамиды, по которым жидкость попадает в чашечки и лоханки – составляющие системы выведения.
Толщина паренхимы изменяется с возрастом – утончается. Для молодых людей нормой считается толщина в 16–25 мм. В старшей возрастной группе – более 60 лет, толщина паренхимы редко превышает 1,1 см.
Несмотря на то что почка защищена фиброзной капсулой, почечная паренхима довольно уязвима. Поступающая в нее кровь несет продукты распада, обмена, токсины и так далее, так что первыми на изменения в организме реагируют зачастую почки.
Диффузное изменение – это не определенная болезнь и не синдром, а состояние органа, при котором наблюдаются физиологические или физические изменения, затрагивающие весь орган. Только после обследования можно диагностировать причину изменений и приступать к лечению.
Диффузные изменения обычно сопровождаются изменениями в размерах самого органа, причем в одинаковой степени и у детей, и у взрослых. Как правило, при острых заболеваниях паренхима утолщается, а при хронических – утончается. Причем в преклонном возрасте истончение наблюдается и из-за чисто возрастных изменений. Истончение паренхимы в детском возрасте свидетельствует о серьезности положения.
Диффузные изменения в почках у новорожденного могут быть вызваны самыми разными причинами, как врожденными пороками – поликистоз, врожденный нефротический синдром, так и приобретенными – пиелонефрит, вторичные поражения органа. Благодаря особенностям организма новорожденного изменения носят стремительный характер и особенно опасны.
С другой стороны, до 3 лет почка ребенка имеет дольчатую структуру, которая на УЗИ визуализируется весьма специфически. Если никаких признаков недуга не наблюдается, то процесс не носит патологического характера. Если же наличествуют и другие признаки заболевания, необходимо диагностика.
Паренхима почек
Обследование почек
Для полной диагностики необходимо пройти ряд обследований.
УЗИ почек одно из главных обследований почечной патологии
Для обследования, в настоящее время, используют , УЗИ, компьютерную томографию, радиоизотопное исследование. Но наиболее доступным и быстрым является УЗИ – этот метод всегда используется на начальном этапе обследования.
По результатам ультразвукового исследования и заключению врача будет понятно, какая патология присутствует.
Прежде всего, на экране будет виден размер и расположение почек, имеются ли аномалии (удвоение органа), имеется ли деформации.
Основным показателем УЗИ является эхогенность – это способность тканей отражать звуковую волну. Плотность ткани определяется на экране монитора степенью осветленности участков эхоструктур. На этом основано обнаружение конкрементов. Те камни, которые можно обнаружить с помощью УЗИ, на мониторе будут высвечиваться в виде участков с повышенной эхогенностью. Структура таких камней плотная, поэтому их легко обнаружить, вычислить их размер и местоположение в синусе почки.