Фиброз предстательной железы, иначе склероз простаты.
Патологический процесс, проявляющийся как разрастание соединительной ткани и развитие рубцовых изменений.
В ходе данных изменений происходит сморщивание простаты.
Это ведет к сдавливанию уретрального канала и нарушению процесса деуринации.
Также патология может встречаться под названием парауретральный фиброз простаты.
Клиническая картина фиброза предстательной железы
Фиброз простаты и патологические изменения на его фоне провоцируют следующие симптомы:
- Болезненность в процессе эякуляции, дискомфорт во время полового акта.
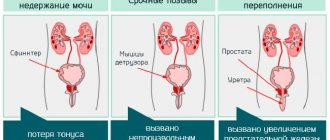
- Нарушение процесса мочеиспускания, которое сопровождается затруднением деуринации (пациент напрягает мышцы малого таза, пытаясь полностью опорожнить мочевой пузырь).
- Увеличение количества мочеиспускания (поллакиурия). Характеризуется значительно большей частотой опорожнения мочевого пузыря с преимущественно небольшим количеством мочи.
- Развитие никтурии — увеличение количества мочеиспускания в ночное время.
- Прерывистая деуринация (вялая струя мочи, сопровождается раздвоением, меняет направление).
- Переполнение мочевого пузыря с острой задержкой мочи. Застой мочи оказывает негативное влияние на верхние мочевые пути, что приводит к развитию постренальной почечной недостаточности.
- Болевой синдром, локализующийся в области паха и прямой кишки. Может усиливаться при посещении туалета.
Другие признаки фиброза простаты включать развитие остаточной мочи.
В качестве остаточной мочи следует рассматривать объем урины, который после мочеиспускания остается в мочевом пузыре.
Симптомы камней в простате
Единичные и мелкие кальцинаты обычно никак себя не проявляют. Мужчина может проносить их в простате всю жизнь, не испытывая дискомфорта. Проблемы доставляют множественные и инфицированные камни. Они проявляют себя болью внизу живота, в члене, промежности, мошонке, крестце. Камни становятся причиной хронической тазовой боли, которая присутствует постоянно и буквально изводит мужчину. Дискомфорт усиливается во время физической активности или длительном сидении. В ряде случаев затрудняется мочеиспускание. В моче и сперме может появиться алая кровь.
Иногда камни можно прощупать самостоятельно через прямую кишку. При надавливании на простату слышен неприятный хруст (крепитация), возможны болевые ощущения.
Типы фиброза простаты
Клиническая картина и прогноз заболевания будут зависеть от тяжести патологического процесса и его длительности.
Так, мелкоочаговый фиброз простаты может достаточно длительное время находиться в бессимптомном состоянии.
Сегодня в урологической практике принято выделять следующие типы и формы заболевания:
- Очаговый фиброз простаты. Наблюдается увеличение концентрации клеток, что приводит к разрастанию железы (на практике, очаговый фиброз довольно часто путают с хроническим простатитом).
- Фиброз с атрофией паренхимы. Сопровождается уменьшением концентрации клеток и объема железистой ткани.
- Склероз предстательной железы с одновременным развитием узловой гиперплазии. Наблюдается разрастание железистой ткани на фоне увеличения клеток.
- Фиброз с развитием кистозных образований. Киста представляет собой закрытую капсулу из эпителиальной ткани, может состоять из одной или нескольких камер и иметь упругое или вязкое содержимое.
- Цирроз предстательной железы. Характеризуется замещением нормальной ткани простаты на патологическую с последующим нарушением ее строения.
Другие формы фиброза могут сопровождаться инфекционным процессом или аллергической реакцией, а также не являться следствием простатита.
Особенности строения простаты
Содержание статьи
Предстательная железа (по-латыни – prostata) – особенный орган, принадлежащий мужской репродуктивной системе. Он расположен на тазовом дне, непосредственно под мочевым пузырем, кзади от лобкового сочленения.
Предстательная железа
Простата состоит из 2 боковых долей, соединенных узлом, который по мере роста может образовывать так называемую третью долю. Уретра и трубки для эякуляции проходят через паренхиму простаты.
Паренхима предстательной железы состоит примерно из 50-60 альвеолярно-уретральных желез, образующих скопления, отделенных друг от друга стромой, состоящей из гладких мышц и соединительной ткани. Грозди имеют собственные отводящие линии, ведущие к уретре в области семенного холма. Согласно теории уч. Мак-Нила внутри простаты можно выделить 4 зоны, которые различаются эмбриональным, морфологическим и функциональным происхождением:
- центральная зона, покрывающая 25% объема предстательной железы. Линии выброса проходят через эту зону,
- переходная зона, составляющая 5-10% объема простаты,
- периферическая зона, покрывающая 70% объема органа,
- передняя комиссура, состоящая исключительно из фиброзно-мышечной стромы, полностью лишенная железистого переплетения.
Эти зоны подвержены различным патологическим процессам.
- Рак простаты чаще всего развивается из периферической зоны (75% случаев), гораздо реже из переходной зоны (20%) и центральной зоны (5%).
- Аденома простаты, напротив, образуется в переходной зоне (боковые доли аденомы) или дополнительно в центральной зоне (средняя и третья доли).
Простата – это орган, на который влияют мужские половые гормоны. Его рост и развитие зависят от тестостерона. Производство этого гормона в клетках Лейдига яичек регулируется осью гипоталамус-гипофиз-яички.
Гипоталамус производит высвобождающий гормон лютеинизирующего гормона (ЛГ-РГ), который стимулирует выработку гипофизом летинизирующего гормона (ЛГ). С другой стороны, ЛГ после связывания с рецепторами клеток Лейдига стимулирует биосинтез тестостерона. В крови есть две формы тестостерона: свободный и связанный с глобулином.
Свободный тестостерон попадает в железистые клетки простаты, где под действием 5-альфа-редуктазы трансформируется в активную форму дигидротестостерона (ДГТ). Связываясь с рецепторами ядер клеток, DHT вызывает синтез м-РНК и белков, что приводит к росту и пролиферации клеток простаты.
Причины фиброза предстательной железы
Какие существуют основные причины фиброза простаты?
Главная причина, по которой возможно развитие склероза простаты, является длительно протекающий простатит (воспаление предстательной железы).
Более 15% мужчин всего земного шара, минимум один раз в жизни сталкивались с воспалением простаты.
Провоцирующими факторами фиброза могут быть следующие явления:
- Уретропростатический рефлюкс. Часто наблюдается при повышенном внутриуретральном давлении, сопровождается забросом урины из уретры в выносящие канальцы простаты. Как следствие, развивается воспалительный процесс, не связанный с бактериальной этиологией.
- Различные типы хирургического вмешательства, ранее совершенные на предстательной железе.
- Атеросклеротическое поражение предстательной железы, что сопровождается развитием холестериновых бляшек в сосудах простаты.
- Нарушение работы гормонального фона, сопровождающиеся дефицитом тестостерона.
- Острое воспаление простаты, вызванное бактериальной патогенной микрофлорой.
Отзывы о лечении
Методики дробления камней в простате сомнительны, толковых положительных отзывов нет, как и о растворении их консервативными методами. Мужчины проходят курс лечения, состояние облегчается, но образования остаются на месте. Пример мнения врача ниже.
Ниже ответ врача из многопрофильной «Преображенской клиники» г. Екатеринбург:
Отзывы по поводу дробления камней при помощи ударно-волновой терапии:
А некоторые мужчины категорически не рекомендуют УВТ из-за побочных эффектов: обостряется воспаление простаты, усиливается болевой симптом, возникает преждевременная эякуляция.
По поводу дробления кальцинатов лазером:
Диагностические мероприятия при фиброзе простаты
Для постановки точного диагноза и назначения эффективного лечения прибегают к следующим диагностическим манипуляциям:
- Сбор анамнеза, анализ клинической картины и жалоб пациента. Врач должен расспросить пациента о состоянии здоровья, выраженности симптоматики, ее характере. Дополнительно врач просит заполнить специальный опросник IPSS, который позволит определить качество мочеиспускания и выявить нарушения в деуринации.
- Общее лабораторное исследование мочи. Назначается для определения в урине лейкоцитов, белка, глюкозы, инфекционных микроорганизмов. Моча здорового человека не содержит кетонов, нитритов и компонентов крови (например, гемоглобина), а также белковых молекул. Также анализ мочи позволяет выявить протекающий воспалительный процесс.
- Общее лабораторное исследование крови. Проводиться с целью подсчета концентрации эритроцитов, а также скорости их оседания. По результатам анализа можно судить о воспалительной реакции и ее выраженности, а также определить состояние иммунной системы.
- Биохимическое исследование крови. Позволяет определить функциональное состояние внутренних органов, оценить работу иммунитета. Результаты анализа дают возможность понять о процессах, происходящих в организме, в том числе о метаболизме.
- Микробиологический посев урины. Позволяет определить бактериологический состав мочи и выявить патогенный микроорганизм, который спровоцировал воспалительную реакцию в уретральном канале.
- Ультразвуковое исследование мочевого пузыря и почек. Назначается с целью визуализации состояние почек, их размера, позволяет диагностировать застой урины.
- ТРУЗИ предстательной железы. ТРУЗИ простаты не способен со 100% точностью определить фиброз, но даст вполне информативное заключение о форме железы, ее объеме, деформациях и структуре.
Фиброз простаты на УЗИ часто визуализируется как гиперэхогенные участки.
Для полной диагностики фиброзного поражения предстательной железы необходимо провести полное урологическое обследование.
Как исключить развитие онкологического процесса либо выявить его на самых ранних стадиях?
Назначается анализ крови PSA (простат-специфический антиген, опухолевый маркер) и ректальное ультразвуковое исследование.
Если подозревается развитие атипичного процесса, проводится биопсия подозреваемой ткани.
Также может быть назначена цистоскопия.
Изменения в предстательной железе, которые не выявляются своевременно, могут провоцировать ряд осложнений.
Даже доброкачественные изменения нарушают процесс деуринации, способствуют накоплению урины в мочевом пузыре.
Скопление мочи значительно увеличивает риск возникновения камней в мочевом пузыре, инфекций мочевых путей и ряда более серьезных осложнений.
Диагностика гиперплазии простаты
Для оценки степени тяжести СНМП в Европе применяется опросник IPSS (International Prostate Symptom Score), содержащий 7 вопросов о симптомах, связанных с мочеиспусканием.
Сумма баллов из ответов позволяет предварительно оценить степень тяжести нарушений мочеиспускания:
- 0-7 баллов – незначительные симптомы;
- 8-19 баллов – симптомы средней тяжести;
- 20-35 баллов – тяжелые симптомы.
Анкета сопровождается вопросом о качестве жизни при текущей интенсивности СНМП (QoL – качество жизни).
В клиническом течении доброкачественной гиперплазии простаты можно выделить следующие IV стадии:
- I – бессимптомная стадия: увеличение простаты без клинических проявлений. Трубчатый поток в этот период является нормальным.
- II – стадия раздражения: увеличение простаты с вариабельными симптомами раздражения мочевыводящих путей (периодическая поллакиурия, позывы). Трубчатый кровоток остается нормальным или незначительно нарушенным. Ультразвук не показывает остатков мочи в мочевом пузыре.
- III – стадия задержки мочи: явное увеличение простаты с постоянными симптомами раздражения и непроходимости. Максимальный поток в трубке менее 10 мл / с, а форма кривой мочеиспускания неправильная. В мочевом пузыре присутствует моча.
- IV – стадия декомпенсации: значительное количество мочи в мочевом пузыре. Может возникнуть задержка мочи и парадоксальное увлажнение, то есть избыточное перетекание мочи из переполненного мочевого пузыря. Имеются осложнения со стороны мочевого пузыря (четкие трабекулярности, псевдодиверсии, мочекаменная болезнь), расширены верхние мочевыводящие пути (мочеточники и чашечно-тазовая система). Развиваются почечная недостаточность и уремия.
Для постановки диагноза необходимо собрать историю болезни пациента, провести физический осмотр, провести лабораторные исследования, трансклеральное УЗИ и урофлоуметрию.
В анамнезе должны быть указаны не только СНМП, но также сопутствующие и приобретенные заболевания. Важным дополнением к интервью является заполнение анкеты IPSS.
Физикальное обследование включает пальпацию всего живота и пальцевое ректальное исследование (ПРИ).
Признаками доброкачественной гиперплазии предстательной железы при ПРИ являются:
- симметричное увеличение простаты;
- однородная эластичная консистенция;
- гладкая поверхность;
- как правило, отсутствие боли при пальпации.
В лабораторных испытаниях следует прежде всего определить концентрацию PSA (простатический специфический антиген) в сыворотке крови. Это гликопротеин, вырабатываемый эпителиальными клетками предстательной железы. Функционально ПСА представляет собой протеазу, которая разжижает сперму, переваривая высокомолекулярные белки, входящие в эякулят.
Концентрация PSA (простатический специфический антиген) в сыворотке крови
ПСА, высвобождаемый железистыми клетками, поступает в первую очередь в сперму, лишь небольшое его количество проникает в кровоток.
Хотя повышение уровня ПСА в сыворотке крови заставляет уролога подозревать рак простаты, следует помнить, что повышение концентрации этого антигена также происходит при остром и хроническом простатите и больших аденомах.
Преходящий рост ПСА может происходить в результате механического раздражения простаты после катетеризации мочевого пузыря, цистоскопии, трансуретральных процедур и биопсии простаты. Также могут изменять уровень ПСА некоторые лекарства. Повышение концентрации происходит под действием таких препаратов, как: Изоптин, Изокет, Дилтиазем, тогда как снижение уровня наблюдается при лечении Проскаром.
Большинство лабораторий принимают нормы ПСА в сыворотке крови: 0-4 нг / мл. Однако с учетом наблюдений о том, что на уровень ПСА влияет возраст обследуемого, были введены возрастные нормы:
- 40-49 лет – 2,5 нг / мл;
- 50-54 года – 3,7 нг / мл;
- 55-59 лет – 4,0 нг / мл;
- 60-64 года – 5,4 нг / мл;
- 62-69 лет – 6,2 нг / мл;
- 70-74 года – 6,6 нг / мл.
В дополнение к ПСА рекомендуется выполнить другие лабораторные тесты, чтобы помочь оценить общее состояние (анализ крови, уровень глюкозы), функцию почек (мочевина, креатинин) и выявить инфекцию мочевыводящих путей (анализ мочи и посев).
Транскапитальное ультразвуковое исследование полезно для оценки задержки мочи после мочеиспускания, приблизительного определения размера простаты и оценки состояния почек и мочевого пузыря.
Урофлоуметрия позволяет оценить степень обструкции мочевого пузыря и способность детрузора.
Урофлоуметрия
Если поставить правильный диагноз затруднительно, следует провести дополнительную урографию, цистоскопию, полное уродинамическое обследование, трансректальное ультразвуковое исследование (ТРУЗИ) и биопсию простаты.
Как проводится лечение фиброза простаты
Лечение фиброза простаты предполагает исключительно хирургические методы воздействия.
Особенно если речь идет о поздних стадиях патологии.
К сожалению, медикаментозное воздействие или массаж при фиброзе простаты являются неэффективными.
Они не могут устранить активное разрастание соединительной ткани.
Применение медикаментозного лечения возможно только на самых ранних стадиях развития фиброза.
Могут назначаться различные противобактериальные препараты, НПВС, обезболивающие.
Удаление фиброза простаты назначается в следующих случаях:
- Задержка мочеиспускания, что сопровождается острой болью, чувством тяжести внизу живота, ухудшением общего самочувствия.
- При фиброзе простаты, который сопровождается образованием камней в мочевом пузыре.
- При обнаружении выпячивания стенки мочевого.
- Когда наблюдается острое нарушение оттока мочи.
- В случае диагностирования врожденного расширения мочеточника.
- При развитии острой почечной недостаточности на фоне склероза предстательной железы.
- Рефлюкс мочеточника, который сопровождается забросом урины из уретрального пути в vesicula seminalis (семенные пузырьки).
Диагностика
Мужчины обычно идут к урологу, когда присоединяется воспаление и развивается калькулезный простатит со всеми соответствующими симптомами. Врач опрашивает пациента, пальпирует простату через прямую кишку, назначает анализы мочи, крови, сока простаты методом ПЦР, урофлоуметрию, обзорную урографию.
Кальцинаты диагностируют при помощи ТРУЗИ. Теоретически через живот датчиком их также можно обнаружить, но далеко не все, поэтому ТРУЗИ предпочтительнее.
На снимках кальцинаты выглядят, как светлые точки либо их группы. Это участки повышенной эхогенности – плотные, поэтому хорошо отражают волны. Следует дифференцировать кальцинаты от очагов фиброза. Если есть сомнения, то лучше сделать рентген. На рентгенограмме камни будут видны отчетливо. Примеры кальцинатов на УЗ-снимках представлены ниже.
Множественные кальцинаты
Единичные кальцинаты
Простата без кальцинатов
Методы оперативного вмешательства при фиброзе простаты
Трансуретральная резекция предстательной железы
Представляет собой урохирургический метод лечения простаты и мочевого пузыря.
Зачастую встречается под сокращенным названием ТУР.
Трансуретральная резекция (ТУР) представляет собой минимально инвазивную хирургическую процедуру.
Манипуляция проводится с использованием резектоскопа.
В медицине проводится различие между трансуретральной резекцией мочевого пузыря (TUR-B или TURB) и трансуретральной резекцией предстательной железы (TUR-P или TURP).
TUR-P используется для удаления препятствий, которые блокируют отток мочи из мужской предстательной железы.
TUR-B используется для лечения поверхностного рака мочевого пузыря.
В рамках процедуры TUR-P хирург удаляет ткань предстательной железы, которая патологически изменилась, не делая внешнего разреза соединительной ткани.
Перед выполнением трансуретральной резекции предстательной железы пациент должен временно прекратить прием некоторых лекарств для исключения развития осложнений.
Эти препараты включают средства для разжижения крови, такие ацетилсалициловая кислота и антидиабетические медикаменты.
Средства увеличивают риск кровотечения или метаболического ацидоза.
Кроме того, перед хирургическим вмешательством должны быть исключена инфекция мочевых путей.
При их наличии, предварительно назначается курс антибиотиков.
Лечение проводится под перидуральной или спинальной анестезией.
В начале процедуры резекции предстательной железы хирург вводит постоянно орошаемый резектоскоп в простату через уретральный канал.
Патологически измененная ткань удаляется при помощи высокочастотной петли тока.
Трансуретральная резекция предстательной железы может выполняться несколькими способами — монополярно и биполярно.
В монополярном методе используется бессолевой раствор, в то время как в биполярном методе в качестве раствора для орошения используется физиологический солевой раствор.
Наиболее безопасным считается биполярный метод, поскольку во много раз снижает риски кровотечения.
В большинстве случаев резекция простаты методом ТУР является успешной, нормализует мочеиспускание, купирует все неприятные симптомы, связанные с фиброзом железы.
Как правило, к данному методу хирургии стараются прибегать чаще.
Операционное вмешательство хорошо переносится пациентами, сопровождается комфортным периодом восстановления.
В редких случаях, возможно развитие ряда осложнений, связанных с проведенной операцией.
Дальнейшие возможные риски трансуретральной резекции включают ретроградные эякуляции, склероз шейки мочевого пузыря, воспаление яичек, эпидидимит.
Некоторые пациенты также страдают от временной эректильной дисфункции.
Резекция железы с прямым хирургическим доступом
К данному методу оперативного вмешательства прибегают только при острой необходимости, когда малоинвазивные манипуляции неуместны.
В ходе процедуры проводится разрез мягких тканей брюшины, при необходимости вскрывается мочевой пузырь.
Данный метод терапии характеризуется большей травматизацией.
В качестве анестезии используется спинномозговое обезболивание или общий наркоз (по показаниям).
Данный метод терапии отличается достаточно длительным периодом восстановления пациента.
Также большим спектром возможных осложнений: инфекции, кровотечения, обширные гематомы.
Для людей с сердечно-сосудистыми заболеваниями операции с открытым доступом при общей анестезии могут привести к ухудшению работы сердечно-сосудистой системы.
Также существует риск остановки сердца.
Важно! Категорически запрещается лечение фиброза простаты народными средствами. Такие методы не только неэффективны, но и могут ухудшить состояние здоровья.
Обсуждая морфологические изменения в ткани предстательной железы при доброкачественной гиперплазии (ДГПЖ) прежде всего необходимо остановиться на вопросах терминологии, поскольку изобилие синонимов этого заболевания создает существенные трудности в понимании сути патологического процесса.
Практикующим урологам очевидно, что ухудшение мочеиспускания при ДГПЖ (инфравезикальная обструкция, снижение объемной скорости мочеиспускания, увеличение количества остаточной мочи) обусловлено увеличением объема предстательной железы. Увеличение объема органа, ткани, клетки, внутриклеточных органелл в общей патологии обозначается термином гипертрофия. Этот процесс реализуется увеличением количества составляющих компонентов, называемым гиперплазия. Другими словами, увеличение объема органа происходит либо за счет увеличения объема составляющих его клеточных элементов (гипертрофия клеточных элементов), либо за счет увеличения их количества (гиперплазия клеточных элементов). В свою очередь клеточные элементы могут увеличиваться в объеме за счет увеличения количества или объема внутриклеточных органелл [1].
По сути, в основе любого вида гипертрофии лежит процесс гиперплазии, разница состоит только в том, что берется за начальную точку отсчета. Исключение составляют случаи, когда увеличение объема органа происходит за счет опухолевого роста, доброкачественного или злокачественного. Эти случаи в понятие гипертрофии не входят. Следовательно, термин гипертрофия предстательной железы имеет равные права с термином гиперплазия предстательной железы, однако последний термин предпочтительнее, поскольку лучше раскрывает суть патологического процесса в предстательной железе.
В настоящее время подавляющее большинство урологов и даже патологоанатомов необоснованно применяют термин аденома предстательной железы, относя, таким образом, данное заболевание к группе опухолевых процессов (поскольку аденома это доброкачественная опухоль, развивающаяся из железистого эпителия) [2]. В то же время известно, что в подавляющем большинстве случаев как доброкачественная, так и злокачественная опухоли развиваются моноцентрически. Полицентрический рост опухоли встречается крайне редко. При ДГПЖ уролог, осуществляющий оперативное вмешательство, практически всегда обнаруживает в предстательной железе множество узлов различной величины. Это свидетельствует о полицентрическом развитии патологического процесса при этом заболевании. Естественно, возникает вопрос: что лежит в основе формирования этих узлов, что они собой представляют?
Результаты исследований, проводимые на протяжении многих лет в НИИ урологии, позволили определить основные этапы морфогенеза гиперпластических узлов, развивающихся в ткани предстательной железы при ДГПЖ.
Хорошо известно, что предстательная железа состоит из паренхимы, представленной железистой тканью, и стромы, имеющей фибромускулярное строение. Характерно, что клеточные элементы стромы имеют морфологические признаки как фибробласта клетки собственно соединительной ткани, так и лейомиоцита гладкомышечной клетки [3]. Узловатые структуры, приводящие к увеличению объема органа, в большинстве случаев имеют железистое строение и проходят в своем развитии ряд последовательно сменяющих друг друга стадий. Переход одной стадии в другую сопровождается появлением нового качественного признака.
Начинается процесс с образования структуры, состоящей из 2-3 плотно прилежащих друг к другу железок формируется пролиферативный центр I стадии развития (рисунок 1). В прилежащих отделах органа железа сохраняет свое обычное строение. Стромальные элементы, окружающие вновь образованную структуру, уплотняются, а окрашивание пикрофуксином по Ван Гизону показывает, что миофибриллярная строма трансформируется в грубоволокнистую соединительную ткань, утрачивая признаки гладкомышечных клеток.
Дальнейшее развитие процесса приводит к значительному увеличению количеств ацинарных структур (гиперплазия). Таким образом формируются микроскопические узелки, в которых происходит усиленная пролиферация железистой ткани. Это является свидетельством формирования II стадии развития пролиферативного центра (рисунок 2). Стромальные элементы уплотняются в еще большей степени, и поэтому создается ложная картина формирования вокруг пролиферативного центра соединительнотканной капсулы. Проведение серийных срезов, однако, показывает, что эти пролиферативные центры имеют хорошо выраженное радиальное строение по типу пролиферативных центров Сэмба в молочной железе, а соединительнотканные волокна, окружающие пролиферативный центр, интимно связаны с соединительнотканным каркасом внутри него.
|
|
Прогрессирование патологического процесса сопровождается формированием в периферических отделах пролиферативных центров дополнительных очагов пролиферации, т.е. своеобразных дочерних пролиферативных центров. Этот качественный признак появление дочерних фокусов пролиферации является морфологическим проявлением формирования III стадии развития пролиферативного центра (рисунок 3).
Постоянное прогрессирование пролиферативной активности ацинарных структур в значительной степени затрудняет отток секрета из ацинусов предстательной железы, формирующих пролиферативный центр, что приводит к их кистозному расширению. Именно этот качественный S признак свидетельствует о том, что патологический процесс перешел в следующую, IV стадию развития пролиферативных центров (рисунок 4).
|
|
В дальнейшем ситуация еще более усугубляется: весь пролиферативный центр, или большая его часть, состоит из таких кистозно расширенных ацинусов. Выстилающие их железистые клетки распластываются по базальной мембране, уплощаются и атрофируются. Кистозное расширение ацинарных структур с атрофией выстилающего их эпителия манифестируют терминальную, V стадию развития пролиферативных центров при ДГПЖ (рисунки 5, 6).
|
|
Внутриацинарное нарушение оттока секрета в связи с пролиферативным процессом уже на ранних стадиях его развития может привести к формированию конкрементов внутри ацинусов.
Таким образом, последовательность морфогенетических стадий развития пролиферативных центров выглядит следующим образом:
- I стадия образование фокуса, состоящего из 2-3 плотно прилежащих друг к другу ацинарных структур;
- II стадия резкое увеличение количества железистых структур, формирующих пролиферативный центр;
- III стадия появление в периферических отделах пролиферативного фокусов пролиферации;
- IV стадия нарушение оттока секрета в единичных ацинарных структурах, составляющих пролиферативный центр, с их кистозным расширением;
- V стадия все ацинусы, формирующие пролиферативный центр, или подавляющее их большинство кистозно расширены, а выстилающий их эпителий атрофирован.
Такой путь развития пролиферативного процесса в железистом компоненте предстательной железы прослеживается в большинстве случаев. Однако возможны некоторые отклонения. Различные варианты этих отклонений носят название атипической гиперплазии. В термин атипическая гиперплазия заложена отнюдь не принадлежность этого процесса к онкологическим заболеваниям, а лишь подчеркнута атипичность развития самого гиперпластического процесса. По нашим данным, атипические формы железистой гиперплазии простаты встречаются в 8,7% всех случаев железистых гиперплазий.
Среди атипических форм железистой гиперплазии с наибольшей частотой встречается базальноклеточная гиперплазия. Ее частота составляет 86,3% всех атипических гиперплазий. При этой форме в отдельных пролиферативных центрах выявляются фокусы, в которых железистые структуры сформированы базальными клетками. Пролифераты из базальных клеток могут носить характер солидных тяжей, а могут проявляться в виде сегментарных пролифератов внутри ацинарных структур.
Другие варианты атипических гиперплазий встречаются значительно реже. Так, аденоз, следующая по частоте форма атипической гиперплазии, составляет 7,6% случаев атипических гиперплазий. При этой форме железистой гиперплазии в отдельных участках предстательной железы отмечается разрастание мелких железистых структур. Расположены эти железки хаотично и отделены друг от друга тонкими прослойками соединительной ткани. Если строма в фокусах аденоза значительно доминирует над паренхимой, то такой его вариант носит название фиброзирующегo аденоза.
Еще одной формой атипической гиперплазии является так называемая крибриформная гиперплазия, когда пролиферирующие клетки образуют подобие решетчатых структур. Эта форма встречается достаточно редко (2,4%) и требует дифференциальной диагностики с крибриформным (криброзным) раком предстательной железы.
Филлоидная гиперплазия имеет наименьшую частоту встречаемости (1,3%). Проявляется она формированием в ткани предстательной железы узких щелей, выстланных кубическим эпителием.
Рисунок 7. Плоскоклеточная метаплазия ацинарного эпителия. Окраска по Крейбергу. Х 100
Достаточно часто при гиперпластическом процессе в предстательной железе ацинарный эпителий подвергается плоскоклеточной метаплазии (рисунок 7). Этот вариант изменения железистого эпителия называют плоскоклеточной гиперплазией, хотя, по нашему мнению, правильнее называть ее железистая гиперплазия с плоскоклеточной метаплазией, пссксльку она характеризуется не атипическим развитием железистого эпителия простаты, а трансформацией одного вида эпителия в другой. Встречается плоскоклеточная гиперплазия в 56,8% от всех случаев железистой гиперплазии.
Еще одним вариантом мета пластического процесса является переходноклеточная метаплазия ацинарного эпителия. Встречается этот вид гиперплазии особенно редко: мы наблюдали его лишь в 0,06% случаев железистой гиперплазии.
При железистой гиперплазии могут существовать различные варианты атипической гиперплазии. Фокусы роста этих форм могут располагаться в различных отделах предстательной железы. Выделение атипических форм в отдельные группы обусловлено тем, что каждый из этих вариантов, по сути, является факультативным предраком. Следовательно, пациенты, у которых в предстательной железе обнаруживаются фокусы атипической гиперплазии, нуждаются в диспансерном наблюдении и составляют группу риска в отношении рака предстательной железы.
Описанные гиперпластические процессы в предстательной железе при ДГПЖ носят диффузный характер, т.е. распространяются по всему объему органа. Однако существует определенная закономерность в степени выраженности пролиферативного процесса в различных его отделах.
Необходимо отметить, что предстательная железа представляет собой достаточно однородный орган, который в норме состоит только из правой и левой долей, соединенных перешейком и разделенных бороздой, проходящей по задней поверхности. Перешейком предстательной железы называется участок, расположенный между местом вхождения в ее основание шейки мочевого пузыря спереди, а также правого и левого семявыбрасывающих протоков сзади. Этот перешеек при его гипертрофии рассматривают как среднюю долю предстательной железы [4]. Отходящие от ее капсулы соединительнотканные тяжи, образующие строму органа, располагаются между протоками ацинусов вместе с гладкомышечными волокнами. Именно эти фибромускулярные структуры разделяют железу на дольки, однако их величина и расположение настолько вариабельны, что принимать их за сформированные анатомические структуры нецелесообразно.
В ткани предстательной железы можно четко выделить 2-3 главные железы, располагающиеся в субкапсулярных отделах органа, вставочные или подслизистые железы, расположенные в интраму ральных отделах предстательной железы и слизистые или периуретральные железы.
Интенсивность пролифера тивного процесса в железистом компоненте простаты различна. Наиболее активно пролиферируют ацинарные клетки слизистых желез, менее активно пролиферируют ацинарные клетки вставочных (подслизистых) желез, а пролиферативная активность клеток ацинусов главных желез наиболее низкая. Естественно, что эта основная закономерность может подвергаться различным изменениям, но они являются лишь отклонением от правил. Проведенное нами исследование секционного материала лиц преклонного возраста, не страдавших урологическими заболеваниями, показало, что пролиферативный процесс развивается как в периуретральной, так и в субкапсулярной области. В последнем случае он может идти даже с опережающей интенсивностью. Однако эти пациенты никогда не обращаются за урологической помощью, поскольку развивающийся в субкапсулярной зоне пролиферативный процесс, как правило, не сопровождается нарушением мочеиспускания, по сравнению с теми пациентами, у которых пролиферативный процесс развивается преимущественно в периуретральной зоне, или в слизистых железах.
Приведенные выше данные позволяют обосновать отказ от термина аденома предстательной железы, поскольку он несет некоторый элемент порочности в выборе тактики лечения и понимании сути патологического процесса.
Во-первых, признав этот термин мы признаем возможность рецидивирования доброкачественной опухоли из железистого эпителия, которые рецидивируют крайне редко. Доброкачественная гиперплазия, в противоположность этому, обладает значительной способностью к рецидивированию.
Во-вторых, применение этого термина предопределяет отсутствие диффузного поражения органа, что имеет место при ДГПЖ.
Наконец, в-третьих, после удаления аденомы возможно восстановление функции, чего не может произойти при ДГПЖ.
Бесспорно, доброкачественная опухоль из железистого эпителия (аденома) может развиться в предстательной железе, но встречается она крайне редко. По нашим данным, основанным на 18 000 наблюдений, истинная аденома простаты была обнаружена лишь в 0,07%. Кроме того, следует отметить, что патогенез развития S гиперпластического и опухолевого процессов весьма различен. Различие это усиливается еще и тем, что гиперпластический процесс в предстательной железе носит выраженный дисгормональный характер.
Естественно возникает вопрос: для чего необходимо изучение морфологических изменений в предстательной железе при доброкачественной гиперплазии, что дает для клинической практики знание стадий морфогенеза этого заболевания? Ответ на него может в некоторой степени объяснить причины возникновения рецидивов ДГПЖ и ориентировать урологов в выборе тактики лечения.
Если при морфологическом исследовании ткани предстательной железы, предшествующем применению какого-либо метода лечения (спектр этих методов лечения в настоящее время необычайно широк), обнаруживаются пролиферативные центры I, II или III стадии развития, то врачклиницист получает достаточно хороший ориентир для выбора метода консервативной терапии. В данной ситуации очевидно, что сохранен тот субстрат, на который действуют препараты, обладающие 5-альфа-редуктазной активностью. С другой стороны, при трансуретральной электрорезекции предстательной железы у таких больных, особенно относительно молодого возраста, весьма велика вероятность развития рецидива ДГПЖ в будущем, поскольку этот метод лечения не обладает достаточной степенью радикализма. Кроме того, если в биоптате помимо типичных проявлений ДГПЖ обнаруживаются очаги атипической гиперплазии или фокусы различных вариантов ПИН (простатической интраэпителиальной неоплазии), то термальные методы лечения, по всей видимости, должны быть исключены, поскольку в данном случае речь идет о различных вариантах факультативного предрака или рака на месте (carcinoma in situ).
Присутствие в биоптатах пролиферативных центров IV или V стадий развития указывает на то, что применение консервативной терапии не приведет к желаемому результату. Эффективность лекарственных препаратов будет тем ниже, чем в большей степени будут выражены атрофические процессы. Вместе с тем наличие пролиферативных центров на этих стадиях развития практически исключает вероятность рецидива заболевания и позволяет надеяться на значительное субъективное улучшение состояния после оперативного вмешательства, поскольку трансуретральная электрорезекция простаты, помимо увеличения просвета уретры, приведет к декомпрессии значительного количества перерастянутых ацинусов в оставшейся части предстательной железы.
Обсуждая морфологические изменения в ткани предстательной железы при ДГПЖ, нельзя оставить в стороне два вопроса. Первый из них это воспаление в ткани предстательной железы при данном заболевании, второй другие процессы, способные имитировать изменения, характерные для ДГПЖ.
По нашим данным, в ткани предстательной железы при ДГПЖ в 96,7% случаев встречается воспалительная реакция, прежде всего в форме экссудативных (острых) форм воспаления.
Во-первых это интерстициальное воспаление, когда воспалительный экссудат распространяется по интерстицию (периканаликулярно). При этом варианте воспаления изолированный серозный экссудат практически не встречается. Чаще всего очаги серозного воспаления соседствуют с фокусами гнойного, что позволяет их расценивать как прогрессирование воспалительной реакции. Возможно формирование в ткани предстательной железы микроабсцессов.
Во-вторых наличие гнойного экссудата в просвете ацинусов (интраканаликулярное).
Продуктивные формы воспаления в предстательной железе при ее доброкачественной гиперплазии чаще всего встречаются в виде интерстициального процесса, а воспалительный инфильтрат локализуется либо в строме органа, либо периацинарно. Следует отметить, что при различных вариантах продуктивного воспаления в ткани предстательной железы, оно является ответной реакцией на некоторые патологические процессы: изменение физикохимических свойств секрета предстательной железы в результате его застоя, пролиферация ацинарного эпителия, ишемическое повреждение ткани простаты и ряд других патологических процессов.
Ключевые слова: предстательная железа, морфология, доброкачественная гиперплазия, стадирование.
ЛИТЕРАТУРА
- Структурные основы адаптации и компенсации нарушенных функций. / Под ред. Саркисова Д.С. М. Медицина. 1987. 445 с.
- Патологоанатомическая диагностика опухолей человека. / Под ред.Краевского Н.А., Смольянникова А.В., Саркисова Д.С. М. Медицина.1993. Т. 2, 686 с.
- Хэм Кормак Гистология / М. Мир. 1983. Т. 5. 294 с.
- Синельников Р.Д. Атлас анатомии человека., М. Медицина. 1968. Т. 2. 394 с
‹ Объем выборки для популяционного изучения урологической заболеваемости Вверх О создании единой клинико-статистической классификации онкоурологических заболеваний на примере новообразований почки ›
Виды терапевтических процедур при фиброзе простаты
Для улучшения состояния пациента может быть установлена специальная трубка в зону сужения, с целью нормализации оттока мочи.
В случае острой задержки мочеиспускания проводится установка эпицистостомы — катетера для выведения урины из мочевого пузыря.
Установка катетера проводится путем небольшого разреза под областью пупка, в лобковой зоне.
Процедура предполагает местное обезболивание или общую анестезию.
Неплохо себя зарекомендовал тип хирургии с использованием лазера.
Однако лечение фиброза простаты лазером целесообразно только при начальных стадиях патологического процесса.
Прогноз при фиброзе простаты вполне благоприятный, особенно, если обратиться за помощью в незапущенных случаях.
Осложнения фиброза простаты
При отсутствии адекватного и своевременного лечения фиброз простаты может спровоцировать серьезные негативные последствия для организма.
Обструкция мочевого пузыря с острой задержкой деуринации.
В зависимости от степени тяжести, помимо так называемого уросепсиса, застой мочи может привести к хронической почечной недостаточности.
Кроме того, на фоне задержки мочеиспускания нарушается кислотно-щелочной баланс.
Это приводит к увеличению накопления кислот в организме, а также увеличению концентрации калия в крови, что способствует развитию сердечной аритмии.
В худших случаях, кода последовало острое нарушение функционирования почек, пациенту назначается диализ на постоянной основе или пересадка органа.
Уролитиаз (мочекаменная болезнь)
Уролитиаз это медицинский термин, обозначающий наличие мочевых камней (уролитов) в пределах мочевых путей.
Таких как мочевой пузырь, мочеточники или почечная лоханка.
Мочевые камни — минеральные конкременты, состоящие из разных кристаллов, как правило, образуются из оксалата кальция.
При острой мочекаменной болезни происходит полный или частичный отказ функции почек.
Уретрогидронефроз
Представляет собой ненормальное расширение почечной лоханки.
Болезнь является результатом обструкции мочевого пузыря, что приводит к нарушению или разрушению почечной ткани.
Если гидронефроз становится хроническим, может произойти повреждение почечной паренхимы с нарушением функционирования почек.
Пиелонефрит
При фиброзе может протекать в острой или хронической форме.
Заболевание обычно является следствием бактериальной инфекции.
Пиелонефрит может вызвать немало серьезных осложнений.
В некоторых случаях простой пиелонефрит переходит в гнойное воспалительное заболевание таза.
Затем патогены могут проникать в кровоток, провоцируя развитие уросепсиса.
Почечная недостаточность
Может развиваться как в острой форме, так и в хронической.
Патологический процесс сопровождается нарушением всех функций почек.
Почечная недостаточность приводит к накоплению в крови продуктов в ходе разложения белка, которые являются токсичными для организма:
- Мочевина. Концентрация мочевины в сыворотке и моче является показателем метаболизма белка. Мочевина является следствием разложения аммиака печенью. Выводится аммиак вместе с мочой, поскольку является токсичным для организма. Задержка мочеиспускания на фоне фиброза может приводить к уремии (отравление организма).
- Креатинин. Представляет собой конечный продукт креатинфосфатной реакции, образуется в мышцах, после чего выделяется в кровь и выводится почками. Является важным показателем функционирования почек.
- Мочевая кислота. Образуется в организме как продукт разложения пуриновых оснований и выводится из организма через мочу. Определение мочевой кислоты в сыворотке используется для диагностики и наблюдения за заболеваниями почек. Хроническое повышение уровня мочевой кислоты может привести к устойчивой артериальной гипертонии и эндотелиальной дисфункции.
Стадии фиброза и симптомы
Выделяют следующие стадии развития фиброза простаты:
- В железе присутствуют 1-2 мелких очага, в 90% случаев симптомов нет. Редко наблюдаются незначительные расстройства мочеиспускания. Даже при довольно крупном рубце симптомы могут не проявляться, если простата не слишком востребована (мужчина не живет половой жизнью) или очаг находится в стороне от уретры.
- Патологические участки становятся более плотными, разрастаются или морщатся (в зависимости от формы фиброза), увлекая и деформируя смежные с ними органы. Симптомы: появляется ощущение неполного выделения мочи, сам процесс требует все больше мышечного напряжения, учащаются ночные позывы, падает либидо, ухудшается эрекция.
- Очаги распространены по всей железе и начинают захватывать простатическую часть уретры и мочевой пузырь. Выделение мочи уже существенно нарушено. Симптомы: боли в паху, мочеиспускание становится частым, неполным и болезненным, оргазм сопровождается неприятными ощущениями и уменьшенным количеством спермы.
- Склерозированная простата плотным кольцом облегает уретру, поджимает мочевой пузырь, очаги перекрывают семенные протоки, впадающие в простату. Моча и сперма перестают выделяться. Накопившаяся в мочевом пузыре моча забрасывается в мочеточники и попадает в почки, вызывая отравление их тканей (гибнут функциональные клетки – нефроны). Симптомы: сильная боль в паху, повышение температуры тела, капельное выделение мочи. Для последней стадии характерна потеря веса, пожелтение кожи, мешки под глазами, боль в пояснице, сухость во рту, кожный зуд.
Фиброз простаты нередко маскируется под хронический простатит. В таких случаях после курса лечения анализы чистые, болей нет, но скорость мочеиспускания и выброса спермы не восстанавливается, а слишком частый секс приводит к новому воспалению.
Если очаг фиброза зародился, то необходимо немедленное лечение, поскольку нередко патология развивается очень быстро: уже через пару месяцев первая стадия перейдет во вторую, а буквально через 2 года это уже будет терминальная (конечная) фаза, угрожающая жизни. Фиброкальциноз прогрессирует в 2 раза активнее.
Фиброз простаты: ответы на вопросы пациентов
Может ли фиброза простаты стать причиной бесплодия и повлиять на зачатие?
Да, фиброзное изменение тканей предстательной железы может спровоцировать бесплодие. Об успешном зачатии можно будет говорить только после полноценного лечения.
Препарат Лонгидаза лечит запущенный фиброз простаты?
Лонгидаза назначается в качестве профилактического препарата при повышенном риске гиперплазии простаты, а также при хроническом простатите.
При развившемся фиброзе препарат уже неэффективен.
Профилактика
По сути, меры профилактики фиброза простаты те же, что и у простатита:
- Не допускать застойных процессов в малом тазу (спорт, упражнения Кегеля, секс);
- Сразу лечить простатит, не дожидаясь его перехода в хроническую форму;
- Не ослаблять иммунитет вредной пищей, алкоголем и никотином.
Подробнее о профилактике простатита.
Непосредственная профилактика фиброза заключается в своевременной терапии, направленной на недопущение образования рубцовой ткани на фоне воспаления простаты. Для этого одновременно с лечением простатита применяют физиотерапевтические методики, противовоспалительные и рассасывающие препараты. В качестве профилактики эти меры гораздо уместнее и эффективнее, чем в качестве ранней терапии уже существующего очага в простате.