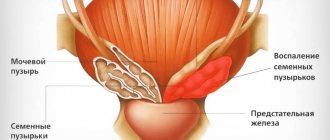
Буллезный цистит – один из морфологических вариантов воспалительного поражения мочевого пузыря.
Чаще всего протекает с рецидивами.
Возникает в основном у маленьких детей, хотя может поражать и взрослых.
Что это?
Буллезный цистит – это форма воспаления мочевого пузыря, когда на его слизистой появляются буллы.
Это пузырьки.
Механизмы их формирования бывают различными.
Буллезный цистит – диагноз не клинический, а эндоскопический или патоморфологический.
Его нельзя диагностировать по симптомам или анализам.
Буллы можно обнаружить лишь в случае осмотра мочевого пузыря изнутри.
Делается это с помощью цистоскопии.
Внутрь мочевого пузыря через уретру вводится камера.
На мониторе врач видит стенку мочевого пузыря.
Если обнаруживаются буллы, это является основанием для установления соответствующего диагноза.
Хотя термин цистит подразумевает наличие воспалительного процесса, буллезная его форма может протекать без воспаления.
Часто в моче при этом не обнаруживается никаких изменений.
Код буллезного цистита по МКБ-10
Хронический буллезный цистит кода МКБ 10 не имеет.
В классификации воспалительных процессов мочевого пузыря хронических форм всего две.
Это интерстициальный или другой цистит.
Буллезный не является интерстициальным.
Соответственно, он попадает в категорию «другой».
Данное заболевание имеет код N30.2.
Сюда относятся любые хронические воспалительные процессы мочевого пузыря, за исключением интерстициального.
Цистит по МКБ-10
Международная классификация болезней (МКБ) – это общепринятая система, согласно которой кодируются все медицинские диагнозы. Разрабатывает такой перечень Всемирная организация здравоохранения (ВОЗ). По состоянию на 2021 год актуальной остается МКБ-10 – классификация десятого пересмотра. Есть в ней и цистит: МКБ-10 выделяет болезнь в отдельный класс.
Что такое цистит?
IF
Цистит – заболевание воспалительного характера, поражающее слизистую мочевого пузыря. Недуг может развиваться как самостоятельно (первичная форма), так и выступать осложнением других патологий мочеполовой системы (вторичная форма). Нередко цистит появляется на фоне:
- пиелонефрита (воспаления почек);
- уретрита (воспаления мочеиспускательного канала);
- простатита (воспаления предстательной железы у мужчин);
- мочекаменной болезни, связанной с наличием камней в мочевыделительной системе.
Возникает болезнь у пациентов обоих полов, но женщины сталкиваются с ней гораздо чаще мужчин в силу особенностей анатомического строения тела.
Вначале цистит развивается в острой форме. Она проявляет себя посредством следующих основных симптомов:
- Учащенное мочеиспускание как днем, так и ночью.
- Рези и жжение при мочевыделительном акте.
- Невозможность полного опорожнения пузыря, постоянная тяжесть в нем.
- Изменение характера урины (помутнение, появление неприятного запаха, наличие примесей в виде крови, гноя или слизи).
Если заболевание не лечат, оно может перейти в осложненную форму. Чаще всего недуг становится хроническим – тогда признаки болезни проявляются периодически (до 3-4 раз в год), в остальное время практически не беспокоя пациента.
МКБ: цистит – какое место занимает в классификации?
В МКБ-10 всего 21 класс заболеваний. И цистит относится к XIV классу, куда помещены болезни мочеполовой системы. Код недуга – 30. Кроме того, международная классификация выделяет несколько подвидов цистита:
| Код заболевания | Форма цистита | Характеристика |
| №30.0 | Острый | Проявляются классические симптомы – частые позывы, болезненность, изменение параметров мочи. Иногда наблюдается незначительное повышение температуры. Болезнь при своевременном обращении хорошо поддается лечению. |
| №30.1 | Хронический (интерстициальный) | Осложненная форма болезни, связанная со сбоем в функционировании иммунной системы. Слизистая пузыря перестает защищать орган от раздражающего воздействия мочи, что приводит к поражению интерстициальной ткани и рубцеванию стенок органа. Терапия сложная, обычные лекарства бесполезны. |
| №30.2 | Хронический (другой) | Осложненная форма цистита, при которой по несколько раз в год наблюдаются приступы острого воспаления. |
| №30.3. | Тригонит | Локальное воспаление, затрагивающее мочепузырный треугольник (область дна пузыря между внутренним отверстием уретры и устьями мочеточников). Часто сопутствует хроническому циститу, но может наблюдаться и при острой форме болезни. Симптомы и лечение схожи с таковыми при обычном воспалении. |
| №30.4 | Лучевой | Цистит, развитие которого связано с прохождением пациентом лучевой терапии. |
| №30.8 | Другие | Любые другие формы цистита. |
| №30.9 | Неуточненный | Цистит, происхождение которого определить не удается. |
Чаще всего больным диагностируют либо острый (№30.0), либо другой хронический (№30.2) цистит. Прочие виды болезни наблюдаются гораздо реже.
Существует ли хронический цистит
МКБ-10 «посвятил» хроническому циститу две отдельные категории. Но многие врачи говорят о том, что такая форма воспаления – лишь сигнал о наличии в организме некой патологии, которая постоянно «подначивает» инфекцию. Речь в этом случае идет о №30.2 – другом хроническом цистите.
Например, женщина годами страдает от приступов. Она принимала все возможные антибиотики, делала промывания, пользовалась народными средствами… Но цистит все равно возвращается, и врач ставит пометку в медицинской карточке «хронический».
Потому тем, кому врач не предлагает никакой «альтернативы», кроме хронического цистита, рекомендуется сменить специалиста.
https://youtube.com/watch?v=K3RzwGmM3LI
Новый доктор сможет взглянуть на ситуацию под иным углом и назначить обследования, которые помогут установить действительную причину регулярных обострений. Когда она устранится, о хроническом цистите можно будет забыть.
Классификация болезней, несомненно, значительно облегчает работу врачам, но иногда оказывается непонятной для пациентов. Потому хотя бы основные знания о МКБ должны быть у каждого. Как минимум нужно понимать, что код легко расшифровывается: благо, в интернете найти его описание очень просто.
Чем лечить буллезный цистит у детей
В недавно родившихся детей нередко обнаруживается буллезный цистит.
Он носит рецидивирующий характер.
Эта патология обусловлена врожденными особенностями строения стенки мочевого пузыря.
Есть три заболевания, которые приводят к появлению булл:
- 1.Лимфангиоматоз. В подслизистом слое резко увеличивается размер и количество лимфатических сосудов.
- 2.Лимфангиэктазия. Это локальные расширения лимфатических сосудов. Часто сочетается с формированием кист в стенке мочевого пузыря. Они образуются в подслизистом слое. Выстланы кубическим эпителием.
- 3.Лимфоидные фолликулы. Образуются в большом количестве в стенке мочевого пузыря. Они приподнимают базальную мембрану. Поэтому создают эндоскопическую картину булл.
Самой частой формой буллезного цистита у детей остается лимфангиоматоз.
В 62% случаев причиной являются пороки развития лимфоидной ткани.
Обнаруживается лимфангиоматоз у 28% детей с рецидивирующими циститами.
Патология тяжело поддается лечению.
Так как она возникает вследствие врожденных особенностей анатомического строения стенки мочевика.
Реже встречается лимфангиэктазия.
Буллы наблюдаются более крупные.
Данная форма диагностируется у 10% детей с рецидивирующими циститами.
Она лучше поддается лечению.
Буллы уменьшаются или исчезают после нормализации оттока лимфы.
Хорошие результаты терапии достигаются с помощью физиотерапевтического воздействия.
Буллезный цистит: причины у женщин
Мочевыделительная система и репродуктивные органы у женщин находятся в тесной взаимосвязи.
Поэтому воспаление в половой системе часто затрагивает мочевой пузырь.
Это возможно при возникновении патологического процесса в:
- маточных трубах и яичниках
- влагалище
- околоматочной клетчатке
- вульве
Буллезный цистит развивается вследствие двух механизмов.
Первый – это вовлечение в воспаление стенки мочевого пузыря.
Второй – нарушение уродинамики.
Отечные репродуктивные органы сдавливают мочевой пузырь, мочеточники, и препятствуют нормальному току мочи.
Поэтому на фоне воспалительного поражения органов репродуктивной системы нередко возникают признаки буллезного цистита.
Причем, нередко он развивается без воспалительных явлений в самом мочевом пузыре.
Выявляется патология на цистоскопии.
Несмотря на выраженные симптомы, воспалительные изменения в моче могут отсутствовать.
Хотя воспаление стенки пузыря имеет место.
К буллезному отеку также может привести бактериальное поражение уретры.
Оно имеет место при остром цистите.
Причины геморрагического цистита
Причина геморрагического цистита в 80 % случаев — попадание в мочевой пузырь кишечной палочки. Заболевание также могут вызывать другие возбудители инфекции — аденовирус, паповавирус, вирус гриппа типа А. Геморрагический цистит чаще развивается у людей из группы риска:
- у женщин;
- в возрасте после 50 лет;
- при нарушении правил личной гигиены;
- систематическом намеренном удержании мочи;
- снижении иммунитета;
- механических препятствиях для нормального оттока мочи, таких как опухоли, отек окружающих тканей, уменьшение просвета уретры, мочевые камни;
- снижении сократительной способности стенок мочевого пузыря — как правило, под действием неврогенных факторов;
- травмировании мочеиспускательного канала, попадании в него инородного тела;
- после химиотерапии;
- трансплантации стволовых клеток;
- на фоне приема антибиотиков и других медикаментов;
- эндокринологических заболеваний;
- хронических патологий мочевыделительной системы;
- беременности и в послеродовом периоде.
Также может возникать у мужчин с аденомой простаты.
Инфекционные причины буллезного цистита
Буллезное воспаление иногда возникает при острых инфекциях мочевого пузыря.
Но только в случае тяжелого инфекционного процесса.
Так как буллезный цистит предполагает поражение глубоких слоев стенки уретры.
Основными возбудителями остается кишечная палочка, стафилококки или энтерококки.
Эти бактерии живут в прямой кишке.
Обычно инфекционный цистит возникает как аутоинфекция.
Это не заражение от другого человека.
Микроорганизмы просто мигрируют из одной части тела в другую.
Но если в кишечнике они живут себе и никому не мешают, то в мочевом пузыре провоцируют воспалительный процесс.
До 80% всех случаев воспаления вызывает кишечная палочка.
Но она крайне редко дает осложненные формы цистита и обычно не ведет к его буллезной форме.
Другие неспецифические возбудители:
- сапрофитные стафилококки
- протей
- стрептококки
- синегнойная палочка
- клебсиелла
Всего в 10-20% случаев циститы развиваются при специфических инфекционных заболеваниях.
Но именно они могут спровоцировать буллезное воспаление с вовлечением глубоких слоев стенки мочевика.
Возможные возбудители:
- микоплазмы
- хламидии
- грибы кандида
- трихомонады
- бледная спирохета
- микобактерии туберкулеза
- вирусы (грипп, парагрипп, аденовирус, герпес)
В 95% случаев инфекция попадает в мочевой пузырь через уретру.
В 5% случаев – гематогенным или лимфогенным путем, из других очагов инфекции в организме.
Предрасполагающие факторы:
- врожденные особенности строения мочевого пузыря
- частые половые контакты
- проведенные медицинские манипуляции с проникновением инструмента в уретру
- переохлаждение
- недостаточная гигиена
Причины воспаления мочевого пузыря
Причины возникновения и развития цистита достаточно многообразны. Однако специалисты выделяют ключевые факторы риска, способствующие возникновению заболевания. К ним относятся:
- генетическая предрасположенность;
- общее переохлаждение организма;
- нарушения гормонального характера;
- гипоэстрогенемия;
- воспалительные процессы, поражающие область влагалища;
- сопутствующие заболевания гинекологического характера;
- продолжительный и бесконтрольный прием гормональных контрацептивов;
- наличие инфекционных заболеваний, передающихся половым птем;
- патологическая деятельность болезнетворных организмов, активизирующаяся при влагалищном дисбиозе;
- проникновение в мочевой пузырь болезнетворных бактерий из мочеиспускательного канала;
- воспаление мочеиспускательного канала в результате чрезмерно интенсивного или продолжительного полового акта;
- наличие опухолевых новообразований доброкачественного или злокачественного характера;
- дистопия;
- уретральная гипермобильность;
- травматические повреждения слизистых оболочек мочевого пузыря;
- наличие в организме хронических очагов инфекции;
- ведение малоподвижного, сидячего образа жизни;
- злоупотребление острой, жирной и жареной пищей;
- несоблюдение правил интимной гигиены;
- недостаточное опорожнение мочевого пузыря, что способствует процессам застоя или разложения мочи;
- дестабилизация обменных процессов организма;
- сахарный диабет и другие заболевания эндокринной системы;
- перманентные стрессы и психоэмоциональные потрясения;
- наступление менопаузы;
- продолжительный курс лучевой терапии, вызывающий развитие лучевого цистита.
Насколько заразен буллезный цистит
Заразен ли буллезный цистит, можно узнать после сдачи анализов на ЗППП.
В подавляющем большинстве случаев он не заразен.
Редко воспаление стенки мочевого пузыря вызвано патогенными микроорганизмами.
В основном его провоцирует условно-патогенная флора.
После полового акта она не вызывает воспалительного процесса у партнера.
Гораздо реже ЗППП становятся причиной буллезного цистита.
Но даже в этом случае при передаче инфекции у партнера возникнет уретрит, а не цистит.
Хронический цистит по МКБ-10
Монурель при лечении цистита
Код по МКБ 10 хронического цистита – N.30.1 – так шифруется интерстициальная форма патологии, при которой врачам не всегда удается выяснить причины, по которым заболевание переходит в скрытую форму. Этиология цистита не всегда связана с проникновением инфекции, это могут быть:
- стресс;
- агрессивный состав урины, раздражающий слизистую;
- аутоиммунные реакции.
Симптоматика патологии характерна и для мужчин, и для женщин. При хроническом цистите пациенты обоего пола испытывают боли в низу живота. Женщины могут страдать от неприятных ощущений во влагалище, интерстициальный цистит у мужчин характеризуется дискомфортом в половом члене.
При хроническом цистите сохраняются учащенные позывы в туалет, а также остается ощущение не полностью опорожненного мочевого пузыря. Болезненные ощущения также сохраняются, но сила их различна – хронический цистит по МКБ-10 отличается диапазоном от незначительного потягивания до сильнейших колик.
Другой хронический цистит
Редко у пациентов бывает цистит, который сопровождается одновременным рубцеванием и характерными изменениями в стенках органа. Его кодируют в категории «другой хронический цистит» и расшифровывается цистит по МКБ-10 как N.30.2, относясь к группе хронических циститов.
Типичная картина патологии – частые рецидивы заболевания. На фоне не менее чем двухмесячного хронического течения цистита заболевание не только не проходит, но и постоянно рецидивирует. При этом у пациентов постоянно тянет и ноет низ живота, ощущается тяжесть. Моча периодически содержит в себе то гной, то кровь. Довольно часто позывы заканчиваются безрезультатно.
Тригонит
При таком типе патологии воспалительный процесс поражает треугольник Льето, от чего заболевание получило характерное название тригонит. Классификация цистита присвоила ему код N.30.3. Заболевание само по себе является самостоятельной патологией, оно может встречаться как при остром, так и при хроническом воспалении мочевого пузыря.
Практически всегда симптоматика патологии выражена довольно слабо – после мочеиспускания остается дискомфорт, учащаются позывы, может отмечаться легкая гематурия, при которой следы крови практически не визуализируются. Мочевой пузырь отекает, становится рыхлым, кровеносные сосуды в его стенках расширены.
Лучевой цистит
Патология имеет код N.30.4 и является следствием лучевого воздействия на органы малого таза. В большинстве случаев лучевой цистит является последствием лечения онкологических заболеваний шейки матки, влагалища, непосредственно мочевого пузыря.
Поскольку ткани органов малого таза чувствительны к радиоактивным волнам, лучевой цистит провоцирует в них серьезные деструктивные изменения. В результате этого нарушается кровоснабжение органа, серьезно затормаживаются восстановительные процессы. После лучевого воздействия мочевой пузырь становится легкой мишенью для патогенной микрофлоры.
Другие циститы
Кроме наиболее распространенных видов цистита есть и другие типы патологии, которые диагностируются реже, но, тем не менее, включены в международный классификатор болезней.
- Абсцесс мочевого пузыря – обычно абсцесс локализован в передней стенке мочевого пузыря и является осложнением парацистита;
- Острый геморрагический цистит – патология сопровождается присутствием крови в моче. Возникает по причине опухоли, также геморрагический цистит может быть из-за инородного тела в мочевом пузыре. Код по МКБ-10 геморрагического цистита – N.30, т.е. патология выделяется как острый цистит;
- Посткоитальный цистит, или цистит медового месяца – воспаление мочевого пузыря, случающееся или после первого полового контакта, либо связаны иным образом с половыми контактами пациенток;
- Шеечный цистит – патология локализуется в районе шейки и сфинктера, обычно проявляется ложными позывами, болями в промежности;
- Гиперкальциеуретическая форма цистита – воспаление стенок мочевого пузыря из-за мельчайших травм, наносимых острыми краями кристаллов, которые продуцируются почками;
- Аллергический цистит – патологи является аллергическим ответом организма на раздражение аллергеном, попавшим в мочевой пузырь, например, с уриной.
Цистит неуточненный
Неуточненный цистит имеет кодировку N.30.9 – к этому виду патологии относят все циститы, причину появления которых выяснить не удалось. Симптомы такой патологии чрезвычайно разнообразны, что затрудняет выяснение этиологии. Диагноз ставится преимущественно пациентам 75-80 лет, причем смертность составляет менее одного процента.
data-full-width-responsive=»true»
Плейлист видео про цистит (выбор видео в правом верхнем углу)
https://youtube.com/watch?v=videoseries
Буллезный цистит: симптомы и признаки
Симптомы поражения мочевого пузыря похожи при различных формах патологии.
Все они связаны с воспалением его стенки, нарушением функции, раздражением рецепторного аппарата.
Основные симптомы:
- частое мочеиспускание
- постоянное, хотя и незначительное желание помочиться
- затруднения в начале мочеиспускания
- кровь в моче
- болезненные ощущения в лобковой области или уретре
- ночные походы в туалет
- неполное опорожнение пузыря
При буллезном цистите увеличивается возбудимость пузыря за счет раздражения нервов медиаторами воспаления.
Происходит увеличение чувствительности слизистой.
Повышается тонус мышечного слоя.
Поэтому размер в несколько раз уменьшается.
Этим объясняется малая вместимость органа и частые позывы к мочеиспусканию.
Иногда промежутки времени между ними составляют 10-15 минут, что связано также с раздражением нервов.
Иногда наблюдается недержание мочи.
Позывы настолько сильные, что не контролируются усилием воли пациента.
Многие жалуются на ощущение переполненности пузыря.
Классификация цистита
Классификация цистита предполагает следующие виды заболевания.
Геморрагический. Эта форма проявляется из-за воздействия вирусной инфекции. К примеру, ранее пациент перенес грипп или простуду, симптомы которой усилились. Обычно острая форма геморрагического цистита вызвана аденовирусом. В редких случаях заболевание вызвано грибками и бактериями. Спровоцировать появление геморрагической формы могут такие факторы, как ослабление иммунной системы, несоблюдение правил гигиены, несвоевременное опорожнение мочевого пузыря, наличие новообразований.
При такой форме заболевания боль имеет сильный, режущий характер. Моча может не только содержать кровянистые сгустки, но и быть полностью окрашенной в коричневый или красный цвет из-за большого содержания крови. При этом у урины очень неприятный аромат. Общее состояние больного ухудшается. Если не обратиться в больницу, то на фоне геморрагического цистита развивается анемия железодефицитного типа. Кроме того, есть риск закупоривания путей сгустками крови, что приведет к инфицированию всего организма.
Интерстициальный цистит представляет собой воспалительные процессы неинфекционного характера. Обычно такой недуг появляется у молодых женщин. Причиной развития такой патологии является недостаток гликозаминогликанов в слизистой прослойке. Это приводит к интоксикации органа, а в дальнейшем к воспалению его тканей.
При интерстициальном цистите боли в нижней части живота режущие. Появляются частые позывы к опорожнению мочевого пузыря, особенно ночью. На фоне сбоев в гормональной системе либо из-за неправильного питания заболевание может развиваться быстрее.
Лучевой. Эта патология встречается у женщин, которые прошли облучение, если были обнаружены опухоли. Из-за этого повышается чувствительность стенок органа, возникают изменения в их структуре, нарушения в выделительной системе. Это приводит к проблемам функционирования мочевого пузыря.
Симптомы зависят от типа повреждения. Выделяют 5 форм:
- Сосудистые изменения приводят к тому, что опорожнение мочевого пузыря учащается, причем в урине заметны кровяные сгустки. Чувствуется острая боль.
- Катаральный цистит предполагает выделение крови в больших объемах. Уменьшается вместительность органа. Появляется гипертония и гиперфлексия.
- Лучевые язвы. В сутки появляется до 40 позывов к опорожнению органа. В урине можно обнаружить не только кровь, но и песок, камни.
- Инкрустирующий цистит. Вместе с мочой выходят кровь, камни, песок. Орган сильно уменьшается в объемах, а позывы появляются все чаще. Язвы на слизистых прослойках покрыты солями и фибрином.
- Псевдорак. Появляются признаки ракового недуга, однако при проведении исследования не подтверждается наличие рака.
При таких проблемах не всегда выходит обойтись только консервативным лечением.
Посткоитальный. Отличием такого заболевания является только то, что оно появляется исключительно после полового акта. Если половая активность снижена, то симптомы не проявляются, однако если половая жизнь становится активнее, то появляется такая проблема. Обычно возникает у женщин чаще, чем у мужчин, что связано с особенностями строения мочевыводящей и половой систем.
Цистит при беременности. Воспалительные процессы могут развиваться в любом триместре. Обычно их провоцируют изменения в гормональном балансе, давление матки на мочевой пузырь, нарушение циркуляции крови в области таза.
Какие анализы сдать при буллезном цистите
При цистите нужно сдать мочу на анализ.
В ней выявляются признаки воспаления.
Обнаруживаются лейкоциты, эпителиальные клетки, слизь.
Для исключения или обнаружения ЗППП проводится ПЦР.
С помощью этого метода диагностики выявляется ДНК патогенных микроорганизмов, и таким образом проводится их идентификация.
Выполняется бактериологический посев мочи.
Таким способом можно выделить условно-патогенную флору.
После выявления возбудителя проводится оценка его чувствительности к антибиотикам.
Во многих случаях при буллезном цистите воспалительных изменений в моче нет.
Потому что патология может развиваться как осложнение воспалительных процессов репродуктивных органов.
В этом случае необходима диагностика основного заболевания.
Берутся мазки из цервикального канала.
Выполняется УЗИ органов малого таза.
Подтвердить буллезный цистит можно при помощи цистоскопии.
Внутрь мочевого пузыря вводят камеру.
С её помощью врач может видеть стенку мочевого пузыря.
При буллезном цистите наблюдается её покраснение, отечность, а также формирование пузырей.
Лечение буллезного цистита
Для лечения буллезного цистита назначают антибиотики.
Какие – зависит от выделенной флоры.
В большинстве случаев цистит вызван кишечной палочкой или сапрофитным стафилококком.
Поэтому в лечении заболевания предпочтение отдают фторхинолонам.
Назначается офлоксацин или левофлоксацин.
Пациенту рекомендуют обильное питьё – до 2 литров в день.
На некоторое время приходится отказаться от интимной жизни.
Антибиотики при острой форме заболевания назначают по одной из трех схем:
- прием одной таблетки
- трехдневный курс
- семидневный курс
Длительная антибиотикотерапия нежелательна.
Особенно у женщин.
У них применение антибиотиков в течение 2-4 недель в будущем в 6 раз повышает риск воспалительных заболеваний мочеполовых органов.
Это связано с формированием дисбиоза влагалища.
Оптимальным считается семидневный курс антибиотиков.
Он дает меньше рецидивов, чем одно- и трехдневный.
При лечении фторхинолонами в течение 7 дней эрадикация возбудителя происходит в 98% случаев.
При хроническом буллезном цистите часто назначают инстилляции в мочевой пузырь растворов серебра.
Концентрацию раствора постепенно наращивают.
Если имеет место бактериальный компонент буллезного воспаления, при хронической форме могут назначаться длительные курсы антибиотиков.
Они применяются от 2 до 6 недель, в зависимости от клинической ситуации.
Когда исчезают симптомы?
Симптомы при лечении острой формы цистита исчезают достаточно быстро.
У 30% пациентов они уходят уже в первый день антибиотикотерапии.
У 50% больных через двое суток нет симптомов.
У остальных в случае успешной терапии клинические признаки исчезают в течение 3-5 дней.
Этот процесс можно ускорить.
При цистите назначается симптоматическая терапия.
Применяются нестероидные противовоспалительные средства.
Это ацетилсалициловая кислота, ибупрофен, диклофенак, нимесулид и другие.
Причины рецидива буллезного цистита
Иногда буллезный цистит рецидивирует.
Основные факторы риска рецидива:
- слишком короткий курс антибиотиков
- недостаточные дозы
- мужской пол
- беременность
- возраст более 65 лет
- сахарный диабет
- сохранение симптомов более 7 дней при лечении заболевания
- применение спермицидов в качестве средства контрацепции
- цистит в анамнезе в возрасте до 15 лет
Рецидивы чаще всего случаются в первые три месяца после лечения.
Они происходят у каждого третьего пациента молодого возраста.
После 55 лет частота рецидива после первого эпизода воспаления мочевого пузыря достигает 50%.
Как показывают исследования, большинство случаев рецидива на самом деле представляют собой реинфекцию.
Это повторное заражение тем же или другим возбудителем.
Народные средства в лечении буллезного цистита
Очень часто пациенты прибегают к самолечению.
Они используют народные средства, чтобы избавиться от буллезного цистита.
Применяются в основном травы.
Многие из них уменьшают симптомы заболевания, потому что:
- меняют рН мочи
- уменьшают слизеобразование
- оказывают диуретическое действие
- снимают спазм мочевого пузыря
- уменьшают воспаление
Используются травы как в виде народных средств, так и в составе медицинских препаратов.
Но их есть смысл применять только при хронической форме цистита.
Целью лечения является уменьшение симптомов и предотвращение рецидивов.
При острой форме цистита эффективность каких-либо трав сомнительна.
Некоторые пациенты говорят, что вылечились с помощью того или иного растения.
Но это связано с тем, что при неосложненном цистите заболевание может пройти само по себе, без лечения.
Причем, это происходит в 60% случаев без всяких последствий.
Но у 40% пациентов возникают осложнения, либо происходит хронизация воспалительного процесса.
Поэтому использовать народные средства не рекомендуется.
Или, по крайней мере, их необходимо применять в дополнение к препаратам с подтвержденной клинической эффективностью.