Следы гемоглобина в моче у взрослых мужчин, женщин, а также детей всех возрастных групп — это первый признак патологического состояния кровеносных сосудов, дисфункциональных нарушений в системе кроветворения, болезни почек и других органов выделительной системы.
Появление признаков гемоглобина в урине указывает на внутрисосудистый гемолиз эритроцитов, а также постепенное изменение клеточного состава крови. Это опасный симптом, который может возникнуть в связи с наличием гематологических факторов, а также из-за негативного влияния внешних факторов.
Как и при каких условиях образуется в моче
Следы гемоглобина в моче у мужчин, женщин и детей должны полностью отсутствовать. Появление данного вещества в составе урины именуется гемоглобинурией. В кровеносном русле здоровых людей в среднем разрушается около 10% всех эритроцитов, которые высвобождают свободный гемоглобин.
В связи с этим в плазме крови содержится около 4 мг% этого белкового соединения. Свободный гемоглобин активно взаимодействует с гаптоглобином, образуя прочные биохимические связи. Данное соединение не способно преодолеть почечный фильтр, так как его молекулярная масса составляет от 160 до 320 кДа.
Молекулярный комплекс, состоящий из свободного гемоглобина и гаптоглобина, поступает в ткани печени и селезёнки, где подвергается химическому распаду с образованием конечных метаболитов пигментного обмена.
Если в организме человека эти биохимические процессы протекают стабильно, а почки, печень и селезёнка выполняют свои функции, то в состав мочи молекулы гемоглобина не проникают, так как распадаются на составляющие вещества внутри организма. Гемоглобинурия развивается только в том случае, когда в плазму крови поступает критическое количество свободного гемоглобина (свыше 100 мг%).
Гаптоглобин, который находится в составе кровеносного русла, не способен связать избыточную концентрацию свободного гемоглобина, что влечёт за собой его активную реабсорбцию клетками почек.
Поглощённый гемоглобин накапливается в эпителиальных тканях проксимальных каналов, а затем в процессе химического окисления может преобразовываться в вещества гемосидерин и ферритин. Часть абсорбированного гемоглобина попадает в состав мочи, который в последующем обнаруживается в процессе её лабораторного исследования на биохимические показатели.
Следы гемоглобина в моче у женщин, мужчин и детей появляются после продолжительного или краткосрочного воздействия внешних факторов, либо же являются одним из симптомов болезненного состояния внутренних органов. В таблице ниже подробно описаны условия, наличие которых может привести к образованию свободного гемоглобина в составе урины.
| Факторы, влияющие на появление следов гемоглобина в составе мочи | Описание патологических процессов |
| Ночной гемолиз эритроцитов | В данном случае попадание гемоглобина в урину происходит исключительно в ночное время суток, когда человек спит, а рН его крови находится на более низком уровне. Это патологическое состояние организма обусловлено наличием гематологического заболевания в виде приобретённой анемии, разновидность которой в медицинской практике встречается крайне редко. Массовая гибель эритроцитов происходит приступообразно. За максимально короткий промежуток времени в плазму крови выбрасывается большое количество свободного гемоглобина. Ткани печени и селезёнки не в состоянии обеспечить оперативное связывание и расщепление данного вещества. Подобная гемоглобинурия чаще всего встречается у мужчин и женщин, возраст которых от 20 до 40 лет. Ночной гемолиз эритроцитов связывают с наличием тяжёлой физической нагрузки, хронической инфекцией, интоксикацией организма, последствиями продолжительного приёма железосодержащих препаратов. После устранения негативного влияния внешних и внутренних факторов показатели анализа мочи стабилизируются, а свободный гемоглобин перестаёт насыщать плазму крови. |
| Тяжёлая интоксикация организма | Контакт с химическими или биологическими веществами, передозировка сильнодействующими лекарственными препаратами, которые обладают токсическими свойствами, может привести к массовому гемолизу эритроцитов. В связи с этим происходит резкое изменение клеточного состава крови, гибель красных кровяных телец с выделением свободного гемоглобина. Это опасное состояние организма, требующее применения мер неотложной терапии. |
| Продолжительная статическая нагрузка | Следы гемоглобина в составе мочи могут периодически появляться у абсолютно здоровых людей, которые длительное время находились на ногах, в пешем порядке преодолевали большие расстояния. Подобные симптомы часто встречаются у солдат, отрабатывающих маршевой строй, путешественников, атлетов, которые занимаются спортивной ходьбой или марафонским бегом. В данном случае гемолиз эритроцитов связывают со статическим воздействием на подошвенную часть стопы, последствиями которого является повреждение красных кровяных телец с выделением избыточного количества свободного гемоглобина. Следы белкового соединения не обнаруживаются в составе урины после непродолжительного отдыха и восстановления организма. |
| Негативное влияние холода | После длительного купания в холодной воде или переохлаждения организма в связи с нахождением на открытом воздухе развивается пароксизмальная гемоглобинурия. В крови человека образуется амбоцептор гемолизин, который связывается с эритроцитами, вызывая их преждевременный гемолиз. Опасность патологического процесса заключается в том, что при тяжёлой гипотермии изменения клеточного состава крови могут носить необратимый характер. Поле восстановления нормальной температуры тела у человека исчезают признаки свободного гемоглобина в урине. В среднем это происходит спустя 24-48 ч. |
| Аутоиммунная реакция | Эта причина появления следов гемоглобина в составе мочи встречается очень редко. Условия развития патологического состояния организма обусловлены тем, что клетки иммунной системы расценивают эритроциты в качестве чужеродных и посторонних агентов. Красные кровяные тельца постоянно подвергаются атаке, что в конечном итоге приводит к повышению уровня свободного гемоглобина, обнаружению его следов в моче и развитию тяжёлой формы анемии. |
| Переливание крови | В случае переливания донорской крови, которая имеет несовместимую антигенную структуру, развивается острый гемолиз эритроцитов с высвобождением большого количества гемоглобина. Белковое соединение насыщает состав урины, а симптомы гемоглобинурии сохраняются на протяжении нескольких дней. |
| Заболевания инфекционного генеза | Бактериальные возбудители дифтерии, брюшного тифа, сифилиса, скарлатины вызывают гибель красных кровяных телец и появление избыточного количества свободного гемоглобина. По мере выздоровления больного биохимический состав мочи стабилизируется. |
| Патологии органов мочеполовой системы | Острые воспалительные заболевания тканей почек, мочевого пузыря и уретры могут приводить к разрушению их структуры и появлению язвенных образований. Гемолиз эритроцитов обусловлен локальными выделениями крови и распадом её клеток. После устранения основного заболевания следы свободного гемоглобина в моче исчезают |
Независимо от того, при каких условиях в составе урины появились молекулы гемоглобина, его наличие свидетельствует о болезненном состоянии организма. Человек с подобным симптомом должен пройти комплексное обследование, направленное на обнаружение патологии.
Клинические аспекты
У здорового человека гемоглобина и эритроцитов в моче не обнаруживается.
Кровь в моче может быть обнаружена по наличию эритроцитов (синдром гематурии) или по продуктам распада эритроцитов (синдромы гемоглобинурии, сидеринурии).
Гематурия.
Единичные эритроциты обнаруживаются в моче даже абсолютно здоровых людей. У практически здоровых людей в сутки выделяется до 1 миллиона эритроцитов, что соответствует содержанию в 1 мкл мочи 1 эритроцита.
Микрогема гурия
—
цвет мочи не изменен, эритроциты обнаруживаются при микроскопии осадка мочи ориентировочным методом (более 5 эритроцитов в поле зрения) и более эффективно – количественными методами (более 1000 эритроцитов в 1 мл мочи или более 1 000 000 эритроцитов в сутки).
Макрогематурия
проявляется окраской мочи, цвет мочи в зависимости от количества эритроцитов может быть розовым, красноватым, красным, цветом «мясных помоев». Границей между микро- и макрогематурией считается присутствие в 1 л мочи примерно 0,5 мл крови (около 2500 эритроцитов в 1 мкл мочи).
В соответствии с этиологией гематурию можно разделить на следующие группы:
1. Гематурия, связанная с заболеваниями почек (односторонняя и двухсторонняя) — ренальная гематурия
2. Гематурия из мочевыводящих путей — постренальная форма
3. Гематурия при геморрагических диатезах (преренальная форма)
При всех этих патологических процессах может быть как микро- так и макро-гематурия. Почечная гематурия может быть функциональной, временной, органической.
Функциональная гематурия (обычно микро-гематурия) характерна для раннего детского возраста. Причина этой гематурии – несостоятельность почечного фильтра, его увеличенная проницаемость. Почки грудного ребенка реагируют на малейшее раздражение: удар, неосторожная пальпация поясничной и брюшной области. Функциональная гематурия у взрослых наблюдается при переохлаждении и перегревании, при тяжелой физической нагрузке (спортивная, маршевая) и обычно сочетается с альбуминурией. К функциональной относят ортостатическую гематурию и гематурию при гиперлордозе (искривление позвоночника) у подростков, ведущим симптомом которых является преходящая ортостатическая протеинурия и постоянная протеинурия при лордозе.
Временная гематурия наблюдается при токсикоинфекциях (сепсис, грипп, скарлатина, инфекционный мононуклеоз, свинка, краснуха, бронхопневмония, ангина и др.) и, по-видимому, имеет также функциональный характер.
Некоторые лекарственные препараты обладают потенциальным нефротоксическим эффектом (аминогликозидные антибиотики, аналгетики, циклоспорин А, цитостатические препараты, уротропин, сульфаниламиды). Применение этих препаратов может привести к интерстициальному нефриту (неинфекционному). В большинстве случаев изменения в почках обратимы после прекращения приема лекарств. Однако продолжительное их использование может привести к развитию хронического интерстициального нефрита. Показателем поражения проксимальных канальцев в этом случае служит микрогематурия и тубулярная протеинурия (< 1,5 г белка/день).
Почечная гематурия может быть первично связана с острым гломерулонефритом в тех случаях, когда гломерулы повреждены в такой степени, что пропускают клеточные элементы крови. При остром гломерулонефрите гематурия является основным симптомом в первые дни заболевания. Диффузное поражение клубочков (гломерул) сопровождается макрогематурией, очаговая — микрогематурией, протеинурией и гипертонией. В период выздоровления эритроциты исчезают быстрее нормализации остальных симптомов. «Остаточная гематурия» при остром гломерулонефрите является прямым признаком нестихающего гломерулонефрита. Хронический нефрит и нефроз сопровождаются умеренной гематурией. Гематурия может быть вызвана циркуляторными нарушениями, приводящими к вторичной почечной недостаточности (тромбоз почечных вен, веностаз при сердечной недостаточности или травме, почечные камни, опухоль почек или мочевых путей).
Камни в почках и мочевом пузыре по разным оценкам присутствуют у 1-3 % взрослого населения, то есть можно говорить об этиологическом заболевании. Чаще всего встречаются оксалатные камни (55 %), уратные (25 %) и фосфатные (20 %). Часто наличие мочевых камней сочетается с повышенным содержанием мочевой кислоты в моче. При мочекаменной болезни почечная гематурия наблюдается примерно в 20 % случаев и, как правило, сочетается с лейкоцитурией. Микрогематурия — первый симптом мочекаменной болезни, проявляющийся на фоне болей в области поясницы, является основным тестом для ранней диагностики мочекаменной болезни.
Гематурия наблюдается у трети больных пиелонефритом. Пиелонефрит по клиническим признакам диагностируется у 5-8 % женщин и пожилых мужчин. Обычно диагностическое обследование включает определение бактериурии, лейкоцитурии.
Гематурия всегда должна рассматриваться как указание на возможную опухоль почки, мочевого тракта или мочевого пузыря. Опухоль почки может проявляться болезненной гематурией задолго до того как будет поставлен окончательный диагноз злокачественного новообразования. Поэтому, при обнаружении гематурии неясной этиологии необходимо исключить опухолевый процесс.
Гематурия, не связанная с органическим поражением паренхимы почек, осложняет врожденные и приобретенные коагулопатии (тромбоцитопения или тромбоцитопатия, болезнь Верльгоффа, Рендю-Ослера, гемофилии, дефекты факторов свертывания, тяжелые повреждения печени). Геморрагический диатез, сопровождающийся гематурией, может быть проявлением побочного эффекта антикоагулянтной терапии.
Для дифференциальной диагностики ренальной гематурии от постренальной (из мочевыводящих путей) можно применить 3-х стаканную пробу: преобладание крови в первой и в третьей порциях мочи свидетельствует о поражении мочевого пузыря или уретры.
При односторонней изолированной гематурии можно думать о раке почки, туберкулезе почки, тромбозе почечных вен. При двухсторонней почечной гематурии можно предположить наличие гипокоагуляции, рекомендуется провести исследование на содержание в крови мочевой кислоты, иммуноглобулинов, циркулирующих иммунных комплексов, СЗ и С4 компонентов комплемента, криоглобулинов, НВS-антигена и других маркеров гепатита, антистрептококковых антител.
При сочетании гематурии с лихорадкой и другими системными проявлениями заболеваний необходимо провести бактериологическое исследование мочи и крови, исследование крови на LЕ-клетки и антинуклеолярный фактор.
Болевая гематурия, возникающая после почечной колики, характерна для мочекаменной болезни, инфаркта почки. Болевая гематурия, сопровождающаяся сгустками крови, наблюдается при опухолях мочевой системы. Гематурия в сочетании с остро развившейся гипертонией заставляет думать об остром нефротическом синдроме.
Гемоглобинурия
Возможны два источника гемоглобина в моче — эритроциты, попавшие в мочу и гемолизированные в ней, или гемоглобин плазмы, прошедший через почечный фильтр (при высоком его уровне в плазме крови). Присутствие свободного гемоглобина в моче при гематурии явление обычное, так как моча не является физиологической средой для эритроцитов, и в ней они достаточно быстро разрушаются. Как быстро это произойдет — зависит от нескольких факторов, главными из которых является осмотическая устойчивость эритроцитов и длительность пребывания клеточных элементов в моче. С другой стороны, нет прямой зависимости между скоростью и степенью гемолиза от осмоляльности мочи, ее рН, концентрации хлористого натрия, аскорбиновой кислоты или белка. Чем быстрее развивается диагностическая техника, тем больше методы химической диагностики заменяют микроскопический метод.
Истинная гемоглобинурия обусловлена внутрисосудистым гемолизом. В этом случае гемоглобин появляется в моче после того как насыщаются гаптоглобин-связывающая способность плазмы и тубулярная реабсорбция гемоглобина. В обычных условиях это происходит при концентрации свободного гемоглобина в сыворотке примерно 60 мкмоль/л (1г/л) и выше. Гемоглобинурия наблюдается при токсикоинфекциях, химическом токсикозе, при повреждении эритроцитов фенилгидразином, анилиновыми красителями и/или сульфаниламидами и сочетается с тяжелой гемолитической анемией. Наряду с гемоглобином в моче может присутствовать миоглобин, который примерно также влияет на результаты теста на мочевых полосках как гемоглобин. Миоглобинурия выявляется при уровне миоглобина в сыворотке 9-12 мкмоль/л (150-200 мг/л) и выше. Гемоглобин и миоглобин могут появляться в свободном виде после тяжелых повреждений мышечной ткани (краш-синдром). Появление гемоглобина наблюдается при переливании группонесовместимой крови и как осложнение тяжелых родов. Иногда гемоглобин в моче можно обнаружить после физической нагрузки (так называемая, маршевая гемоглобинурия). Существуют и другие формы пароксизмальной гемоглобинурии, при которых небольшое закисление плазмы во время сна может вызвать гемолиз.
При истинной гемоглобинурии в осадке мочи отсутствуют эритроциты, при гемолизе эритроцитов непосредственно в моче растворенный гемоглобин сочетается с еще сохранившимися клетками.
Обнаружение гематурии или гемоглобинурии может быть важным клиническим симптомом серьезного заболевания и требует дальнейших клинических исследований, направленных на выявление причин.
В таблице № 1 представлены показания для обследования с помощью диагностических тест-полосок для определения эритроцитов и гемоглобина в моче (Урибел, Уриполиан, Альбуфан, Пентафан, Урискан, Комбур-Тест и др.):
Таблица № 1
Массовое обследование
| Диагностика | Мониторинг | |
| беременные | гломерулонефрит | беременность |
| спортсмены | нефросклероз | болезни почек |
| дети школьного возраста | нефроз | мочекаменная болезнь |
| новорожденные | пиелонефрит цистит | трансплантация |
| госпитализированные | урогенитальный туберкулез | диабет |
| больные, относящиеся к «линии первого контакта» | мочекаменная болезнь | гипертония |
| пожилые люди | синдром Фанкони | системная красная волчанка |
| эклампсия | травмы почек и мочевого тракта | |
| опухоли | поликистоз почек | |
| гемолитическая анемия | эклампсия | |
| диабет | ||
| гипертония | ||
| трансфузионные реакции при переливании крови | ||
| повреждения мышц | ||
| токсические и гипоксические повреждения или дегенеративные изменения в гломерулярных капиллярах | ||
| тубулярная атрофия почек | ||
| почечно-каменная болезнь | ||
| застойная почка при правожелудочковой недостаточности сердца | ||
| тубулярный некроз |
Гемоглобинурию необходимо отдифференцировать от других возможных причин окраски мочи, таких как алкаптонурия, меланинурия, порфирия, введение лекарственных средств типа пиразолона, амидопирина или феназопиридина, слабительных фенолового ряда, либо употребление в пищу продуктов, способных придать красный оттенок моче (свекла).
Алкаптонурия
—
наследственное заболевание, с мочой выделяется гомогентизиновая кислота, вызывающая потемнение мочи ребенка при стоянии на воздухе, подщелачивании или подогревании. Гомогентизиновая кислота выделяется с мочой при С-гипоавитаминозе. Для обнаружения гомогентизиновой кислоты необходимо к 0,5 мл мочи прилить 3-4 капли 10 % раствора едкого натра. Если через 1-2 мин развивается сине-фиолетовое окрашивание — реакция положительная. При отсутствии в моче гомогентизиновой кислоты моча остается бесцветной.
Меланинурия
наблюдается у больных меланомой. При метастазах в печень выделяется большое количество бесцветного меланогена, который в выделенной моче окисляется до меланина. Прибавление к такой моче треххлористого железа, бромной воды, бихромата калия, разбавленной серной кислоты вызывает черно-коричневое окрашивание.
Ни алкаптонурия ни меланинурия не дают положительной окраски диагностических зон на кровь и гемоглобин тест-полосок «Уригем»
Принцип теста
Тест основан на псевдопероксидазном эффекте гемоглобина, который катализирует окисление хромогена стабилизированной органической гидроперекисью.
Чувствительность и специфичность
На данный момент времени реакционные зоны любых производителей тест-полосок на свободный гемоглобин обладают очень высокой чувствительностью. Как показали контрольные микроскопические исследования мочи, тест не реагирует на нормальный физиологический уровень гемоглобина и эритроцитов. Слабоположительная реакция появляется в присутствии гемоглобина даже в концентрации, эквивалентной примерно 3-5 эритроцитам в 1 мкл мочи. 5-10 эритроцитов в 1 мкл мочи проявляются крошечными светло-зелеными точками или пятнышками на реакционной зоне. Тест менее чувствительна к интактным эритроцитам. Поэтому всегда при положительных результатах теста необходимо его повторить один или несколько раз и направить пациента на дальнейшее детальное обследование.
Реакционная зона тестов примерно также реагирует на присутствие миоглобина, как и гемоглобина.
Миоглобин — мышечный пигмент, почечный порог миоглобина 9-12 мкмоль/л (150-200 мг/л). Миоглобинурии делят на травматические и нетравматические (таблица № 2). По химическому строению миоглобин близок к гемоглобину, поэтому химические исследования на гемоглобин дают положительную реакцию на миоглобин.
Таблица № 2
| Миоглобинурии травматические | Миоглобинурии нетравматические |
| Обширные травмы мышечной ткани (синдром давления, краш-синдром) | Тромбоз сосудов мышц |
| Удар электрическим током | Конвульсии |
| Миозит | |
| Атрофия мышц | |
| Отравление СО | |
| Параксизмальная миоглобинурия | |
| Эпидемическая миоглобинурия | |
| Инфаркт миокарда |
Дифференциальную диагностику проводят с помощью качественной пробы: в 5 мл мочи растворяют 2,8 г кристаллического сульфата аммония, фильтруют через бумажный фильтр. Если в моче присутствует миоглобин, то окраска фильтрата красно-коричневого цвета, если в моче был гемоглобин — окраска соответствует цвету обычной мочи, так как сульфат аммония осаждает 80 % гемоглобина.
Тест значительно менее чувствителен к лейкоцитам, он только указывает на их присутствие в моче слабоположительной реакцией, если более 50-100 лейкоцитов находятся в 1 мкл мочи.
Положительная реакция теста может появляться в присутствии пероксидаз бактерий; в пробах, значительно загрязненных бактериями или грибами, тест может дать ложно-положительный результат.
Влияние побочных Факторов
На чувствительность теста влияет удельный вес мочи и присутствие различных ингибиторов физиологического и лекарственного происхождения (главным образом аскорбиновая и гентизиновая кислоты). В пробе мочи с низким удельным весом и с низкой концентрацией ингибиторов чувствительность теста может быть увеличена на один квадрат цветовой шкалы. В пробах с высоким удельным весом в присутствии большого количества ингибиторов, наоборот, чувствительность может быть снижена на один квадрат цветовой шкалы. На результаты определения крови и гемоглобина в моче не влияют ни значение рН, ни присутствие нитритов.
Оценка теста
Положительный результат теста выражается в изменении цвета реакционной зоны тест-полоски. В присутствии свободного гемоглобина (гемоглобинурия или гемолиз присутствовавших первично эритроцитов) вся сенсорная зона окрашивается в более или менее гомогенный зеленый цвет. Неизмененные (целые) эритроциты (микрогематурия) проявляются интенсивно окрашенными зелеными точками или пятнышками на неокрашенной реагентной зоне или равномерной зеленой окраской всей зоны (макрогематурия). Окраска оценивается полуколичественно сравнением с цветовой шкалой. Если цвет реагентной зоны оказывается промежуточным между двумя квадратами шкалы, то результат определяется по наиболее близкой цветовой зоне шкалы или средним значением.
Цветовая шкала для определения эритроцитов (1-ая шкала) и свободного гемоглобина (2-ая шкала).
Симптомы
Следы гемоглобина в моче у женщин, мужчин и детей обнаруживаются по результатам исследования составляющих компонентов урины.
Признаки патологии проявляются следующим образом:
- частые позывы к мочеиспусканию;
- приступы спазмирующей боли в поясничном отделе позвоночника со стороны расположения почек;
- моча приобретает насыщенный темно-бурый оттенок;
- снижение физической активности;
- быстрая утомляемость;
- головокружение и чувство нехватки воздуха (возникает при тяжёлой форме гемоглобинурии, которая привела к развитию хронической анемии);
- головная боль;
- снижение артериального давления;
- бледность кожных покровов;
- сонливость.
Большинство пациентов, в моче которых обнаруживают следы гемоглобина, не всегда испытывают весь перечень указанных симптомов. Присутствие этого белкового вещества может быть диагностировано абсолютно случайно по результатам планового обследования.
Особенно, если в организме человека имеются хронические очаги бактериальной инфекции, он интенсивно занимается спортом, ежедневно контактирует с химическими веществами токсической этиологии, либо же принимает лекарственные препараты с гемолитическими свойствами.
Характеристика форм гемоглобинурии
Пароксизмальная ночная гемоглобинурия
Отличительной особенностью пароксизмальной ночной гемоглобинурии (болезни Маркиафавы-Микели) служат приступы внутрисосудистого гемолиза (гемолитические кризы), развивающиеся преимущественно в ночное время. Заболевание регистрируется с частотой 1:500000. Гемолитические кризы могут провоцироваться переохлаждением, инфекцией, вакцинацией, гемотрансфузиями, физическими нагрузками, хирургическими вмешательствами.
Пароксизмы гемолиза эритроцитов сопровождаются лихорадочным состоянием, артралгиями, сонливостью, болями за грудиной, в животе и пояснице. Признаком нарастающей железодефицитной анемии служат общая слабость, желтушность кожных покровов и слизистых оболочек. Характерно увеличение печени и селезенки. Выделение мочи темного цвета отмечается только у четверти пациентов с пароксизмальной ночной гемоглобинурией.
Наиболее опасными проявлениями пароксизмальной ночной гемоглобинурии служат тромбозы брыжеечных сосудов, сосудов почек, периферических сосудов. Тромбоз печеночных вен сопровождается резким увеличением размеров печени, прогрессирующим асцитом, варикозным расширением вен пищевода. Постоянная гемосидеринурия часто приводит к возникновению канальцевого нефрита; на высоте гемолитического криза может развиться острая почечная недостаточность.
Пароксизмальная ночная гемоглобинурия нередко развивается у пациентов с апластической анемией, предлейкозом или острым миелоидным лейкозом, поэтому требует проведения полного гематологического обследования больного.
Утренняя гематурия обнаруживается в моче у пациентов с пароксизмальной ночной гемоглобинурией
Маршевая гемоглобинурия
Симптоматика маршевой гемоглобинурии обычно более стертая и развивается постепенно. Озноб и повышение температуры нехарактерны. Отмечается слабость, которая также может быть следствием общего физического утомления от марш-броска. Вместе с тем, патогномоничным признаком данной формы гемоглобинурии является темная окраска мочи. После прекращения маршевой нагрузки самочувствие нормализуется, моча светлеет.
Замечено, что практически у всех лиц, столкнувшихся с маршевой гемоглобинурией, имеется выраженный поясничный лордоз. Самостоятельного клинического значения данная форма гемоглобинурии не имеет.
Холодовая пароксизмальная гемоглобинурия
Редкая форма гемолитической анемии — пароксизмальная холодовая гемоглобинурия протекает приступообразно. Пароксизмы холодовой гемоглобинурии обычно провоцируются переохлаждением и сопровождаются гипертермией (иногда до 40°С), потрясающими ознобами, тошнотой и рвотой, абдоминальными болями. Выявляется гепато- и спленомегалия, желтоватый цвет кожи и склер, характерная окраска мочи.
Пароксизмальная холодовая гемоглобинурия, вызванная острыми вирусными инфекциями, обычно разрешается вместе с основным заболеванием. При сифилисе и малярии заболевание может длиться годами.
Показания к исследованию
Следы гемоглобина в моче у женщин, мужчин и детей могут быть обнаружены только в условиях биохимической лаборатории.
Лечащий врач назначает пациенту сдачу анализа урины на наличие молекул этого белкового вещества, если присутствуют признаки следующих патологий:
- воспалительные процессы в органах мочеполовой системы, развитие которых сопровождается гнойными и сукровичными выделениями;
- тяжёлые ожоги кожной поверхности с поражением более 30% тела;
- интоксикация организма, вызванная продолжительным воздействием ядовитых веществ химической или биологической природы происхождения;
- заражение скарлатиной, дифтерией, брюшным тифом, малярией, сифилисом;
- отторжение донорской крови;
- период реабилитации после перенесённого хирургического вмешательства (исключается фактор открытия внутреннего кровотечения);
- прободная язва;
- тяжёлые травмы почек, печени и селезёнки;
- длительное переохлаждение организма;
- все виды анемии.
Исследование мочи на наличие следов гемоглобина проводится в процессе диагностики пациента, во время прохождения терапевтического курса, а также спустя 1-2 недели по итогам выздоровления. Например, заражение стрептококковой инфекцией требует повторной сдачи урины спустя 10 суток после исчезновения симптомов болезни.
Подготовка и проведение анализа
Для того, чтобы результаты общего анализа мочи были максимально достоверными, перед сдачей урины рекомендуется соблюсти следующие правила подготовки:
- вечером накануне сдачи мочи не употреблять овощи и фрукты, натуральные пигменты которых могут изменять цветовой оттенок урины (морковь, клюква, столовая свёкла);
- за 24 ч до посещения лаборатории отказаться от приёма лекарственных препаратов с диуретическими свойствами;
- за 3 дня до анализа не употреблять спиртные напитки;
- за 12 ч до обследования не принимать пищу с повышенным содержанием острых специй, наличие которых может приводить к раздражению слизистой оболочки органов мочевыделительной системы;
- за 5 дней до диагностики прекратить приём медикаментов, побочные эффекты которых могут приводить к гемолизу эритроцитов.
Это основные правила подготовки к сдаче анализа мочи на признаки следов гемоглобина. В остальном же человек должен вести привычный образ жизни, чтобы результаты анализа мочи были объективными.
Пошаговый процесс сдачи анализа на обнаружение следов гемоглобина выглядит следующим образом:
- После пробуждения ото сна необходимо выполнить тщательную гигиену половых органов, используя мыло, тёплую воду и чистое сухое полотенце.
- Взять стерильный контейнер для сбора мочи, приобрести который можно непосредственно в лаборатории или аптеке.
- Небольшое количество утренней мочи спустить в унитаз, чтобы выполнилось очищение уретры, а затем наполнить уриной баночку для анализов.
- Закрыть контейнер крышкой, а затем в течение 1 ч доставить биологический материал для лабораторного исследования.
В среднем потребуется не менее 50 мл мочи. Это минимальное количество урины, необходимое для проведения данного вида анализа.
Женщинам рекомендуется воздержаться от сдачи мочи в период менструации, а также спустя 2 дня после завершения месячных. Это необходимо для того, чтобы минимизировать риск попадания капель крови в состав урины. Их наличие приведёт к получению искажённых результатов.
Расшифровка результатов
Расшифровкой результатов обследования должен заниматься лечащий врач, который проводит первичный осмотр пациента, а затем назначил сдачу мочи. У человека, который не имеет проблем со здоровьем, в составе урины не должны присутствовать признаки гемоглобина.
Наличие даже небольшого количества этого вещества свидетельствует о болезненном состоянии организма.
Когда необходимо обратиться к врачу
Обращение к врачу-терапевту должно состояться в первые 24 ч после того, как человек обнаружил у себя следующие симптомы, указывающие на поступление гемоглобина в состав урины:
- приобретение мочой бурого или красного цвета;
- головокружение и упадок сил;
- быстрая физическая утомляемость;
- бледность;
- чувство нехватки воздуха;
- сонливость;
- головная боль;
- продолжительное падение артериального давления;
- учащённое сердцебиение;
- тошнота;
- потеря аппетита;
- частые позывы к мочеиспусканию.
Появление молекул гемоглобина в составе мочи — это всего лишь один из симптомов основного заболевания, устранение которого обеспечит стабилизацию биохимических процессов в организме.
Как привести в норму
Для того, чтобы привести в норму показатели биохимического состава мочи, а также предотвратить дальнейший выброс свободного гемоглобина, необходимо устранить причину внутрисосудистого гемолиза эритроцитов.
Гемоглобинурия, вызванная воздействием холода или тяжёлыми физическими нагрузками, не требует применения медикаментозных средств терапии. Использование лекарственных препаратов целесообразно только в случае интоксикационного распада эритроцитов или приобретённой анемии.
Лекарственные препараты
С целью нормализации показателей свободного гемоглобина могут быть использованы следующие средства медикаментозной терапии:
- Троксерутин — это ангиопротекторное средство, которое укрепляет стенки вен и капилляров, предупреждает повреждение сосудов и гемолиз эритроцитов (назначается к приёму по 1 капсуле 2-3 раза в день на протяжении 1 недели, а средняя стоимость медикамента составляет 165 руб.);
- Активное железо — это органический препарат, который восполняет физиологическую потерю гемоглобина, пока предпринимаются меры по устранению причин, провоцирующих гемоглобинурию (медикамент принимают в одно то же время по 1 таблетке в сутки вместе с пищей, а его стоимость составляет 105 руб. за упаковку);
- Активит железо с лактоферином — это препарат, который восполняет дефицит железа, а также стабилизирует уровень гемоглобина в крови, нормализует метаболические процессы (принимается по 1 таблетке в сутки, а средняя цена препарата составляет 550 руб. за 20 табл);
- Детралекс — это лекарственное средство, которое стабилизирует состояние капилляров, предупреждает повреждение сосудов и гемолиз эритроцитов (назначается к приёму по 1 таблетке в сутки, а стоимость медикамента составляет 230 руб. за блистер из 10 табл.).
Вышеперечисленные препараты позволяют предотвратить дальнейший распад эритроцитов, поддерживают тонус стенок кровеносных сосудов, стабилизируют уровень гемоглобина. Без устранения основных причин, изменяющих биохимический состав крови и мочи, применение данных медикаментов не окажет продолжительного лечебного эффекта.
Народные методы
Средства народной медицины не способны повлиять на стабилизацию показателей свободного гемоглобина. Поэтому их применение не целесообразно.
Прочие методы
В случае необходимости проведения неотложных мер терапии со стабилизацией клеточного состава крови используют метод гематологической трансфузии. Больному проводят переливание донорских компонентов крови с насыщением организма дополнительным количеством эритроцитов.
Лечебная процедура выполняется в условиях стационарного отделения больницы. Гематологическая трансфузия показана к применению пациентам, у которых произошёл массовый гемолиз эритроцитов с критической потерей гемоглобина и риском наступления летального исхода.
Лечение гемоглобинурии
Лечебная тактика при различных формах гемоглобинурии определяется гематологом. Маршевая и пароксизмальная холодовая гемоглобинурия обычно разрешаются без специального вмешательства. В случае развития хронической аутоиммунной холодовой гемоглобинурии назначаются глюкокортикоиды и иммунодепрессанты (циклофосфамид, азатиоприн).
Терапия пароксизмальной ночной гемоглобинурии в основном симптоматическая: трансфузии эритроцитов, введение непрямых антикоагулянтов, прием препаратов железа. При гипоплазии красного костного мозга назначаются глюкокортикостероиды (преднизолон), анаболические препараты (метандиенон) или андрогены, антитимоцитарный иммуноглобулин. При выраженном гиперспленизме может быть оправдана спленэктомия. При отсутствии эффекта от других методов лечения пароксизмальной ночной гемоглобинурии решается вопрос о пересадке костного мозга, от совместимого по HLA-системе донора.
С целью предотвращения развития гемоглобинурии рекомендуется избегать провоцирующих факторов: отравлений, интоксикаций, инфекционной заболеваемости, чрезмерных физических нагрузок, травм и пр.
Возможные осложнения
Пациенты со следами гемоглобина в составе мочи должны проходить тщательное обследование с дальнейшим лечением основного заболевания.
Отсутствие квалифицированной терапии способно привести к развитию следующих осложнений:
- стремительная потеря веса;
- снижение трудоспособности;
- эректильные дисфункции у мужчин;
- нарушение пищеварительной функции;
- развитие гемолитической анемии;
- функциональные нарушения в работе почек;
- тромбозы магистральных сосудов;
- лёгочная гипертензия;
- костномозговая недостаточность;
- апластическая анемия;
- кислородное голодание тканей внутренних органов, вызванное постоянным дефицитом гемоглобина;
- прогрессирующий гемолиз эритроцитов с радикальным изменением клеточного состава крови;
- наступление летального исхода спровоцированного тромбозом сосудов, нарушением функций почек и тяжёлой формой анемии.
Следы гемоглобина в составе мочи у женщин, мужчин и детей определяются путём биохимического исследования урины. Появление молекул этого белкового соединения свидетельствует о нарушении в работе органов кроветворной системы, почек, тканей печени и селезёнки, воздействии особо опасных токсических веществ, тяжёлых физических нагрузок или длительного переохлаждения организма.
Следы гемоглобина в моче появляются в связи с массовой гибелью эритроцитов, расщепление которых приводит к выбросу в плазму крови избыточного количества этого белкового соединения. Отсутствие своевременного обследования и квалифицированной терапии приводит к развитию большого количества осложнений, влияющих на работоспособность внутренних органов.
Общий анализ мочи (c микроскопией мочевого осадка)
Что такое общий анализ мочи ?
Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка. Данное исследование позволяет оценить функцию почек и других внутренних органов, а также выявить воспалительный процесс в мочевых путях. Вместе с общим клиническим анализом крови результаты этого исследования способны довольно много рассказать о процессах, происходящих в организме человека и, главное — указать направление дальнейшего диагностического поиска.
Физико-химические характеристики мочи:
- цвет;
- прозрачность;
- удельный вес (относительная плотность);
- рН (кислотность);
- белок;
- глюкоза;
- билирубин;
- уробилиноген;
- кетоновые тела;
- нитриты;
- гемоглобин.
Микроскопия мочевого осадка (исследование делается при патологии в общем анализе мочи или по требованию заказчика).
Показания к назначению анализа:
- заболевания мочевыделительной системы;
- подозрения на сахарный диабет;
- оценка токсического состояния организма;
- оценка течения заболевания;
- контроль развития осложнений и эффективности проводимого лечения;
- лицам, перенесшим стрептококковую инфекцию (ангина, скарлатина) рекомендуется сдать анализ мочи через 1-2 недели после выздоровления.
Цвет
Нормальная моча имеет соломенно-желтый цвет разной интенсивности. Цвет мочи у здоровых людей определяется присутствием веществ, образующихся из пигментов крови (уробилин, урохромы, гематопорфирин и др). Цвет мочи меняется в зависимости от ее относительной плотности, суточного объема и присутствия различных красящих компонентов, поступающих в организм человека с пищей, лекарственными препаратами, витаминами. В норме, чем интенсивней желтый цвет мочи, тем выше ее относительная плотность и наоборот. Концентрированная моча имеет более яркий цвет. Однако нормальный цвет мочи еще не свидетельствует, что это моча здорового человека.
Прозрачность
Нормальная свежевыпущенная моча прозрачна. Небольшое облако мути может появляться и в нормальной моче за счет эпителиальных клеток и слизи. Выраженное помутнение мочи может быть вызвано присутствием в ней эритроцитов, лейкоцитов, жира, эпителия, бактерий, значительного количества различных солей (уратов, фосфатов, оксалатов). Причины помутнения мочи выясняются при микроскопии осадка и с помощью химического анализа.
Удельный вес (относительная плотность)
Измерение удельного веса мочи — это простой тест, позволяющий судить о способности почек концентрировать мочу и разводить мочу. Снижение концентрационной способности почек происходит одновременно со снижением других почечных функций. Для нормально функционирующих почек характерны широкие колебания удельного веса мочи в течение суток, что связано с периодическим приемом пищи, воды и потерей жидкости организмом (потоотделение, дыхание).
Белок
Белок в норме в моче отсутствует или есть небольшие его следы, так как молекулы белка имеют большие размеры молекул, которые не в состоянии пройти через мембрану почечных клубочков.
Появление в моче белка протеинурия (proteinuria) может быть:
- физиологическая (ортостатическая, переохлаждение, после повышенной физической нагрузки);
- клубочковая (гломерулонефрит, действие инфекционных и аллергических факторов, гипертоническая болезнь, декомпенсация сердечной деятельности);
- канальцевая (амилоидоз, острый канальцевый некроз, интерстициальный нефрит, синдром Фанкони);
- преренальная (миеломная болезнь, некроз мышечной ткани, гемолиз эритроцитов);
- постренальная (при циститах, уретритах, кольпитах).
Глюкоза
В норме сахар в моче отсутствует, так как вся глюкоза у после фильтрации через мембрану клубочков почек полностью всасывается обратно в проксимальных канальцах.
Появление глюкозы в крови глюкозурия (glucosuria) может быть:
- физиологическая (при стрессах, приеме повышенных количеств углеводов у людей пожилого возраста);
- внепочечная (сахарный диабет, панкреатит, диффузные поражения печени, рак поджелудочной железы, гипертиреоз, болезнь Иценко-Кушинга, феохромоцитома, гипертиреоз, акромегалия, черепно-мозговые травмы, инсульты, отравление оксидом углерода, морфием, хлороформом);
- ренальная (почечный диабет, хронические нефриты, острая почечная недостаточность, беременность, отравление фосфором, некоторыми лекарственными препаратами).
Глюкоза — вещество с высоким почечным порогом выделения. Почечный порог выделения это концентрация вещества в крови, превышение которой ведет к прекращению его реабсорбции в канальцах. При концентрации глюкозы в крови более 8,8-9,9 ммоль/л сахар появляется в моче.
Уробилиноген
Уробилиногеновые тела (I-уробилиноген, d-уробилиноген, третий уробилиноген, стеркобилиноген) являются производными билирубина и являются нормальными продуктами катаболизма, которые в физиологических условиях образуются с определенной скоростью, постоянно экскретируются с калом и в небольших количествах с мочой. Нормальная моча содержит следы уробилиногена. Уровень его резко возрастает при гемолитической желтухе (внутрисосудистом разрушении эритроцитов), а также при токсических и воспалительных поражениях печени, кишечных заболеваниях (энтериты, запоры). При подпеченочной (механической) желтухе, когда наблюдается полная закупорка желчного протока, уробилиноген в моче отсутствует.
Кетоновые тела
К кетоновым телам относятся ацетон, ацетоуксусная и бета-оксимаслянная кислоты. У здорового человека с мочой выделяется в сутки 20-30 мг кетонов. Увеличение выделения кетонов с мочой кетонурия (ketonuria) появляется при нарушении углеводного, жирового или белкового обменов.
Нитриты
Нитриты в нормальной моче отсутствуют. В моче они образуются из нитратов пищевого происхождения (при употреблении растительной пищи) под влиянием бактерий, если моча не менее 4 ч находилась в мочевом пузыре. Обнаружение нитритов в моче (положительный результат теста) говорит об инфицировании мочевого тракта. Однако отрицательный результат не всегда исключает бактериурию. Инфицирование мочевого тракта варьирует в разных популяциях, зависит от возраста и пола. Повышенному риску асимптоматических инфекций мочевого тракта и хронического пиелонефрита при прочих равных условиях больше подвержены следующие категории людей:
- девушки и женщины;
- пожилые люди (старше 70 лет);
- мужчины с аденомой простаты;
- больные диабетом;
- больные подагрой;
- больные после урологических операций или инструментальных процедур на мочевом тракте.
Бактериурия
Ложноположительные реакции (бактериальная контаминация пробы при взятии и хранении; при приеме феназопиридина).
Гемоглобин
В норме отсутствует. Гемоглобинурия – это результат внутрисосудистого, внутрипочечного, мочевого гемолиза эритроцитов с выходом гемоглобина, или повреждения и некроза мышц, сопровождающегося повышением уровня миоглобина в плазме. Гемоглобинурия характеризуется выделением мочи красного или темно-бурого (черного) цвета, дизурией, нередко болями в пояснице. Гемоглобинурию необходимо отличать от гематурии, алкаптонурии, меланинурии, порфирии. При гемоглобинурии эритроциты в осадке мочи отсутствуют, выявляется анемия с ретикулоцитозом и повышение уровня непрямого билирубина в сыворотке крови.
Микроскопии мочевого осадка
В мочевом осадке различают организованный осадок (клеточные элементы, цилиндры, слизь, бактерии, дрожжевые грибки) и неорганизованный (кристаллические элементы).
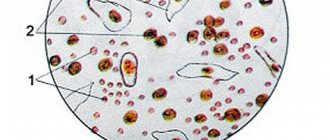
Эритроциты
С мочой выделяется 2 млн. эритроцитов в сутки, что при исследовании осадка мочи составляет в норме менее 3 эритроцитов в поле зрения для женщин, и 1 эритроцит в поле зрения для мужчин. Всё, что выше — это гематурия.
Выделяют:
- макрогематурию (когда цвет мочи изменён);
- микрогематурию (когда цвет мочи не изменён, а эритроциты обнаруживаются только под микроскопом).
В мочевом осадке эритроциты могут быть неизменённые (содержащие гемоглобин) и изменённые (лишённые гемоглобина, выщелоченные). Появление в моче выщелоченных эритроцитов имеет большое диагностическое значение, т.к. они чаще всего имеют почечное происхождение и встречаются при гломерулонефритах, туберкулёзе и других заболеваниях почек. Свежие неизменённые эритроциты более характеры для поражения мочевыводящих путей (мочекаменная болезнь, цистит, уретрит).
Лейкоциты
Лейкоциты в моче здорового человека содержатся в небольшом количестве (у мужчин 0–3, у женщин и детей 0–6 лейкоцитов в поле зрения). Увеличение числа лейкоцитов в моче (лейкоцитурия) свидетельствует о воспалительных процессах в почках (пиелонефрит) или мочевыводящих путях (цистит, уретрит). Для установления источника лейкоцитурии применяется трёхстаканная проба: преобладание лейкоцитов в первой порции указывает на уретрит или простатит, в третьей — на цистит, равномерное распределение лейкоцитов во всех порциях с большой вероятностью может свидетельствовать о поражении почек.
Возможна так называемая стерильная лейкоцитурия. Это наличие лейкоцитурии при отсутствии бактериурии и дизурии (при обострении хронического гломерулонефрита, загрязнения при сборе мочи, состояние после лечение антибиотиками, опухоли мочевого пузыря, туберкулёз почек, интерстициальный анальгетический нефрит).
Уретральный синдром. Это учащенное, болезненное мочеиспускание и лейкоцитурия в отсутствие бактериурии. Встречается преимущественно у женщин. В 30-40% случаев у женщин с симптомами инфекции мочевых путей не удаётся выявить бактериурию. Причины отрицательного результата в том, что истинным возбудителем данного состояния, как правило, являются анаэробные бактерии, уреаплазма, хламидии, гонококк, вирусы. А все они требуют посева на специальные среды.
Эпителиальные клетки
В мочевом осадке практически всегда встречаются клетки эпителия. В норме их не больше 10 штук в поле зрения.
Эпителиальные клетки имеют различное происхождение:
- клетки многослойного плоского ороговевающего эпителия (смывается ночной мочой с наружных половых органов);
- клетки многослойного плоского неороговевающего эпителия (из дистального отдела мужской и женской уретры и влагалища, большого диагностического значения не имеет);
- клетки переходного эпителия (выстилают слизистую оболочку мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы);
- клетки почечного (тубулярного) эпителия (выстилают почечные канальцы).
Цилиндры
Цилиндр — это белок, свернувшийся в просвете почечных канальцев и включающий в состав своего матрикса любое содержимое просвета канальцев. Цилиндры принимают форму самих канальцев (слепок цилиндрической формы). В моче здорового человека за сутки могут быть обнаружены единичные цилиндры в поле зрения микроскопа. В норме в общем анализе мочи цилиндров нет. Появление цилиндров (цилиндрурия) является симптомом поражения почек. Вид цилиндров особого диагностического значения не имеет.
Бактерии
В норме моча в мочевом пузыре стерильна. При мочеиспускании в неё попадают микробы из нижнего отдела уретры, но их количество не > 10 000 в 1 мл. Под бактериурией понимается выявление более, чем одной бактерии в поле зрения (качественный метод), что предполагает рост колоний в культуре, превышающий 100 000 бактерий в 1 мл (количественный метод).
Понятно, что посев мочи — золотой стандарт диагностики инфекций мочевыводящей системы. Наличие в моче бактерий при отсутствии жалоб расценивается как бессимптомная бактериурия. Подобное состояние часто встречается при органических изменениях мочевых путей; у женщин, ведущих беспорядочную половую жизнь, у пожилых людей. Бессимптомная бактериурия повышает риск инфекции мочевых путей, особенно при беременности (инфекция развивается в 40% случаев).
Выявление бактерий в анализе мочи говорит об инфекционном поражении органов мочевыделительной системы (пиелонефрит, уретрит, цистит и т.д.). Определить вид бактерий можно только с помощью бактериологического исследования.
Дрожжевые грибки
Обнаружение дрожжей рода Кандида свидетельствует о кандидамикозе, возникающего чаще всего в результате нерациональной антибиотикотерапии, приеме иммуносупрессоров, цитостатиков.
Определение вида грибка возможно только при бактериологическом исследовании.
Слизь
Слизь выделяется эпителием слизистых оболочек. В норме отсутствует или присутствует в моче в незначительном количестве. При воспалительных процессах в нижних отделах мочевыводящих путей содержание слизи в моче повышается. Увеличенное количество слизи в моче может говорить о нарушении правил правильной подготовки к взятию пробы мочи.
Кристаллы (неорганизованный осадок)
Моча — это раствор различных солей, которые могут при стоянии мочи выпадать в осадок (образовывать кристаллы). Образованию кристаллов способствует низкая температура. Наличие тех или иных кристаллов солей в мочевом осадке указывает на изменение реакции в кислую или щелочную сторону. Избыточное содержание солей в моче способствует образованию конкрементов и развитию мочекаменной болезни. В тоже время диагностическое значение присутствия в моче кристаллов солей обычно невелико.