Лазерная дисцилия — это процедура, которая нацелена на лечение вторичной катаракты после хирургического вмешательства, связанного с вживлением искусственного хрусталика. Какие у нее показания и есть ли противопоказания к ее проведению — подробности в нашей статье.
В этой статье
- Причины возникновения вторичной катаракты
- Риски проявления помутнения задней капсулы хрусталика
- Признаки возникновения вторичной аномалии
- Устранение помутнения задней капсулы хрусталика при вторичной катаракте
- Лазерная дисцизия задней капсулы при вторичной катаракте — особенности
- Кому назначается дисцизия и кому она противопоказана?
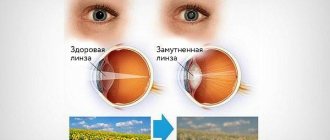
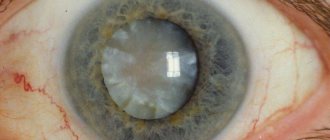
Такое отклонение, как помутнение задней капсулы хрусталика глазного яблока приводит к значительному ухудшению остроты зрения. В современной офтальмологии при удалении катаракты специалисты оставляют капсулу, в которую и происходит вживление искусственного хрусталика. Важно понимать, что вторичная катаракта начинает прогрессировать не на вживленном хрусталике, а именно на оставшейся капсуле. Аномалия очень распространена у пациентов в постоперабельный период, по статистике она возникает примерно у 40% пациентов спустя 2-5 лет после проведения операции.
Сегодня для устранения заболевания производится именно лазерный метод корепраксии задней капсулы хрусталика — формирования нового зрачкового отверстия. Это довольно быстрая, при этом высокоэффективная и малотравматичная процедура.
Причины возникновения вторичной катаракты
Исследования ученых пока не позволяют установить точных причин, которые способствуют проявлению данного заболевания. В процессе развития помутнения задней капсулы хрусталика происходит активное разрастание эпителия, которое локализуется на ее поверхности. В связи с этим происходит помутнение зрения, пациент плохо различает предметы, будто смотрит через загрязненные контактные линзы или очки.
Эти процессы совершенно не связаны с ошибкой врача во время операции. Появление вторичной катаракты связано именно с реагированием организма на клеточном уровне, когда эпителий превращается в функционально неполноценные волокна, неправильной формы, теряющие свою прозрачность. Также помутнение может быть вызвано фиброзом капсулы.
Особенности лазерного метода лечения
Во время оперирования, специалист прожигает нужное пространство для попадания света в капсуле хрусталика, что и восстановит зрение. Амбулаторное и быстрое лечение вторичной катаракты лазером также является огромным плюсом, ведь это позволяет не терять время и сильно не отвлекаться от привычного времяпровождения. Отзывы об этом как раз-таки свидетельствуют правду:
Виктория, 59 лет: «Всем привет! Начну с главного! За счет безболезненности вмешательства лазерной дисцизии при заболевании, процедура абсолютно не требует анестезии – чему я была очень рада. Сам аппарат обеспечивает полную безопасность и избирательность в воздействии, что убирает вероятность травмирования. По истечении 30 минут, я уже видела очень хорошо, и никаких неприятных симптомов не наблюдала. Спасибо этой чудесной технологии».
Что касается стоимости, то цена на проведение оперирования может варьироваться в зависимости от престижности клиники и места проведения. Так, цена в клинике Федорова достигает рублей, а вот цена, к примеру, в таких больших городах как Москва или Санкт-Петербург может быть такой.
Какой лазер используется для операции?
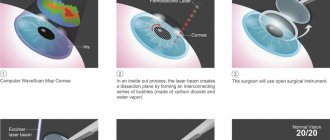
Фемтолазерное лечение катаракты осуществляется с лазерной системой LensX производства компании Alcon (USA). Лазер разработан для проведения высокотехнологичных операций в офтальмохирургии, оснащен 3D монитором и оптическим когерентным томографом с возможностью адаптации аппарата под зрительную систему каждого пациента. Приставка «фемто» означает способность к генерации сверхкоротких импульсов. Во время операции врач полностью контролирует глубину и интенсивность воздействия лазерного луча.
Лечение катаракты с фемтосопровожденим – беспрецедентное по своей безопасности и эффективности вмешательство, получившее заслуженное признание у мировых светил офтальмологии. Методика успешно используется в 50 странах мира, клинические исследования доказали эффективность лазерного воздействия при оценке немедленных и долгосрочных результатов фемтосопровождения в лечении катаракты.
Риски проявления помутнения задней капсулы хрусталика
Специалисты определяют несколько факторов, которые могут влиять на прогрессирование вторичной патологии зрительных органов. Среди них:
- Возрастная категория, к которой относится человек. Так, установлено, что у детей после лазерной операции аномалия возникает гораздо чаще, чем у взрослых. Это объясняется более высоким уровнем регенерации тканей, что вызывает клеточную миграцию эпителия. Именно эти процессы вызывают деление в капсуле, оставшейся после удаления первичной катаракты.
- Форма интраокулярной линзы (ИОЛ). Как показывает практика, квадратная форма такой линзы уживается в организме пациента гораздо быстрее, что значительно снижает риски поражения капсулы.
- Материал, из которого изготовлена ИОЛ. Офтальмологи подчеркивают, что, если интраокулярная линза произведена из материала с высоким процентом содержания акрила и вживлена в заднюю капсулу хрусталика, вторичная катаракта возникает гораздо реже. Силиконовые же ИОЛ наоборот взывают патологию довольно часто.
- Сахарный диабет и ряд сопутствующих зрительных заболеваний.
Возможные осложнения
Несмотря на легкость и отсутствие раневых каналов в структуре глаза, осложнения возможны даже после лазерной коррекции вторичной катаракты. Среди осложнений выделяют:
- повреждение линзы, появление черных мушек перед глазами без снижения остроты зрения;
- кистевидный отек сетчатки (возможно при раннем проведении вторичной коррекции);
- отслоение сетчатки;
- увеличение внутриглазного давления.
Риски развития негативных последствий крайне малы.
Профессиональный подход и многолетний опыт сотрудников клиники на Черной Речке позволяет многим пациентам вернуться к прежней жизни. Элементарная процедура сегодня доступна каждому. Об отделении офтальмологии медицинского центра ОкоДент можно узнать на сайте
Признаки возникновения вторичной аномалии
После окончания лазерной операции по замене хрусталика определить наличие повторного развития заболевания невозможно. Временной период начальной стадии развития помутнения задней капсулы при вторичной катаракте может составить от 2 до 10 лет. Только после этого промежутка могут появиться явные признаки глазной болезни и потеря предметного зрения. Так, клиническая картина патологии значительно изменяется в зависимости от области деформации хрусталика, если это происходит в его периферии, ухудшения зрения может не наблюдаться вовсе.
Помутнение задней капсулы хрусталика с возникновением вторичной катаракты, чаще всего, обнаруживается при плановом осмотре у лечащего врача-офтальмолога. Если было установлено стойкое ухудшение зрения, даже при условии, что оно было восстановлено во время лазерной операции, назначается лечение. Также к ряду проявлений относится наличие пелены, ореолы и засветы при плохом освещении, двоение рассматриваемых предметов, искажение цветовосприятия, развитие миопии (близорукости). Помутнение задней поверхности хрусталика может появиться как на одном зрительном органе, так и на обоих.
Главные признаки катаракты
- ухудшение зрения;
- ослепительный блеск вокруг предметов;
- ощущение мелькания перед глазами штрихов, полосок и пятен;
- затруднение при чтении и шитье.
Кроме того, по мере развития данного заболевания цвет зрачка окрашивается в белый цвет, вместо чёрного.
Как правило, появление катаракты связывают с возрастными изменениями, однако существует и врождённая катаракта. Также причиной развития болезни может послужить наличие следующих эндокринных расстройств: сахарный диабет, нарушение обмена веществ, авитаминоз и др. Не стоит «обделять» вниманием наследственную предрасположенность, травмы глаза, некоторые глазные заболевания и неблагоприятную экологическую обстановку.
Согласно мнению специалистов, катаракта может появляться в результате приёма некоторых лекарств, особенно гормональных препаратов, которые на сегодняшний день назначаются для лечения большинства заболеваний (например, артритов и астмы).
Показания к лазерной дисцизии
Вторичная катаракта – осложнение операции по удалению хрусталика с заменой его на интраокулярную линзу – одна из главных причин для проведения такого вмешательства. Оценивается степень изменений, субъективные показатели снижения остроты зрения, стадия прогрессирования процесса.
Лечение катаракты таким способом также применяется в других случаях:
- особые случаи помутнения хрусталика – фибринозная, пленчатая формы заболевания;
- развитие вторичного помутнения капсулы хрусталика вследствие других операций;
- наличие тенденции к развитию фибротических изменений и замене функциональной ткани органа зрения соединительнотканными структурами.
Если речь идет о детях, то в младшем возрасте существуют такие дополнительные показания для назначения лазерной дисцизии вторичной катаракты:
- развитие косоглазия;
- формирование патологических новообразований в зрачковой зоне;
- препятствия для нормального прохождения лучей света по оптическим средам органа зрения;
- нарушение фиксации взгляда.
Цены на ИОЛ, имплантируемые при операции
| Наименование интраокулярной линзы | Страна производства | Цена ИОЛ (руб., 1 шт.) | |
| MZ60BD Cилко | США | 5 000 | |
| Hydro-Sense Aspheric Rumex Ltd | Великобритания | 9 000 | |
| Acrysof Multi-Piece Alcon | США | 19 500 | |
| Acrysof Natural Alcon | США | 19 500 | |
| Acrysof IQ Alcon | США | 22 000 | |
| ZEISS CT ASPHINA 509 M | Германия | 23 500 | |
| Acrysof ReSTOR Alcon | США | 48 000 | |
| Acrysof SND1T5 Restor Toric Alcon | США | 70 000 | |
| ZEISS АT LISA 809 M | Германия | 51 000 | |
Более подробно о ценах на хирургию катаракты и искусственные хрусталики Вы можете уточнить у администраторов нашего офтальмологического центра по телефонам указанным на сайте.
Устранение помутнения задней капсулы хрусталика при вторичной катаракте
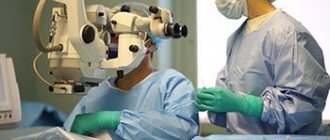
Лечение патологии аномалии происходит при помощи капсулотомии — освобождении центральной оптической зоны зрительной системы от помутнения, что позволяет световым лучам проникать внутрь глаза и повышать остроту зрения. Реже такая процедура проводится механически с помощью специальных хирургических инструментов, чаще лазерным методом. Это связано с тем, что последняя процедура практически нетравматичная и очень быстрая, она длится несколько минут.
В том время как, хирургическое вмешательство подразумевает иссечение/рассечение помутневшей пленки. Чаще всего, диаметр отверстия составляет 3 мм. Минусы операбельного метода в том, что в последствии могут возникать инфекционное заражение глаз, отек роговичной оболочки, грыжа при нарушении целостности мембраны.
Этапы проведения лазерной операции
Техника проведения лазерного хирургического вмешательства очень проста.
- Сначала пациенту в глаза закапывают анестезию.
- После этого хирург делает микроразрез.
- Затем в этот разрез вставляют специальный наконечник, от которого и поступает ультразвук. При помощи этого приспособления хрусталик выводится из глаза. На его место ставят искусственную линзу. Она очень гибкая и попадает в сложенном состоянии, а уже на месте хрусталика самостоятельно разворачивается и фиксируется.
- После проделанной операции хирург герметизирует сам микроразрез без швов.
И все — зрение восстановлено!
Ознакомьтесь с видео анимацией о лазерной терапии:
Противопоказания
- рубцовые или отечные изменения в роговице, создающие препятствие лучу лазера;
- декомпенсированная глаукома;
- повышенная васкуляризация (обилие кровеносных сосудов) зрачковой мембраны;
- инфекционно-воспалительный процесс в глазу (является противопоказанием к любым, не только лазерным вмешательствам).
В некоторых сложных случаях, когда необходима комбинированная коррекция, приходится идти на определенный риск даже при наличии относительных противопоказаний, поскольку в этих случаях лазерная дисцизия все равно оказывается более эффективной и безопасной по сравнению с хирургическим вмешательством.
Относительными противопоказаниями считают: слишком короткий (менее полугода) период после операции, наличие существенных остаточных масс вследствие удаления хрусталика, изначально повышенное внутриглазное давление, отек сетчатки и некоторые другие клинические обстоятельства, заставляющие с особой тщательностью взвесить все «за» и «против».
Преимущества метода
Факоэмульсификация с применением фемтолазера обеспечивает:
- Особо высокий уровень точности на всех этапах операции. Параметры лазерного воздействия рассчитываются вплоть до микрона, риск ошибок практически исключен;
- Миниинвазивное щадящее воздействие. Применение фемтолазера сокращает время воздействия ультразвука, что особенно актуально в случаях, когда существует вероятность отека роговицы после операции;
- Быстрое восстановление после операции. Созданные лазером микродоступы затягиваются естественным путем в короткие сроки, так как роговица не разрезается механическим инструментарием.
- Максимальное качество зрения. Имплантация искусственного хрусталика осуществляется после тщательного подбора характеристик интраокулярной линзы, обеспечивающей полное устранение зрительной дисфункции.
- Предсказуемый долгосрочный результат. Автоматизация сложнейших микрохирургических манипуляций позволяет спрогнозировать эффект операции с высочайшей точностью.
- Минимальный риск возникновения послеоперационного астигматизма и иных нежелательных явлений.
Лечение катаракты с фемтолазерным сопровождением – находка для тех пациентов, которые имеют определенные противопоказания к оперативному лечению традиционным методом (например, истончение или дистрофия роговицы, слишком малая плотность эндотелия и т.д.).
Лазерная дисцизия задней капсулы при вторичной катаракте — особенности
Устранение помутнения с задней капсулы хрусталика производится при помощи лазерных лучей. Этому методу характерна высочайшая степень надежности, которая достигается точной фокусировкой и малыми затратами энергии лучей в среднем в 1 мДж/импульс. Такая процедура с вмешательством лазерным прибором получила наименование дисцизия (очищение) задней капсулы.
В процессе такой процедуры путем прожигания в задней поверхности капсулы специалист делает отверстие, через которое и удаляет помутнение. Операция длится всего несколько минут, а при ее успешном исходе пациенту нет необходимости находиться в больнице больше 1-2 часов. В процессе пациент не будет испытывать боли и иных дискомфортных ощущений, предварительно специалист подвергает его местному наркозу.
Лазерная дисцизия задней капсулы хрусталика вторичной катаракты подразумевает следующие этапы:
- Офтальмолог наносит на роговичную поверхность зрительных органов специальные капли, расширяющие зрачки, а также препятствующие повышению глазного давления;
- Осуществляется несколько выстрелов лазерными лучами, что вызывает появление прозрачного окна в капсуле хрусталика, вторичная катаракта устраняется.
После проведения процедуры пациенту не накладываются повязки. Период реабилитации проходит довольно быстро (в среднем один месяц) и безболезненно. В это время человеку необходимо проходить несколько плановых осмотров, следовать указаниям офтальмолога и использовать назначенные гормональные капли. Исследования показывают, что при соблюдении всех рекомендаций риск повторного осложнения очень мал, он составляет всего 2%.
Ход операции
Прежде всего, необходимо обеспечить максимально возможный и беспрепятственный оптический доступ. С этой целью перед операцией закапывают расширяющие зрачок капли — это могут быть растворы тропикамида, ирифрина, мидриацила в соответствующих концентрациях. Если есть основания опасаться, что после процедуры резко возрастет внутриглазное давление, профилактически назначается также антиглаукоматозный препарат.
Сама операция производится «одним днем», госпитализация не требуется, пациент самостоятельно покидает клинику уже через 1,5-2,5 часа после операции, если не обнаружатся какие-либо осложнения (статистика свидетельствует о том, что такая вероятность крайне низка, причем почти всегда осложнения обнаруживаются в первые же часы или, максимум, дни). Процедура очень короткая, безболезненная — в большинстве случаев не требуется даже местная анестезия, не говоря уже о швах или повязках. На ближайший послеоперационный период назначают капли для предотвращения воспалений. Контрольный визит к офтальмологу через неделю после операции является обязательным, через месяц — желательным. Повторная лазерная дисцизия назначается редко: как правило, терапевтический успех достигается однократной процедурой.
Обратившись в офтальмологический Вы получаете гарантии индивидуального подхода и высококвалифицированной медицинской помощи в диагностике и лечении вторичной катаракты. Доверяйте зрение профессионалам!
Разница между ультразвуковым и лазерным удалением катаракты
Все операции, направленные на устранение «плёнки», сводятся к дроблению и извлечению пораженного хрусталика с последующей установкой имплантатов, в роли которых выступают интраокулярные линзы. Использование лазера в данной области позволило повысить степень эффективности операции и свести к минимуму риск развития осложнений.
Выполненный разрез в роговой оболочке затягивается сам, поэтому наложение швов не требуется. Пациент может вернуться домой спустя несколько часов после хирургического вмешательства.
Разрез роговицы
Манипуляция осуществляется с помощью алмазного ножа, он обеспечивает максимальную точность и аккуратность надреза. Фемтосекундный аппарат создает «выемку» идеальной формы. Разрез обязательно должен быть ровным, растянутый или кривой не сохранит герметичность и стабильность. В этом случае повышается риск развития осложнений.
Формирование капсулорексиса
Хрусталик размещен в специальной капсуле, которую поддерживают многочисленные связки. Чтобы достать содержимое требуется надрезать «упаковку». С помощью хирургического инструмента доктор выполняет в капсуле небольшое отверстие круглой формы. Лазер проводит подобную процедуру в несколько раз быстрее и точнее, что позволяет добиться идеальной центровки.
Разрез должен иметь круглую форму, чтобы сила натяжения распределилась равномерно по всей поверхности и капсула не порвалась. Вручную провести подобную филигранную работу практически нереально, отверстие получается рваным, поэтому сила натяжения в меридианах не равномерна.
| Это грозит в будущем разрывом капсулы и соответственно, очередными проблемами со зрением. Лазер помогает сделать ровный разрез, который исключает риск развития осложнений. |
Разрушение хрусталика
При факоэмульсификации доктор вводит в поврежденное око наконечник инструмента и дробит хрусталик с помощью ультразвука. Лазер создает в толще помутневшей массы вспышки энергии, разрезающие структуру на микроскопические кубики. Их высасывают из полости с помощью наконечника. В запущенных ситуациях врач может одновременно применять лазер и ультразвук, однако задает меньшую мощность, чтобы не нанести вред прочим структурам ока.
Снижение силы аппаратов поможет сохранить в неприкосновенности эндотелиальные клетки роговицы и избежать ожога глаз. Вернуться к оглавлению
Причины развития патологии
Однозначного ответа на этот вопрос исследователи пока дать не могут. Эпителиальные клетки задней капсулы начинают активно разрастаться. При этом они принимают неправильную форму, больше напоминающую волокна, и теряют присущую им прозрачность. Пациент начинает видеть окружающие его предметы как бы через загрязнённые или помутневшие стёкла очков.
Вторичная катаракта не является следствием врачебной ошибки. В некоторых случаях развитие патологии спровоцировано фиброзом капсулы хрусталика, которая остается в глазу после удаления катаракты.