В результате нарушения кровоснабжения развивается ишемическая нейропатия зрительного нерва. Патология считается вторичной и возникает на фоне заболеваний сердечно-сосудистой, нервной или эндокринной системы. Симптомы проявляются активно, у пациента резко снижается зрение. Опасности подвергаются представители мужского пола после 40 лет. Чтобы подтвердить диагноз, необходимо детально изучить состояние зрительных нервов, поэтому назначается ряд инструментальных диагностических процедур. Лечение предусматривает использование консервативных методов и физиотерапию.
Из-за стремительного развития и особенностей патогенеза, ишемическую нейропатию зрительного нерва часто называют инфарктом диска. Такое состояние требует срочной госпитализации.
Этиология и патогенез
Если нарушается местное кровоснабжение, нервные ткани глаз не получают необходимых веществ для полноценного функционирования. В результате развивается атрофия зрительного нерва, в конечном счете такой процесс является причиной развития слепоты. Ишемия появляется из-за дисфункции гемодинамики. Спровоцировать такой процесс способны следующие факторы:
- сосудистые заболевания (атеросклероз, гипертония, болезнь Хортона, тромбоз);
- сахарный диабет;
- неврит;
- обильные кровотечения;
- стрессы и частые нервные перегрузки.
В большинстве случаев патология поражает только один зрительный орган.
Патология глазного нерва чаще бывает односторонней, только в 30% случаев наблюдается ишемия обоих глаз. Для заболевания характерна последовательность, когда симптомы недуга через некоторое время переходят с одного глаза на второй. Такой процесс наблюдается у трети пациентов, но спрогнозировать это сложно. Заболевание на втором органе может проявиться через несколько дней или на протяжении 10 лет.
Глазной ишемический синдром
Из-за наличия тесных анатомо-физиологических церебро-офтальмических взаимоотношений клиника сосудистой патологии глаза при цереброваскулярных поражениях может быть представлена разнообразными расстройствами, с общим ишемическим симптомокомплексом, обозначаемый в клинической офтальмологии термином «глазной ишемический синдром» (ГИС).
ГИС — это совокупность симптомов ишемического поражения оболочек глазного яблока и зрительного нерва, при котором медикаментозное лечение остается пока малоэффективным, а хирургические вмешательства, направленные на улучшение глазного кровотока, не получили пока должного применения, хотя их клиническая значимость не вызывает сомнений.
Ведущей причиной ГИС, прежде всего, называют атеросклеротические поражения внутренней сонной артерии (ВСА), в то же время не исключается участие в его развитии нарушений гемодинамики других магистральных сосудов головы и шеи, а также сердечно-сосудистой патологии. Помимо стенозирующей патологии ВСА патофизиологические механизмы ГИС могут быть связаны с подъемом общего АД, приводящего к срыву процессов ауторегуляции в системе мозгового и глазного кровотока; с синдромом позвоночной артерии, усиливающим наклонность к вазоспастическим реакциям; кардиоваскулярной патологии, усугубляющей тяжесть гемореологических нарушений в микроциркуляторном русле мозга и глаза.
В последние годы регистрируется неуклонный рост ГИС, обусловленный широким распространением системного атеросклероза, артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), шейного остеохондроза, что приводит к увеличению частоты клинических проявлений и вариации течения ГИС.
Для офтальмолога крайне важно знать симптомы и причины возникновений ГИС, чтобы при участии других специалистов (невролога, терапевта, ангиохирурга) своевременно диагностировать данное заболевание, что особенно важно для выбора оптимальной лечебной тактики и улучшения зрительного прогноза. Вместе с тем, многие вопросы клинических проявлений и ранней диагностики ГИС по-прежнему остаются еще недостаточно изученными, что сказывается на качестве оказания медицинской помощи данной тяжелой категории пациентов.
Клиническая картина
Независимо от степени стеноза ВСА, характерным для пациентов с ГИС является снижение скоростных показателей тока крови во ВСА, что сочетается с увеличением RI, который нарастает с вырастанием степени стеноза.
Известно, что помимо стенозирующих процессов на почве атеросклероза во ВСА предпосылки для возникновения ГИС могут формировать и другие сосудистые заболевания организма. К их числу относят артериальную гипертензию (АГ), при которой происходят изменения цитоархитектоники кровеносного русла в различных органах, в том числе и головного мозга. При АГ уменьшается просвет сосудов, возрастает сосудистое сопротивление вследствие гипертрофии стенок сосудов, наступает окклюзия части артериол, возникает локальная ишемия и гипоксия.
Среди неврологических заболеваний, сопровождающиеся церебро- и офтальмоваскулярными нарушениями важное место отводят шейному остеохондрозу. Характерными для данной патологии являются спазмы сосудов мелкого калибра в системе ВСА на фоне симпатикотонии, в том числе ГА и ЦАС, за счет патологического влияния симпатического каротидного сплетения.
Вероятность развития ГИС увеличивается при фоновой сосудистой патологии, наряду с нарушением гемодинамики ВСА, определяется поражение в сосудистых системах организма, опосредованно влияющих на кровоток головного мозга и глаза, в том числе посредством: артерио-артериальных эмболий атеросклерозным материалом, источником которого может быть сердце; гемореологических микрооклюзий вследствие гиперкоагуляции крови и дефицита противосвертывающих факторов, характерных для АГ; гиперирритация симпатических образований при шейном остеохондрозе, которые играют важную роль в регуляции всей системы кровообращения, прежде всего на уровне микроциркуляции.
В течении ГИС различают 2 типа: острый и первично-хронический. Как при острых, так и хронических глазных симптомах ишемия органа зрения локализуется на стороне поражения сосуда. Однако от типа течения ГИС зависят клинические особенности зрительных расстройств, выбор оптимальной лечебной тактики и визуальный прогноз.
Среди проявлений как острого, так и первично-хронического типа течения преобладают ИНОП, преимущественно односторонняя передняя (28,3±1,1%) при остром типе течения ГИС, и двусторонняя задняя (50,0±2,7%) ― при первично-хроническом типе (p<0,05). Также при первично-хроническом ГИС диагностируются клинические признаки ХИР, которая, как правило, наблюдается при степенях стеноза ВСА от 60% и более.
При этом клиническими особенностями пациентов с хронической ишемической ретинопатией (ХИР) является: преимущественно односторонний характер поражения, длительно высокая МКОЗ, ноющие ишемические боли за глазным яблоком, отсутствие жалоб на сужение полей зрения, Офтальмоскопическая картина характеризовалась в виде: расширения венул, сужения артериол, точечных интраретинальных геморрагий от экватора до крайней периферии, зон неперфузии сетчатки. ФАГ глазного дна у пациентов с ХИР подтверждает появление на средней и крайней периферии глазного дна зон гипофлюоресценции, ретинальных геморрагий, микроаневризм, позднее начало хориоидальной фазы от 20 до 24 сек. (при норме 7-15 сек.).
По сравнению с пациентами с ХИР, у лиц с ИНОП жалобы отличаются, и характеризуются двусторонним поражением, концентрическим сужением полей зрения, снижение МКОЗ. На глазном дне определяется значительное сужение артериол перипапиллярной области, сетчатки, и в динамике заболевания появляется частичной атрофии зрительного нерва.
Возможные симптомы
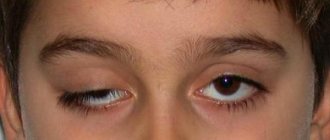
Признаки зависят от локализации и масштаба процесса. На первых стадиях проявляется частичное или ограниченное поражение, затем болезнь переходит в тотальную форму. Если процесс развивается в интрабульбарном отделе, наблюдается передняя ишемическая нейропатия. Это нарушение циркуляции крови острой формы, локализующееся в головке. Главным признаком является отек органа, при этом возникают следующие симптомы:
- стремительное снижение остроты зрения;
- квадратное выпадение из поля зрения;
- головная боль тупого характера;
- расширенные сосуды сетчатки;
- следы точечного кровоизлияния.
Человек полностью слепнет при тотальной форме патологии.
Острая форма недуга держится на протяжении месяца, затем отек исчезает. Это значит начинается атрофия нервных волокон. Если отечность развивается в интраорбитальном отделе диагностируется задняя ишемическая нейропатия. При этом поврежденный нерв находится сразу за глазным яблоком. Симптоматика практически идентична переднему типу, но наблюдаются некоторые изменения в глазном дне. Опасность представляет тотальная форма, когда повреждаются все отделы и развивается оптическая нейропатия. Такой процесс приводит к безвозвратной слепоте. Ишемическая нейрооптикопатия наблюдается редко, но практически не поддается лечению.
Для ишемии характерно стремительное развитие, иногда пациент помнит точное время, когда у него начало снижаться зрение. Но первые стадии проходят абсолютно бессимптомно.
Причины
Передняя ишемическая нейропатия выражается в нарушении кровотока в задних ресничных артериях и вследствие этого развивается ишемия ретинального, хориоидального и склерального слоев ДЗН. Задняя ишемическая нейропатия возникает в процессе расстройства кровообращения в задних отделах зрительного нерва и стенозам сонных и позвоночных артерий.
Заболевание обусловлено разными поражениями и связанными с ними нарушениями, поражающими изменениями в сосудистом русле, нарушении микроциркуляции. Развивается нейропатия на фоне общих сосудистых заболеваний: атеросклероз, гипертоническая болезнь, височный гигантоклеточный артериит, узелковый периартериит, облитерирующий артериит, сахарный диабет, дископатия шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоз магистральных сосудов.
В индивидуальных случаях болезнь может проявляться вследствие серьёзной кровопотери при желудочно-кишечных кровотечениях, хирургических вмешательствах, травмах, анемии, артериальной гипотонии, после наркоза, гемодиализа, болезнях крови.
Диагностика
Исследование проводится комплексно, кроме офтальмологического осмотра, необходима консультация невролога, эндокринолога, гематолога и ревматолога. Диагностика предусматривает полный комплекс процедур, которые позволяют определить первичную причину. Сначала офтальмолог проводит осмотр глазного дна на присутствие следов отека. Обязательно осуществляется проверка обоих глаз, и акцент делается на изучение состояния сетчаток. Затем назначается ряд дополнительных процедур:
Электроретинограмма в такой ситуации носит вспомогательный характер.
- тест на определение остроты зрения;
- рентгенография головы;
- ангиография сосудистой схемы;
- электроретинограмма;
- МРТ и КТ черепной коробки;
- каогулограмма.
Во время диагностики проводятся исследования, чтобы исключить ретробульбарный неврит. Это заболевание представляет собой образования в орбитальном отделе ЦНС. Симптоматика недугов похожая, кроме того, активные проявления начинаются уже на запущенных стадиях процесса. Патология является очень опасной для жизни и требует срочного оперативного вмешательства.
Лечение недуга
Очень важно вовремя установить диагноз. Лечение ишемической нейропатии требует срочности, длительное нарушение циркуляции провоцирует стремительное развитие недуга и резкое отмирание нейронов. Сначала требуется неотложная помощь, для замедления процесса пациенту вводят «Эуфиллин» внутривенно и дают таблетку «Нитроглицерина». Пациента обязательно помещают в стационар, затем определяется схема лечения. В нее входят такие компоненты:
- кортикостероидные препараты для снижения отечности тканей;
- средства для нормализации показателей АД;
- препараты для улучшения свертываемости крови;
- сосудорасширяющие лекарства;
- мочегонные средства;
- ноотропные препараты.
Витамины группы В в инъекционной форме поддержат ослабленный иммунитет больного.
Полный комплекс медикаментов резко снижает уровень иммунной защиты. В качестве поддерживающих средств назначаются витамины С, В, Е в форме инъекций или таблеток. Пациент находится в стационарном режиме под бдительным наблюдением врачей. Когда воспалительный процесс остановлен, назначаются физиотерапевтические процедуры для улучшения состояния зрительного нерва, такие как:
- лазерное просвечивание;
- электростимуляция;
- магнитотерапия.
Профилактика и прогнозы
Ишемическая нейропатия развивается на фоне сердечно-сосудистых и других заболеваний. Поэтому в качестве профилактики стоит обращать внимание на своевременную терапию основных недугов. Очень важно следить за уровнем холестерина в крови, держать его в норме поможет правильное питание. Для больных с хроническими формами болезней необходимо регулярно наблюдаться у офтальмолога.
Для пациентов, которые ранее перенесли ишемическую нейропатию на одном глазу, необходимо встать на учет к врачу и регулярно проходить профилактический осмотр. Практически у всех больных наблюдается повторный недуг, но на втором глазу. Поэтому требуется осмотр правого и левого органа комплексно. Прогноз такого недуга неблагоприятен: атрофия всегда приводит к снижению остроты зрения различной степени. А несвоевременное лечение вообще вызывает слепоту.
Ишемическая болезнь почек (ишемия почек, ишемическая нефропатия, сосудистая нефропатия)
Основные признаки, позволяющие заподозрить ишемическую нефропатию:
- терминальная почечная недостаточность, развившаяся у лиц, не имевших клинических проявлений поражения почек (протеинурия минимальная или отсутствует, скудный мочевой синдром);
- возраст более 60 лет;
- наличие генерализованного атеросклероза;
- частое развитие артериальной гипертонии.
В настоящее время доказано, что ишемическая нефропатия достаточно широко распространена, хотя часто остается не диагностированной.
У больных пожилого и старческого возраста ишемическая нефропатия является одной из ведущих причин нарушения функции почек. Среди больных с терминальной почечной недостаточностью в возрасте старше 50 лет ишемическая нефропатия составляет 15%.
Общепризнанной утвержденной современной классификации ишемических болезней почек в настоящее время не существует. Чаще ишемическую нефропатию классифицируют по 2 критериям:
- скорости прогрессирования почечной недостаточности, выделяя острую (быстропрогрессирующую) и хроническую;
- локализации поражения почечных артерий (артерии почек крупного, среднего и мелкого калибра).
В качестве наиболее частой причины ишемической болезни почек признается атеросклероз, что дало основание выделять отдельно атеросклеротическую форму ишемической болезни почек.
Ишемическая нефропатия: три формы течения болезни
Атеросклеротический процесс, повреждающий почечные артерии, чаше всего затрагивает артерии большого калибра. Поражение почечных артерий может быть полным и частичным.
Что же происходит? При практически полном поражении артерий развивается острая почечная недостаточность с фактическим прекращением кровоснабжения почек. Если же сосуды поражены не полностью, то кровоснабжение почек частично восстанавливается и ишемическая нефропатия прогрессирует не так быстро.
Различают три основных варианта течения ишемической нефропатии:
- острая почечная недостаточность;
- быстропрогрессирующая почечная недостаточность;
- торпидная (вялотекущая) хроническая почечная недостаточность.
Острая почечная недостаточность вызывается внезапным нарушением проходимости сосудов почек и обеднением почечного кровотока. Об этом процессе свидетельствуют следующие признаки — острый подъем артериального давления, лейкоцитоз, лихорадка, интенсивная боль в области почек или спине. Течение острой почечной недостаточности, как правило, малосимптомное.
Закупорка сосудов кристаллами холестерина — основная причина развития быстропрогрессирующей почечной недостаточности при ишемической нефропатии. В патологический процесс, кроме почек, вовлекаются кожа, нервная система, желудочно-кишечный тракт. Признаками, помогающими распознать этот вид почечной недостаточности, являются — быстрый подъем креатинина крови, повышение артериального давления, боль, тошнота, рвота, желудочно-кишечные кровотечения, некроз пальцев стоп, узловатая эритема и другие. Закупорка сосудов кристаллами холестерина подтверждается обнаружением кристаллов в частицах кожи, мышц, многих внутренних органов, — в первую очередь, почек, а также в печени, поджелудочной железе и других органах.
Торпидная (вялотекущая) почечная недостаточность — самый распространенный клинический вариант ишемической нефропатии. Как правило, эта клиническая форма диагностируется лишь при проведении специальных функциональных исследований сосудов (при артериографических исследованиях, использовании дуплексной ультрасонографии и т.д.) или при аутопсии. Вместе с тем важно помнить, что реальность сосудистого поражения почек высока у больных пожилого возраста при выявлении у них генерализованного атеросклероза.