Клиника и симптоматика
Признаки острого бурсита пятки трудно не заметить: возникают следующие симптомы:
- Бурсит пяточного сустава – это, прежде всего, боль, которая сильнее выражена при нагрузке, и слабее – в покое, особенно при асептических формах, а при гнойном процессе невозможно не то чтобы долго ходить, а вообще, нельзя даже наступить на пятку;
- Подпяточный бурсит может сопровождаться выраженным покраснением кожи;
- Появляется локальное чувство жара, обычно в области пяточной кости, а при поражении ахиллова сухожилия – и выше;
- При бурсите возникает припухлость, отек мягких тканей. Пятку невозможно вынуть из обуви, и тем более – вставить ее обратно, особенно в конце дня;
- Возникает нарушение функции: бурсит на пятке приводит к ограничению подвижности в голеностопном суставе.
Не пропустите: Лечение деформирующего артроза стопы
При развитии нагноения бурсит на пятке начинает течь тяжелее: возникают боли в покое и ночью, повышается температура тела, возникает недомогание. Как диагностировать бурсит на пятке?
О принципах диагностики
Уже на первичном приеме врач может поставить предварительный диагноз по классическим симптомам воспаления.
Для уточнения диагноза проводятся следующие действия:
- провести рентгенографию стопы в двух проекциях для исключения переломов, деструктивных поражений костной ткани, остеомиелита, опухолей;
- выполнить пункцию сумки и исследовать пунктат на клеточный состав (цитологию), провести общий и биохимический анализ (для исключения системного, ревматического, или аутоиммунного поражения), и провести бактериологическое исследование экссудата с посевом, выделением чистой культуры и чувствительностью к антибиотикам.
Это даст врачам «ключ» к лечению, и пяточный бурсит, лечение которого будет «прицельным», быстро будет забыт. Какие современные способы лечения применяются, и как лечить бурсит пятки в домашних условиях?
«Если вам говорят, что вылечить спину и суставы после 50 лет невозможно, знайте — это не правда!» — Мирахмедова Аида Хамидовна, ревматолог высшей категории, кандидат медицинских наук. Подробнее>>
Коррекция у детей
В процессе коррекции патологии у детей необходимо отслеживать нарушение рефракции. По мере роста ребенка она уменьшается и возникает необходимость в замене линз. В педиатрии применяют такие методы терапии:
- Контактные линзы – используются чаще всего, особенно при врожденной афакии. Применяют жесткие и мягкие газопроницаемые линзы.
- Очки – более эффективны при односторонней форме заболевания. Также назначаются в случае непереносимости контактных линз. К недостаткам относят сложность подбора удобных очков – для маленьких детей они слишком тяжелые и соскальзывают с носа.
- Интраокулярные линзы – часто используют для коррекции послеоперационной афакии. Операцию проводят после прекращения роста глазного яблока.
Выбор метода зависит от возраста ребенка, формы болезни, степени пониженности остроты зрения. Со временем специалист может его заменить на более эффективный.
Лечение
Существует несколько методов, позволяющих восстановить здоровье глаз пациентам страдающим афакией, выбор того или иного подхода обусловлен результатами, полученными при постановке диагноза, и зависит от степени запущенности заболевания.
Так как после потери хрусталика существенно изменяется рефракция глазного яблока (умению преломлять свет), поэтому основной целью борьбы с афакией является коррекция преломляющей способности глаза утратившего естественную линзу. Ниже рассмотрим существующие возможности.
Лечение медикаментами
К большому сожалению, человечество и мировая наука не изобрели препаратов, позволяющих взрастить утраченный орган. В природе не существует таблеток и инъекций способных вырастить хрусталик внутри глазного яблока нужной формы и свойств.
| Поэтому медикаментозная терапия афакии лишена всяческого здравого смысла, ее не проводят. Используют лекарства как вспомогательное средство при других методах. |
Очки
После операции удаления хрусталика существенно изменяется способность глаза преломлять направленный в него свет. У пациента существенно возрастает дальнозоркость. Преломляющая сила ампутированного органа компенсируется вспомогательными оптическими средствами – очками.
Для коррекции афакии глаза необходимо стекло как минимум +10,0 ÷ +12,0 D, что значительно меньше силы преломления утраченного хрусталика, которая, как правило, составляет +19,0 D. Эта разница обусловлена в первую очередь тем, что линза очков расположена иначе, в другом месте довольно непростой оптической системы ока.
Во-вторых, линзу, установленную в очках, окружает воздух с совершенно иными оптическими свойствами в части рефракции, в отличие от хрусталика, физиологически погруженного в жидкость стекловидного тела, имеющую схожий коэффициент преломления света.
Для человека страдающего дальнозоркостью, оптическую силу стекла необходимо увеличивать на нужные значения диоптрий, у больного близорукостью – снижать, в конечном итоге применяя стекло меньшей толщины.
К примеру, если до операции по удалению миопия была близка к -19,0 D, то после хирургического вмешательства, ввиду приведения оптической системы в состояние равновесия, пациент, возможно, сможет обходиться без очков, необходимых для видения объектов расположенных на значительном расстоянии.
Афакичный глаз утрачивает способность приспосабливаться, поэтому для работы вблизи назначают стекла на 3,0 D мощнее, чем линзы для дали. Коррекцию с помощью очков не делают при отсутствии хрусталика в одном из органов зрения.
Окуляр +10,0 D и более является довольно сильным увеличительным стеклом. В случае когда он имеется только лишь перед одним оком, получаемые картинки в обоих глазах слишком разительно отличаются друг от друга по величине и геометрическим размерам, и они никогда не сольются в цельную картинку.
Иными словами, у пациента будет отсутствовать бинокулярное зрение, что чревато серьезными опасностями для его жизнедеятельности: невозможность оценить расстояния до предметов, неспособность видеть всю картину окружающего его мира здесь и сейчас.
Контактные линзы
Ранее достаточно передовой метод коррекции зрения, применяется как раз в случаях, когда у пациента диагностирована монокулярная афакия. Как известно, при такой ситуации, использование очков противопоказано, по причинам рассмотренным ранее. И выходом как раз служит применение индивидуально изготовленных линз.
Хирургическое лечение
| Современным методом избавления от афакии считается коррекция зрения, проведенная путем имплантации в больное око интраокулярной линзы (ИОЛ). Процедура назначается пациентам, имеющим монокулярную афакию. |
Суть вмешательства – замена утраченного или ампутированного хрусталика искусственной линзой нужной оптической силы, вживляемой в глазное яблоко путем хирургической операции. Этот метод признан лучшим в избавлении от заболевания.
Народные средства
Как и в случае с медикаментозным лечением, нетрадиционная медицина против афакии глаза бессильна. Никакие отвары, целебные сборы, заговоры и ритуалы не в состоянии вернуть оку удаленный хрусталик.
Если вам встретятся предложения помощи побороть недуг тем или иным «бабушкиным» способом, записавшись на прием к «целителю», знайте, перед вами шарлатаны, которым интересны исключительно ваши деньги.
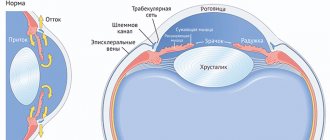
Что такое атрофия хрусталика глаза?
Атрофия любого органа представляет собой уменьшение его объема вследствие отсутствия питания. Иными словами, атрофия — это крайняя форма дистрофического процесса. Из-за отсутствия нормального питания тканей снижается число работоспособных клеток органа,
В этой статье
- Что такое атрофия хрусталика глаза?
- Почему возникает атрофия глаза и хрусталика?
- Как лечится атрофия хрусталика?
- Как происходит замена хрусталика?
- Как происходит восстановление после замены хрусталика глаза?
- Осложнения после замены хрусталика глаза
- Какой линзой заменяют хрусталик при атрофии?
обеспечивающих его функционирование. Когда ткани и клетки начинают получать все меньше кислорода и питательных веществ, замедляется их метаболизм. Со временем они погибают. Мертвая клетка в организме не сохраняется. Происходит ее постепенное расщепление на мельчайшие молекулы, которые выводятся из организма.
На месте умершей клетки должна возникнуть новая, но из-за атрофии, то есть отсутствия питания, этого не происходит. Оставшиеся клетки начинают приближаться друг к другу для того, чтобы заполнить образовавшиеся пустоты. Так постепенное отмирание клеток без их замещения новыми тканями приводит к уменьшению размеров органа. Атрофия глаза происходит по вышеописанному алгоритму. При этом атрофические процессы могут затрагивать глазное яблоко целиком или отдельные его структуры. В отличие от остальных органов не все части глаза состоят из одних клеток. Однако атрофические изменения происходят точно также, как и с клеточными структурами. Зачастую атрофия затрагивает весь глаз. Частные проявления дистрофии в органах зрения — это атрофия хрусталика, стекловидного тела, сетчатки, роговицы. Атрофия хрусталика глаза как его составной части — это редкий пример дистрофических изменений, поражающих неклеточные структуры. Хрусталик не уменьшается в размерах, но его оптические функции сильно изменяются и впоследствии полностью утрачиваются. Все остальные части глазного яблока атрофируются по стандартному алгоритму отмирания клеток без их замещения. Дистрофия хрусталика — это не самостоятельное заболевание, а процесс, к которому приводит та или иная патология органа зрения. Атрофия хрусталика глаза как симптом глазного недуга говорит о запущенности болезни, об ее протекании в острой и тяжелой форме.
Другие заболевания из группы Болезни глаза и его придаточного аппарата:
| Абсцесс глазницы |
| Аденовирусный конъюнктивит |
| Альбинизм |
| Амблиопия бинокулярна |
| Амблиопия истерическая |
| Амблиопия обскурационная |
| Ангиоматоз сетчатки |
| Аномалии развития зрительного нерва |
| Астенопия аккомодативная |
| Астенопия мышечная |
| Атрофия зрительного нерва |
| Блефарит |
| Блефарохалазис |
| Близорукость |
| Болезнь Бурневилля |
| Болезнь Шегрена |
| Внутренний ячмень |
| Воспалительные заболевания сосудистой оболочки (увеиты) |
| Выворот нижнего века, эктропион (ectropion) |
| Гемианопсия |
| Гемофтальм |
| Герпес глаза |
| Герпетические поражения глаз (герпетический кератит) |
| Герпетический конъюнктивит |
| Гетерофория |
| Гипертоническая болезнь, глазные проявления |
| Гипофункция слезных желез |
| Глаукома |
| Глаукомоциклитические кризы |
| Глиома зрительного нерва |
| Дакриоаденит |
| Дакриоцистит |
| Дегенерация сетчатки пигментная |
| Дегенерация сетчатки старческая |
| Дегенерация сетчатки центральная |
| Диабетическая ретинопатия |
| Ирит и иридоциклит |
| Катаракта |
| Кератит |
| Кератоконус |
| Контагиозный моллюск (molluscum contagiosum) |
| Косоглазие |
| Ксантелазма века |
| Лагофтальм |
| Макулодистрофия |
| Мейболит |
| Меланома радужной оболочки |
| Меланома хориоидеи |
| Мукоцеле синуса придаточного |
| Наружный ячмень (hordeolum externum) |
| Неврит зрительного нерва |
| Нейрофиброматоз глаза и его придатков (болезнь Реклингаузена) |
| Ожоги глаза |
| Паратрахома (конъюнктивит с включениями) |
| Птоз верхнего века |
| Ранения глазного яблока |
| Сифилис глаза и его придатков |
| Склерит |
| Тенонит |
| Трахома |
| Трихиаз |
| Тромбофлебит глазницы |
| Туберкулез глаз |
| Тупые травмы органов зрения |
| Флегмона глазницы |
| Халазион (chalayon) |
| Халазион (chalazion, градина) |
| Халькоз глаза |
| Хламидийный конъюнктивит |
| Целлюлит (флегмона) глазницы |
| Экзофтальм |
| Эндофтальмит |
| Энофтальм |
| Энтеровирусный геморрагический конъюнктивит |
| Энтропион, заворот века (entropium) |
| Эпидемический геморрагический конъюнктивит |
| Эписклерит |
| Эпифора |
| Ячмень (Гордеолум, hordeolum) |
Причины
С рождения хрусталик имеет правильную шаровидную форму, высокую эластичность, мягкую консистенцию, прозрачность. У взрослых передняя поверхность линзы становится плоской. После 40 лет (в большинстве случаев) цвет меняется с прозрачного на желтоватый и с возрастом желтизна усиливается, эластичность снижается.
Такие изменения параметров приводят к пресбиопии. Это естественное, а не патологическое состояние, при котором сложно сфокусировать взгляд на близкорасположенных предметах, вблизи предметы становятся слегка «размытыми».
Люди, впервые столкнувшиеся с аномалией, принимают ее за патологию зрения. На самом деле хрусталик с возрастом утрачивает аккомодационные способности. Аккомодация — это то, от чего зависит острота зрения. Благодаря высокой эластичности в молодом возрасте хрусталик легко меняет собственную форму при изменении расстояния от глаз до предмета.
Чем старше человек, тем плотнее и тверже становится хрусталик, тем меньше его эластичность, тем сложнее ему менять форму и фокусировать предмет. Плохое зрение с возрастом выступает результатом склероза ядра (факосклероз хрусталика глаза) — функционального изменения нормальных показателей хрусталика.
Ядро начинает уплотняться с 14-ти лет. После 40 лет жесткость ядра увеличивается примерно в 450 раз, у некоторых людей 60 лет и старше — в 1000 раз. Причина изменений точно неизвестна. Ранее считалось, что это происходит из-за обезвоживания глазных яблок с возрастом. Однако в результате исследований выяснилось, что с возрастом глазное яблоко не теряет жидкости.
Склерозирующие изменения в ядре хрусталика возможны при следующих заболеваниях:
- сахарный диабет;
- глаукома (повышенное внутриглазное давление, приводящее к нарушению трофики);
- близорукость;
- язва роговицы (разрушение тканей роговицы в результате различных повреждений);
- иридоциклит (воспалительный процесс в радужной оболочке и цилиарном теле).
Миопизирующий факосклероз может быть осложнением такой патологии, как начальная катаракта, обусловленный рефракцией (нарушение процесса преломления света в хрусталике). Провоцирующий фактор развития заболевания — отягощенная наследственность.
Симптомы
Пациенты с афакией жалуются на следующие симптомы:
- Резкое снижение остроты зрения;
- Здоровый и больной глаз не получают однородную картинку;
- Возникают сложности с фокусировкой.
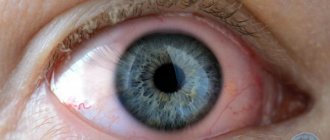
Распознать окулистом отсутствие хрусталика несложно. В результате осмотра посредством щелевой лампы, врач заметит следующие признаки болезни:
- Углубление передней камеры глаза;
- Наличие иридодонеза, то есть дрожания радужки при совершении движений глазным яблоком;
- Наличие рубца роговицы или лимба (если афакии предшествовало хирургическое вмешательство);
- Помутнение в зрачке за счёт выпячивания (грыжи) или вытекание содержимого стекловидного тела в переднюю камеру
Из-за отсутствия хрусталика содержимое стекловидного тела проникает в переднюю камеру глаза, в результате чего формируется грыжа.
Даже опроса пациента достаточно для того, чтобы поставить данный диагноз. Проведение инструментальной диагностики необходимо для исключения других патологий, так как симптомы афакии могут наблюдаться при вывихе или подвывихе хрусталика.
Виды артифакичных линз
Переднекамерные (ПКЛ)
Данные линзы устанавливают в переднюю камеру глаза, между роговой оболочкой и радужкой (по ее цвету определяют цвет глаз). Для ее вживления делается лишь 1 маленький надрез, после операции накладывается шов. Переднекамерные изделия изготавливают из полиметилметакрилата.
Ткань полностью совместима с тканями глаза и не изменяется в течение 100 лет. Этот вид линз дает пожизненное хорошее зрение.
ПКЛ имплантируют при невозможности провести лазерную коррекцию зрения. Они показаны при миопии, гиперметропии, астигматизме.
Вживление переднекамерного изделия облегчает технику оперативного вмешательства. Но некоторые модели вызывают существенные осложнения. Например, повреждение задней части роговой оболочки, буллезную дистрофию, иридоциклит.
Заднекамерные
ЗК ИОЛ имплантируют чаще. В 90% случаев устанавливают данный тип артифакичных линз, поскольку они вызывают меньше осложнений.
Заднекамерные изделия незаметны окружающим и не ощущаются пациентом. Они принимают правильную форму после имплантации и не вызывают дискомфорта.
ЗК ИОЛ устанавливаются в заднюю камеру, сумку хрусталика. Она представляет собой узкое пространство, ограниченное периферической частью радужной оболочки, цинновой связкой, цилиарным телом и самим хрусталиком. Заднекамерную линзу можно вживить только после удаления природного ядра.
Этот вид считается самым оптимальным вариантом, когда необходимо максимальное качество видения предметов.
Вживление искусственного интраокулярного хрусталика в заднюю камеру предотвращает развитие глаукомы (хроническое заболевание глаз с повышением внутриглазного давления) и отслоения ретины, что более вероятно при установке ПКЛ.
Зрачковые (пуппилярные)
Данный способ фиксации ИОЛ в первое время вызывал сильные осложнения. Сейчас пуппилярные ИОЛ усовершенствованы, они отличаются относительной доступностью вторичного вживления.
Зрачковые изделия не связаны с диаметром передней камеры, не вызывают давления на роговую оболочку. Однако имеют много недостатков.
Пуппилярные ИОЛ известны недостаточной устойчивостью, поэтому не так популярны среди хирургов-офтальмологов. Они склонны к дислокациям.
В Сколково рассказали про возможность полного восстановления зрения
В инновационном презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться…
Читать полностью
Клинических примеров вживления зрачковых ИОЛ мало. Операцию проводят через небольшой разрез величиной 2,2 мм с помощью картриджа или инжектора.
Заднекапсулярные (ЗКЛ)
Используются интраокулярные линзы в исключительных ситуациях.
Заднекапсулярные ИОЛ применяют при полном удалении природного хрусталика. Крепление имплантата проводится в капсулу. Единственными заднекапсулярными линзами одобренными FDA (стандарт, подтверждающий качество продукции и ее безопасность для здоровья) являются модели от компании STAAR.
Это швейцарская компания, подтвердившая свою продукцию. Их модели используются в офтальмологических клиниках всего мира.
Мультифокальные
Это изделия с несколькими оптическими зонами. После вживления мультифокальных ИОЛ зрительное восприятие восстанавливается на 100%.
Данный вид имплантатов применяют чаще всего. Относительным показанием к использованию мультифокальных МКЛ являются патологии зрительного нерва, которые в будущем будут влиять на состояние зрительных функций.
Аккомодирующие
АИОЛ представляют собой изделия с парой параллельных линз. Они способны двигаться во время напряжения мышцы глаза, при этом изменять расстояние от оптического центра до точки фокусировки.
Аккомодирующие изделия имплантируют при близорукости, катаракте, заболеваниях сетчатки и пациентам, перенесшим операцию по методике Ласик.
Торические
Данный вид линз показан при астигматизме и катаракте. Можно использовать пациентам, которым сделали пересадку роговой оболочки.
Торические ИОЛ вживляются по методике факоэмульсификации. Они не только замещают оптическую силу, но и корригируют исходный роговичный астигматизм.
Монофокальные
Имплантируются при необходимости скорректировать зрение вдали или вблизи. Монофокальные ИОЛ все равно требуют использования очковой коррекции зрения.
Проведение артифакии с помощью данных линз противопоказано до 3 лет, при доброкачественных или злокачественных опухолях в глазах, при декомпенсированном сахарном диабете.
Последствия и осложнения
Односторонняя афакия часто сопровождается анизейконией. Для этой патологии характерно получение изображений разной величины здоровым глазом и больным, что сильно осложняет жизнь пациентам. При отсутствии лечения болезнь может становиться причиной существенного ухудшения зрения, потери работоспособности и присвоения инвалидности.
С афакией может столкнуться каждый. Если не игнорировать проблему, а своевременно обратиться к врачу, человек имеет все шансы восстановить поражённый глаз и сохранить нормальное зрение. В противном случае следует ожидать постепенного ухудшения состояния и потерю работоспособности.
Диагностика афакии
При обнаружении признаков афакии нужно немедленно обратиться к врачу (визит откладывать опасно!). Для диагностики афакии применяется комплексное обследование, полнота которого зависит от причины болезни. Для выявления отсутствия хрусталика проводят следующие обследования:
- рефрактометрия;
- УЗИ глаза;
- биомикроскопия (используя щелевую лампу);
- обследование глазных камер.
Могут быть назначены дополнительные анализы, в зависимости от конкретного случая. Это позволяет определить офтальмологу наличие хрусталика и при его отсутствии форму и степень афакии. Если причиной афакии является травма, будут заметны гематомы или рубцы (старая рана). Если офтальмолог не уверен в диагнозе, он может назначить дополнительные консультации у специалистов другого профиля.
Особенности у детей
В большинстве случаев у маленьких пациентов диагностируется врождённая форма афакии. Однако иногда такое заболевание может возникать вследствие травмы или развития катаракты.
Оперативное лечение
Для лечения пациентов, не достигших 2-летнего возраста, применяются корректирующие очки и линзы, поскольку операция в таком возрасте противопоказана.
Интраокулярную коррекцию проводят только детям старше 2 лет. При этом операция чаще всего проводится после хирургического лечения катаракты.
В связи с бурным ростом ребёнка и его глаз, провести правильный расчёт требуемой силы линзы очень сложно. Кроме того, афакия у детей нередко протекает на фоне микрофтальма. Многие офтальмологи считают, что оперативное вмешательство по имплантации хрусталика у маленьких детей чревато нарушением физиологического роста и правильного формирования глазного яблока. Правильные расчёты силы линз можно провести только по достижении пациентом 2-летнего возраста, когда его органы зрения уже сформируются и замедлится их рост.
Использование очков и линз
Коррекция зрения у детей, страдающих афакией, должна быть направлена на устранение имеющихся рефракционных отклонений и достижение максимального качества зрительного восприятия. Поскольку в процессе роста ребёнка происходит постоянное увеличение размеров его глазного яблока, маленькие пациенты должны регулярно проходить осмотры у офтальмолога. Это необходимо для того, чтобы при возникновении малейших изменений доктор смог своевременно заменить очки или КЛ.
Для детей с афакией предпочтительнее применять линзы. При этом носить им рекомендуется именно мягкие КЛ, поскольку они имеют хорошие увлажняющие свойства и высокие показатели газопроницаемости. Детям младше 1 года рекомендуется использовать только мягкие высококачественные силиконовые КЛ.
Использование очков может быть показано детям с двусторонней формой афакии. Хотя очки значительно дешевле по сравнению с качественными КЛ, малышам младше 5–6 лет очень сложно постоянно носить тяжёлые стёкла.
Контактная коррекция для детей стоит достаточно дорого. Это обусловлено их быстрым ростом и необходимостью в постоянном подборе и замене линз. К тому же все маленькие дети ведут очень подвижный образ жизни, из-за чего часто теряют линзы.
Необходимо помнить, что КЛ требуют тщательного ухода, заключающегося в ежедневной обработке их поверхности специальными дезинфицирующими и увлажняющими растворами. Кроме того, родители должны следить за тем, чтобы ребёнок не трогал линзы грязными руками. В противном случае у малыша может развиться воспалительный процесс, который чреват возникновением осложнений.
Причины возникновения
Причины, приводящие к афакии, сводятся в основном к травматизации зрительного аппарата. Хрусталик может выпасть и привести к слепоте вследствие травмы или проникающего ранения.
Крайне редко офтальмологи сталкиваются с врождённой формой афакии, когда ребёнок появляется на свет уже без хрусталика в глазу.
В большинстве случаев афакия является следствием оперативного вмешательства, чаще всего – после удаления катаракты. Также хрусталик удаляют по причине его вывиха.
Если хрусталика нет только в одном глазу, нарушается бинокулярное зрение, изменяется восприятие предметов обоими глазами.
Способы борьбы
Афакия – достаточно сложное офтальмологическое заболевание, которое требует обязательного лечения. Только при грамотном подходе вам удастся восстановить естественную остроту зрения и не допустить возникновения каких-либо серьезных осложнений. Если же имеется бинокулярное отклонение, то пациенту прописывают обязательное хирургическое вмешательство. Если же своевременно не провести оптическую коррекцию зрения, то человек может утратить способность видеть и трудоспособность. Дело в том, что афакия приводит к поражению нервных волокон.
Если вы своевременно приступите к лечению, то вероятность возникновения осложнений будет минимальной.
Ношение очков
Ношение корректирующих очков – наиболее распространенный метод лечения афакии. Их назначают абсолютно всем пациентам с поражением двух глаз. Многие лечащие врачи для большего удобства прописывают врачам сразу два вида очков – для близи и для дали. Если же пациент страдает от близорукости, то можно обойтись одной парой. Несмотря на это, в подавляющем большинстве случаев афакия протекает вместе с астигматизмом. Детям же очки назначают не всегда – иногда их заменяют корректирующими линзами.
Чтобы вернуть пациенту полноценную остроту зрения, необходимо подобрать положительные выпуклые стекла. Если не сделать этого, у человека могут возникнуть многочисленные осложнения. Все доходит до того, что больной не может грамотно оценить расстояние до предметов. Если же у пациента имеется односторонняя афакия, то корректирующие линзы подбираются исключительно для одного глаза.
Контактные линзы
Контактные линзы – распространенный метод коррекции афакии. Они используются для терапии как монокулярного, так и бинокулярного типа поражения. При подборе контактных линз врачу необходимо оценить массу особенностей: возраст пациента, наличие хронических заболеваний, степень поражения глаза. Юным пациентам назначают ношение мягких силиконовых линз, взрослым – мягкие или жесткие. Если до этого было проведено хирургическое вмешательство, то носить линзы можно не ранее, чем через месяц. Помните, что ношение контактных линз – достаточно дорогой метод коррекции. Вы должны регулярно покупать новые линзы и средства по уходу за ними.
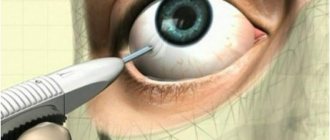
Хирургическое лечение
Достаточно часто терапия афакии требует обязательного проведения хирургического вмешательства. Его суть заключается в установке искусственного имплантата. Специалист после проведения подробной диагностики подберет необходимые корректирующие линзы, которые позволяют вернуть полноценную остроту зрения. Установка интраокулярных линз является наиболее эффективным методом лечения афакии. Хирургическое вмешательство проводится в условиях стационара под местной анестезией. Уже через несколько часов пациент возвращается к привычному образу жизни. Первые результаты от проведения вмешательства можно оценить уже через несколько дней.
Виды афакии
От локализации в одном или в двух глазах сразу дефект называют монокулярным (одиночным) или бинокулярным (двусторонним). Простая логика подсказывает, что с монокулярным жить проще, но это не так: монокулярная форма опаснее с точки зрения возможных осложнений. Происходит это оттого, что здоровый и глаз с патологией воспринимают и различают один и тот же зрительный образ по-разному.
Проявляется это в том, что правый и левый глаз (условно – правый больной, а левый здоровый) на своих сетчатках «нарисуют» один и тот же объект с разными размерами и с разной степенью достоверности. В итоге поступающая в зрительный центр мозга информация не даст правильно оценить размеры и расстояние до рассматриваемого объекта. Это явление называется — анизейкония. Несовпадение образов включает обратную связь и глаза начинают подстраиваться один под другой. А из-за того, что у них нет верного критерия оценки правильности проекции, происходит общее ухудшение зрения, здоровый глаз резко теряет способность видеть нормально.
Проблема в одном глазу автоматически рано или поздно сказывается на втором, поэтому способы воздействия на больной глаз должны облегчать работу здорового.
В случае с монокулярной афакией оба глаза не могут сфокусироваться на рассматриваемом объекте одинаково. В случаях бинокулярной патологией предметы могут видеться отчётливо – но только на какой-то определённой, фиксированной, дистанции от глаз.
Стадии течения болезни
- Односторонняя (монокулярная) афакия. Зрение может упасть до 0,4 – 1,0 диоптрии. Можно избежать хирургического воздействия, зрение корректируется с помощью контактной линзы или подобранных очков.
- Монокулярная или бинокулярная, но с одинаковым (и значительным) снижением остроты зрения. Выход из положения – контактные линзы, очки или трансплантация искусственных хрусталиков в оба глаза. При наличии медицинских показаний к ней.
- Только монокулярная афакия, но сопровождаемая другими болезнями, затрагивающими и здоровый глаз.
- Бинокулярная форма, которая сопровождается значительными офтальмологическими проблемами с общим ухудшением состояния обоих глаз.
В зависимости от тяжести болезни пациенту может быть присвоена инвалидность от 1 группы до ограничения ВКК.
При врождённой форме патологии снижение остроты зрения будет прогрессирующим. Отсутствие своевременного лечения почти всегда приводит к полной слепоте.
Симптомы афакии
Признаками развития болезни являются:
- значительное ухудшение зрительной функции;
- отсутствие у пациента бинокулярного видения, неспособность больным оценивать расстояние до предметов, находящихся на разном удалении;
- явным признаком является иридодонез – непроизвольное сокращение радужной оболочки при совершении движений глазным яблоком;
- глубокая передняя камера, лишенная подпора хрусталиком;
- пациенту сложно сфокусировать взгляд на предмете.
Врачу не составит большой сложности диагностировать отсутствие хрусталика посредством щелевой лампы, дополнительно с ее помощью можно увидеть рубцы лимба или роговицы, оставшиеся после его удаления.
Диагностика
Специалист легко узнает эту болезнь по ее симптомам. Признаки афакии:
- во время движения глаз дрожит радужка;
- нарушается бинокулярное зрение;
- отсутствует аккомодация;
- падает острота зрения;
- изображение двоится.
Пациент жалуется на головные боли, периодический туман перед глазами, общее ухудшение состояния. Лабораторные анализы неинформативны, обычно их проводят для выявления сопутствующих заболеваний.
Для уточнения диагноза проводят следующие инструментальные исследования:
- гониоскопию;
- УЗИ;
- рефрактометрию;
- визометрию;
- офтальмоскопию;
- биомикроскопию.
С их помощью удается определить наличие остатков хрусталика в глазу, образование грыжи, изменение формы передней камеры глазного яблока. На основании полученных данных врач определяет тактику лечения.
Читайте в отдельной статье: Подвывих хрусталика глаза: причины, симптомы и лечение
Профилактика
Способов, которые позволили бы предупредить или снизить риск развития врождённой афакии, не существует. Однако во избежание развития приобретённой формы данной патологии следует периодически посещать офтальмолога. Ежегодные плановые осмотры позволяют вовремя выявлять болезни, которые могут требовать оперативного удаления хрусталика. К наиболее распространённым таким болезням относится катаракта, которая характеризуется помутнением хрусталика и требует его замены на искусственный имплантат.
Людям, работа которых связана с высоким риском травмирования органов зрения, следует беречь свои глаза и соблюдать правила техники безопасности. При проведении сварочных работ, использовании болгарки или других травмоопасных инструментов необходимо надевать защитные очки
Важно помнить, что обращение к офтальмологу при появлении первых признаков афакии поможет избежать развития неприятных осложнений и сохранить зрение
голос
Рейтинг статьи
Как происходит восстановление после замены хрусталика глаза?
Операция делается только на одном глазу. Второй можно будет оперировать не ранее, чем через полгода. За это время произойдет полное восстановление глазного яблока. Самым ответственным для пациента является первый месяц реабилитации. Важно соблюдать следующие правила:
- закапывать в глаз антибактериальные капли;
- каждый день промывать глаз, используя тампон или марлю;
- не употреблять алкоголь;
- не садиться за руль автомобиля;
- не спать на стороне прооперированного органа зрения;
- не поднимать тяжести и не заниматься силовыми видами спорта;
- ограничивать себя в просмотре телевизора, чтении и работе за компьютером;
- отказаться от посещения бассейна.
Первые две недели после операции нужно носить повязку на глазу, чтобы избежать попадания в него микробов. На протяжении всей жизни человеку с искусственным хрусталиком придется избегать сильных физических нагрузок и помещений с высокой температурой, которая может ухудшить функциональность протеза. Соблюдение всех этих правил и иных предписаний окулиста поможет избежать осложнений. Они бывают не часто, но о них также стоит упомянуть.
Методы коррекции
Решить проблему афакии можно консервативными методами или путём хирургического вмешательства. Последнее более предпочтительно, так как позволяет полностью восстановить бинокулярное зрение.
Консервативная терапия
Повысить остроту зрения афакичного глаза можно с помощью:
- Очков. Они показаны только пациентам с двухсторонней афакией. Обычно нужно две пары: для близи и дали. Хотя если до удаления хрусталика были диагностированы нарушения зрения, например, выраженная миопия, то больным очки для дали могут и не потребоваться. Для коррекции зрения стёкла должны быть сильно положительно выпуклые (от +8 до +17 диоптрий).
- Контактных линз. Это современный и наиболее распространённый способ решения проблем со зрением. Огромным достоинством метода является возможность применения как при одно-, так и двухсторонней афакии. Вид материала, из которого производятся линзы, зависит от возраста больного. Так, для новорождённых выпускаются специальные мягкие силиконовые линзы, а для детей постарше — мягкие дышащие или жёсткие. Но прибегать к их помощи можно не раньше чем через 4 недели после проведения операции по удалению поражённого хрусталика.
Сильные плюсовые стёкла очков могут становиться причиной кольцевой скотомы, то есть у больного выпадает из поля зрения целый участок, что приводит к появлению тягостных ощущений от регулярного внезапного возникновения перед глазами того или иного объекта. Это существенно осложняет жизнь пациентов, так как им сложно переходить оживлённые перекрёстки и т. д.
Хирургическое лечение
Операция по установке интраокулярной линзы (ИОЛ) применяется после удаления хрусталиков.
Наличие искусственного хрусталика в глазу называют артифакией, а глаз — артифакичным
Этот вид коррекции зрения представляет собой хирургическую процедуру по установке искусственной пластиковой линзы определённой силы, величину которой рассчитывают благодаря специально созданным компьютерным программам и таблицам, принимая во внимание:
- толщину хрусталика;
- преломляющую силу роговицы;
- глубину передней камеры;
- длину глазного яблока.
Её проведение возможно только после окончательного формирования структур глаза, что обычно происходит к 2 годам. Поэтому при лечении детей с врождённой афакией до достижения этого возраста необходимо пользоваться очками или контактными линзами.
Существует 4 различных типа ИОЛ, отличающихся по способу установки:
- с фиксацией в углу передней камеры;
- ирис-клипс-линза (зрачковая);
- экстракапиллярная;
- заднекамерная.
Оптимальным вариантом является именно заднекамерная ИОЛ, которая не препятствует нормальному расширению зрачка и обеспечивает лучшее качество зрения, так как занимает естественное место хрусталика.
Ранее применялись другие операции по восстановлению качества зрения у больных афакией, но из-за их несовершенства и частого отсутствия положительных изменений в последние годы они не проводятся.
Причины афакии
Отсутствие хрусталика в глазу может быть врожденным или приобретенным, чаще встречается последний тип. Врожденную форму делят на 2 категории: первичную и вторичную. В первом варианте хрусталиковая линза не развилась вследствие генетических нарушений, в другом – произошло его быстрое разрушение после закладки. Если хрусталик был потерян на одном глазу, афакию называют монокулярной, в случае поражения обоих органов – бинокулярной.
Причины врожденной формы определяются двумя факторами:
- сбоями на генетическом уровне в процессе отделения хрусталикового пузырька от наружной эктодермы на этапе эмбриогенеза;
- идиобатическая абсорбция хрусталика вследствие случайной мутации.
Риск заболеть увеличивается с возрастом, одной из причин приобретенной формы является хирургическое удаление катаракты. Также может возникнуть из-за самопроизвольного вывиха хрусталика, глубоких травм глаза.