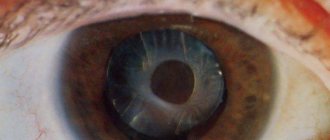
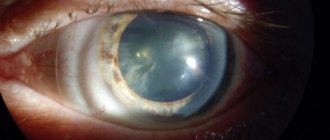
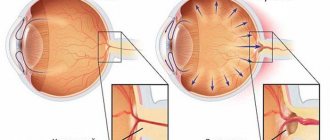
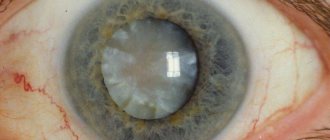
Заднекапсулярная катаракта – помутнение задней части хрусталика. Считается осложненной формой, склонна к быстрому прогрессированию. Встречается во всех возрастах, но чаще в пожилом, и у всех полов, но чаще у женщин. При отсутствии лечения заболевание приводит к полной потере зрения.
Что такое заднекапсулярная катаракта
Потеря прозрачности хрусталика, которая начинается именно с задней капсулы естественной линзы, называется заднекапсулярной катарактой. Выделяют несколько стадий и форм болезни:
- Начальная. Появляются первые изменения в области задней капсулы. Симптомы минимальны: мушки перед глазами, двоение изображения, появление тумана перед глазами.
- Незрелая, или набухающая. Хрусталик напитывается водой, увеличивается в размерах, приобретает белесоватый оттенок. Зрительные функции значительно ухудшаются.
- Зрелая. Хрусталик твердеет и уменьшается. Предметы видятся очень бледными, едва различимыми, со световыми бликами и ореолами.
- Перезрелая. Хрусталик разжижается, т. е. полностью меняет свою структуру, разрушается. Человек на этом этапе не может различать даже световые лучи.
Разновидности болезни
Осложненная катаракта развивается в органе зрения и имеет четыре стадии:
- Начальная форма – возникают факторы, которые способствуют инфильтрату скапливаться к глазу. Острота зрения практически не изменяется, иногда бывает легкая затуманенность, продолжающаяся немного времени.
- Незрелая катаракта – хрусталик уже серьезно помутнел. Можно наблюдать значительное снижение остроты зрения.
- Зрелая катаракта – позволяет видеть невооруженным глазом как произошло наслоение инфильтрата. Цвет глаз приобретает молочный оттенок.
- Перезрелая катаракта – поврежденный глаз практически перестает видеть.
Инфильтрат может локализироваться в различных местах, от этого заболевание бывает заднекапсулярным или набухающим.
Причины
К задней субкапсулярной катаракте приводит большой ряд причин. Нужно стараться избегать вредных воздействий на организм, лечить заболевания глаз и внутренних органов.
Возможные причины заднекапсулярной катаракты:
- возрастные изменения;
- наследственность;
- долгий прием глюкокортикостероидов;
- болезни глаз;
- травмы, ожоги зрительного органа;
- гормональные и аутоиммунные заболевания;
- излучение;
- интоксикации;
- вредные привычки;
- вредные условия труда;
- негативные факторы среды.
Неполная осложненная катаракта
Давайте попробуем разобраться, что это такое? Итак, осложненная катаракта неполная представляет собой недомогание, последствием которого является помутнение глазного хрусталика из-за различных болезней или воспалений, протекающих в организме, а также по причине отрицательного воздействия внешних факторов. Недуг может сформироваться у пациента любого возраста, однако последний влияет на уровень усиления болезни. В период формирования патологии нарушается доставка питательных веществ к глазному хрусталику, кроме этого происходит воздействие на него токсичных веществ. Итогом развития болезни является покрытие хрусталика мутными пятнами, из-за которых происходит нарушение зрения.
Симптомы
При заднекапсулярной катаракте происходит постепенное ухудшение зрения:
- изображение становится размытым, тусклым, цвета кажутся бледными;
- появляется пелена перед глазами;
- ухудшается адаптация глаз в слабо освещенном помещении;
- повышается чувствительность к свету;
- выпадает часть поля зрения.
Т. к. зрительный аппарат испытывает затруднения при рассматривании предметов, глаза начинают быстро уставать, возникает головная боль.
Диагностика
Определить помутнение хрусталика, а также установить форму заболевания помогают исследования:
- Биомикроскопия и офтальмоскопия. Эти методы позволяют оценить состояние структур глаза, глазного дна.
- Визометрия, периметрия, тонометрия. Эти методы нужны для оценки сохранности зрительных функций, определения других патологий, которые могут осложнять состояние человека.
- Электрофизиологические исследования. Позволяет оценить биоэлектрическую активность органа.
- УЗИ глазных яблок. Ультразвуковое исследование необходимо для определения размеров глаз, эхогенности, наличия патологических образований и других изменений глаз.
Если задняя капсулярная катаракта вызвана заболеваниями внутренних органов, то нужно обратиться к соответствующим врачам для прохождения дополнительных обследований, подбора лечения.
Провоцирующие факторы
Скопление токсинов во внутриглазной жидкости может быть обусловлено как внешними факторами, так и внутренними. При этом не всегда фоновое заболевание имеет прямую связь с органами зрения. Основным провоцирующим патологические изменения хрусталика фактором является интоксикация, возникающая при воспалительном процессе.
Офтальмологические болезни, часто приводящие к развитию осложненной формы катаракты:
- Хориоретинит. Для этого заболевания характерно воспаление сосудов и сетчатки глаза как побочное явление при заражении вирусами – токсоплазмой, цитомегаловирусом. Ослабленный иммунитет при ВИЧ-инфекции тоже является благоприятной почвой для развития сначала хориоретинита, а затем осложненной катаракты.
- Иридоциклит. В этом случае воспаляются радужная оболочка глаза, цилиарное тело, сосудистая сетка. Характерный признак заболевания – изменение рисунка радужной оболочки, покраснение склеры, болевой синдром, интенсивное слезотечение. При некорректном лечении или его отсутствии изменения структур глаза приводят к развитию катаракты.
- Синдром Фукса. Такой термин используют для определения патологии, при которой изменяются и воспаляются ткани радужной оболочки глаза.
Различные вирусы, инфекции, даже если они не связаны с органами зрения, но сопровождаются сильной интоксикацией, приводят к скоплению токсинов в глазах и поражению хрусталика
Существуют также системные инфекционные заболевания, которые приводят к интоксикации организма, в том числе и тканей глаз. В качестве фоновых патологий при осложненной катаракте могут выступать:
Лечение катаракты
- тиф;
- малярия;
- оспа;
- ревматоидный артрит.
Кроме того, причиной катаракты с осложнениями могут стать патологические состояния организма, вызванные нарушением обменных процессов. К ним относятся:
- сахарный диабет;
- анемия;
- йододефицит;
- патологии щитовидной железы.
Нередко осложненная катаракта сопровождает гипертоническую болезнь, встречается у людей, страдающих анорексией, сильным истощением организма после вынужденного или намеренного голодания.
Повысить вероятность развития патологии может терапия некоторыми лекарственными средствами. Глюкокортикоиды, препараты адреналина или пилокарпина провоцируют катаракту. У маленьких детей врожденная осложненная катаракта часто является следствием внутриутробного уевита.
Рентгеновские, ультразвуковые, радиационные лучи также могут провоцировать патологические изменения в хрусталике и развитие катаракты
Важно: частое и интенсивное воздействие рентгеновского, ультразвукового, радиевого излучения тоже вызывает интоксикацию глазных структур. При этом лучевая осложненная катаракта встречается преимущественно у молодых людей, так как после 50 лет организм становится менее восприимчивым к различным видам агрессивных лучей.
Лечение
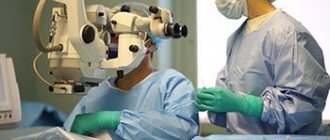
Заднекапсулярная катаракта обоих или одного глаза подлежит оперативному лечению. Операция – это единственный эффективный метод лечения. Никакие капли, глазные гимнастики, народные методы не помогут.
Возможные операции:
- Факоэмульсификация с имплантацией ИОЛ. Суть метода – в разрушении вещества хрусталика с помощью ультразвука или лазера с последующим его удалением. На освободившееся места устанавливают интраокулярную линзу, которая заменяет хрусталик.
- Экстракция. Операция заключается в удалении измененного хрусталика с помощью хирургического инструментария. При экстракапсулярной экстракции удаляют только вещество хрусталика, сохраняя капсулу. При интракапсулярной – удаляют вместе с капсулой. Затем вводят искусственную линзу.
Лечение лазером или ультразвуком – более современные методы удаления заднекапсулярной катаракты, которые отличаются минимальной травматизацией тканей, что сокращает период восстановления. Факоэмульсификация практически безболезненна, проводится быстро, не требует наложения швов.
Классическое же хирургическое удаление сопряжено с долгим восстановлением, болезненностью, повышенным риском осложнений.
Смотрите в дополнение сюжет о лазерном лечении катаракты:
Тактика терапии
Незрелая катаракта лечится консервативными методами или посредством хирургического вмешательства.
Консервативное лечение
При развивающейся на начальной стадии катаракте офтальмолог обычно назначает препараты, стимулирующие рассасывание нерастворимых белковых фракций. Пациент их применяет в течение нескольких месяцев, после чего происходит повторное обследование.
При обнаружении врачом тенденции к выздоровлению необходимость в операции отпадает. Пациенту корректируют дозировку препаратов и рекомендуют придерживаться диеты, при которой существенно ограничивается потребление белков.
Заболевание требует хирургического вмешательства, которое устранит помутнение и полностью восстановит зрение. В этом случае пациент сдает лабораторные анализы и проходит все необходимые виды исследования. При отсутствии противопоказаний, ему назначают день, в который будет сделана операция.
Хирургическое лечение
Врачами рекомендован микрохирургический метод – факоэмульсификация с использованием ультразвука. В дальнейшем производится установка мультифокальной или монофокальной линзы. Процедура проводится в амбулаторных условиях и включает следующие действия:
- прием антибактериального средства за несколько дней до операции с целью предотвращения риска занесения инфекции в результате хирургического вмешательства;
- применение наркоза в отношении уложенного на кушетку пациента;
- выполнение микроскопического надреза на роговице для обеспечения доступа к хрусталику;
- удаление хрусталика путем введения специального вещества, благодаря которому он размягчается и превращается в эмульсию, при этом капсула хрусталика остается целой;
- установка мультифокальной или монофокальной линзы с гипоаллергенным составом, предотвращающим реакцию отторжения;
- наложение бактерицидной повязки.
Современные операции не предполагают накладывание швов, что исключает наличие рубцов. Поскольку хрусталик не содержит нервных окончаний, то болеть в послеоперационный период он не может. Устранение незрелой катаракты посредством хирургического вмешательства позволяет избежать осложнений, возникших в результате этого заболевания.
Хирургическая процедура проводится практически без нанесения повреждений тканевым структурам органа зрения. Период реабилитации после подобных операций проходит довольно быстро, и пациент возвращается к полноценной жизни в минимальные сроки. Однако в первое время ему рекомендован покой и полный отказ от физических нагрузок.
В редких случаях могут возникнуть осложнения, выраженные в следующем:
- смещение вставленной линзы и повреждение ею окружающих тканей;
- внутриглазное кровоизлияние (обильное или малое);
- появление на глазах пятен;
- повреждение во время процедуры внутренних элементов органа зрения.
Несмотря на возможные осложнения, офтальмологи все же рекомендуют хирургическое вмешательство. Это обусловлено тем, что при отсутствии подобных мер возникнут более серьезные осложнения. Пациент полностью потеряет зрение и это будет уже непоправимо.
Полезное видео
Незрелая катаракта глаза и её лечение:
Профилактика
Снизить риск развития заднекапсулярной катаракты можно, соблюдая профилактические меры:
- ведение здорового образа жизни;
- отказ от вредных привычек;
- защита глаз от травм и негативных воздействий среды;
- профилактический прием витаминов;
- ежегодный медосмотр.
Заднекапсулярная катаракта может привести к слепоте и инвалидности человека. Поэтому нужно максимально рано проводить оперативное лечение.
Что вам известно о заднекапсулярной катаракте? Поделитесь в комментариях. Делайте репост в соцсети. Берегите свое зрение. Будьте здоровы.