Причины образования ядерной катаракты
При изучении данного заболевания были проведены многолетние исследования. Полученная статистика позволяет говорить о причинах болезни, включающих старение организма и связанные с ним процессы, а также неоспоримое воздействие внешних факторов. В целом можно говорить о таких основных причинах развития недуга:
- Физико-химические изменения, наблюдающиеся в организме человека на протяжении многих лет, и оксидативный стресс (переход белков к нерастворимым фракциям из-за недостатка питания и связанного с этим процесса окисления)
- Наследственность, которая в некоторых случаях приводит к появлению ядерной катаракты в более раннем возрасте
- Влияние радиации, инфракрасного излучения и ультрафиолета
- Повреждения и травмирование глазного яблока
- Вредные привычки (доказано несомненное влияние алкоголя и табачного дыма на развитие болезни)
- Неправильный обмен веществ и лишний вес
- Перенесенные заболевания (в некоторых случаях у пациентов формируется ядерная катаракта после тифа или малярии)
- Дополнительным толчком для развития недуга может стать прием некоторых медикаментов в течение длительного времени (нейролептики, кортикостероиды и др.)
- Статистика позволяет делать выводы о влиянии других хронических болезней (гипертония, сахарный диабет, аллергия, заболевания щитовидной железы и др.) и офтальмологических недугов
- Скудное питание и дефицит йода
Лечение
На начальных стадиях (первая, вторая) ядерная катаракта глаз у пожилых людей лечится с помощью капель. Больному назначают препараты, которые улучшают обмен веществ в тканях глаза и замедляют прогрессирование болезни. Подробнее про глазные капли от катаракты?
Наиболее популярные капли от катаракты:
- Квинакс;
- Тауфон;
- Офтан-Катахром;
- Витафакол;
- Таурин;
- Витайодурол.
Чтобы лечение было эффективным, капли нужно использовать ежедневно, на протяжении нескольких месяцев. После небольшого перерыва необходимо начинать новый курс терапии. Следует помнить, что задержать развитие болезни поможет только регулярное и длительное использование лекарств.
При значительном ухудшении зрения (0,5 и ниже) больному рекомендуется операция. Помутневший хрусталик удаляют методом факоэмульсификации (ФЭК), после чего на его место ставят искусственную интраокулярную линзу (ИОЛ). После операции зрение больного может повышаться до 0,8-1,0. Успех хирургического вмешательства зависит от мастерства хирурга и правильности подбора искусственного хрусталика.
Диагностика
Диагностика катаракты производится на основании осмотра врача-офтальмолога и данных инструментальных обследований. Осмотр заключается в рассматривании радужки и зрачка глаза, в ходе которого врач видит очаги помутнений бело-серого цвета, расположенные в различных частях хрусталика. При этом если свет направлен в глаза пациента, то помутнения видны в виде хлопьев серого или серо-белого цветов. Если же глаз рассматривается в проходящем свете, то помутнения видны в виде черных полос или пятен на красном фоне. Именно наличие таких помутнений заставляет офтальмолога заподозрить катаракту.
Далее для подтверждения диагноза и выяснения вида катаракты врач производит ряд инструментальных исследований:
Визометрия – определение остроты зрения. Периметрия – определение полей зрения. Офтальмоскопия – осмотр глазного дна. Тонометрия – измерение внутриглазного давления. Биомикроскопия – осмотр глаза при помощи щелевой лампы (именно этот метод является решающим для подтверждения катаракты, поскольку в ходе такого осмотра врач точно может увидеть количество и форму помутнений в хрусталике). Цветовое тестирование (направлено на выяснение того, насколько хорошо человек различает цвета – очень важно для выявления катаракты, поскольку при данном заболевании способность различать цвета резко ухудшается). Рефрактометрия и офтальмометрия производятся для определения линейных параметров глаза – длины глазного яблока, толщины хрусталика и роговицы, радиуса кривизны роговицы, степени астигматизма и т.д. Измеренные параметры позволяют врачу рассчитать характеристики искусственного хрусталика, который оптимально подойдет человеку и может быть вставлен в глаз в ходе операции. Ультразвуковое сканирование глаза – проводится для исключения других заболеваний глаза, таких, как отслойка сетчатки, кровоизлияния, деструкция стекловидного тела. Обследование на ОКТ (оптическом когерентном томографе) – позволяет определить все параметры глаза, выявить вид катаракты и оптимальный вариант операционного лечения; кроме того, обследования на ОКТ можно использовать для динамического наблюдения за состоянием глаза и зрением как после операции, так и на этапе подготовки к ней или в ходе проводимого консервативного лечения.. Если помутнение хрусталика очень сильное, вследствие чего невозможно осмотреть глазное дно, то проводят исследование механофосфена и феномена аутоофтальмоскопии, которые позволяют определить состояние сетчатки
Если помутнение хрусталика очень сильное, вследствие чего невозможно осмотреть глазное дно, то проводят исследование механофосфена и феномена аутоофтальмоскопии, которые позволяют определить состояние сетчатки.
Что такое катаракта?
Катаракта – патологический процесс, характеризующийся помутнением хрусталика глаза, что приводит к частичной или полной потере зрения. Основной симптом катаракты – снижение остроты зрения, причем в зависимости от локализации патологического процесса, могут развиться близорукость или дальнозоркость.
Наиболее частыми причинами катаракты являются травмы, наличие некоторых заболеваний (например – глаукомы, сахарного диабета), облучения и другие неблагоприятные факторы, например, возраст – около 90% всех случаев болезни наблюдается у лиц преклонного возраста.
Свое наименование болезнь катаракта получила от древнегреческого «καταρράκτης», что в переводе означает — водопад, брызги водопада.
Чтобы больше узнать о данном заболевании, рассмотрим следующий пункт.
Развитие катаракты
Хрусталик представляет собой прозрачное округлое эластичное тело, которое размещено внутри глазного яблока, напротив зрачка, между радужкой и стекловидным телом. Хрусталик образован из вытянутых в длину клеток эпителия, а его вещество – из смеси белков (кристаллина). Питание происходит за счет стекловидного тела и водянистой влаги.
При нормальном состоянии и здоровье, хрусталик абсолютно прозрачен.
Функцией хрусталика является пропуск и преломление светового потока по направлению к сетчатке глаза. Фактически – это природная линза.
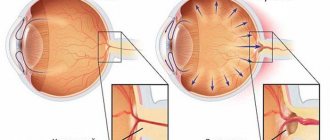
Катарактой называется патологический процесс, при котором из-за тех или иных факторов хрусталик начинает мутнеть, т.е. терять свою прозрачность. При этом сетчатка глаза не получает в достаточном объеме необходимый свет, и соответственно не может в достаточной мере оценить то, что видит глаз.
Сетчатка глаза является преобразователем видимого глазом изображения и его преобразования в нервный импульс, который затем поступает в головной мозг, где и происходит остаточное формирование того, что мы видим.
Другими распространенными заболеваниями, связанными с хрусталиком, являются – близорукость, дальнозоркость, астигматизм.
Катаракта – это частичное или полное помутнение хрусталика глаза, расположенного внутри глазного яблока между радужкой и стекловидным телом. Хрусталик от природы прозрачный и играет роль естественной линзы, преломляющей световые лучи и пропускающей их к сетчатке. Потерявший прозрачность хрусталик при катаракте перестаёт пропускать свет и зрение ухудшается вплоть до полной потери.
Рассмотрим развитие катаракты в классическом виде, на примере возрастной катаракты. В данном случае, развитие болезни происходит в течение 5 стадий (периодов):
1 стадия — передняя и задняя капсулярные катаракты; 2 стадия — околоядерная слоистая катаракта; 3 стадия — ядерная катаракта; 4 стадия — корковая катаракта; 5 стадия — полная катаракта.
На следующей картинке все пять стадия развития болезни прекрасно проиллюстрированы:
Период созревания катаракты от начальной до последней стадии, в зависимости от предпринятых больным действий, составляет от 4 до 15 лет, после чего восстановить зрение можно будет только с помощью хирургического лечения, если конечно человеку не поможет Господь.
Распространение катаракты
По статистике Всемирной Организации Здравоохранения (ВОЗ), в мире насчитывается около 19 миллионов ослепших от катаракты людей, что составляет около 50% всех случаев слепоты. Больше же всего встречается катаракта у лиц преклонного возраста, что выделил в классификацию отдельный тип болезни – «Старческая катаракта». Так, отмечается, что у многих пожилых людей, возрастом от 60 лет, прозрачность хрусталика снижается у 50%, а при возрасте 80 лет, около 90%.
Катаракта
В офтальмологии катаракты делятся на две большие группы: врожденные и приобретенные. Врожденные катаракты, как правило, ограничены по площади и стационарны (не прогрессируют); при приобретенных катарактах изменения в хрусталике прогрессируют.
Среди приобретенных катаракт, в зависимости от этиологии, выделяют старческие (сенильные, возрастные — около 70%), осложненные (при заболеваниях глаз – около 20%), травматические (при ранениях глаза), лучевые (при повреждении хрусталика рентгеновским, радиационным, инфракрасным излучением), токсические (при химических и лекарственных интоксикациях), катаракты, связанные с общими заболеваниями.
По локализации помутнения в хрусталике различают:
- переднюю полярную катаракту – располагается под капсулой в области переднего полюса хрусталика; помутнение имеет вид круглого пятна беловатого и сероватого цвета;
- заднюю полярную катаракту — располагается под капсулой заднего полюса хрусталика; по цвету и форме аналогична передней полярной катаракте;
- веретенообразную катаракту – располагается по переднезадней оси хрусталика; имеет форму веретена, по виду напоминает тонкую серую ленту;
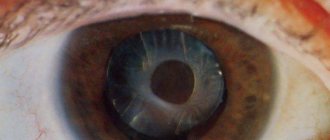
- ядерную катаракту – располагается в центре хрусталика;
- слоистую (зонулярную) катаракту – располагается вокруг ядра хрусталика, при этом мутные и прозрачные слои чередуются;
- корковую (кортикальную) катаракту – располагается по наружному краю оболочки хрусталика; имеет вид беловатых клиновидных включений;
- заднюю субкапсулярную — располагается под капсулой позади хрусталика;
- полную (тотальную) катаракту – всегда двусторонняя, характеризуется помутнением всего вещества и капсулы хрусталика.
Среди врожденной катаракты встречаются все названные морфологические формы; среди приобретенной — ядерная, корковая и полная.
В своем созревании катаракта проходит 4 стадии, в связи с чем различают начальную, незрелую, зрелую и перезрелую катаракту.
В стадии начального созревания катаракты имеет место оводнение хрусталика, характеризующееся скоплением между волокнами коркового слоя излишней жидкости с формированием, так называемых, «водяных щелей». Помутнения при начальной катаракте локализуются в коре, на периферии, вне оптической зоны хрусталика, поэтому не отражаются на остроте зрения.
Стадия незрелой катаракты характеризуется прогрессированием помутнений, которые затрагивают центральную оптическую зону хрусталика. Биомикроскопическое исследование обнаруживает помутнения хрусталика, перемежающиеся с прозрачными участками. На данном этапе созревания катаракты отмечается заметное снижение остроты зрения.
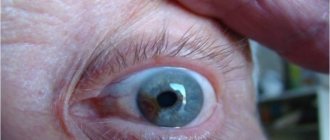
На стадии зрелой катаракты наблюдается уплотнение и полное помутнение вещества хрусталика. Ядро хрусталика и его задние кортикальные слои в процессе биомикроскопии глаза не просматриваются. Наружный осмотр выявляет зрачок молочно-белого или серого цвета. Острота зрения при зрелой катаракте варьирует от 0,1-0,2 до уровня светоощущения.
В стадии перезрелой катаракты происходит распад хрусталиковых волокон, разжижение коркового вещества хрусталика, сморщивание капсулы. Кора становится гомогенного молочно-белого оттенка. Ядро, потеряв опору, опускается вниз. Хрусталик становится похож на мешочек, заполненный мутной жидкостью, с лежащим на дне ядром. Такая перезревшая катаракта называется морганиевой катарактой. Данной стадии соответствует полная слепота.
Перезрелая катаракта может осложниться факогенной (факолитической) глаукомой, связанной с засорением естественных путей оттока ВГЖ макрофагами и белковыми молекулами. В некоторых случаях может произойти разрыв капсулы хрусталика и выход в полость глаза белкового детрита, что влечет за собой развитие факолитического иридоциклита.
Созревание катаракты может быть быстропрогрессирующим, медленно прогрессирующим и умеренно прогрессирующим. При первом варианте от начальной стадии до обширного помутнения хрусталика проходит 4-6 лет. Быстропрогрессирующая катаракта развивается примерно в 12% наблюдений. Медленное созревание катаракты происходит в течение 10-15 лет и встречается у 15% больных. Умеренное прогрессирование катаракты в 70% случаях протекает за период 6-10 лет.
Курение
Наблюдения подтверждают связь курения с риском развития катаракты. Риск заболевания катарактой у заядлых курильщиков, выкуривающих 15 сигарет в день и более, в три раза выше, чем у некурящих. Курение, как полагают, повышает этот риск, по крайней мере, частично, за счет увеличения окислительного стресса в хрусталике. Он может быть вызван образующимися при реакции в присутствии табачного дыма или других загрязнителей воздуха свободными радикалами. Они способны непосредственно повреждать белки и мембраны хрусталиковых волокон.
Ряд исследований показал, что прием антиоксидантов уменьшает риск развития катаракты. Недавнее исследование изучало влияние курения на развитие катаракты у мужчин и женщин в США (Am J Epidemiol 2002 года; 155:72-9). Результаты говорят, что любое восстановление от повреждений, вызванных курением, происходит очень медленными темпами
Это подчеркивает, сколь важно не начинать курить вообще или отказаться от курения как можно раньше. У людей, расставшихся с этой вредной привычкой 25 и более лет назад, риск развития катаракты на 20% ниже, чем у тех, кто продолжает курить
Однако степень риска для бывших курильщиков уже не снизится до уровня, наблюдаемого среди никогда не куривших.
Симптоматика при ядерной катаракте
Главная особенность этого недуга — постепенное появление симптомов. Сначала человек замечает усилившуюся близорукость и некоторое снижение качества зрения, а позже появляются дополнительные признаки недуга:
- Пациент говорит о «пелене», застилающей глаза, при этом предметы теряют ровные очертания и кажутся искаженными, «размытыми»
- Нарушается восприятие цветов, человек видит мир в «сером» или «желтоватом» тоне
- Ухудшается контрастность, поэтому со временем становится трудно читать
- Вечером пациенты могут видеть ореолы вокруг светящихся предметов (вывески, фонари)
- Может наблюдаться диплопия, все труднее становится видеть объекты вдали
- Отмечается повышенная чувствительность к свету, а в завершающей стадии заболевания световосприятие сводится к минимуму
Справиться с симптомами и корректировать зрение с помощью очков не получится при ядерной катаракте. Если на первом этапе возможна поддерживающая терапия, то на второй или третьей стадии нужна операция. В последней фазе регистрируются необратимые повреждения, и наступает абсолютная потеря зрения.
Стадии созревания ядерной катаракты
Ядерная катаракта отличается от других видов местом локализации поражения. При данном заболевании мутнеет именно центральная область ядра хрусталика с сохранением корковых слоев в прозрачном виде. Коварство патологии кроется в том, что она прогрессирует крайне медленно и на первичном этапе зарождения не приводит к очевидным изменениям со стороны зрительного аппарата. Человек продолжает видеть предметы и изображения без значительных отклонений. По мере развития болезни начинается процесс сгущения жидкости, расположенной в ядре. Она становится черного или бурого цвета, а структура уплотняется. Такие изменения не позволяют полноценно видеть, утрачивается способность рассматривать четкие контуры предметов, что приводит к формированию ярко-выраженной близорукости.
Развитие ядерной катаракты проходит четыре стадии, которые имеют свои особенности и клинические проявления:
- На начальном этапе заболевания происходит частичное помутнение внутриглазной линзы, при этом преимущественная область не затрагивается и сохраняет прозрачность. Симптоматика может иметь различия, поскольку проявления напрямую взаимосвязаны с размерами поражений хрусталика. В большинстве случаев пациенты жалуются на появление различных инородных предметов перед глазами (мушек, точек, мелких полос). К отличительным признакам также можно отнести проявления очевидной дальнозоркости или близорукости, потребность в частой смене диоптрий на очках.
Частичное помутнение внутриглазной линзы возникает на начальном этапе ядерной катаракты
- Когда ядерная катаракта переходит в незрелую форму, то визуально осматривая глаза, заметен помутневший хрусталик. Наряду с этим зрение пациента подвергается ощутимым изменениям. Его острота снижается, что затрудняет чтение, а иногда человек уже размыто видит предметы на расстоянии вытянутой руки. Состояние обусловлено увеличением объема хрусталика и уменьшением глубины глазных передних камер. На этом фоне повышается внутриглазное давление.
- Зрелая катаракта выражается в полном помутнении внутриглазной линзы и потерей зрения. Единственное, что под силу пациенту – это рассмотреть очертания собственных рук, поднесенных близко к лицевой области.
- Перезрелая стадия – заключительная, приводит к полной слепоте.
Заболевание протекает по таким направлениям и имеет следующие прогнозы:
- характерно сгущение жидкости из-за чего откладывается холестерин в капсуле, начинается формирование блестящей бляшки в полости хрусталика. Лечебные мероприятия сконцентрированы на рассасывании образования, терапия зачастую длительная и малоэффективна;
- молекулы белка подвергаются денатурации (растворяются), наблюдается повышение осмотического давления. В результате изменений ядро, утрачивая опору, спускается книзу и со временем рассасывается. При таких обстоятельствах, нет возможности различия цветов и света, консервативные методы лечения нерезультативны.
Повышенное внутриглазное давление, которое возникает на стадии незрелой катаракты в виде осложнения чревато формированием факоморфической глаукомы.
Стадии болезни
Эффективность лечебных процедур зависит от профессионализма врача и стадии, на которой диагностирована болезнь. В офтальмологической практике выделяют 4 этапа развития нарушений:
- Начальные изменения. В сердцевине хрусталика проявляются вакуоли. Это специфичные полости, заполненные жидкостью. Они создают для человека неудобства, снижают остроту зрения, хотя в ряде случаев она остается неизменной.
- Незрелая старческая ядерная катаракта ― что это такое ― лучше всего расскажет врач. Если объяснять простым языком ― это разрастание вакуолей, в результате которого их площадь увеличивается. Они начинают закрывать зрачок, вызывая неизбежное ухудшение видимости.
- Зрелая катаракта выражается в полном закрытии хрусталика, который под действием участков помутнения приобретает белесый оттенок. На этой стадии чувствительность зрачка к свету еще сохраняется.
- Перезрелая форма предполагает, что жидкость вакуолей загустевает с набуханием близлежащих тканей. Развивается набухающая катаракта и вторичная глаукома. Оперативное вмешательство врача позволит стабилизировать ситуацию.
Причины возникновения
Спровоцировать деструктивные изменения в структуре хрусталика могут следующие предпосылки:
- Возрастные изменения, из-за которых ухудшается кровоснабжение тканей, замедляется процесс их насыщения полезными веществами, макро- и микроэлементами.
- Слущивание омертвевших клеточных структур, накопленных внутри линзы и повышающих ее плотность. В быту эти процессы называют «линькой» хрусталика.
- Белковые изменения и дисбаланс биохимического состава жидкости внутри глазного яблока.
- Деформация мембранной оболочки под воздействием токсинов и свободных радикалов.
Причиной развития ядерной катаракты глаз в пожилом возрасте могут стать системные патологии, гормональный дисбаланс, нарушения в структуре соединительной ткани, последствия сложных инфекционных процессов и радиационного облучения. Значительно ухудшают ситуацию сопутствующие болезни глаз (глаукома, отслоение сетчатки), курение и алкоголизм. Негативную роль играют прием гормональных средств и неудачно прошедшая операция офтальмологического профиля.
Симптомы
Самым заметным признаком ядерной катаракты становится миопизация или изменение рефракции в сторону близорукости. Пациенты, которые раньше хорошо видели вдали, в том числе по причине возрастных изменений (дальнозоркость), вдруг начинают видеть вблизи все то, что не воспринималось ими ранее. Эти изменения влекут за собой применение более слабых очков для чтения, а в ряде случаев пациенты и вовсе отказываются от очков.
При близорукости проявляется ложное увеличение миопии. Такие пациенты меняют очки на более сильную оптику. А спустя 4-5 месяцев и эта оптика становится для них некомфортной и недостаточной. Ядерная катаракта глаз сопровождается следующими признаками:
- контуры предметов на дальнем расстоянии становятся нечеткими;
- искажается восприятие цветового фона, пропадает яркость тонов, все оттенки становятся сероватыми, приобретают «грязный» налет;
- пропадает способность к контрастному восприятию цветов, предметов;
- при односторонних изменениях (ядерная катаракта развивается на одном глазу) появляется дискомфорт при взгляде на окружающие предметы и лица;
- появляется раздвоение контуров, а при закрытии больного глаза этот эффект исчезает;
- при взгляде на источник освещения (фонарь, лампа, экран телевизора в темноте, автомобильная фара) появляются ореолы, видеть в темноте и сумерках становится невозможно.
Развивается ядерная катаракта медленно. В некоторых случаях она способна прогрессировать до 8 и более лет. С каждым годом могут появляться разные симптомы, свидетельствующие об ухудшении ситуации: резь в глазах, дискомфорт от перенапряжения зрения, боязнь света, чрезмерная чувствительность глаз.
О развитии болезни говорит изменение цвета зрачка. При этом ядро с малой плотностью структуры (1 стадия) приобретает серый оттенок. На 2 стадии появляется желтизна. На 3 ступени ― появляется янтарный оттенок. С максимальным повышением плотности ядро становится практически черным. Неэластичный хрусталик легко прощупывается при надавливании пальцами на закрытое веко. Лекарственная терапия в этой ситуации бессильна. Единственный выход ― хирургический метод восстановления глаз.
Симптомы и диагностика
Проявления ядерной катаракты вызваны нарушением прозрачности хрусталика. Световые лучи не могут полноценно доходить до сетчатки, что приводит к появлению симптомов болезни. Ядерная катаракта характеризуется нарушениями качества зрения:
- близорукость;
- двоение предметов;
- белая пелена перед глазами;
- мелькание ярких кругов, вспышек перед глазами;
- повышенная светочувствительность;
- нарушение контрастности и цветового восприятия;
- изменение цвета зрачка на белесоватый.
При появлении подозрительных симптомов нужно обратиться к врачу-офтальмологу. Специалист проведет осмотр глаза методами биомикроскопии и офтальмоскопии, оценит состояние зрительных функций (оценит остроту и границы полей зрения), измерит внутриглазное давление.
Смотрите видеоописание ядерной катаракты:
Могут ли быть осложнения?
После операции, проведенной с помощью современных лазерных и ультразвуковых методик, осложнения почти не возникают. Но у некоторых больных может впоследствии развиться вторичная катаракта. Она лечится оперативно. Назначается лазерная дисцизия. Также в пожилом возрасте может возникнуть глаукома. Вовремя обнаружить ее помогут регулярные обследования. При возникновении тревожных симптомов обратитесь к врачу.
Что касается профилактики, то медики советуют отказаться от вредных привычек, чаще бывать на свежем воздухе и принимать витамины. Старайтесь не игнорировать симптомы, чтобы успеть обнаружить заболевание на первой стадии, которая легче поддается лечению.
Стадии развития болезни
Существуют следующие стадии развития патологического процесса:
- Начальная. При ней патологический процесс не распространяется дальше ядра шарика, помутнения проявляются лишь в некоторых местах, большая часть хрусталика остается незатронутой и прозрачной. Все изменения не приносят никакой боли и проходят для пациента незаметно. Начинает проявляться близорукость либо дальнозоркость. Время продолжительности стадии доходит в некоторых случаях до 10 лет.
- Незрелая. Помутнения распространяются на большую часть коры хрусталика. Сам хрусталик становится больше в размере, значительно уменьшается глубина передней камеры глаза. В результате описываемых процессов внутриглазное давление значительно повышается, а зрение становится хуже.
- Зрелая. Помутнение распространяется по всем слоям хрусталика, что в результате уменьшает его размер. Пациент продолжает хорошо видеть предметы большого размера, но не может распознать их цвета.
- Презрелая стадия – это конечный этап прогрессирования ядерной катаракты, считается самым опасным и включает в себя два варианта развития. Первый: помутневший хрусталик глаза значительно уменьшается в размере, становится плотнее, что в результате приводит к образованию блестящей бляшки. Второй: молекулы белка пропадают, вещество хрусталика разжижается, увеличивается показатель осмотического давления. Ядро хрусталика опускается и со временем рассасывается, в результате чего зрение у пациента со временем пропадает.
Что такое ядерная катаракта и как она развивается?
При этом заболевании в центральной области хрусталика глаза, ядре, формируются небольшие помутневшие кристаллы. Со временем они сливаются в одно помутнение, охватывая всю область ядра. По этой причине данную форму катаракты и называют ядерной. Мутное пятно в центральной части прозрачного тела в самом начале болезни практически незаметно. Но уже на этой стадии зрение падает. Развивается патология преимущественно в пожилом возрасте. Люди долгое время не обращают внимания на проблемы со зрением, объясняя их старением. Если болезнь приведет к полной утрате зрительных способностей, восстановить их не получится.
В своем развитии ядерная катаракта проходит четыре стадии. Для первой характерно появление помутнения в центре хрусталика. Периферическая его область остается прозрачной. У больного перед глазами начинают мелькать «мушки». Если у него была близорукость или дальнозоркость, то заболевание прогрессирует. Вторая стадия сопровождается увеличением хрусталика в размере, что приводит к повышению внутриглазного давления. Резко ухудшается зрение вдаль. На следующей стадии, когда катаракта уже является зрелой, больной плохо различает цвета, хрусталик мутнеет полностью. На четвертой стадии может появиться холестериновая бляшка. Устранить ее достаточно сложно. Хрусталик проваливается внутрь глазного яблока. Оно полностью утрачивает способность видеть. Обратить вспять этот процесс уже невозможно.
Симптомы катаракты
Клиническая картина катаракты
Симптомы приобретенных катаракт.
симптомы
- Диплопия (двоение) в глазу, пораженном катарактой. Для выявления данного симптома нужно поочередно закрывать глаза и фиксировать, имеется ли двоение в каком-то из них. По мере прогрессирования катаракты и ее перехода в стадию незрелой двоение в глазу исчезает.
- Нечеткость видимой картинки окружающего мира (см. рисунок 3). При взгляде как на близко, так и далеко расположенные объекты человек видит их как бы расплывчато, словно смотрит через туман, слой воды или запотевшее стекло. Очки и контактные линзы не корректируют данный дефект расплывчатого видения.
- Ощущение бегания или мелькания “мушек”, пятен, полосок и шариков перед глазами.
- Блики, вспышки и всполохи света перед глазами в темном помещении.
- Ухудшение зрения в темноте, полутьме, сумерках и т.д.
- Светочувствительность, при которой любые источники света кажутся слишком яркими, режущими глаза и т.д.
- При взгляде на источник света вокруг него видится ореол.
- Трудности в различении мелких деталей, таких, как черты лиц людей, буквы и т.д. Вследствие этого человеку становится трудно писать, читать, а также выполнять любые виды деятельности, связанные с необходимостью хорошо различать мелкие детали (например, шитье, вышивание и т.д.).
- Утрата способности различать цвета, поскольку, во-первых, они становятся очень бледными, а во-вторых, приобретают желтоватый оттенок. Особенно трудно человеку различать голубой и фиолетовый цвета.
- Необходимость частой замены очков или линз, т.к. очень быстро снижается острота зрения.
- Временное улучшение зрения, особенно если до развития катаракты у человека была дальнозоркость. В этом случае он замечает, что внезапно смог хорошо видеть вблизи без очков. Но такое улучшение кратковременно, оно быстро проходит, после чего наступает резкое ухудшение остроты зрения.
- Беловатые или сероватые пятна по периметру зрачка.
Рисунок 3
Рисунок 4
Симптомы врожденных катаракт.
- Ребенок не смотрит точно на лица людей;
- Ребенок не реагирует на появление лиц людей, а также больших или красочных предметов в поле его зрения;
- Ребенок не может найти мелкие предметы, хотя они находятся в поле его зрения;
- При ярком солнечном или искусственном свете ребенок смотрит исподлобья, искоса или прикрывает глаза;
- Косоглазие;
- Нистагм (повторные блуждающие движения глазами);
- На фотографиях ребенка у него отсутствует “красный глаз”.
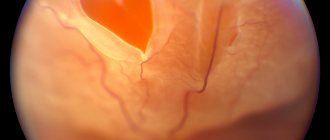
Хрусталик при катаракте
На первой, начальной стадиина второй, незрелой стадииНа третьей стадии зрелой катарактыНа четвертой стадии перезрелой катаракты
Диагностика
Диагноз ставят на основании жалоб больного, анамнеза и клинической картины. Небольшие помутнения в хрусталике выявляются с помощью фокального освещения, исследования в проходящем свете и методом биомикроскопии. При фокальном освещении видны помутнения в хрусталике серого или серовато-белого цвета.
В проходящем свете помутнения вырисовываются в виде черных полос, спиц или пятен на красном фоне глазного дна. Метод биомикроскопии дает возможность наиболее полно определить помутнения хрусталика, их характер, величину, локализацию. Исследования следует проводить при расширенном зрачке.
Кратковременного расширения зрачка можно добиться инстилляцией в конъюнктивальный мешок следующих растворов: 1% гоматропина гидрохлорида, 2-5% эфедрина, 0,1% адреналина гидрохлорида, 1-2% фенамина, 1% мезатона. У больных старше 40 лет после этого следует впустить в глаз 1% раствор пилокарпина для сужения зрачка.
Если у вас отмечается снижение остроты зрения, четкость изображения, появляются другие симптомы, то необходимо немедленно обратиться к врачу-офтальмологу. С целью диагностики заболевания следует на современном оборудовании пройти комплексное обследование, включающее:
- Визометрию – определение остроты зрения;
- Компьютерную кераторефрактометрию – определение степени дальнозоркости, близорукости, астигматизма; измерение преломляющей силы и радиуса кривизны роговицы;
- Биомикроскопию – исследование переднего отрезка глазного яблока, состояние радужной оболочки и хрусталика;
- Гониоскопию – исследование с помощью специальной линзы угла передней камеры;
- Тонометрию – измерение внутриглазного давления;
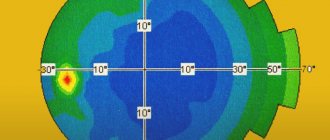
- Компьютерную периметрию – исследование поля зрения;
- Офтальмоскопию – осмотр глазного дна и определение состояния зрительного нерва и сетчатки;
- Сканирование или ультразвуковое исследование – измерение толщины роговицы и хрусталика, определения состояния сетчатки и стекловидного тела, передне-заднего размера глазного яблока, глубины передней камеры глаза;
- Кератотопография – по показаниям для всестороннего обследования переднего отрезка глаза. По результатам исследований проводится расчет оптической силы искусственного хрусталика глаза. Абсолютно все виды обследования – совершенно безболезненны и высокоточные.
Основные виды операций
- Экстракапсулярная.
- Интракапсулярная.
- Факоэмульсификация.
При экстракапсулярной операции происходит удаление повреждённого хрусталика, но сохраняя при этом его капсулу. Такой метод считается наиболее приемлемым вариантом, не требующим использования специального оборудования. При такой операции необходимо произвести большой разрез в оболочке глаза с целью полного удаления хрусталика. Такой метод лечения подразумевает наложение швов после операции, что вызовет в первое время снижение остроты зрения вблизи. Восстановление произойдёт в течение 4 месяцев. Значительным преимуществом данного метода является сохранение барьера между стекловидным телом и передним отрезком глаза. Экстракапсулярная методика весьма распространена при лечении ядерной катаракты, но ей на смену приходят уже более инновационные виды лечения (факоэмульсификация).
При интракапсулярном методе лечения происходит удаление хрусталика вместе с оболочкой. Операция производится специальным прибором – криоэкстрактор, через большой разрез роговицы. Суть её заключается в примораживании хрусталика к наконечнику прибора с дальнейшим его удалением и заменой на искусственный аналог. Сейчас данный метод используется редко в связи с высокой степенью травматизма глаза.
Наиболее инновационным методом удаления является факоэмульсификация с помощью ультразвука или лазера. Суть такой методики заключается в дроблении повреждённого хрусталика до состояния суспензии и дальнейшего его вывода с использованием системы аспирации. В зависимости от стадии заболевания может быть назначена факоэмульсификация с помощью лазера или ультразвука. Наибольшим преимуществом данного вида операции является её проведение с небольшим разрезом на поверхности роговицы, что не требует в дальнейшем наложения швов. Такой метод хирургического вмешательства сводит к минимуму возникновение послеоперационных осложнений.
Причины ядерной катаракты
Выделяют несколько причин, по которым развивается заболевание:
- накопление во внутренней структуре нерастворимых фракций белков, которые образуют помутнение;
- нарушение различных видов обмена веществ;
- алиментарный фактор – сниженное поступление в организм питательных веществ, которые образуются вследствие плохого питания, постоянных диет;
- воздействие на глаза световых лучей с большой длиной волны, такое состояние распространено у сварщиков или горнолыжников;
- вредные привычки, вследствие которых химические вещества негативно влияют на функцию зрения, в том числе хрусталик (курение, алкоголизм, наркомания);
- осложнения от сахарного диабета, при которых в крови пациентов образуются конгломераты из глюкозы и холестерина, распространяющиеся на сосуды микроциркуляции глаз, они препятствуют поступлению питательных веществ и кислорода;
- повышенное артериальное давление, которое негативно влияет на сосуды микроциркуляции глаз.
Полностью устранить заболевание возможно только с помощью выявления первопричины. Для каждой разновидности болезни существует определенное лечение.
Причины катаракты
На сегодняшний день выявлено несколько причин, приводящих к развитию болезни:
- сахарный диабет и прочие патологии щитовидки, включая титанию, мышечную дистрофию;
- курение;
- продолжительное злоупотребление алкоголем;
- глазные травмы;
- прием кортикостероидов;
- долгое и частое пребывание на ярком солнце без качественных защитных очков (дешевые солнцезащитные очки также способны нанести серьезный вред);
- развивающаяся с возрастом неспособность организма справляться с токсинами из внешней среды и снижение естественного уровня антиоксидантов;
- нарушение метаболизма хрусталика из-за отслойки сетчатки и других проблем, в том числе иридоциклита, хориоретинита, синдрома Фукса, глаукомы;
- ряд тяжелых инфекций, например: малярия и оспа;
- анемия;
- воздействие токсических веществ;
- кожные заболевания, включая экзему и нейродермит;
- глазные ожоги;
- сильная близорукость;
- наследственная предрасположенность;
- трисомия по хромосоме 21 (синдромом Дауна);
- перенесенные матерью при вынашивании ребенка тяжелые инфекции: грипп, краснуха, токсоплазмоз;
- производственный фактор из-за работы в условиях, где можно получить облучение, в том числе ультрафиолетовыми лучами.
В качестве причин также называют неблагополучную экологическую обстановку.
По данным ряда официальных источников, катаракта, возникшая по вышеописанным причинам, служит толчком для появления слепоты.
Профилактика
Поскольку не установлено конкретной причины, по которой возникает заболевание, то профилактика состоит в соблюдении рекомендаций, которые снизят риск его появления:
- Защита от яркого света. От ультрафиолета помогут только очки с натуральными стеклами.
- Высокий иммунитет предотвратит появление других болезней, способных спровоцировать катаракту, – гипертонию, сердечно-сосудистые и инфекционные заболевания. Следует правильно питаться, принимать комплексы витаминов и минералов.
- Чтобы усилить защитные силы организма, необходимы регулярные физические упражнения желательно на свежем воздухе.
- Соблюдать режим зрительной нагрузки.
- Следует отказаться от вредных привычек. Курение неприемлемо не только из-за пагубного влияния на организм, но и из-за попадания никотина вместе с дымом непосредственно в глаза.
- Патологию может вызвать сахарный диабет. Необходим постоянный контроль сахара.
Заболевание редко дает о себе знать на начальной стадии. Взрослый человек должен хотя бы раз в год посещать офтальмолога. Особенно не стоит откладывать обследование людям, находящимся в зоне риска – беременным, пожилым и имеющим плохую наследственность.
Помутнение происходит постепенно. Самостоятельно отследить его сложно. Если офтальмолог выявит тенденцию к интенсивному развитию процесса, то будет поставлен диагноз – ядерная катаракта. Лечить патологию на ранней стадии проще, чем в запущенном состоянии.
Регулярная проверка зрения у офтальмолога поможет лечению без осложнений.
Методы лечения
Консервативная терапия не позволяет справиться с патологией. Ядерная катаракта – неуклонно прогрессирующая болезнь, начинать ее лечить нужно максимально рано.
Медикаментозные средства
На ранней стадии для замедления прогрессирования могут применяться капли глазные «Офтан-Катахром», «Квинакс», «Тауфон». Эти препараты улучшают клеточный обмен веществ, их назначают на длительный срок (несколько месяцев).
Оперативное удаление
Ядерная катаракта подлежит лечению оперативным путем. Только таким радикальным методом можно справиться с патологией. Виды операций:
- Ультразвуковая или лазерная факоэмульсификация. Операция заключается в растворении вещества хрусталика до состояния эмульсии и извлечении.
- Экстракция катаракты (интракапсулярная или экстракапсулярная). Метод экстракции состоит в удалении целого или измельченного хрусталика через разрез на роговице с последующим наложением швов.
После удаления помутневшего хрусталика в глаз вводят интраокулярную линзу (ИОЛ).
Дополнительно смотрите операцию и послеоперационное лечение катаракты:
Клинические стадии и симптомы заболевания
Различают четыре стадии формирования патологических процессов, которые развиваются в хрусталике:
- Начальная
- Набухающая, или незрелая
- Зрелая
- Перезрелая
Начальная катаракта
В этой стадии происходит расслоение волокон, то есть образование между ними щелей, а под капсулой — формирование вакуолей, заполненных водой. Такие изменения выявляются только при биомикроскопическом исследовании глаз. Как правило, при развитии кортикальной формы заболевания больными редко предъявляются жалобы:
- Некоторые отмечают незначительное ухудшение зрения
- Ощущение штрихов, летающих перед глазами точек или мушек
Ядерная форма приводит к быстрому ухудшению центрального зрения, особенно при взгляде на далекое расстояние, иногда появляются временные симптомы близорукости. Начальная стадия у некоторых людей может длиться 10 – 20 лет, у других — 2 – 3 года.
Стадия набухания
Она характеризуется нарастанием набухания. Отдельные помутнения сливаются и распространяются на большую часть коркового вещества хрусталика. Поверхностные его слои еще сохраняют прозрачность. Хрусталик увеличивается и занимает всё больший объем передней камеры, в результате чего повышается внутриглазное давление. Это может привести к развитию глаукомы и необходимости удаления хрусталика. Помутнения постепенно закрывают зрачок, из-за чего его цвет меняется на серовато-белый. Зрение ухудшается еще больше. Стадия набухания может так же, как и предыдущая, длиться несколько лет.
Стадия зрелой катаракты
Она характеризуется тем, что хрусталик обезвоживается (теряет воду), уменьшается, все больше освобождая переднюю камеру, и приобретает форму звезды. Все его слои становятся мутными, а зрачок приобретает молочно-белый или ярко-серый оттенок:
- больной человек перестает различать предметы
- он способен видеть только световые лучи
- правильно определять направление источника света и различать цвета
Лечение катаракты без операции невозможно. Зрение после удаления хрусталика восстанавливается.
Перезрелая катаракта
Структура волокон хрусталика полностью разрушается, она становится однородной. Вещество коркового слоя разжижается, приобретает молочную окраску и постепенно рассасывается. Объем передней камеры увеличивается, а ядро уменьшается, становится плотным и под своей тяжестью опускается на дно камеры. При дальнейшем рассасывании кортикального слоя и отсутствии хирургического лечения остается только маленькое ядро, а капсула покрывается блестящими желтоватыми холестериновыми бляшками.
При других вариантах разрешения процесса возможно разрушение молекул белка, что приводит к разжижению хрусталикового вещества и повышению осмотического давления в капсуле. Она становится похожей на полость с жидкостью, на дне которого находится маленькое ядро. Последнее также размягчается, распадается и рассасывается.
Вещество хрусталика может через капсулу проникнуть в переднюю камеру. В этом случае больной перестает различать свет и цвета, воспаляются радужка и реснитчатое тело. Лечение катаракты осуществляется только хирургическим путем, но возвращение зрения в результате проведенной операции в этом случае уже невозможно.
- ухудшение зрения в темное время суток;
- ощущение пелены, мелькания перед глазами «мушек», точек, пятен, полос;
- затруднения, которые раньше не наблюдались, во время работы с мелкими деталями (шитье, вышивание, вязание), при чтении текстов с мелким шрифтом;
- повышение чувствительности к яркому свету, иногда проявляющееся даже болью;
- чувство двоения предметов и их искажение;
- снижение правильного восприятия насыщенности цвета;
- затруднения, связанные с подбором очков.
Лечение катаракты лекарствами
Сегодня достаточно много лекарственных средств для местного — в глазных каплях и глубинного — в таблетках лечения катаракты, но помогают ли они остановить процесс помутнения и повернуть патологию вспять — вопрос далеко не решённый. Большинство клинических исследований не подтвердили пользы медикаментозной терапии, если только само заболевание не было вызвано приемом некоторых лекарств. В случае лекарственного помутнения отказ от медикамента-причины заболевания может приостановить прогрессирование помутнения.
При диабетической катаракте лекарственный контроль уровня сахара способен уменьшить помутнение, но это опосредованное лечение катаракты.
Глазные капли применяют при подготовке к радикальному лечению и после него, для уменьшения неприятных симптомов, могут назначить на весь период ожидания полного созревания катаракты, правда, сегодняшние мало травмирующие хирургические методики избавляют от патологии любой стадии.
Симптомы ядерной катаракты
У пациентов с заболеванием развивается характерная клиническая симптоматика:
- снижение остроты зрения вблизи и на расстоянии;
- сильное прогрессирование близорукости или дальнозоркости;
- расплывчатость, двоение в глазах;
- снижение цветовосприятия;
- ухудшение зрения в сумерках;
- головные боли из-за постоянного перенапряжения глаз для рассмотрения ближних и дальних объектов;
- помутнение поверхностной структуры глаза, видимое невооруженным взглядом;
- повышенная чувствительность на действие яркого света, что образует слезотечение.
Данные признаки – основа для диагностики состояния пациента. Но подтвердить диагноз можно с помощью инструментальных методов исследования.
Диагностика ядерной катаракты
Чтобы выявить болезнь, достаточно характерной клинической симптоматики. Подтвердить диагноз врач можно с помощью инструментальных методов исследования:
- Опрос пациента. Он рассказывает о беспокоящих его жалобах и симптомах. Чаще всего человек рассказывает, что у него резко снизилась острота зрения, он не способен рассмотреть предметы в сумерках.
- Визуальный осмотр. При ядерной катаракте виднеется помутнение. Цвет глаз человека изменяется, он становится неестественно беловатым. Остальных симптомов не обнаруживается.
- Оценка степени остроты зрения, для чего применяются диагностические таблицы, на которых изображены буквы, рисунки, круги с вырезами. Пациент становится от таблицы на расстоянии 4 м, прочитывает буквы, на которые указывает врач. Чем больше он видит строк, тем лучше острота зрения. При ядерной катаракте человек не может рассмотреть даже первую строку.
- Осмотр внутренней структуры глаз. Для этого человеку закапывают Атропин или ему подобные средства. Он расширяет зрачок на время, он не сужается даже при действии яркого цвета. Поэтому врач с помощью щелевой лампы осматривает хрусталик и другие внутренние структуры глаз. Обнаруживается помутнение средней его части, боковые края остаются просветленными.
На основе диагностических тестов офтальмолог начинает лечение.
Стадии ядерной катаракты
Выделяются в зависимости от проходящих в стареющем организме изменений патологического характера четыре стадии развития заболевания:
- Начальная проявляется созданием в хрусталике щелей специфического типа, заполненных жидкостью. В указанной области создаются полые зоны с водой. В итоге помутнение начинает развиваться на периферии. Данная стадия даже при отсутствии любого типа терапии может держаться десятилетие без особых дегенеративных изменений.
- Незрелая предполагает слияние помутнений с увеличением их общего объема. Постепенно они перекрывают зрачок, становясь бурыми либо черными. Волокна хрусталика постепенно набухают и пространство в области передней камеры уменьшается. Внутриглазное давление способно повышаться на этой стадии, из-за чего могут развиться дополнительные патологии. Такое состояние нередко ведет к факоморфическому типу глаукомы. Но даже при такой степени слои тела хрусталика по-прежнему остаются прозрачными.
- Зрелая катаракта проявляется потерей жидкостей в пораженной области. Из-за этого начинается помутнение всех слоев, которые меняют окрас на серый. Сам хрусталик становится гораздо меньше в размерах. При пуске света на область радужки тень не падает на хрусталик. При такой стадии у больного есть возможность различить свет с цветами.
- Перезрелая стадия является конечной степенью развития старческой катаракты. При данной степени деградация тканей приводит тем или иным способом к слепоте, которую уже нельзя обратить даже при помощи операции.
Лечение ядерной катаракты глаз
Удаление катаракты возможно бесшовными или шовными способами. Предпочтительны технологии без наложения швов на этапе незрелой или начальной старческой катаракты, так как они малотравматичны, проводятся амбулаторно, обеспечивают максимально возможную остроту зрения и сокращают период реабилитации до одного месяца.
Лечение ядерной катаракты бесшовным способом возможно с применением метода факоэмульсификации (ФЭК) или лазерной экстракции (ЛЭК). Первый метод считается «золотым стандартом» офтальмохирургии, но при запущенной стадии применяться не может. Связано это с высокой степенью плотности ядра (по классификации Баррета, 5-й и, иногда, 4-й). Энергии ультразвука не хватает для его дробления, операция катаракты затягивается и осложняется. Хирург вынужден переходить на технику больших разрезов, чтобы удалить хрусталик и установить интраокулярную линзу, а затем наложить швы.
Методика лазерной экстракции катаракты, при которой все этапы осуществляется лучом высокой энергии, применяется при всех степенях зрелости катаракты и плотности ядра. ЛЭК – технология отечественная, но широкого распространения не получила.
Замена хрусталика глаза при лечении ядерной катаракты высокой степени плотности – «бурой» или «черной», проводится методами экстра- или интракапсулярной экстракции. Это – способы ручного удаления помутневшей биологической линзы. Их основные недостатки заключаются в более грубом воздействии на глазное яблоко при манипуляциях, необходимости ретробульбарной анестезии и длительного, до полугода, реабилитационного периода. Качество зрения при этих видах вмешательства уступает бесшовным технологиям из-за неизбежного послеоперационного астигматизма – искажения поверхности роговицы вследствие наложения швов.
Для оптимального результата при хирургическом лечении ядерной катаракты важно не затягивать с принятием решения.
В этом случае попытки консервативной терапии с помощью глазных капель приведут лишь к уплотнению ядра и осложнениям офтальмохирургии.
Старческая начальная катаракта требует осмотра офтальмолога (в идеале – офтальмохирурга) не реже, чем один раз в полгода.