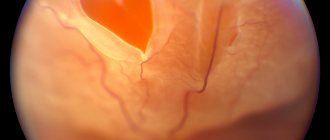
Заднекапсулярная катаракта — патология, при которой наблюдается потемнение хрусталика субкапсулярной части, находящейся в задней области глазного яблока. Заднекапсулярная катаракта относится к осложнённым видам заболеваний. Данная патология развивается быстротечно, иногда достаточно нескольких месяцев, чтобы человек утратил зрение. Патология может проявляться на одном глазе и протекать совместно с другими заболеваниями. В редких случаях обнаруживается катаракта обоих глаз. Этот вид катаракты может развиться у людей любой возрастной группы. Однако у женщин заднекапсулярная катаракта проявляет себя более агрессивно. Она может появиться беспричинно у молодых людей в возрасте от 25 до 40 лет, которые никогда не имели проблем со зрением. Существует небольшое количество людей с врождённой формой болезни. Если заболевание вовремя не выявить и не начать лечение, оно приведёт к утрате зрения и инвалидности.
Стадии и формы болезни
Для заднекапсулярной катаракты характерны последующие формы:
- начальная форма;
- незрелая катаракта;
- зрелая форма;
- перезрелая форма.
При начальной форме очевидные нарушения не проявляются, периодически образуется затуманенность зрения. Больной человек жалуется на двоение предметов, мушки, полосы перед глазами. Под капсулой начинают образовываться вакуоли, наполненные жидкостью. Эти изменения можно обнаружить при биомикроскопическом исследовании. Начальная форма продолжается разный период времени — от нескольких месяцев до года и более.
Для незрелой (набухающая) катаракта характерны серьёзные изменения хрусталика. У человека в значительной степени снижается зрение. Сам хрусталик становится больше и занимает больший объём глаз. Зрачок приобретает серо-белый оттенок. К этому присоединяется болевой синдром и повышение внутриглазного давления. Незрелая форма катаракты быстро переходит в последующую форму.
При зрелой форме проявляются все нежелательные симптомы заболевания. Наблюдается обезвоживание хрусталика. Он становится меньше, уплотняется и освобождает переднюю камеру. Человек с трудом различает цвета, предметы, но ещё видит световые лучи. Появляется серое помутнение в области зрачка. На этой стадии проводят оперативное вмешательство по удалению и замене хрусталика.
В период перезрелой формы человек полностью утрачивает зрение и обретает полную слепоту. Хрусталик разжижается и становится молочно-белого цвета. Остаётся небольшой остаток ядра, а капсула накрывается холестериновыми бляшками.
Механизм развития и статистика заболевания
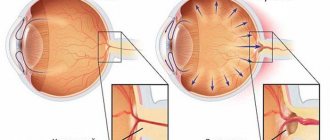
Строение хрусталика
Катаракта — это заболевание, основным признаком которого является помутнение хрусталика. Он представляет собой своеобразное прозрачное тело сферической формы в виде двояковыпуклой линзы, имеющей разные радиусы передней и задней кривизны. Хрусталик расположен за зрачком между радужкой и стекловидным телом глаза и покрыт прозрачной эластичной оболочкой (капсулой), защищающей содержимое от внешнего повреждения.
Внутри капсула заполнена структурным белковым веществом (кристалином), плотным в центре (ядро) и более рыхлым на периферии (кора). Основное вещество — это слой растущих клеток эпителия, которые образуют направленные к центру волокна. Хрусталик преломляет световые лучи и концентрирует их на сетчатке глаза.
Последующие физико-биохимические процессы вызывают раздражение нервных окончаний, от которых импульсы поступают по зрительным нервам в кору головного мозга, где и формируется четкий образ находящихся перед нами предметов.
Физиологическая норма состояния хрусталика — это его прозрачность и эластичность. В зависимости от изменения расстояния до предмета, он может мгновенно менять свою форму. В результате этого уменьшаются или увеличиваются радиусы его кривизны и сила преломления светового луча (аккомодация). Так происходит фокусирование изображения на желтом пятне сетчатки. За счет этих беспрерывных процессов человек видит одинаково хорошо на близком и отдаленном расстояниях.
Химический состав хрусталика, омываемого внутриглазной жидкостью — это белки, минеральные элементы и вода. Он не снабжен кровеносными сосудами, нервными клетками и волокнами. Внутриглазная жидкость вырабатывается в глазу постоянно. Посредством нее в хрусталике осуществляются обменные процессы, то есть доставляются необходимые элементы и уносятся продукты метаболизма.
Происходящие нарушения
Различные причины катаракты, о которых упоминается ниже, приводят к нарушению обмена веществ, накоплению свободных радикалов и продуктов распада, разрушению белковых структур с понижением прозрачности капсулы и вещества хрусталика.
Ухудшение зрения после 37 – 40 лет происходит в результате снижения эластичности хрусталика и его способности к аккомодации, что приводит к необходимости подбора корректирующих очков или линз.
Возрастное же помутнение его возникает (предположительно) в результате все тех же общих процессов старения всего организма — метаболизм (распад) все больше преобладает над регенерацией (восстановлением).
Повреждения волокон и сопровождающие их биохимические процессы происходят в соединительной, хрящевой и костной тканях. Возникают остеохондроз и артрозы, в коже — распад коллагеновых волокон и снижение содержания гиалуроновой кислоты ведут к снижению ее эластичности, появлению дряблости, формированию морщин и складок.
Появление симптомов катаракты глаза свидетельствует об уменьшении прозрачности хрусталиковых структур и ухудшении или полной утрате их способности адекватно пропускать световые лучи.
Статистика
По данным Всемирной организации здравоохранения, в мире катарактой страдают около 17 миллионов человек, а у 20 миллионов она стала причиной полной утраты зрения, что составляет 50% всех случаев слепоты. Если раньше эта болезнь считалась болезнью людей пожилого и преклонного возрастов, то в последние годы этот диагноз все чаще ставят и в 40-летнем возрасте.
Развитие заболевания после 65 лет отмечено у 75% людей, независимо от пола. В 2012 году в мире произведено около 15 миллионов операций по удалению катаракты, в России — 375 тысяч операций, что значительно меньше реальной необходимости (в связи с прежней тактикой в плане сроков лечения катаракты). В 33% заболевание в детстве связано с врожденной патологией.
Австралийские ученые провели одно исследование больных с диагнозом катаракта, некоторым из которых с 1992 по 2007 год были произведены операции по ее удалению. Изучая долголетие и уровень смертности 350 участников исследования старше 49 лет с диагнозом катаракта учитывался: возраст пациента, индекс массы тела, вредные привычки, хронические заболевания — сахарный диабет, гипертония, заболевания сердечно-сосудистой системы и пр.
Результаты исследования, проведенного австралийскими учеными показали, что среди 2 групп пациентов (одной производилась операция по удалению катаракты и коррекции зрения, другой группе с катарактой-нет) у больных, прошедших через операцию — смертность и заболеваемость была на 40% ниже, чем у той группы, которая не прошла эту процедуру. Результаты этого исследования показывают, что коррекция зрения положительно влияет на долголетие и качество жизни и общее состояние пожилого человека.
Причины возникновения
Ведущими факторами проявления заднекапсулярной катаракты являются:
- приём кортикостероидных препаратов на протяжении длительного периода времени;
- наличие такой патологии, как сахарный диабет, при нем в разы увеличивается риск двустороннего поражения органов зрения;
- заболевания органов зрения: увеит, глаукома, дистрофия развиваются в осложнённую катаракту;
- механическое разрушение хрусталика — любая травма органов зрения или головы может спровоцировать патологические изменения в хрусталике, этом случае влага попадает внутрь и становится причиной его набухания;
- проведение хирургических вмешательств по части офтальмологии, появляется в виде обострения после операции;
- усугубление после разных болезней организма;
- атеросклероз сосудов головного мозга;
- генетическая предрасположенность;
- вредные трудовые условия, тяжёлые отравления таллием, ртутью;
- радиоактивное, ионизирующее или ультрафиолетовое излучения;
- псориаз и онкологические заболевания кожных покровов;
- вредные привычки — злоупотребление алкогольными напитками, табакокурение.
Причины образования ядерной катаракты
При изучении данного заболевания были проведены многолетние исследования. Полученная статистика позволяет говорить о причинах болезни, включающих старение организма и связанные с ним процессы, а также неоспоримое воздействие внешних факторов. В целом можно говорить о таких основных причинах развития недуга:
- Физико-химические изменения, наблюдающиеся в организме человека на протяжении многих лет, и оксидативный стресс (переход белков к нерастворимым фракциям из-за недостатка питания и связанного с этим процесса окисления)
- Наследственность, которая в некоторых случаях приводит к появлению ядерной катаракты в более раннем возрасте
- Влияние радиации, инфракрасного излучения и ультрафиолета
- Повреждения и травмирование глазного яблока
- Вредные привычки (доказано несомненное влияние алкоголя и табачного дыма на развитие болезни)
- Неправильный обмен веществ и лишний вес
- Перенесенные заболевания (в некоторых случаях у пациентов формируется ядерная катаракта после тифа или малярии)
- Дополнительным толчком для развития недуга может стать прием некоторых медикаментов в течение длительного времени (нейролептики, кортикостероиды и др.)
- Статистика позволяет делать выводы о влиянии других хронических болезней (гипертония, сахарный диабет, аллергия, заболевания щитовидной железы и др.) и офтальмологических недугов
- Скудное питание и дефицит йода
Вернуться к оглавлению
Признаки и симптомы
Выявить катаракту в начальной форме самостоятельно очень трудно. Тем более, если симптомы заболевания никак не проявляются. Основные показатели наличия данной патологии описаны ниже:
- ухудшается зрение на близком расстоянии — постепенно оно снижается и на дальние расстояния;
- исчезает часть поля зрения по центру изображения;
- в тёмное время суток возможно проявление вспышек или бликов;
- прогрессирует боязнь света — светочувствительность значительно увеличивается, однако болевого синдрома не наблюдается;
- изображение может раздваиваться;
- ухудшается восприятие цветов;
- многократная смена средств контактной коррекции, заднекапсулярная катаракта трудно поддаётся очковой коррекции;
- возможно, появление сильных головных болей, болевого синдрома и воспалительных процессов в органах зрения.
Катаракта у всех заболевших протекает по-разному и имеет разную скорость развития. С течением времени зрительная функция может утратиться чёткость изображения и полностью исчезнуть. При появлении вышеописанных симптомов необходимо проконсультироваться у врача для установления диагноза. Нельзя заниматься самолечением и игнорировать такие симптомы.
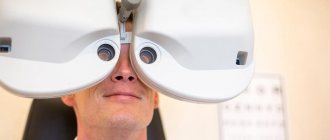
Диагностика
При появлении симптомов заднекапсулярной катаракты следует в срочном порядке прибегнуть к консультации врача-офтальмолога. Он опросит больного о симптомах, проведёт необходимые исследования:
- В первую очередь проводят биомикроскопию. Она помогает врачу осмотреть глазное дно, проходящие изменения в строении или структуре.
- Проверяют при помощи специального прибора искривление роговицы, состояние хрусталика, параметры глаза.
- С помощью щелевой лампы определяют степень заболевания. Лучше всего диагностируется зрелая форма патологии.
- При необходимости назначают обследование зрительного нерва и сетчатки глаза при помощи ультразвукового исследования.
По результатам обследований врач-офтальмолог сможет выставить точный диагноз и решит о методе лечения.
Вернуть остроту зрения можно после осуществления хирургического вмешательства.
Стадии ядерной катаракты
Болезнь осложняется постепенно, переходя из одной стадии в другую. Этот процесс занимает несколько лет, на протяжении которых можно наблюдать такие изменения:
- В начале ядро остается прозрачным в большей своей части, отмечаются только небольшие разрозненные участки помутнения. В это время человек видит хорошо, подмечая повышенную утомляемость глаз.
- Следующая стадия (незрелая катаракта) отличается от первой формы тем, что небольшие помутневшие участки соединяются, образуя широкую мутную область в ядре. Пациент в это время отмечает сильное падение зрения, потому что мутный участок не позволяет свету беспрепятственно достигать сетчатки глаза.
- На стадии зрелой катаракты утрачивает прозрачность не только ядро, но и весь хрусталик. Пациент в этот период может воспринимать яркий свет, а со временем утрачивает и эту способность.
- Для завершающей стадии (перезрелая катаракта) характерна полная деградация хрусталика. Если до этого момента не начать лечение, пациент ослепнет навсегда.
Лечение
Избавиться от заднекапсулярной катаракты возможно только хирургическим путём. Оперативное вмешательство проходит одним из двух способов:
- Интракапсулярная экстракция катаракты. Такой метод лечения используют в исключительных случаях, поскольку в высшей степени травмируется глазное яблоко. Проводят операцию с применением специального прибора – криоэкстратора. Используя этот прибор, хрусталик и капсулу примораживают к металлическому наконечнику, потом вынимают через сделанный ранее разрез.
- Экстракапсулярная экстракция катаракты. Удаляют помутневший хрусталик при помощи микропореза и меняют его на линзу интраокулярного вида. Возможно, удаление только повреждённой части. Это сохраняет преграду между стекловидным телом и передней частью глазного яблока. Такой способ лечения имеет минус – наблюдается внушительное травмирование органа зрения.
Данные способы терапии заднекапсулярной катаракты допускают фрагментарную или полную замену хрусталика. После операции на глаза прооперированного человека прикладывают повязку. Она уменьшает риск возникновения осложнений или инфицирования.
Заживление после оперативного вмешательства протекает на протяжении 7-10 дней. На протяжении этого периода больному прописывают капли антисептического действия и антибиотики. Соблюдение всех рекомендаций врача содействует наискорейшему заживлению и восстановлению зрительной функции. Чаще всего зрение возвращается на 90-100%.
Профилактика
Снизить риск развития заднекапсулярной катаракты можно, соблюдая профилактические меры:
- ведение здорового образа жизни;
- отказ от вредных привычек;
- защита глаз от травм и негативных воздействий среды;
- профилактический прием витаминов;
- ежегодный медосмотр.
Заднекапсулярная катаракта может привести к слепоте и инвалидности человека. Поэтому нужно максимально рано проводить оперативное лечение.
Что вам известно о заднекапсулярной катаракте? Поделитесь в комментариях. Делайте репост в соцсети. Берегите свое зрение. Будьте здоровы.