Врожденная глаукома – заболевание, при котором внутриглазное давление повышается из-за наследственных или врожденных нарушений в структурах глаза, через которые в норме оттекает внутриглазная жидкость.
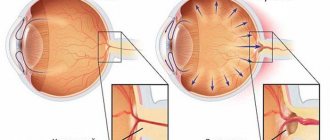
В норме внутриглазная жидкость обеспечивает обменные процессы и поддерживает нужное давление внутри глаза. Образуется она при фильтрации крови из капилляров цилиарного тела, части сосудистой оболочки глаза, участвующей также в изменении формы хрусталика, и оттекает большей частью через сложную систему каналов, расположенных в углу передней камеры. Таким путем поддерживается постоянство и регуляция внутриглазного давления.
Угол передней камеры ограничен радужной оболочкой, цилиарным телом и роговицей. Система каналов представлена, так называемой трабекулярной сетью, системой тончайших мембран разного размера, фильтрующих внутриглазную жидкость, которая затем попадает в шлемов канал – узкий канал, расположенный внутри склеры, близко к роговице. Из шлемова канала внутриглазная жидкость попадает обратно в кровоток.
Врожденная глаукома чаще всего возникает на двух глазах. Первые признаки заболевания появляются уже в первые 6-12 месяцев жизни. При этом, к сожалению, если заболевание не обнаружено вовремя и не проводилось своевременное лечение, до 50% детей слепнут к 5-7 годам.
Врожденная глаукома может быть первичной и вторичной.
Клиника врожденной глаукомы
При раннем появлении симптомов заболевание протекает наиболее тяжело и имеет неблагоприятный прогноз
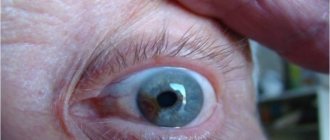
У детей с врожденной глаукомой прежде всего обращают на себя внимание большие и выразительные (на начальных стадиях) глаза
На клиническую симптоматику гидрофтальма влияет тот факт, что ткани глаза у ребенка легко растяжимы, и поэтому изменения возникают во всех его структурах.
Первые признаки Начальные симптомы гидрофтальма заключаются в небольшом увеличении роговицы, возникновении трещин десцеметовой оболочки и вначале преходящем, а затем стойком отеке роговицы.
По мере прогрессирования заболевания роговица продолжает растягиваться, склера истончается, приобретает голубоватый оттенок (просвечивается сосудистая оболочка), заметно расширяется лимб и углубляется передняя камера.
Соответствующие трансформации происходят и с радужкой. В ней начинают развиваться атрофические процессы, захватывающие и сфинктер зрачка. В результате он расширяется и вяло реагирует на свет.
Хрусталик обычно имеет нормальные размеры, но уплощен и по мере углубления передней камеры отодвигается назад. При значительном увеличении размеров глазного яблока может произойти разрыв растянутых и истонченных ресничных связок, сопровождающийся подвывихом или вывихом хрусталика.
В далеко зашедшей стадии заболевания он нередко мутнеет (развивается катаракта). Глазное дно поначалу не изменено, но затем довольно быстро начинает развиваться глаукомная экскавация зрительного нерва. Одновременно растягивается и истончается сетчатка, что в дальнейшем может привести к ее отслойке.
На ранних стадиях заболевания ВГД повышается незначительно и периодически, в последующем оно приобретает стойкий характер.
Прогрессирование заболевания ведет к неуклонному ухудшению состояния зрительных функций, в первую очередь центрального и периферического зрения. В начале заболевания снижение остроты зрения обусловлено отеком роговицы.
В дальнейшем зрение ухудшается вследствие атрофии зрительного нерва, которая проявляется глаукомной оптической нейропатией.
По этой же причине возникает пороговое снижение светочувствительности в парацентральных и периферических частях сетчатки, что приводит к появлению специфических изменений в поле зрения пораженного глаза.
По форме все врожденные глаукомы, как наследственные, так и внутриутробные, относятся к закрытоугольным. Однако причины препятствия оттоку внутриглазной жидкости различны, что позволяет выделить два основных клинических типа заболевания — А и В.
Симптомы.
Заболевание течет, как правило, незаметно.
В первые 2-3 месяца родителей могут насторожить беспокойное поведение ребенка, плохой сон и аппетит, такие дети избегают яркого света, возможно небольшое слезотечение.
Сложности заключаются в том, что развитие глаза и мозга ребенка идет постепенно с рождения, так что лишь со 2 месяца ребенок имеет зрение самого незначительного качества, видя только силуэты предметов и людей.
Так что снижение зрительных функций, которые и страдают при глаукоме: остроты зрения и периферического поля зрения, определить в этот период невозможно.
Выраженность симптомов зависит от величины внутриглазного давления. При значительном повышении глазного давления глазное яблоко увеличивается в размере, растягивается, роговица становится мутной, отечной, а склера наоборот, становится из-за растяжения тонкой и приобретает синий оттенок.
Симптоматические проявления и причины патологии
Врожденная глаукома у детей даже при применении различных методов комплексного — консервативного (медикаментозного) и оперативного лечения — практически неизлечимая. Такая форма заболевания чаще всего наследственная или вызывается травмированием ребенка в утробе матери или во время родов.
Важно! Врожденная глаукома — заболевание, которое может сделать ребенка инвалидом; чем раньше удается поставить диагноз и провести лечение, тем больше шансов получит ребенок на нормальную, здоровую и полноценную жизнь.
Заметить первые признаки заболевания можно на первой неделе жизни ребенка, но иногда они проявляются только спустя несколько месяцев, а то и лет.
Анатомически причина появления глаукомы объясняется аномальным развитием системы оттока жидкости внутри глазного яблока, затрудняющим движение внутриглазной жидкости, что повышает давление.
Повышенное давление в глазу влечет за собой изменения в самом глазном яблоке — растяжение роговицы и склеры. Это приводит в дальнейшем к нарушению питания глазного нерва и полной слепоте.
Причина возникновения и развития врожденной глаукомы новорожденного кроется в патологических состояниях матери при беременности, особенно в первом ее триместре:
- Различные инфекции и заболевания, перенесенные будущей матерью: паротит (свинка), краснуха, полиомиелит, сифилис, авитаминоз витамина А;
- Пищевые или любые другие отравления;
- Влияние вредных привычек: курение, а особенно злоупотребление алкоголем;
- Гипоксия в утробе, а также патологии развития нервной, эндокринной и сердечно-сосудистой систем;
- Радиация и облучение.
При врожденной глаукоме у детей симптомы проявляются следующим образом:
- Младенец рождается с большими, «выразительными» глазами, достаточно быстро прогрессирует последующее увеличение глазного яблока;
- Происходит быстрое увеличение диаметра роговицы до 20 мм, развивается ее помутнение и отек;
- Повышается внутриглазное давление;
- Появляется замедление реакций зрачка, развивается светобоязнь и слезотечение, ребенок постоянно моргает, глаза часто краснеют.
Врожденная глаукома всегда сопровождается развитием патологических процессов и в других органах: у ребенка может проявиться микроцефалия, глухота, порок сердца. В глазах может появиться такое заболевание, как катаракта, аниридия.
Кроме врожденной глаукомы, у детей бывает еще вторичная и инфантильная.
Вторичная глаукома развивается в первые месяцы после рождения малыша и отличается симптомами заболевания: отсутствует светобоязнь и слезотечение, размеры и оттенок пораженного глаза практически не отличаются от здорового.
Инфантильная (по-другому юношеская или ювенильная) форма встречается у детей старше 3 лет и может развиться у человека в возрасте до 35 лет.
Причины развития данной формы заболевания делятся на три группы:
- Старение — изменяется строение радужной оболочки глаза, не изменяя лимб, склеру и оболочку; увеличивается давление жидкости в глазу и резко ухудшается зрение;
- Патология передней области глаза, которая может быть врожденной. Симптомы практически отсутствуют, диагностировать можно только при применении специального обследования;
- Глаукома возникает по причине развивающейся миопии — близорукости.
Проявления признаков развития глаукомы зависят от стадии заболевания и его формы: на начальной стадии стекловидное тело глаза прозрачное, по мере прогрессирования болезни на нем появляются единичные помутнения, на более поздних стадиях возникают множественные диффузные помутнения и кровоизлияния.
Нарушается кровообращение, которое приводит к дистрофическим изменениям диска зрительного нерва, развитию его атрофии и последующей слепоте всего глаза.
Лечение юношеской глаукомы
Начинают лечение консервативным методом, назначая как местные препараты, так и средства общего действия. В дальнейшем при неудовлетворительных результатах или при быстром прогрессировании болезни прибегают к хирургическому лечению.
Консервативное лечение
Симптомы заболевания
Глаукому можно встретить в литературе, как «зеленая катаракта» или «водянка глаза», что наиболее точно характеризует основное проявление патологии.
Видимые изменения характеризуются помутнением роговицы, при этом она приобретает лазурный оттенок, напоминающий зеленую воду. У деток глаза приобретают особенный блеск, и за счет выпячивания роговицы проявляется симптом «коровьих глаз».
За счет выпячивание роговицы так же страдает радужная оболочка: иногда наблюдается ее атрофия по внутреннему краю, изменение колера.
Груднички с врожденной патологией очень беспокойны, они постоянно плачут. Снижение реакции на свет. Параллельно часто обнаруживаются другие аномалии развития: микроцефалия, пороки сердца, глухота. Так же может наблюдаться:
- Аридия – отсутствие радужной оболочки;
- Микрокернеа – несформированная, малая роговица.
При этом у ребенка отмечается светобоязнь, сопровождающаяся слезотечением. Часто отмечается покраснение склер, их инъецирование. Чаще всего процесс двусторонний.
Ребенок может жаловаться на помутнение картинки или затемнение видения в ясный солнечный день.
Чаще процесс хронический с периодическими обострениями. Во время обострений возникают радужные круги при взгляде на источник световых лучей, а так же тянущая боль в глазу, иногда имитирующая приступ мигрени, а иногда даже зубную боль.
Стадии
Обнаружить раннюю стадию заболевания позволяют регулярные измерения внутриглазного давления. Проводить данную процедуру рекомендуется со следующей частотой:
- в 35–40 лет – однократно в течение года;
- после 50 лет и старше – дважды-трижды на протяжении 12 месяцев.
В случае выявления каких-либо отклонений специалист приступает к сбору анамнеза, задаёт больному вопросы относительно имеющихся хронических заболеваний, полученных ранее травм головы, наличия родственников, страдающих глаукомой. Далее врач проводит офтальмологическое обследование, состоящее из детального осмотра глазного дна, тонографии (изучения оттока внутриглазной жидкой субстанции), периметрии, исследующей поля зрения, гониоскопии, определяющей состояние передней камеры глаза.
Выделяют 4 стадии (степени) развития заболевания. Наиболее благоприятен прогноз именно при первой степени глаукомы. Ранняя стадия характеризуется минимальным сужением полей зрения и слабой выраженностью остальных симптомов. На 2 и 3 стадиях значительно сужается поле зрения. При 4 степени человека ожидает полная слепота, которая не поддается хирургическому и другим видам лечения. Поэтому основной задачей врачей является именно ранняя диагностика глаукомы.
Комплексная диагностика любой формы глаукомы включает в себя:
Также необходимо проведение ультразвукового исследования глаз.
Одним из самых важных исследований является глазная тонометрия – процедура измерения внутриглазного давления. Врач отслеживает, как именно меняется уровень давления при воздействии на роговую оболочку. Процедура может проводиться контактным или бесконтактным способом. При контактной тонометрии необходимо предварительное обезболивание.
Также врач проводит:
- гониоскопию – исследование передней камеры глаза;
- прямую офтальмоскопию – исследование глазного дна.
Диагностические мероприятия, направленные на подтверждение имеющейся глаукомы и определение её разновидности, включают:
- Суточную тонометрию (мониторинг внутриглазного давления).
- Периметрию и кампиметрию, направленные на выявление центральных, парацентральных дефектов зрения, сужение обзора.
- Прямую или непрямую офтальмоскопию, биомикроскопию, служащие обнаружению изменений на глазном дне (на начальной стадии болезни его состояние часто остаётся нормальным, однако патология может проявляться сдвигом сосудистого пучка в области зрительного нерва).
- Ультразвуковое, электрофизиологическое исследования.
Для осуществления диагностического обследования ребёнка часто помещают в отделение стационара и выполняют необходимые манипуляции с применением анестезии.
Определение заболевания
Глаукома – это хроническое заболевание, причиной которого становится повышенное внутриглазное давление в большинстве случаев. Также наблюдается при глаукоме пониженное и нормальное давление. Она проявляется в виде острых приступов, которые с развитием болезни становятся всё чаще. В норме глазная жидкость заполняет переднюю и заднюю камеры глаза.
Внутриглазная жидкость содержит такие полезные вещества:
- Аскорбиновая кислота (витамин С);
- Глюкоза.
В зависимости от причины возникновения глаукомы выделяют различные формы заболевания. Существует несколько классификаций.
Классификация по механизмам развития:
- Открытоугольная форма глаукомы. Угол глаза открыт. Однако уменьшены промежутки между волокнами гребенчатой связки, которая прикрывает глазной угол. Водянистая влага не проникает через связки и задерживается в камерах глаза. Возникает в 9 из 10 случаев глаукомы.
- Первичная открытоугольная. Связана с непосредственной патологией трабекул гребенчатой связки. Существуют различные причины развития этой формы заболевания. Основная – возрастные изменения после 35 лет. Характерно бессимптомное течение. Анатомические особенности строения глаза повышают вероятность развития заболевания.
- Эксфолиативная открытоугольная. Причины появления – нарушения биохимических процессов в соединительной ткани организма. Побочное вещество в виде наслоений (эксфолиант) оседает на гребенчатой связке и препятствует оттоку жидкости. Возникает у взрослых.
- Пигментная открытоугольная. Отслоившийся от радужки пигмент закупоривает трабекулы связки. Водянистая влага не оттекает из глаза. Возникает в молодом возрасте, в отличие от других форм открытоугольных глауком.
- Закрытоугольная форма глаукомы. Протекает в форме приступов, которые провоцируются расширяющими зрачок каплями и недостаточным освещением. Причины – расширение зрачка, что вызывает утолщение корня радужки. Закрывается угол глаза. Блок препятствует оттоку жидкости. Чаще развивается при наличии дальнозоркости. Крупный хрусталик, узкий угол глаза от рождения – то, от чего возникает закрытоугольная глаукома.
Классификация по причине возникновения:
- Первичная. Самостоятельная патология, которая не связана с поражением других систем организма;
- Вторичная. Развивается вторично по отношению к другим заболеваниям и приему лекарственных средств.
Классификация по возрасту возникновения:
- Врожденная первичная. Возникает у детей до 2х лет без провоцирующих причин. Встречается реже, чем у взрослых. Вызвана нарушением развития угла передней камеры. Заподозрить можно по светобоязни и постоянному слезотечению. При обследовании офтальмолог выявляет увеличенное глазное яблоко.
- Инфантильная первичная. Развивается у детей от 3х до 11 лет. Патогенез такой же, как у врожденной глаукомы.
- Ювенильная первичная. От 12 до 36 лет. Тот же механизм развития.
- Глаукома у взрослых. Самая частая форма.
Классификация
Врожденная глаукома классифицируется на виды в клинической практике в зависимости от ее причин.
Разновидности
- Первичная, обусловленная генетическими нарушениями,
- Вторичная, развивающаяся из-за нарушения развития органов зрения,
- Сочетанная, для которой характерны как наследственные состояния, так и приобретенные проблемы.
глаукома делится на 3 степени
Первичная врожденная глаукома классифицируется на такие клинические степени:
- ранняя — она проявляется в возрасте до трех лет,
- инфантильная — развитие симптомов происходит в возрасте от 3 до 10 лет,
- ювенильная – она проявляет себя чаще всего только в подростковый период.
Форма первичной врожденной глаукомы зависит от степени недоразвития глазных структур, отвечающих за отведение жидкости.
Глаукома у детей — виды болезни
Глаукома – одно из самых опасных заболеваний офтальмологической практики. Характеризуется повышение давления в камерах глаза, за счет нарушения при оттоке внутриглазной влаги. Заболевание чаще, безусловно, проявляется у пациентов старше 45-50 лет, но, тем не менее, часто может диагностироваться и у деток.
В детском возрасте патологию можно разделить на такие виды:
Врожденная
Заболевание диагностируется у деток до года. Считается, что основная причина – наследственная предрасположенность. Однако, так же выделяют травматическое поражение органа зрения во время прохождения ребенка по родовым путям матери или поражение эмбриона во внутриутробном периоде.
Причина внутриутробного поражения может быть, как инфекционное заболевание матери, так и воздействие триггерных факторов: курение, алкоголь, наркомания, отравление, прием препаратов, в особенности в первом триместре, когда происходит закладка органа зрения у будущего ребенка.
Инфантильная
Встречается у деток от двух до десяти лет. Причиной могут быть врожденные дефекты, которые проявляют себя отсрочено.
Ювенильная или юношеская глаукома
Чаще всего вторичная и является результатом приобретенных заболеваний, диагностируется у детей после 10 лет.
Так же может передаваться наследственно, является доминантным признаком, чаще проявляется у мальчиков. Соответственно, у детей может быть, как врожденная, так и приобретенная глаукома. Так же заболевание может быть первичным, то есть развиваться непосредственно в результате патологии глаза, анатомических дефектов.
А также глаукома может быть вторичной: на фоне миопии глаз, травмы, на фоне патологий других систем и органов, инфекционного поражения и так далее.
Осложнения и прогноз
В послеоперационный период назначают местные противовоспалительные, антибактериальные и метаболические лекарства. При возникновении осложнений в первую очередь назначают сосудоукрепляющие и гемостатические средства.
После операции необходимо продолжать посещать офтальмолога, чтобы контролировать результаты лечения. Проверять показатели ВГД нужно трижды в год. С 15 лет, при отсутствии тревожных сигналов, тонометрию осуществляют ежегодно во время профилактического осмотра у офтальмолога.
Неблагоприятные факторы после операции:
- Разрастание фибробластов и чрезмерное рубцевание. У детей подобные явления наблюдаются чаще. По этой причине фистулизирующие методики менее эффективны в борьбе с врожденной глаукомой. Поспособствовать образованию рубцов может недостаточность вмешательства и образование гониосинехий после кровоизлияний. Уменьшить пролиферацию удается при помощи глюкокортикостероидов, цитостатиков и протеолитических ферментов.
- Синдром уменьшения передней камеры. Состояние развивается при сильном оттоке влаги через новый канал, плохой регенерации и наружной фильтрации. Синдром выражается в уменьшении пространства между роговицей и радужкой, повышении ВГД и снижении общего артериального давления.
- Цилиохориоидальная отслойка. Основные причины отслойки: декомпрессия, сдвиг цилиарного тела, гипотония, изменение движения крови по капиллярам. Цилиохориоидальная отслойка является характерным осложнением при синдроме Стерджа-Вебера.
- Гифема (кровоизлияние в передней камере), гемофтальм (попадание крови в стекловидное тело). Подобные осложнения лечат путем применения сосудоукрепляющих, гемостатических, антиоксидантных и противовоспалительных средств. Возможно назначение мидриатиков.
Успешность лечения врожденной глаукомы зависит от того, как быстро обнаружено повышение ВГД и насколько сильно оно проявляется. После хирургической операции прогноз обычно благоприятен. Если процедуру осуществили вовремя, зрение восстанавливается у 75% пациентов. Запоздалое лечение затрудняется, чаще появляются тяжелые осложнения, а число успешных операций снижается до 25%.
Диагностика глаукомы
Большинство пожилых людей обращается к врачу с покраснением глаз и, ограничением зрения – эти два симптома присутствуют у всех пациентов. Если человек также жалуется на пятна и «радугу» вокруг световых источников, то его состояние следует отличать от мигрени, проявляющейся сходным образом.
Самой точной считается диагностика путем сочетания различных методов тонометрии и периметрии. Глаукома, операция для ее лечения требуют разностороннего подхода к заболеванию.
Методы измерения внутриглазного давления
В эту группу методов входят тонометрия и эластотонометрия.
Для того, чтобы определить давление внутри глаза при помощи тонометрии, пациент должен принять лежачее положение. Измерение проводится десятиграммовым тонометром Маклакова. При выявлении глаукомы на ранних стадиях следует учитывать, что ВГД меняется на протяжении суток и зависит от множества факторов: дыхания, колебаний пульса, изменения тонуса сосудов и т. п. У человека с начинающейся глаукомой диапазон этих изменений будет больше, чем у здоровых людей. Поэтому проводится так называемая суточная тонометрия: измерение проводится рано утром, еще до подъема, а также спустя 12 часов. Разница между этими измерениями в норме не должна быть более 5 мм рт. ст.
Измерить давление внутри глаза можно и другими методами. Например, тонометрия по Гольдману или метод эластотонометрии. Для проведения последнего применяют комплекты тонометров, отличающиеся друг от друга по весу: например, эластотонометр Филатова-Кальфа – это комплект тонометров Маклакова с грузиками разного веса. Для здорового человека эластотонометрическая кривая, полученная в результате такого обследования, будет представлять собой практически прямую.
Наиболее точным методом диагностики глаукомы является электронная тонография, для которой требуется специализированное устройство – электронный тонограф.
Метод измерения оттока внутриглазной жидкости
Для оценки состояния дренажной системы можно использовать методы гониоскопии. В ходе процедуры с помощью гониоскопа или гониолинзы анализируется, в каком состоянии находится угол передней камеры.
Данный метод дает возможность оценить особенности анатомии органа зрения пациента и выявить его склонность к развитию закрытоугольной глаукомы. Кроме того, этот метод диагностики полезен при выборе разновидности хирургической операции.
Периметрия
Анализ границ поля зрения называется периметрия. Благодаря своей информативности, он позволяет не только качественно провести диагностику глаукомы, но также дает возможность оценивать, насколько эффективно идет лечение пациента. Чаще всего назначают:
- изоптопериметрию – анализ границ поля, при проведении которого используются объекты, имеющие разную площадь;
- кампиметрию – анализ повреждений центрального зрительного поля.
В ходе диспансерного наблюдения человека с глаукомой используются также статические и кинетические разновидности периметрии. В частности, может быть назначена компьютерная периметрия, которую обычно проводят 1 раз в 3 месяца.
Диагностика состояния зрительного нерва
Для определения степени повреждения зрительного нерва проводится офтальмоскопия – так называется метод диагностики глаукомы, в ходе которого врач осматривает глазное дно.
При необходимости проведения более качественной диагностики зрительного нерва назначаются:
Оптическая когерентная томография.
По своей сути метод близок к УЗИ, но для исследования тканей применяются не акустические волны, а излучение ближнего ИК-диапазона с длиной волны около 1 мкм. Так что точнее было бы называть его не томографией, а эхозондированием.
Конфокальная сканирующая лазерная офтальмоскопия.
Метод, позволяющий получить трехмерное изображение диска зрительного нерва.
Лазерная поляриметрия.
В ходе данного обследования измеряется ширина слоя нейронов сетчатки путем применения эффекта поляризованного света.
Диагностика.
При малейшем подозрении на врожденную глаукому следует незамедлительно обратиться к врачу-офтальмологу. Врач:
- проверит зрительные функции глаза, хотя бы ориентировочно.
- оценит уровень внутриглазного давления – у детей раннего возраста оно проверяется при легком давлении пальцев, то есть пальпаторно. С помощью приборов измеряется в состоянии сна.
- проведет исследование глаза под микроскопом, для того, чтобы установить правильный диагноз и, при необходимости, назначить лечение.
Симптомы Глаукомы у детей:
Типичные симптомы глаукомы у детей:
- светобоязнь, слезотечение
- повышение ВГД
- изменения диска зрительного нерва
- увеличение диаметра роговицы и ширины лимба
- увеличение размера глазного яблока, которое быстро прогрессирует
- замедление зрачковых реакций
- отек роговицы
При врожденной глаукоме у детей могут быть дефекты в других органах и системах:
- пороки сердца
- микроцефалия
- факоматозы
- глухота
При врожденной глаукоме могут быть другие патологические процессы в глазу:
- катаракта
- аниридия
- микрокернеа
В большинстве случаев врожденная глаукома проявляется на двух глазах. Часто жалоб у ребенка нет, разве что вызванные роговичным синдромом. Это значит, что юолезнь протекает по типу открытоугольной глаукомы. Поздние стадии заболевания проявляются появлением стафилом, иногда разрывами склер, может быть растяжение и истончение конъюнктивы, осложненная катаракта. В начале врожденной глаукомы глазное дно в норме.
При врожденной форме глаукомы у ребенка ухудшаются зрительные функции, поскольку происходят сначала изменения роговицы, аномалии рефракции, а потом происходит поражение зрительного нерва и сетчатки.
Синдромы, включающие детскую глаукому
При некоторых заболеваниях в части случаев у ребенка возникает глаукома.
Синдром Стерджа-Вебера (ангиома лица)
При данном синдроме появляются внутричерепные ангиомы, багровые телеангиоэктазии лица и глаукома. Диагностируется она у трети больных с данным синдромом. Зафиксировать глаукому могут, пока ребенок совсем маленький. Но есть множество случаев, когда проявления глаукомы начинались у детей дошкольного и школьного возраста.
Мраморность кожных покровов при врожденных телеангиоэктазиях
Это редкий синдром, который схож с выше описанным. Появляются сосудистые расстройства по причине поражения кожи. У ребенка мраморная кожа, апоплексические удары, иногда бывают судороги и глаукома.
При данном заболевания первого типа может быть глаукома. Частое сочетание ее в данных случаях с плексиформными невромами орбиты и ипсилатеральной колобомой радужки или века. Причины кроются в патологии тканей угла передней камеры или закрытии угла, что вызвано нейрофиброматозом.
Синдром Рубинштейна-Тейби
Он бывает крайне редко, характеризуется антимонголоидным разрезом глаз, гипертелоризмом, широкими пальцами рук, удлинением ресниц, увеличением пальцев на ногах. Предположительно глаукома становится результатом недоразвития угла передней камеры.
Аномалия Петерса
Это центральное помутнение роговицы, возникающее у ребенка от рождения; сочетается око с дефектами десцеметовой мембраны, стромы и эндотелия.
Ювенильная открытоугольная глаукома
Такая форма глаукомы редкая, она наследуется по аутосомно-доминантному типу. Клиническое обследование не дает врачу нужной информации. Эффективно гистологическое исследования в качестве диагностического метода.
Вторичная глаукома
Патология хрусталика и ее взаимодействие с диафрагмой радужки
При сферофакии есть склонность склонны к смещению хрусталика вперед и появлению глаукомы. Болезнь может быть при изолированной сферофакии и при синдроме Вайля-Маркезани.
Афакическая глаукома
Болезнь может начаться через несколько лет после экстракции катаракты. Патогенез остается полной тайной, но в некоторых случаях находят его связь с развитием патологических изменений в углу передней камеры. Прогноз неблагоприятный.
Ретинопатия недоношенных
Глаукома может появиться при тяжелой ретинопатии недоношенных, когда происходит тотальное повреждение сетчатки.
Ювенильная ксантогранулема
Эта болезнь часто проходит как кожный процесс, и более редко – внутриглазной, который вызывает глаукому (она, как правило, появляется по причине кровоизлияний).
Глаукома при воспалительных заболеваниях глаз
Рассматриваемая болезнь может стать следствием увеита. Лечение заключается в подавлении воспаления. В некоторых случаях глаукому может вызвать блокада экссудатом трабекулярной сети и острый трабекулит.
Травма
При тупой травме глазного яблока (гифема, рецессия угла) может также возникнутьб глаукома у детей.
Хирургическое лечение
Срочные операции проводят при критическом уровне глазного давления, который не удалось снизить никаким другим способом. Оперативное лечение рекомендовано даже когда показатели ВГД изначально были невысоки, но медикаменты не принести результатов.
Хирургические методики устранения врожденной глаукомы:
- Восстановление оттока глазной влаги посредством устранения дефектов по естественному ходу дренажной сети или за счет формирования нового хода (фистулы).
- Сокращение выработки внутриглазной жидкости.
При врожденном повышении ВГД венозная пазуха склеры остается функциональной долгое время. Поскольку дефект оттока располагается внутри от пазухи, на ранней стадии лучше выбирать реконструктивные микрохирургические операции. Такое вмешательство позволяет сформировать канал для перетекания лишней жидкости к синусу.
Восстановление оттока
Все методы формирования нормального оттока глазной жидкости деляют на две группы. В первую входят методы, позволяющие устранить дефекты на естественном дренажном пути, а во вторую – фистулизирующие операции, формирующие дополнительные каналы.
Устранение дефектов в дренажной сети глаза:
- Гониотомия – рассечение сращений в камерном углу, что позволяет улучить отток жидкости через венозную пазуху склеры. Операция показана только пациентам с прозрачной роговицей до 3 мм. Возможно дополнительное осуществление гониопунктуры, когда обеспечивают запасной канал под конъюнктиву.
- Трабекулотомия (ab interno) – осуществление надрезов на участке трабекулярной сети. Процедуру можно осуществить на ранней стадии даже при помутнении роговицы. Хирург делает разрез под конъюнктивой и склеральным лоскутом, вскрывая венозную пазуху склеры. В разрез помещают тончайший зонд и создают щель в стенке синуса.
- Лазерная трабекулопунктура.
На поздней стадии глаукомы врожденной природы, когда сильно пострадала роговичная оболочка, рекомендуется обращаться к фистулизирующим и похожим техникам. Они дают возможность создать запасные пути, которые будут «разгружать» основную дренажную сеть.
Фистулизирующие методики:
- Диатермогониопунктура, микродиаметрогониопунктура.
- Трабекулотомия (ab externo).
- Гониодиализ и трабекулотомия ab externo.
- Синустрабекулэктомия.
Если болезнь сильно развилась, прибегают к комбинированным техникам и создают запасные пути под слизистую и в перихориоидальную область. Это пространство между сосудами и склерой.
Комбинированные методики снижения ВГД:
- Трепаноциклогониотомия и диатермокоагуляция.
- Гониодиатермия с проникновением.
- Циклодиаметрия.
- Склерэктомия с циклодиализом или трабекулогониотомией.
- Трабекулэктомия и циклостомия.
Сокращение количества глазной жидкости
Когда глазное яблоко достигает критических размеров, риск осложнений после полостной операции повышается. Гораздо безопаснее вместо формирования нового оттока, уменьшить продукцию глазной влаги. В основе подобных операций лежит работа с цилиарными отростками или задними цилиарными артерия, которые их питают. Обычно применяют температурное воздействие. После хирургической процедуры ребенку назначают Ацетазоламид на несколько дней, чтобы усилить степень воздействия на работу цилиарного тела.
Методики оперирования цилиарных отростков:
- Циклофотокоагуляция.
- Циклокриодеструкция.
- Циклокриопексия.
- Циклодиатермия.
- Лазерная контактная или бесконтактная циклокоагуляция.
Диатермокоагуляция (прижигание) артерий рассматривается только в качестве альтернативы. Подобное воздействие значительно сокращает приток крови к цилиарному тему, влияя на его функциональность.
Терапия осложненной глаукомы
Глаукома врожденного типа может быть осложнением подвывиха хрусталика при синдроме Марфана. Восстановить нормальный отток глазной влаги поможет только удаление хрусталика посредством факоэмульсификации.
Иногда глаукома сочетается с ангиоматозом, то есть происходит чрезмерное разрастание сосудистой сетки. В этих случаях показана циклодиатермокоагуляция или ириденклейзис. Когда глаукома осложняется нейрофиброматозом, проводят иридэктомию. В случае факоматоза – широкую или базальную. Операция дает возможность удалить ангиоматозные и нейрофиброматозные разрастания в области камерного угла.
С какими болезнями не пускают в самолет?
Заметив признаки болезни у пассажира, администрация авиакомпании имеет право отказать ему в посадке на воздушное судно.
Поэтому, тем, кого интересует вопрос «имеют ли право не пустить в самолет с ветрянкой?», отвечу следующим образом. Обнаружив на теле ярко выраженную сыпь, сотрудник авиакомпании может попросить справку от врача, подтверждающую неинфекционную природу заболевания.
Причины
Почему возникает глаукома глаза? Нередко заболевание вызывается группой факторов. Главное, от чего развивается заболевание – синдром внутриглазной гипертензии.
Генетические причины:
- Если глаукома выявлена у близких родственников, то в 2 – 4 раза повышается вероятность развития заболевания. Выявлены конкретные гены, ответственные за возникновение глаукомы;
- Анатомические особенности глаза (мелкое стекловидное тело, большой хрусталик, узкий угол передней камеры глаза) препятствуют должному оттоку жидкости.
Аномалии развития глаза:
Возрастные изменения глаза:
- у взрослых из-за возникновения дегенеративных изменений снижается пропускная способность гребенчатой связки;
Метаболические нарушения:
- псевдоэксфолиативный синдром (в трабекулярной системе откладывается вещество – эксфолиант);
- пигментный синдром (слущенный пигмент радужки забивает угол глаза).
Факторы, вызывающие сужение радужно-роговичного угла:
- дальнозоркость (фокусирование глаза на дальних предметах приводит к расширению хрусталика, который закрывает вход в угол между роговицей и радужкой);
- применение капель, расширяющих зрачок (у основания радужки образуется складка, препятствующая оттоку водянистой влаги).
Внеглазные причины:
- сахарный диабет, который приводит к возникновению ретинопатии;
- прием стероидных средств.
Учитывая причины патологического процесса, заболевание разделяют на несколько разновидностей. Специалисты выделяют первичную, вторичную и врождённую формы заболевания, для каждой из которых характерны собственные провоцирующие факторы.
Основных причин, провоцирующих развитие глаукомы у детей, докторами не выявлено. Специалисты склоняются к тому, что болезнь способна проявиться из-за наследственной предрасположенности или из-за воздействия иных факторов в период нахождения ребенка в утробе матери.
Выделяют следующие предпосылки заболевания:
- патологии нервной, сердечно-сосудистой, или эндокринной систем;
- инфекционные болезни матери во время беременности (тиф, краснуха, полиомиелит, сифилис, свинка, токсоплазмоз, авитаминоз);
- аномальное строение глаз ребенка;
- вредные привычки матери;
- гипоксия, перенесенная плодом в утробе.
Причины врожденной глаукомы
Причины развития данной формы заболевания делятся на три группы:
- Старение — изменяется строение радужной оболочки глаза, не изменяя лимб, склеру и оболочку; увеличивается давление жидкости в глазу и резко ухудшается зрение.
- Патология передней области глаза, которая может быть врожденной. Симптомы практически отсутствуют, диагностировать можно только при применении специального обследования.
- Глаукома возникает по причине развивающейся миопии — близорукости.
Иногда глаукома у детей может возникнуть при травме глазного яблока, после воспалительных и инфекционных заболеваний глаз.
Проявления признаков развития глаукомы зависят от стадии заболевания и его формы: на начальной стадии стекловидное тело глаза прозрачное, по мере прогрессирования болезни на нем появляются единичные помутнения, на более поздних стадиях возникают множественные диффузные помутнения и кровоизлияния.
Нарушается кровообращение, которое приводит к дистрофическим изменениям диска зрительного нерва, развитию его атрофии и последующей слепоте всего глаза.
Причины этой аномалии — различные патологические состояния женщины, особенно в первые месяцы беременности. Обусловливаются они самыми разнообразными причинами: инфекциями (коревая краснуха, грипп и т. д.), отравлениями, алкоголизмом, ионизирующей радиацией и пр.
Причина возникновения и развития врожденной глаукомы новорожденного кроется в патологических состояниях матери при беременности, особенно в первом ее триместре:
- Различные инфекции и заболевания, перенесенные будущей матерью: паротит (свинка), краснуха, полиомиелит, сифилис, авитаминоз витамина А.
- Пищевые или любые другие отравления.
- Влияние вредных привычек: курение, а особенно злоупотребление алкоголем.
- Гипоксия в утробе, а также патологии развития нервной, эндокринной и сердечно-сосудистой систем.
- Радиация и облучение.
Часто:
- Первичная врожденная глаукома. Не сочетается с другими или системными нарушениями. Диагноз устанавливается тогда, когда исключены другие причины глаукомы.
- Синдром Стерджа-Вебера. Обычно поражение одностороннее; может быть пятно «цвета портвейна», кальцификаты в мозгу и судороги; заболевание не является семейным. Частота глаукомы возрастает при поражении гемангиомой век и конъюнктивы.
Редко:
- Аномалия развития переднего сегмента. Синдром Аксенфельда, аномалия/синдром Ригера, аномалия Петерса и др.
- Синдром Лоу (окулоцереброренальный синдром). Катаракта, глаукома и заболевание почек; сцепленное с Х-хромосомой рецессивное наследование.
- Краснуха. Глаукома, хориоретинопатия «соль-с-перцем», нарушения слуха и нарушения со стороны сердца. Может встречаться и катаракта, но не в сочетании с глаукомой.
- Аниридия. Гипоплазия радужки, часто при гониоскопии выявляется только рудиментарный остаток радужки, катаракта, глаукома, гипоплазия фовеа, нистагм.
- Другие (например, нейрофиброматоз. гомоцистинурия, первичное персистирующее гиперпластическое стекловидное тело, вторичная глаукома из-за смешения иридохрусталиковой диафрагмы кпереди).
При врожденной глаукоме у детей проводятся обследования в медико-генетической консультации, определяющие стадию заболевания и его причину. Также врачу может понадобиться карта беременности для выявления предпосылок к возникновению глаукомы.
В завершение хотелось бы отметить, что детская глаукома не является приговором к слепоте, но только если мама приложит все усилия, направленные на своевременную диагностику и лечение недуга.
Кроме того, современные микрохирургические техники позволяют справиться с заболеванием и остановить его развитие еще на ранней стадии. Поэтому наши эксперты рекомендуют вам внимательно относиться к здоровью своего ребенка и не забывать о регулярном посещении окулиста.
Глаукомы детского возраста
Sidorenko E.I. Authors reveals the problem of pathogenesis, imperfection of classification and treatment of infantile glaucoma. The classification of infantile glaucoma is listed in details. К сожалению в глаукоме детского возраста значительно больше проблем, чем в глаукоме взрослых. Даже в вопросе классификации глаукомы детского возраста нет единого мнения, в детской офтальмологии не внедрены не перфорирующие виды операций – вискоканакулостомии, эксимерные виды хирургии глауком, не достаточно широко используется гониоскопия из–за негативного отношения детей к данной процедуре. Многие методы исследования больше приспособлены для взрослых, требуют определенного интеллекта и не могут быть применены у детей. Классификация, описанная в учебнике Ковалевского Е.И. совершенно не соответствует сегодняшнему дню и не отражает достижений науки о глаукоме. Более прогрессивной классификация предложена А.В. Хватовой в 1982 г., но она так и не была завершена. В 1991 г. Сидоров Э.Г. совместно с Красновым М.М. предложили новую классификацию. Она значительно приблизилась к классификации взрослых, но так и нашла широкого применения в клинической практике в связи со своей громоздкостью. В 2001 г. мы предложили классификацию наиболее приближенную к классификации глаукомы взрослых, так как убеждены, что в основе нарушения гидродинамики глауком взрослых и детей лежат одни и те же причины – дисгенез угла передней камеры. Грубый дисгенез угла передней камеры протекает тяжелее и проявляется сразу после рождения ребенка – врожденная первичная глаукома. Менее грубый дисгенез угла передней камеры проявляется как юношеская первичная глаукома. И, наконец, небольшие изменения угла передней камеры, выступающие как нъюансы строения угла передней камеры (А.П.Нестеров) реализуются в первичную глаукому взрослых. Глаукомы детей и взрослых, обусловленные дисгенезом угла передней камеры следует отнести к первичным глаукомам. Исходя из этой концепции, следует различать первичные (детей и взрослых) и вторичные глаукомы. Первичные врожденные глаукомы (ПВГ) Врожденная первичная глаукома – одна из наиболее тяжелых патологий глаз у новорожденных, рано приводящая к слепоте. Заболевание встречается относительно редко – один случай на 10 000 детей, но среди слепых детей врожденная глаукома послужила причиной потери зрения в 2,5–7% случаев, то есть почти каждый 10 ребенок слепнет от врожденной глаукомы. Болезнь в 15% случаев носит наследственный (семейный) характер или же может быть обусловлена нарушениями во внутриутробном периоде и чаще встречается у мальчиков (3/2). В целом врожденная глаукома относится к патологии первого года жизни ребенка, так как к этому возрасту, она проявляется более чем в 90% случаев. При врожденной глаукоме имеются грубые признаки дисгенеза в углу передней камеры, поэтому она рано проявляется и быстро прогрессирует, приводя к безвозвратной потере зрения в течение 2–3 недель. Поэтому особую роль играет ранняя диагностика и ранее хирургическое лечение, направленное на устранение препятствий току жидкости и созданию искусственных путей оттока. Ранняя диагностика болезни, имеющая решающее значение для успешного лечения, возможна только при хорошем знании ранних ее признаков акушерами, неонатологами и микропедиатрами родильных домов, участковыми педиатрами и медицинскими сестрами, осуществляющих патронаж маленьких детей, так как детский офтальмолог осматривает всех детей лишь в 2–4 месячном возрасте с целью исключения врожденной патологии. Этиология: 1. Наследственная глаукома отмечается в 15% случаев, передается по аутосомно рецессивному типу и часто сочетается с другими аномалиями в глазу. 2. Внутриутробная глаукома развивается при воздействии тератогенных факторов (рентген исследования, гипоксия, авитаминозы, токсикозы, инфекционные заболевания). Патогенез. Мы уже говорили частично о нем. Врожденная глаукома является следствием неправильного и неполного расщепления тканей в углу передней камеры в процессе эмбриогенеза. Дисгенез и аномалии угла передней камеры при врожденной глаукоме резко выражены. Главную роль, как и первичной глаукоме взрослых, играет ретенция (затруднение) оттоку внутриглазной жидкости. Изменение угла передней камеры могут быть самые разнообразные, вплоть до полного его нерасщепление и отсутствия многих звеньев путей оттока. По локализации ретенции при врожденной глаукоме следует различать: – претрабекулярную открытоугольную глаукому, которая по частоте возникновения выходит на первое место (62%). Угол открыт, но претрабекулярно определятся мезодермальная ткань; – претрабекулярную закрытоугольную глаукому (14,7%), которая может быть обусловлена закрытием трабекулы корнем радужки, цилиарным телом; – трабекулярную глаукому, которая может быть обусловлена недоразвитием трабекул, склерозом, отсутствием ее, патологическим включением волокон ресничной мышцы в трабекулу; – интрасклеральную ретенцию, возникающую при отсутствии, деформации, дислокации шлеммового канала, при недоразвитии склеральной шпоры, интрамуральных путей оттока, вплоть до полного их отсутствия. Эти грубые изменения в дренажной системе не оставляют надежд на успех от терапевтического лечения и требует срочного хирургического вмешательства. Диагностика врожденной глаукомы При врожденной глаукоме вырабатывается внутриглазная жидкость, отток которой резко затруднен, накапливается жидкость, повышается внутриглазное давление. Резко возрастает нагрузка на наружную оболочку глаза и она начинает растягиваться. Глаза ребенка в начале заболевания красивые: передняя камера углубляется, глаза большие, выразительные, склера от растяжения становится голубоватой (просвечивается сосудистая). При продолжающемся растяжении глазного яблока резко увеличиваются его размеры (буфтальм–«бычий глаз»), мутнеет роговица, резко истончается склера и в виде стафилом неравномерно выпячивающихся кнаружи, глаза слепые, колеблются в нистагме. Начальных признаках врожденной глаукомы – горизонтальный диаметр роговицы несколько больше возрастной нормы. Можно ориентироваться на следующие размеры: диаметр роговицы у новорожденных равен 9 – 9,5 мм; в 1 год – 10– 10.5 мм; в 2–3 года – 10,5–11 мм. Глубина передней камеры у новорожденных равна 1,5–2 мм; в 1 год – 2,5 мм; в 2–3 года – 3–3,5 мм. После 6 лет эти данные приближаются к размерам глаза взрослого человека – диаметр роговицы около 11,5 мм, глубина передней камеры около 3,5 мм; – углубляется передняя камера; – при повышении ВГД начинает растягиваться (расширяться) лимб, так как в этом месте наружная оболочка истончена и непрочная. Лимб становится шире 1 мм; – расширяются передние цилиарные сосуды; – растягивается склера и через нее просвечивается сосудистая – склера получает нежный голубоватый оттенок; – появляется нежный (по типу утреннего тумана) отек роговицы – опалесценция. Растягивание роговицы приводит к трещинам эндотелия и просачиванию жидкости в ее толщу. В норме в 15% случаев у новорожденных отмечается физиологическая опалесценция роговицы, которая исчезает в течение 1 недели. Для дифференциальной диагностики в глаз ребенка закапывают 5% раствор глюкозы или глицерин – патологический отек проходит, физиологическая опалесценция остается; – к 2 – 3 месяцам совершенствуется черепно–мозговая иннервация и появляется светобоязнь, за счет раздражения нервов роговицы; – расширяется зрачок и появляется вялая его реакция за счет атрофии мышц; – на глазном дне отмечается сдвиг сосудистого пучка; – глаза большие, красивые, увеличивается диаметр роговицы, особенно по его горизонтальному меридиану. Вторичные врожденные глаукомы Вторичные врожденные глаукомы значительно отличаются от глаукомы взрослых разнообразием форм и являются следствием других заболеваний. Вторичные врожденные офтальмологические глаукомы (ВВОГ) – c аномалиями развития переднего отрезка глаза 1) Аниридия в 50% случаев может осложниться повышением ВГД. Чаще глаукома проявляется в подростковом возрасте. Дети с аниридией должны находиться под диспансерным наблюдением, с систематическим контролем внутриглазного давления. 2) Эктопия хрусталика нередко приводит к прижатию корня радужки к трабекуле или роговице смещенной линзой, вызывая глаукому. 3) Синдром Ригера – мезодермальный дисгенез радужки и роговицы, наследственное заболевание с доминантным типом передачи. Синдром в себя включает гипоплазию переднего листка радужки, эмбриотоксон, мезодермальные перемычки, идущие от прикорневой части радужки к эмбриотоксону. Глаукома как правило развивается после первого десятилетия жизни, в связи с чем глазное яблоко обычно не увеличивается. 1) Синдром Франка–Каменецкого наблюдается у мужчин, передается по рецессивному, сцепленному с Х–хромосомой типу. Отличительной чертой этой гипоплазии радужки является ее двухцветность: зрачковая зона в 1,5 – 2 мм имеет сероватую или голубую или коричневую окраску, ресничная зона более широкая выглядит шоколадно–коричневой за счет обнажения пигментного листка. Глаукома развивается во втором десятилетии жизни. Вторичные врожденные синдромные глаукомы (ВВСГ) 1) Синдом Стержа – Вебера (энцефалоокулофациальный гемиангиоматоз, энцефалотригеминальный ангиоматоз). Этиология не до конца выяснена, но большое значение отводят наследственности. Системное заболевание, проявляющееся капиллярной гемангиомой лица, гемангиомой и очаговыми изменениями в головном мозге. Характерным признаком является капиллярная гемангиома лица по ходу ветвей тройничного нерва в виде обширных багровых пятен. От степени интракраниальной ангиоматоза зависит неврологическая симптоматика, которая может проявляться эпилепсией, гидроцефалией, парезами, психическими нарушениями, умственной отсталостью. Глаукома развивается на стороне невуса при поражении век, особенно верхнего, и конъюнктивы. Такие больные нуждаются в систематическом контроле ВГД. 2) Нейрофиброматоз. Врожденная глаукома может наблюдаться при генерализованной его форме с поражением кожи, костей, мозга, эндокринной системы и особенно при локализации в области верхнего века и виска. 3)Синдром Марфана, Маркезани – семейно–наследственные заболевания, с поражением соединительной ткани, сердечно–сосудистой, костно–мышечной, эндокринной и других систем организма, сопровождающиеся эктопией хрусталика и, как следствие, вторичной глаукомой. Вторичные приобретенные глаукомы (ВПГ) Это вид глауком развивается после заболеваний или травм глаза. Непосредственной причиной повышения ВГД при всех формах вторичной глауком служит нарушение оттока водянистой влаги из глаза. Большое количество различных форм вторичной глаукомы может быть объединено в несколько групп: 1) увеальная послевоспалительная глаукома; 2) факогенная глаукома; 3) сосудистая глаукома; 4) травматическая глаукома; 5) глаукома, вызванная дегенеративными процессами; 6) неопластическая глаукома. При увеальной глаукоме повышение ВГД вызвано образованием гониосинехий, скоплением экссудата в трабекулярной зоне, сращение и заращением зрачка. Анамнез и обнаружение описанных изменений в глазу позволяет поставить диагноз. Факогенные глаукомы возникают при заболеваниях хрусталика: – факотопическая глаукома вызвана изменением положение хрусталика при его подвывихах или вывихах; – набухание катаракты так же может вызвать нарушение гидродинамики и повышение офтальмотонус – факоморфическую глаукому; – перезревающая катаракта вызывает факолитическую глаукому за счет рассасывания ее масс и макрофаги, участвующие в этом, закрывают трабекулярные переплеты; Вторичная сосудистая глаукома развивается часто поле тромбоза центральной вены сетчатки, диабета. Неоваскуляризация в углу передней камеры затрудняет отток жидкости из газа. Флебогипертензивная глаукома возникает при повышении давления в венозных сосудах орбиты при сосудистых опухолях или сдавлении верхней полой вены. Травматическую глаукому делят на контузионную и раневую. При контузии от гидродинамического удара часто повреждается табекулярный аппарат и происходит расщепление угла передней камеры, что затрудняет отток жидкости из глаза. Травматическая глаукома обусловлена спаечным процессом в углу передней камеры. Дегенеративная вторичная глаукома возникает при увеопатиях, факоматозах, старой отслойке сетчатки, при ретинопатиях различного генеза. Неопластическая глаукома развивается при внутриглазных опухолях, когда продукты их распада затрудняют отток жидкости из глаза.
Виды первичной глаукомы
По показателям ВГД:
- с повышенным ВГД;
- нормотензивная (с нормальными цифрами ВГД).
По динамике течения заболевания:
- стабилизированная;
- нестабилизированная.
Стадии:
- начальная;
- развитая;
- далеко зашедшая;
- терминальная.
По механизму развития заболевания:
- Открытоугольная. Этот вариант заболевания является результатом нарушения функции дренажной системы глаза. Это может происходить из-за отложения пигмента радужки в трабекулярном аппарате, изменении структуры данного аппарата и т. д.
- Закрытоугольная. При данном виде заболевания возникает нарушение циркуляции водянистой влаги через зрачок, что приводит к пролабированию периферической части радужки в область передней камеры. При этом корень радужки перекрывает угол передней камеры, нарушая циркуляцию водянистой влаги.
- Смешанная. Нередки и смешанные варианты первичной глаукомы, когда у пациента обнаруживаются оба патогенетических механизма заболевания.
Определение типа глаукомы – важная задача, которая достигается при помощи современных методов диагностики в Центре глазной хирургии. Выяснение причин и механизмов заболевания позволяет спланировать наиболее эффективную тактику лечения.