Виды современных операций по лазерной коррекции зрения
В настоящее время применяют несколько видов таких процедур с использованием медицинского лазера:
- Фоторефракционная кератэктомия (ФРК). В настоящее время применяется редко, так как является устаревшей методикой. В ходе операции на поверхность роговой оболочки наносятся насечки, посредством которых корректируется ее поверхность и изменяются характеристики преломления. ФРК показана при близорукости до -6 диоптрий, дальнозоркости до 3 диоптрий и астигматизме с нарушением рефракции до -3 диоптрий.
- Лазерный кератомилез (ЛАСИК). Лазерная процедура, затрагивающая средние слои роговицы. С помощью инструмента микрокератома происходит отделение лоскута роговицы, который сдвигается и под ним удаляется часть ткани роговой оболочки, после чего лоскут устанавливается на место. Дальнейшее заживление происходит без наложения швов. Операция позволяет устранить астигматизм при нарушении до 6 диоптрий, а также близорукость и дальнозоркость с показаниями до -6 и 6 диоптрий соответственно.
- Лазерная эпителиокератэктомия (ЛАСЕК). Наиболее современный метод, актуальный при истончениях роговицы, требующих более «тонких» инструментов для проведения операции. Допустимые значения нарушений рефракции при такой процедуре – 4 диоптрии при астигматизме и дальнозоркости и -8 диоптрий при близорукости.
- Эпи-ЛАСИК. Операция выполняется при слабой или средней миопии при более плоской форме роговой оболочки, но ограничением в данном случае является близорукость до -10 диоптрий. Также процедура актуальна при астигматизме до 4 диоптрий и дальнозоркости до 6 диоптрий. В ходе выполнения такой процедуры с помощью инструмента эпикератома, который отделяет эпителий вдоль естественных границ роговой оболочки. После этого отделенный лоскут отводится в сторону и производится испарение определенного количества ткани роговой оболочки посредством воздействия эксимерлазера.
Но ограничения, которых следует придерживаться во время восстановительного периода, во всех случаях будут одинаковыми.
Ласик: о лазерной операции на глаза
Близорукость, дальнозоркость, астигматизм… всё большее количество людей встречается с данными диагнозами в своей жизни. К сожалению, возраст людей, страдающих одной из глазных болезней, омолаживается ежегодно. Чтобы не выбиваться из социума человек ищет наиболее безопасное решение проблемы. Так в последние годы стала широко распространяться методика коррекция зрения именуемая LASIK. В чём же суть методики и в каком случае её стоит проводить? Более подробно разберёмся в статье.
Описание методики
Суть исходит из самой аббревиатуры LASIK: Laser-Assisted in Situ Keratomileusis — «лазерный кератомилёз». Целью коррекции является добиться нормальной оптической силы роговицы, изменяя её форму и используя «холодный» ультрафиолетовый луч эксимерлазера. То есть, если у пациента дальнозоркость, то роговицу «закругляют», если близорукость – то делают более плоской, в случае астигматизма – придание правильной формы в целом.
Казалось бы методика и так идеальна, но медицина не стоит на месте. Был изобретён метод Super LASIK, которая является более персонифицированной, а именно с учётом индивидуальных особенностей строения роговицы.
Также читайте: Общие показания и противопоказания к операциям по лазерной коррекции зрения
Показания к проведению коррекции методом LASIK:
- стабильная близорукость ( Этапы коррекции методом LASIK
Процесс коррекции данным методом делится на два больших этапа.
Первый этап подразумевает формирование лоскута роговицы. На помощь приходит автоматический микрокератом, который безболезненно (хотя местная анестезия будет в любом случае) и за короткий отрезок времени (от 2 до 5 секунд) создаёт лоскут прямо в поверхностных слоях роговицы.
Коррекция зрения у детей
Детскую офтальмологию в целом и коррекцию зрения в частности выделяют в отдельную ветвь, где работают специально подготовленные врачи. Это объясняется многочисленными анатомическими и физиологическими особенностями органа зрения у детей.
), используются те же оптические методы коррекции. Однако диагностика, измерение остроты зрения и принцип подбора очков или контактных линз отличается. При возникновении проблем со зрением у детей, лучше всего обратиться в крупный профильный центр, где есть соответствующий специалист.
Коррекция зрения у детей требует индивидуального подхода по следующим причинам:
- Специфика заболеваний. Для детского возраста характерны определенные патологии, связанные с различными внутриутробными нарушениями развития и генетической предрасположенностью. Нередко можно встретить случаи выраженной врожденной ошибки рефракции, катаракты и других заболеваний. В детском возрасте тактика их лечения отличается.
- Риск амблиопии. При наличии у ребенка выраженной ошибки рефракции на одном глазу, существует высокий риск развития амблиопии. При этой патологии мозг как бы «выключает» глаз, который хуже видит, для получения более четкого изображения. Вылечить амблиопию очень тяжело, а после 7 – 10 лет – практически невозможно.
- Косоглазие. Многие патологии глаз в детстве могут привести к развитию косоглазия. Именно поэтому значительное количество пациентов у врача-строболога составляют дети.
- Рост и развитие глаза. В детском возрасте глаз еще не сформировался. Он находится в процессе роста и развития. Само глазное яблоко несколько увеличивается в размерах, а головной мозг учится воспринимать единую картинку от двух глаз (формируется бинокулярное зрение).
- Особенности работы с ребенком. Многие тесты и исследования по тем или иным причинам невозможно применять в коррекции зрения у детей. Кроме того, сам врач должен хорошо уметь находить общий язык с ребенком, чтобы получить максимально достоверную информацию по ходу консультации.
Все это объясняет необходимость выделения детской офтальмологии в обособленную ветвь.
Сама оптическая коррекция зрения у детей также имеет ряд особенностей. При многих заболеваниях рекомендовано давать не полную коррекцию, специально нагружая тот или иной глаз. Все это нужно учитывать при выписывании рецепта на очки или контактные линзы.
В целом, для эффективной коррекции зрения у детей профилактическое обследование у офтальмолога должно проводиться регулярно. Первая консультация обычно проводится непосредственно после рождения. После этого специалисту желательно показываться каждые полгода или год.
Виды вмешательства
Начать хотелось бы с них. Сегодня проводят такие операции:
- Барьерная. Заключается в нанесении микрокоагулянтов рядом с макулой.
- Панретинальная. Выполняется коагуляция всего участка сетчатки. Исключение составляет лишь область зрительного нерва. В рамках одного сеанса можно нанести до 800 микроожогов. Нужно примерно 3-5 повторов.
- Периферическая. Подразумевает укрепление лишь определенного участка сетчатки. Это, как правило, профилактическая процедура.
- Фокальная. Также выполняется на определенных участков для остановки точечных кровоизлияний, разрывов и удаления мизерных новообразований.
- Секторальная. Воздействие оказывается в рамках секции, пораженной ишемической или дистрофической трансформацией.
- Барраж макулярной области. Назначается, если у человека диагностирована центральная дистрофия сетчатки. Эта операция позволяет восстановить зрительные способности (как минимум частично).
- Операция в зоне субретинальной неоваскулярной мембраны. Оказывает угнетающее воздействие на растущие новообразованные кровеносные сосуды.
Это все существующие на настоящее время виды лазерной коагуляции сетчатки глаза в микрохирургии глаза. Какая именно операция показана человеку – определяет офтальмолог.
Кто определяет срок больничного листа после операции
Несмотря на то, что лазерная коррекция проводится уже более тридцати лет, до сих пор некоторые пациенты с недоверием относятся к такому лечению.
Это происходит не только из-за боязни необратимых последствий, но и под влиянием мифов, выставляющих такую процедуру в невыгодном свете.
Одним из таких заблуждений является пожизненное ограничение в плане спорта и физических нагрузок, при которых могут повреждаться сосуды и ткани прооперированных органов зрения.
На самом деле такие ограничения распространяются лишь на период реабилитации после процедуры, который длится не более месяца.
Также многие считают, что после лазерной коррекции необходимо соблюдать постоянные ограничения по нагрузке на глаза, то есть меньше пользоваться компьютером, меньше смотреть телевизор и читать.
В действительности вероятность ухудшения зрения в таких случаях маловероятна и возникает такое нарушение не вследствие перенапряжения глаз, а при возникающих на этом фоне временных спазмов хрусталика.
Но предотвратить это можно путем введения в свою работу за компьютером или во время просмотра телевизора кратковременных частых перерывов, а при необходимости для снятия спазма можно использовать офтальмологические капли.
Еще один миф касается дальнейшего возрастного ухудшения зрения после оперативного вмешательства.
Некоторые считают, что если человеку делают лазерную коррекцию в возрасте 20-25 лет, то примерно к 40 годам роговая оболочка, будучи однажды подвергнута воздействию лазера, начнет разрушаться.
Этот миф не имеет под собой никаких оснований, и технически иссеченная и впоследствии зажившая роговица ничем не отличается от других тканей, подверженных оперативному вмешательству.
В медицинской практике все виды хирургических вмешательств подразделяются на две группы:
- Лёгкие;
- Средней тяжести;
- Тяжёлые.
Лёгкие операции – это те, после которых больной пациент самостоятельно встаёт на следующие сутки и может быть выписан со стационара на 3-и или 5-е сутки. В некоторых случаях больничный может быть выписан на 15 дней, а на 16-й день необходимо приступить к выполнению трудовых обязанностей.
Средней тяжести – это операции, после которых пребывание в стационаре может затянуться, а для восстановления необходимо до 30-и дней.
Тяжёлые операции – случаи, когда человеку после операции может потребоваться длительная помощь квалифицированного персонала для поднятия на ноги. При этом сроки болезни могут затянуться на несколько месяцев.
К таким операциям относятся:
- Открытые переломы, или переломы со смещением;
- Травмы черепной коробки человека с сотрясением мозга;
- Глубокие сильные раны или ссадины, полученные в результате работы на тяжёлом производстве;
- Аппендицит с перитонитом;
- Сердечные вмешательства;
- На позвоночнике.
Рассмотрим, сколько же требуется время для пребывания в стационаре после различных операций.
| Вид хирургического вмешательства | Срок больничного листа |
| При вырезании матки | От 20 до 45 дней |
| Удаление позвоночной грыжи | От 21 до 45 дней, с продлением до 10 дней |
| Вырезание жёлчного пузыря | Зависит от запущенности болезни и может достигать 3 недель, в отдельных случаях больше, до полного восстановления |
| На суставах | Длится около 30 дней, после чего продление больничного листа осуществляет МСЭ до полной реабилитации и выхода на рабочее места |
| Глазные | Зависит от сложности операции. Длится от 14 до 60 дней с продлением до 10 дней амбулаторно |
| На сердце | 1–2 месяца, в зависимости от тяжести. Выход только на лёгкий труд. Если операция сложная, то МСЭ назначает инвалидность |
| Устранение мужской паховой грыжи | Максимум до 45 дней |
| Простое удаление аппендикса | 5–10 дней |
| Удаление аппендицита с назначением антибиотиков | До 30 дней |
| При возникновении осложнений во время операции по удалению аппендикса | Свыше 30 дней по согласованию лечащего врача и заведующего стационаром |
| Операции головного мозга | В течение 8 дней больной должен находиться под наблюдением врача в реанимации, только после этого его переводят в обычную палату, где он может пребывать до 1,5 мес. Причём такой срок устанавливает сам врач без ВК. Но в случае осложнений МСЭ должно осмотреть пациента и вынести дальнейший вид лечения |
Период нахождения на больничном зависит от вида операции:
- Лапаротомия;
- Лапароскопия.
Первый случай полостной операции является наиболее сложным и требует длительного стационарного содержания, поэтому лечащий врач сам может выдать медицинский документ на длительное время.
Второй вид – менее травматичный для человека. Предполагает проколы специальными инструментами, после чего организм способен быстро восстановиться, поэтому период нахождения в лечебнице составляет 15 дней.
Все вышеперечисленные случаи встречи с хирургом должны быть оплачены работодателем в согласии с законодательством.
Как же обстоит дело с пластической хирургией? Если пациент обратился к пластическому хирургу за помощью по улучшению той или иной части тела, то больничный в таком случае не выписывается.
Но при проведении операции по устранению затруднений к жизни, например, искривление перегородки в носу или ротовой полости, врач не может отказать в листке нетрудоспособности. Он выдаётся на период от поступления в стационар до выписки из него.
Работник, заболев, не всегда выздоравливает быстро. Бывают случаи, когда необходима оперативное вмешательство. И тогда больничный лист может затянуться. А на сколько? И от чего зависит его длительность? Как рассчитать больничный лист. Давайте разбираться в этом вместе.
Согласно действующему в России законодательству, больничный лист может оформляется только на определенный, имеющий ограничение срок. И далеко не любой медработник может оформить больничный лист.
- на станции, где переливают кровь;
- у работника скорой помощи.
Действительным будет именно тот документ, который был выдан в больнице, которая прошла государственную аккредитацию.
Больничный после операции должен, как и во всех случаях, выписать лечащий врач. Длительность его также определяется врачом.
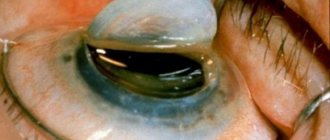
Показанием к оперативному вмешательству служит близорукость, катаракта, вывих хрусталика и невозможность носить линзы или очки. Хирургическое лечение катаракты является единственным способом восстановления зрительной функции, так как это заболевание приводит к уплотнению и помутнению хрусталика глаза.
Тип операции по замене хрусталика искусственным имплантатом (линзой) выбирается в зависимости от величины разрыва и других факторов. В большинстве случаев выполняется факоэмульсификация (удаление катаракты ультразвуком), рефракционная замена, лазерная терапия или имплантация факичных линз.
Факоэмульсификация
Стандартным способом лечения катаракты считается метод факоэмульсификации. Все манипуляции проходят под местной анестезией, поэтому пациент не испытывает болевых ощущений. Поврежденный хрусталик дробят на мелкие фрагменты с помощью ультразвукового инструмента, и затем выводят наружу из глаза. После этого в хрусталиковый мешочек на его место вставляется искусственный имплантат.
Быстро и эффективно удалить хрусталик поможет лазерная операция на глазах. которая отличается минимальным риском негативных последствий. Для того чтобы послеоперационный период прошел без осложнений, больной должен пройти медицинское обследование и правильно подготовиться к операции.
За определенное время до установления искусственного имплантата больной должен прекратить носить линзы, чтобы глаз принял нормальную форму. Непосредственно в день операции пациент должен тщательно умыть лицо (очистить от косметики) и позавтракать не раньше, чем за 4 часа до вмешательства.
Совет: ускорить восстановление зрения и сократить послеоперационный период поможет правильное поведение больного и соблюдение предписаний врача.
Состояние искусственного хрусталика и всего глаза оценивает врач офтальмолог на повторном осмотре, и в зависимости от этого продлевает больничный.Сколько дней пациент находится на больничном после операции катаракты определяет врач.
Как правило, срок этот составляет 10-14 дней. При необходимости, он может быть увеличен. Условия получения больничного листа Не стоит думать, что лист нетрудоспособности выдается после операции в любом случае.
Иногда врач может совершенно правомерно вам отказать. Это происходит, если пациент не соблюдает рекомендации по режиму (например, употребляет алкоголь. не принимает назначенные лекарства (не закапывает капли), вовремя не посещает офтальмолога.
Наш центр оснащен самым современным оборудованием и использует самые передовые технологии. Тем более в области рефракционной хирургии Российская школа всегда занимала одно из ведущих мест. Можно ли после операции в случае необходимости носить контактные линзы? После операции контактные линзы носить можно.
Будет ли снижаться зрение после операции? Показанием к операции лазерной коррекции близорукости является стабильное зрение в течение, по крайней мере, года, при этом условии зрение после операции снижаться не будет.
Сколько продлиться нетрудоспособность после лазерной коррекции зрения? Работаю водителем профессионалом. Нетрудоспособность в Вашем случае продлится около 2-х недель, зрение восстановится на следующий день.
После коррекции. Об этом лучше знать заранее
Здесь вы найдете ответы на вопросы:
На ваши вопросы отвечает:
Выдается ли больничный лист после процедуры и на какой период времени?
Да, в день проведения коррекции зрения выдается больничный лист сроком до 14-ти дней.
Какие ограничения после коррекции необходимо соблюдать?
Полный список ограничений, чтобы зрение восстановилось максимально быстро:
- 2 дня посвятите отдыху (в том числе, от компьютера и ТВ)
- 3 дня не мойте голову
- от 5-ти дней до 1-го месяца — не управляйте автомобилем до тех пор, пока не почувствуете уверенное зрение
- 14 дней не пользуйтесь косметикой, читайте и работайте за компьютером в щадящем режиме (не более 4х часов в сутки)
- 1 месяц исключите спорт, тяжелый физический труд, и постарайтесь не заболеть орви
- 1,5 — 2 месяца исключите бассейны, бани, сауны, парные, посещение жарких стран и купание в открытых водоемах
- 2 месяца не загорайте в солярии, не употребляйте алкоголь и остерегайтесь механических повреждений глаз
- 1 год пользуйтесь солнцезащитными очками на ярком солнце
Возможные осложнения
Порой пациентам после операции очень сложно соблюдать указанные выше ограничения. Поэтому могут возникнуть некоторые осложнения, к которым относятся:
- воспалительный процесс конъюнктивы (для профилактики пациентам назначаются специальные глазные капли);
- повторное отслоение сетчатки;
- появление проблем со зрением, а именно: возникновение пятен, мушек, точек в поле зрения;
- ощущение жжения в глазу, дискомфорта, связанные с синдромом «сухого глаза».
При появлении подобных признаков и симптомов, в первую очередь, следует начать придерживаться всей выше перечисленных ограничений. И, конечно же, нужно немедленно обратиться за консультацией к офтальмологу.
Стоимость
Рассказывая об особенностях лазерной коагуляции сетчатки глаза, цене тоже стоит уделить внимание. Стоимость данной процедуры напрямую зависит от того, насколько сильно нарушено кровообращение, а также каков характер произошедших изменений. Все это определяется в ходе подробной офтальмологической диагностики.
Изучив общие цены на лазерную коагуляцию сетчатки глаза, можно увидеть, насколько велик разброс. В Москве, например, стоимость процедуры начинается от 3 500-4 000 руб., а заканчивается 50 000-60 000 руб. (если верить предоставленным данным на различных ресурсах).
Цена всегда назначается в индивидуальном порядке, в зависимости от случая. Но еще на ней отражается то, какая будет задействована аппаратура. Чем дороже операция – тем качественнее и современнее используемые клиникой технологии.
Рекомендации по восстановлению
Реабилитация после операции катаракты включает в себя свод правил, советов врача – как вести себя после операции:
- Первые дни старайтесь не выходить лишний раз из дома, особенно если это жара летом или холод зимой, перепады температур неблагоприятно влияют на прооперированный глаз.
- Если выйти на улицу все же пришлось, закройте глаз стерильной марлевой повязкой. В более поздний период реабилитации используйте специальные очки после операции катаракты, они должны быть с защитой от ультрафиолетового излучения.
- Регулярно делайте гимнастику для глаз, она назначается индивидуально офтальмологом.
- В качестве профилактики инфекции глаз соблюдайте гигиену и применяйте противовоспалительные средства в виде капель или растворов.
- Соблюдайте режим дня, не перетруждайте свой зрительный аппарат, для быстрейшего восстановления необходимо достаточное количество сна.
- В период реабилитации посещайте офтальмолога для контролирования процесса регенерации.
- Если у вас дома есть маленькие дети, домашние животные или любой другой фактор непредсказуемого риска, то одевайте очки или повязку даже в помещении.
- Все назначения и процедуры по реабилитации должны проводиться в соответствии с назначением врача, не пропускайте и ничего не меняйте, самостоятельность вам только навредит.
- Очень хорошо помогает физиотерапия, но только в поздний период реабилитации, в частности домашний аппарат магнитотерапии «Алмаг-03». Он улучшает кровообращение и питание тканей головы, шеи и глаз, насыщает их кислородом и микроэлементами.
Видео: Алмаг-02, Диамаг
Строгое соблюдение всех рекомендаций после замены хрусталика при катаракте – залог вашего успешного выздоровления.
Использование глазных капель
Капли для глаз после операции катаракты используются для профилактики возможных осложнений. Как правило, врачом назначаются антибактериальные средства, противоотечные, стероидные и нестероидные противовоспалительные, обезболивающие, антигистаминные и стимулирующие регенерацию препараты.
Использовать глазные капли необходимо строго по времени. После операции катаракты назначают несколько видов препаратов, и в случае совпадения их времени закапывания нужно выждать 5-10 минут между каждым лекарственным средством.
Соблюдайте все правила гигиены, мойте руки перед процедурой, используйте стерильные тампоны и салфетки при лечении офтальмологическими глазными каплями, иначе рискуете занести инфекцию.
Подробнее о глазных каплях для лечения, профилактики катаракты и в послеоперационный период — читать тут.
Наиболее популярные названия глазных капель и препаратов, хорошо себя зарекомендовавших в реабилитации после удаления катаракты:
- «Корнерегель»;
- «Солкосерил»;
- «Диклофенак»;
- «Ибупрофен»;
- «Неванак»;
- «Дексаметазон»;
- для улучшения регенерации можно капать «Тауфон».
Все препараты и процедуры согласуйте с лечащим офтальмологом, самолечение опасно и может привести к потере зрения и здоровья.
Питание во время реабилитации
Послеоперационный период имеет свои ограничения. После удаления катаракты нам важно полноценное сбалансированное питание с усиленным комплексом витаминов, минералов и микроэлементов, так как организму необходимы силы на восстановление.
Если выздоровление сопровождается выраженными, долгоиграющими отеками, стоит ограничить количество выпиваемой жидкости и употребление соли, пропить мочегонные препараты. Избегайте, острой, жирной, нездоровой пищи, а также алкоголя.
Второй момент в режиме питания после устранения катаракты связан с возрастными пациентами, которых часто сопровождает задержка стула, этого быть не должно, излишнее перенапряжение может сыграть плохую шутку.
Более подробную послеоперационную диету назначат в медицинском учреждении с учетом всех ваших индивидуальных особенностей.