Что представляет собой
Перед тем, как обсуждать симптомы и причины проблемы, необходимо охарактеризовать само заболевание. Кератопатия представляет собой врожденные или приобретенные негативные изменения внешних слоев роговицы глаза.
Тонкий слой роговицы легко травмировать
Врачи выделяют следующие разновидности кератопатии:
- буллезная – для которой характерно появление пузырьков жидкости на поверхности роговицы;
- капельная форма климатического характера, которая часто появляется у жителей крайнего севера, как реакция на холод и ветер;
- липоидная форма развивается в тех случаях, если образования состоят из частичек жировой ткани;
- лентовидная – появляется в тех случаях, если происходит отложение кальция в виде солей;
- афакическая – развивается у пожилых людей, как реакция на естественные изменения в органах зрения.
- также возможно возникновение кератопатии глаза после операции.
Кератопатия одинаково часто встречается как у мужчин, так и у женщин. Если представительница слабого пола страдает от данной проблемы, то велика вероятность, что она передастся и ее детям.
Кератопатия имеет код по МКБ 10 H18 (в зависимости от типа заболевания могут прибавляться числа 18.0, 18.1 и так далее).
Некоторые разновидности болезни развиваются в определенном возрасте или при конкретных условиях. Так, климатическая кератопатия характерна лишь в тех случаях, если человек страдает из-за регулярного воздействия низких температур. Липоидная форма чаще всего настигает пациентов в пубертатный период развития.
Буллезная форма
Болезнь, физиологическая норма или токсическое отравление мозга – зрачки сужены причины.
Причины и этапы развития
Механизм возникновения кератоза заключается в уплотнении чешуек кожи, находящихся в роговом дермальном слое. Это происходит по причине продолжительного воздействия на кожные покровы солнечных лучей. Ультрафиолет в больших количествах очень опасен для человека и способен спровоцировать развитие онкологических процессов в организме. Болезнь не появляется в один момент. Для ее развития нужны многие годы, из-за чего с солнечным кератозом сталкиваются в основном пожилые люди. Несмотря на то, что сама по себе проблема относится к предраковым и не является признаком развития онкологического процесса, ее начало повышает риск формирования плоскоклеточного рака кожи.
Причины появления
Факторы риска, влияющие на повышение вероятности появления:
- Интоксикации различного характера (лекарства, радиационное воздействие) в период внутриутробного развития плода, генетические нарушения, мутации.
- Воспалительные процессы: инфекционные, паразитарные, аллергические. Механические повреждения (травмы, ожоги).
- Возрастные изменения (дистрофические инволютивные процессы).
- Послеоперационные процессы в тканях.
- Длительное использование лекарственных средств (мазей, капель).
- Ношение контактных линз.
- Некачественная косметика.
Причины возникновения
Выяснить причину развития заболевания можно лишь после того, как будет определен ее тип. Почему же чаще всего ставится подобный диагноз:
- Оперативное вмешательство при лечении катаракты, глаукомы и прочих серьезных заболеваний.
- Врожденная патология при наличии аналогичной проблемы у одного или обоих родителей.
- Травма может стимулировать развитие лентовидной формы.
- Также лентовидная форма с отложением кальция развивается на фоне развития заболеваний вирусного характера. Например, при прогрессе волчанки возможно поражение роговицы.
- Влияние климатических условий.
- Конъюнктивит, синдром сухого глаза, заворот век и блефарит могут со временем стать причиной развития поверхностной точечной формы проблемы.
На развитие болезни может повлиять постоянное воздействие яркого света или попадание в глаз инородных предметов. Каждый случай исследуется отдельно, а постановка диагноза напрямую зависит от общей клинической картины.
Выше упоминалось, что афакическая форма кератопатии развивается на фоне естественного изменения глазного аппарата с течением возраста. В целом, возраст пациента, его пол и особенности развития сбрасывать со счетов нельзя, так как все эти важные нюансы могут подсказать правильный диагноз.
Стадии развития буллезной формы
Как действуют увлажняющие капли для глаз Иридина узнайте здесь.
Причины
Патология имеет приобретенный характер, однако часто удается установить наследственную предрасположенность к данной болезни. Генетические мутации и тип наследования кератопатии не изучен. Основные причины развития: • Эндотелиальная дистрофия Фукса.
Наблюдается генетически детерминированный апоптоз клеток заднего эпителия, что ведет к повышению его проницаемости и возникновению патологии.
• Инфекции глаз.
Болезнь развивается при поражении роговой оболочки герпетической или сифилитической природы. Выявление специфических помутнений у новорожденных детей позволяет предположить внутриутробное инфицирование.
• Травмирование роговицы.
Повреждение вследствие механической травмы или ожога провоцирует повышенную экссудацию, что становится причиной образования типичных «булл».
• Ятрогенное воздействие.
Патология может возникать в раннем послеоперационном периоде после факоэмульсификации катаракты или имплантации интраокулярных линз.
Порокератоз код по мкб 10
Классический порокератоз Мибелли (бляшечный порокератоз)
Появляется в детском возрасте. Поражение локализуется чаще на ,тыле кистей,нередко односторонне в виде роговых милиарных папул,постепенно формирующих небольшие бляшки (единичные или множественные) серовато-коричневого или медно-красного цвета,округлых или неправильных очертаний,диаметром до 6-10 мм. Центральная часть бляшки слегка западает,становясь атрофичной. По краю бляшки сохраняется коричневатый роговой валик,который заключен в желобок и выступает в виде гребешка. В результате медленного эксцентрического роста бляшки могут достигать размера до 6-7 см в диаметре.Заболевание медленно прогрессирует,в результате чего очаги поражения распространяются по коже конечностей,шеи,реже туловища,лица. Некоторые из них могут иметь линейную форму. При этом на лице очаги могут напоминать дискоидную красную волчанку . Возможны также поражения слизистых оболочек,роговицы. В отдельных случаях наблюдаются аномалии развития зубов,умственная отсталость.
Диссеминированный поверхностный актинический порокератоз
Клиническая картина развивается чаще после 30 лет,в детском возрасте не наблюдается. Тип наследования аутосомно-до- минантный с регулярной пенетрантностью в возрасте старше 16 лет. Выявлена тесная взаимосвязь клинических проявлений с инсоляцией и доказана роль УФ-облучения в генезе этого дерматоза . Есть предположение,что заболевание связано с пролиферацией мутантного клона клеток эпидермиса ,образующегося под воздействием УФ-лучей. Однако некоторые авторы выражают сомнение в отношении определяющего значения УФ-облучения в происхождении дерматоза ,считая возможным развитие неактинической диссеминированной формы заболевания.
Очаги поражения при диссеминированном поверхностном актиническом порокератозе локализуются на открытых участках кожного покрова,доступных инсоляции,- преимущественно на разгибательных поверхностях предплечий,голеней, тыле кистей,лице.Поражения ладоней и подошв,волосистой части головы,нижней трети живота,ягодиц,а также слизистых оболочек не наблюдалось.
Высыпания состоят из милиарных роговых папул,постепенно образующих бляшки небольшого размера,неровных или неправильно овальных очертаний с четким слегка приподнятым краем и обычно атрофированным центром коричневатого или розоватого цвета. Некоторые роговые папулы имеют центральное вдавление.Постепенно количество очагов поражения возрастает,особенно в летнее время года .
Порокератоз диссеминированный поверхностный
Отличается множественными очагами поражения,развивающимися в детском возрасте (чаще в 5-10 лет) и не зависит от солнечной инсоляции с аутосомно-доминантным типом наследования. Субъективных симптомов нет.Возможны спорадические случаи заболевания после трансплантационных операций (пересадка почки и др.) в результате иммунодепрессивного эффекта.
Эруптивный зудящий папулезный порокератоз
Клинически проявляется повторными вспышками интенсивно зудящих папулезных высыпаний,причем заболевание развивается остро.Наблюдается преимущественно в старшей демографической группе (средний возраст 65,8 года),в соотношение мужчин и женщин 2: 1. Зарегистрированных семейных случаев нет.
В 30% случаев у больных имеется недавно диагностированная злокачественная опухоль.Среднее начало заболевания за 2,7 месяца до или после постановки диагноза злокачествнного новообразования.Связанные злокачественные новообразования-гепатоцеллюлярная карцинома,холангиокарцинома,рак яичника и лимфома. Высыпания имеют тенденцию регрессировать после лечения злокачественной опухоли,что наводит на мысль о паранеопластическом синдроме.
У 30% больных выявляются нарушения иммунитета,в основном связанные с приемом лекарств (преднизон,противоревматические и биологические препараты).
В 30% случаев отмечался ранее существовавший порокератоз,особенно диссеминированный поверхностный.
Ретикулярный порокератоз
Клинически проявляется типичными для порокератоза высыпаниями,которые,сливаясь,образуют сетчатый рисунок.
Гигантский порокератоз
Гигантский порокератоз является редкой формой.Характеризуется одиночным очагом размерами 10-20 см,иногда более,и широким (до 1 см) периферическим роговым гребнем.Частая локализация тыл стопы.Имеет выраженную склонность к злокачественному перерождению.
Линейный порокератоз
Может поражать только какой-либо сегмент тела или быть генерализованным . Поражение отличается линейным расположением высыпаний. Эта форма сочетает в клинической картине как гиперкератотический (роговой гребень по краю очага),так и атрофический компонент и соответствует клинически линеарному веррукозному эпидермальному невусу. Предполагается невоидная природа этой формы порокератоза.
Симптомы и диагностика
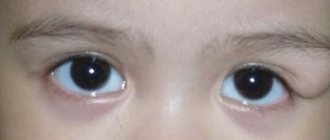
Заметить развитие кератопатии несложно, ведь при её появлении возникает помутнение зрачка. Острота зрения также снижается, а на глаза будто набрасывают пелену, сквозь которую человек едва различает очертания хорошо знакомых предметов.
Какие же еще симптомы чаще всего беспокоят пациента:
- Сильная боль разного характера. Это могут быть тянущие неприятные ощущения, рези или острая боль.
- Серьезные нарушения зрения вплоть до полной его потери.
- Ощущение инородного тела в глазах.
- Возможно появление отека или повышенная слезотечение.
Практически во всех случаях симптомы развиваются постепенно. После появления первых признаков проходит около месяца, и самочувствие человека заметно ухудшается, острота зрения снижается почти до нуля.
Опасное воспалительное заболевание – иридоциклит.
Нелеченный конъюнктивит может дать толчек развитию недуга
Правильный подход к коррекции зрения – какие линзы для глаз лучше выбрать.
Лазерная терапия помогает вылечить проблему без пересадки
Главным способом диагностирования становится визуальный осмотр, опрос пациента. Если человек жалуется на боль и снижение остроты зрения, а врач замечает помутнение зрачка, то диагноз оказывается более чем понятен.
Однако для его подтверждения все-таки лучше провести исследования с помощью специальной аппаратуры. Чаще всего врачи прибегают к следующим способам исследования:
- биомикроскопия;
- тонометрия;
- офтальмоскопия;
- визометрия.
Точечная форма отлично определяется с помощью биомикроскопии. Если речь идет о лентовидной кератоскопии, врач может прибегнуть к определению уровня мочевой кислоты и кальция.
Лишь после всесторонней диагностики и вынесения правильного вердикта можно переходить к обсуждению вариантов лечения.
Офтальмоскопия
В каких случаях показано назначение глазных капель Катаракс читайте в статье.
Визометрия
Когда клещи становятся настоящей проблемой – демодекоз глаз симптомы и лечение.
Меры профилактики
Киста конъюнктивы не опасна для зрения при ее своевременном обнаружении и лечении. Помимо профилактических осмотров в офтальмолога, избежать появления кист и развития их осложнений, помогут следующие меры:
- соблюдение правил гигиены, в том числе при использовании контактных линз и косметических средств;
- внимание ко всем предписаниям врача в период реабилитации после операций по поводу иных офтальмологических патологий;
- снижение, по возможности, влияния на глаза раздражающих факторов в повседневной жизни или профессиональной деятельности;
- контроль общего состояния организма, коррекция иммунитета;
- недопущение травм и ушибов органов зрения.
Киста конъюнктивы не представляет опасности – важно лишь осуществить своевременную диагностику и лечение. Не стоит медлить с посещением офтальмолога или опасаться хирургического вмешательства – риск возможных послеоперационных осложнений во много раз ниже в сравнении с последствиями запущенных кистозных полостей.
Поделитесь статьей в соц. сетях:
Классификация
Заболевание имеет ряд патоморфологических признаков, определяющих этапы прогрессирования недуга. Рассмотрим основные виды актинического кератоза:
- Гипертрофический. В коже возникают ядерные клетки, продуцирующие светлый и темный кератин.
- Пигментный. В базальном слое эпидермиса скапливается большое количество меланиновых клеток, придающих покровам темно-коричневую окраску.
- Лихеноидный. В базальных клетках кожи образуется лимфоцитарный инфильтрат, переходящий на верхние слои дермы.
- Пролиферативный. Появляются очаги гиперкератоза на фоне коллоидной дистрофии с углублением клеток эпидермиса в слои покровов.
- Атрофический. Истончается роговой слой, возникают трещины.
- Акантолитический. В дерме возникают опухолевидные процессы, растущие вверх к наружным слоям кожи.
- Буоэноидный. Начальная стадия развития онкологического процесса.
Способы лечения
Наиболее эффективным способом лечения считается пересадка роговицы или же протезирование. Однако на такие крайние меры готовы пойти далеко не все пациенты. Именно поэтому популярностью пользуются следующие консервативные способы лечения:
- использование медикаментозных препаратов, которые устраняют ощущение присутствия инородного тела и борются с синдромом сухости глаза;
- воздействие с помощью лазерной терапии;
- протезирование роговичных клеток;
- пересадка части хрусталика – операция;
- постановка специальных контактных линз, способных пропускать кислород;
- при лентовидной форме проводится удаление налета из кальция.
Если у человека обнаруживается климатическая форма кератопатии, может потребоваться смена места жительства. Также врачи рекомендуют носить специальные очки, которые уменьшают негативное влияние окружающей среды.
Некоторые специалисты рекомендуют прибегать к использованию народных средств. Например, в глаза можно закапывать масло сибирской пихты перед сном. Такое средство эффективно устраняет помутнение роговицы. Однако прибегать к народным методикам лечения нужно лишь после консультации с врачом, используя их, как вариант дополнительной терапии.
Визуальный осмотр – главный диагностический метод
Необходимость или напрасные мучения? – Уколы в глаза при дистрофии сетчатки.
МКБ 10: Пункт D31 Доброкачественное новообразование глаза и его придаточного аппарата
Состав пункта
- D31.0 Доброкачественное новообразование конъюнктивы
- D31.1 Доброкачественное новообразование роговицы
- D31.9 Доброкачественное новообразование глаза неуточненной части
- D31.2 Доброкачественное новообразование сетчатки
- D31.3 Доброкачественное новообразование сосудистой оболочки
- D31.4 Доброкачественное новообразование ресничного тела
- D31.5 Доброкачественное новообразование слезной железы и протока
- D31.6 Доброкачественное новообразование глазницы неуточненной части
Лечение
Способ терапии подбирается врачом-дерматологом индивидуально для каждого пациента на основе картины болезни и результатов проведенных исследований. Допускается консервативная терапия, удаление пораженных участков кожи, а также дополнительное использование рецептов народной медицины.
Аппаратные методы терапии
Предсказать дальнейшее развитие кератоза на коже невозможно, поэтому в целях предотвращения озлокачествления образования его рекомендуется не лечить, а удалить.
Допускаются следующие методы:
- Криодеструкция. На участок кожи производится точечное воздействие жидким азотом, в результате чего происходит контролируемое отмирание тканей. После процедуры на месте кератозного пятна остается рубец. Существует риск гиперпигментации кожи в зоне воздействия.
- Радиоволновое, лазерное, электрическое удаление. Пораженный участок иссекается одним из перечисленных методов, что также оставляет шрам после заживления.
Лекарственные средства
Консервативный подход в лечении солнечного кератоза заключается в использовании фармакологических препаратов. Так, для удаления образования могут применяться местные химиотерапевтические продукты, например, составы с фторурацилом. Их нанесение на кожу разрушает пораженные болезнью клетки, блокируя их функции.
Допустимо использование и других средств:
- Крем «Имиквимод» для стимуляции защитной функции кожных покровов. Его применение на ранних стадиях заболевания приводит к самостоятельному отторжению организмом поврежденных клеток.
- Нестероидные противовоспалительные препараты, в том числе 3% гель «Диклофенак».
Народные средства
Домашние методы нетрадиционной медицины используются в качестве вспомогательных. Они направлены на смягчение кожных покровов и повышение уровня их защиты от солнечного излучения.
Чаще всего применяются следующие рецепты:
- Крем с чистотелом. Высушенные листья требуется измельчить и смешать порошок с растопленным свиным жиром в пропорции 1 к 3. Полученная мазь после застывания применяется на пораженных участках трижды в день.
- Лечебные масляные протирания. Для смягчения тканей рекомендуется дважды в день обрабатывать кератозные участки ватным диском, смоченным в облепиховом или пихтовом масле.
- Перед нанесением мази на плотную кожу нужно сделать горячую ванночку с содой. Для этого в емкость набирают воду максимально допустимой температуры и растворяют в ней несколько ложек пищевой соды. Продолжительность распаривания – 10 минут.
- Для употребления внутрь готовят чай из корней репейника. Измельченный растительный компонент заваривают горячей водой в пропорции 4 столовые ложки на литр жидкости. После настаивания в термосе на протяжении 5 часов состав процеживают. В течение дня требуется постепенно выпить 0,5 литра напитка.
Основные опасности диагноза
Главная опасность, которую таит подобное заболевание, — вероятность полной потери зрения. Такой прогноз актуален в тех случаях, если человек не обращает внимание на прогресс проблемы и позволяет ей развиваться.
Из-за помутнения роговицы острота зрения заметно снижается, что делает невозможным управление автомобилем и иными транспортными средствами. Симптомы кератопатии могут породить рези и боли при долгом напряжении глазных мышц. Следовательно, становится невозможна долгая работа за компьютером или чтение. Именно поэтому необходимо сразу же обращать внимание на появляющиеся симптомы и устранять их с помощью врачебных методик.
Нормализует обменные процессы и увлажняет склеру – Катионорм глазные капли инструкция.
Потеря зрения – главная опасность при возникновении кератопатии
Лечение катаракты необходимо начинать с проверенных средств. Читайте инструкцию по применению глазных капель Катахром по ссылке.
Диагностика заболевания
Общий вывод о наличии новообразования можно сделать на основе визуального осмотра и сбора жалоб пациента, однако далее может понадобиться ряд обследований:
- офтальмоскопия – с целью выявления сопутствующих изменений глазного дна, при кисте могут наблюдать искажение формы диска зрительного нерва;
- визиометрия – проверка остроты зрения;
- тонометрия – измерение внутриглазного давления, склонного повышаться при наличии патологических полостей;
- биомикроскопия – осмотр под увеличением конъюнктивы, роговицы, хрусталика, радужно оболочки при помощи щелевой лампы – позволяет оценить состояние тканей, диагностировать распространение кисты на роговицу;
- исследование гистопрепарата (образца тканей, полученного в ходе удаления кисты) – помогает обнаружить воспаление и перерождение тканей, а также определить тип опухоли и прогноз по рецидиву.
На основании проведенных исследований может быть назначено медикаментозное или хирургическое лечение. Некоторые кисты требуют лишь наблюдения, и могут рассасываться самостоятельно.
Диагностика
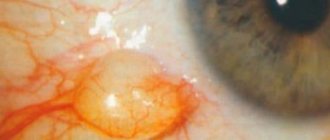
Обследование пациента с буллезной формой кератопатии предполагает проведение наружного осмотра и использование специальных методов диагностики. Визуально офтальмолог определяет стойкое помутнение переднего отдела глаз, часто в сочетании с гиперемией орбитальной конъюнктивы. Комплекс офтальмологических исследований включает: • Биомикроскопию глаза.
На начальной стадии выявляется локальный отек эндотелиального слоя, единичные складки на десцементовой мембране. 2 характеризуется стойкой ограниченной отечностью, диффузным распылением пигмента, множественными складками. На следующей стадии в дополнение к вышеописанным проявлениям возникает инъекция сосудов конъюнктивы, признаки поверхностного кератита, эрозивные дефекты, усиленная неоваскуляризация. На 4 отек распространяется на все слои. Для заключительной стадии характерны сосудистые помутнения разной плотности. Роговая оболочка замещается плотной рубцовой тканью с очаговыми изъязвлениями.
• Кератопахиметрию.
Определяются признаки локального или диффузного отека. Толщина роговой оболочки в центральной части варьируется от 600 до 1500 мкн.
• Гониоскопию.
На пятой стадии выявляется облитерация угла передней камеры, что вызвано организацией экссудата и отложением гранул пигмента. Визуализируются иридокорнеальные сращения. Водянистая влага прозрачная, содержит фибриллы стекловидного тела.
• Визометрию.
Острота зрения зачастую находится в пределах от 0,1-0,3 дптр. При тяжелом поражении сохраняется лишь светоощущение.
• Офтальмоскопию.
Офтальмоскопический осмотр возможен только на 1-3 стадиях заболевания. Рефлекс, полученный с глазного дна, розового, реже серого цвета. Характерны признаки отслойки сетчатки.
• УЗИ глаза.
Визуализируются задние синехии и зрачковая экссудативная пленка на 3 стадии. Применяется у всех пациентов на 5 из-за заращения зрачкового отверстия. Может выявляться помутнение или деструкция стекловидного тела.
• Бесконтактную тонометрию.
При тотальном поражении отмечается повышение ВГД, что обусловлено нарушением оттока внутриглазной жидкости.