Показания Суть процедуры Видео Преимущества Недостатки Цена Наши возможности
Лазерная иридэктомия (иридотомия) – одна из наиболее эффективных лазерных операций, применяемых для лечения больных с глаукомой. Суть операции заключается в создании сообщения между передней и задней камерами глаза, в результате чего достигается снижение уровня внутриглазного давления.
Показания и противопоказания
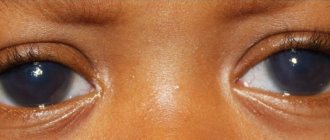
Лазерная иридэктомия выполняется при выявлении функционального зрачкового блока у больных с первичной и вторичной закрытоугольной глаукомой, а также со смешанными формами глаукомы. Операция также может потребоваться пациентам, перенесшим хирургическое другое вмешательство по поводу глаукомы. В некоторых случаях лазерная иридотомия выполняется на парном глазу у пациентов с первичной закрытоугольной глаукомой для профилактики острых приступов глаукомы. Вмешательство может проводиться как предварительный этап перед выполнением трабекулопластики у больных с открытоугольной глаукомой при выявлении у них узкого угла передней камеры глаза.
Лазерная иридэктомия не проводится при наличии отека и помутнения роговой оболочки глаза, а также у пациентов с мелкой передней камерой.
Реабилитационный период
Поскольку коррекция относится к разряду бескровных и пациенту не накладывают швов, особых сложностей и ограничений на период восстановления нет. После проведения операции человек чувствует себя хорошо, не испытывает дискомфорта или боли.
Чтобы исключить риск развития инфекции, врач подбирает антибактериальные медикаменты. Они же помогают ускорить процесс реабилитации. В некоторых случаях прописывают приём средств для снижения внутриглазного давления.
На период восстановления откажитесь от чрезмерных физических нагрузок и старайтесь избегать перенапряжения органа зрения. Также придерживайтесь простых правил:
- Спите на боку (противоположном прооперированной стороне) или спине;
- Не трите орган зрения;
- Избегайте попадания в глаза пыли и воды;
- Не допускайте контакта с прямыми солнечными лучами, носите защитные очки;
- Не посещайте баню и солярий;
- Не общайтесь с людьми, страдающими от инфекционных патологий;
- Не употребляйте спиртные напитки и острые блюда.
| В течение первого месяца после коррекции необходимо каждую неделю посещать окулиста для контрольного осмотра. |
Как проходит операция
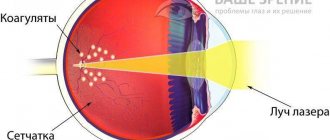
Лазерная иридэктомия проводится амбулаторно с применением местной капельной анестезии. В ходе вмешательства на роговицу оперируемого глаза устанавливается гониолинза, при помощи которой лазерные лучи фокусируются на выбранном участке радужной оболочки глаза. Воздействие лазерного излучения может производиться в любом отделе радужки, однако наиболее целесообразным считается воздействие на периферические отделы радужной оболочки в местах ее истончения или естественного углубления (лакуны). В результате воздействия лазера формируется одно или несколько крохотных отверстий радужки (колобомы), посредством которых создается новый путь оттока водянистой влаги.
Что такое лазерная иридэктомия
Иридэктомия лазерная – это офтальмологическая процедура, которая проводятся для снижения внутриглазного давления. Основная цель данного вмешательства – это улучшение оттока жидкости в органе зрения. Операция заключается в формировании небольших отверстий на радужной оболочке глаза. Существует несколько методик проведения лазерной иридэктомии. К ним относятся:
- Одномоментная операция.
- Этапная иридэктомия.
- Послойная операция.
Одномоментная иридэктомия производится при помощи импульсного лазера. Мощность этого устройства составляет от 5 до 15 мДж. Аппликации лазера выполняются 1-3 раза. В результате удается сформировать сквозное отверстие в радужной оболочке. Преимуществом этого метода является быстрота его выполнения. Провести одномоментную иридэктомию можно пациентам с любым цветом глаз.
Поэтапная операция выполняется в несколько сеансов. Причем перерыв между лазерным воздействием на глаз составляет 2-3 недели. В результате формирование отверстия в радужке затягивается на несколько месяцев. Подобную операцию проводят людям со светлым цветом глаз. Поэтапное выполнение иридэктомии необходимо для того, чтобы избежать повреждения тонкой радужной оболочки и других структур органа зрения. Мощность лазерной установки составляет от 600 до 1000 мВт, а время воздействия – до 0,5 секунды.
Послойная иридэктомия проводится людям с темной радужкой. Мощность лазера при этом составляет до 1500 мВт, а время его воздействия – 0,2 секунды. Отверстие в радужке формируется постепенно, путем послойной деструкции пигментной ткани. Для подобной операции применяют короткоимпульсный или аргоновый лазер.
Преимущества лечения в МГК
«Московская Глазная Клиника» — современная офтальмологическая клиника, предоставляющая полный спектр профессиональных услуг в области офтальмологии. Клиника оборудована лучшими образцами самой современной аппаратуры главных всемирных производителей. В частности, при выполнении лазерных операций применяется YAG-лазер последнего поколения, который позволяет свести к минимуму негативное воздействие на ткани глаза.
В Клинике ведут прием ведущие отечественные специалисты, имеющие многолетний практический опыт. Лазерными методами лечения в клинике занимается Эстрин Леонид Григорьевич, врач высшей категории с опытом более 30 лет.
Лазерная иридэктомия в МГК выполняется амбулаторно, без применения общей анестезии. Операция малотравматична и позволяет нормализовать внутриглазное давление у 95 – 97 % больных глаукомой. Вмешательство отличается коротким восстановительным периодом и невысокой стоимостью.
Послеоперационный период
В реабилитационном периоде рекомендовано:
- применение нестероидных противовоспалительных препаратов в течение 1 недели или до исчезновения болевого синдрома;
- использование Диакарба или иных противоотечных средств;
- контролирование внутриглазного давления путем регулярного совершения диагностики.
Строго запрещено до и после вмешательство употреблять сильно соленую пищу
В послеоперационном периоде запрещено:
- создавать повышенную нагрузку на глаз (много работать за компьютером, смотреть телевизор и т. д.);
- травмировать глаз (в том числе – чесать, тереть и пр.);
- засыпать на стороне глаза после вмешательства;
- посещать баню или бассейн;
- тренироваться в усиленном режиме;
- мыть голову первые 2-3 дня;
- включать в рацион продукты питания, вызывающие застой жидкости в организме (соленое, маринованное, вяленое и др.).
Необходимо придерживаться режима, предписанного врачом во избежание возникновения осложнений. Если до проведения операции пациент пользовался какими-либо глазными каплями, перед их применением необходимо проконсультироваться с лечащим офтальмологом.
Эффективное средство для борьбы с глаукомой – глазные капли Ксалаком.
Нестероидные противовоспалительные препараты показаны для применения после иридэктомии
Проверенный медикамент для понижения внутриглазного давления – глазные капли Ксалатан.
Стоимость лечения
Цена лазерной периферической иридэктомии составляет 8 500 рублей за один глаз, при этом не стоит забывать, что Вы можете частично вернуть потраченные средства, произвести возврат налоговым вычетом, согласно Российскому законодательству. Мы предоставляем для этого всю необходимую документацию. Подробнее о возврате можно прочитать здесь.
Все интересующие Вас вопросы можно задать специалистам по телефонам и (499) 322-36-36 или онлайн, пользоваться скайп-консультацией на сайте, дополнительно ознакомиться с разделом «Цены».
Перейти в раздел «Цены»
Яковлева Юлия Валерьевна
Возможные осложнения
Среди возможных осложнений могут быть:
- Кратковременная размытость наблюдаемой картины (в частности);
- Выпуклость роговицы;
- Кровотечение;
- Повышенное внутриглазное давление.
Среди дальнейших осложнений может наблюдаться:
Тяжёлая форма глаукомы обычно поражает оба глаза одновременно. При внезапном развитии тяжёлой формы глаукомы на одном глазу и проведения на нём операции лазером, такая же операция проводится и на втором глазу с целью предотвращения развития заболевания.
Если тяжёлую форму глаукомы своевременно не вылечить, то она с вероятностью 50% может привести к потере зрения. Высокое давление внутри глаза также может держаться после проведения лазерной иридотомии.
Даже после процедуры человек может нуждаться в тщательном уходе. Некоторым людям может требоваться дополнительное лечение в виде капель или хирургической иридотомии для снижения давления в глазу.
Отзывы пациентов
Елена, 58 лет: Я страдаю от глаукомы уже в течение 8 лет. Сначала пользовалась каплями, которые немного снижали давление. Но потом они перестали помогать. Врач посоветовал мне процедуру ЛДГП. После ее проведения внутриглазное давление резко снизилось. Пока что никаких осложнений нет, давление не повышается.
Иван, 62 года: Глаукома у меня не так давно, внутриглазное давление чрезмерно высокое. Никакие медикаментозные средства мне не помогли. Поэтому врач назначил мне лазерную операцию методом ЛДГП. Реабилитационный период прошел успешно, осложнение не возникло, давление нормализовалось.
Лазерная десцеметогониопунктура
Образно говоря, это тот случай, когда название операции значительно сложнее самой процедуры. В основе ЛДГП лежит меньшая, по сравнению с другими тканями, подверженность десцеметовой мембраны рубцеванию. А поскольку десцеметова оболочка играет важную роль в фильтрации жидкости и, соответственно, в регуляции ВГД, то несколько практически мгновенных микроскопических проколов лазерной «иглой» способны кардинально изменить клиническую ситуацию после непроникающей глубокой склерэктомии по С.Федорову, закрепив достигнутый гипотензивный эффект и переведя его на качественно иной уровень.
Большинство клиницистов, освоивших и практикующих методику лазерной десцеметогониопунктуры (и, соответственно, имеющих уже достаточно большой объем наблюдений для достоверной оценки ее эффективности), сходятся в том, что ЛДГП должна производиться в ближайшем послеоперационном периоде: в разных источниках рекомендуются сроки от одного месяца до полугода. При наличии в клинике современного YAG-лазера с необходимыми техническими параметрами такая операция позволяет не только существенно и стабильно активизировать дренажные процессы, но и снизить (что не менее важно) вероятность развития серьезных осложнений, напр., вторичной катаракты, отслоения сосудистой оболочки и пр.
Профилактика
Предотвратить появление глазных заболеваний гораздо проще, чем от них избавиться. Вот основные рекомендации, которые дают врачи пожилым людям:
- Налаживание рациона: следует употреблять много овощей, нежирное мясо, рыбу.
- Отказ от вредных привычек.
- Если у пожилого человека наблюдаются частые запоры, важно вовремя принимать слабительное, а также получить консультацию у проктолога.
- Нельзя поднимать более 10 кг.
- Если пенсионер водит автомобиль, рекомендуется отказаться от вождения, особенно после операции.
Важно помнить о необходимости своевременного осмотра: после 60 лет пациент должен посещать офтальмолога не реже, чем 4 раза в год.
- Залогом предотвращения любого заболевания служит здоровый образ жизни и сбалансированное питание.
- Гимнастика для глаз существенно снизит риск заболевания.
- Следует исключить все тяжёлые работы, не надо поднимать больше 5-7 кг. Поднятие тяжестей вызывает повышение давления, в том числе и внутриглазного.
- Нужно прекратить париться в горячих банях и больше находится на свежем воздухе.
- Пришло время отказаться от длительных просмотров телевизора. Нельзя долго сидеть за компьютером, читать книги или посещать выставки, театры.
- Нужно как следует высыпаться. Нельзя принимать солнечные ванны. В солнечную погоду рекомендуется носить тёмные очки.
- При глаукоме нельзя стирать, мыть пол, работать на огороде.
Любой из нас не застрахован от такого заболевания, как глаукома. В большинстве случаев, человек просто не замечает развития этой болезни, поэтому так важно проходить профилактический осмотр у окулиста. К сожалению, пока лишь небольшая часть населения знает об этом. До людей нужно доносить информацию о том, что разрушительное воздействие глаукомы на зрение уже безвозвратно.
Лечение глаукомы у пожилых людей направленно на сохранение тех зрительных функций, которые еще остались, чтобы пожилой человек не потерял зрение окончательно.
В профилактическое обследование входит весь спектр процедур, необходимых для точной диагностики заболевания и составления правильного плана лечения.
Кому важно проходить обследования? Профилактические обследования на наличие глаукомы нужно проходить всем, кто относится к группе риска. Это люди в возрасте от 40 лет и выше при наличии наследственной предрасположенности, люди с диагнозом сахарный диабет, плохим кровообращением, а также близорукостью. Обратиться к врачу необходимо и тем, у кого достаточно низкое кровяное давление.
Как часто проходить обследования? Если результаты обследований не указали на наличие глаукомы, то повторять всю процедуру можно раз в три года. Исключением являются пожилые люди старше 60 лет. Даже если не было выявлено патологий при первом обследовании, то им следует обращаться к офтальмологу раз в 1-2 года.
Как предупредить развитие офтальмологических заболеваний у пенсионеров.
Предотвратить развитие глаукомы довольно просто. Основная профилактическая рекомендация для лиц старше 40 лет — посещение офтальмолога 1 раз в год.
Какое лечение глаукомы проводится в настоящее время?
Все виды лечения при глаукоме направлены на нормализацию внутриглазного давления, улучшение питания в тканях глаза и в зрительном нерве, а также стабилизацию зрительных функций.
Консервативное лечение глаукомы
То есть закапывание различного вида капель в определенном режиме, причем для каждого глаза он подбирается отдельно. Эта терапия являются наиболее распространенной на ранних стадиях лечения глаукомы. Также может быть дополнением к другим видам лечения – лазерному или хирургическому. Некоторые лекарственные вещества направлены на снижение выработки внутриглазной жидкости. Другие при помощи особых механизмов направлены на улучшение оттока внутриглазной жидкости и тем самым понижают внутриглазное давление. Также существуют и комбинированные препараты, сочетающие в себе оба направления.
Безвредны ли капли от глаукомы?
Современные капли от глаукомы в большинстве случаев эффективны, но не всегда безвредны. Капли содержат действующее вещество в виде раствора, а также консервант, например, бензалкония гидрохлорид. Он отрицательно действует на глазную поверхность. При длительном использовании (речь идет о годах), особенно если врач не меняет препарат, и пациент в течение долгого времени применяет одно и то же лекарство, может развиться синдром сухого глаза (покраснение, боль, сухость). Возможны аллергические реакции и непереносимость препаратов общего и местного характера. Кроме того, возможны реакции организма в целом, например, перебои в сердечном ритме, понижение артериального давления, нарушение сна и головокружение и т.п.
Грамотный врач из огромного арсенала капель должен выбрать подходящий или найти замену. Если это не работает – нужна хирургическая помощь.
Медикаментозное лечение глаукомы назначается офтальмологом только после полного офтальмологического обследования сугубо индивидуально – о том, как происходит обследование написано тут.
Заниматься самолечением глаукомы очень опасно — не применяйте и не отменяйте антиглаукомные препараты самостоятельно, не нарушайте режим и кратность закапывания. Этими действиями вы можете нанести своим глазам непоправимый вред и потерять зрение.
А, вот еще, по моему (и не только) мнению — тауфон и эмоксипин, так всеми любимые – бесполезны при этом диагнозе. Глаукому и катаракту не лечат. До хрусталика и зрительного нерва не доходят. «Святая вода» и то эффективнее.
Лазерное лечение глаукомы
1. Пациенты любят слово «лазер». Так вот, только при закрытоугольной глаукоме
он на 100% эффективен. В случаях закрытых и узких углов такая процедура, как лазерная иридэктомия является гарантом профилактики приступа закрытоугольной глаукомы.
В случае закрытоугольной глаукомы (о ней мы писали здесь) угол передней камеры, в котором проходит основной коллектор оттока Шлеммов канал, блокируется корнем радужной оболочки. Кстати, это состояние может быть периодическим, например, проявляться только при расширении зрачка (в ночное время, при стрессах и т.п.).
Предрасполагающие факторы – дальнозоркость («короткий глаз») + «толстый» хрусталик (утолщается с возрастом) + переднее прикрепление хрусталика + мелкая передняя камера
Тогда вот что происходит:
Жидкость накапливается в задней камере, радужка перекрывает канал оттока, давление повышается, человек испытывает боль в глазу, глаз краснеет и может произойти потеря зрения, если не разблокировать отток.
В этом случае выполняется отверстие в радужке с помощью лазера-перфоратора – периферическая лазерная иридэктомия (иридотомия). Также ее предлагают выполнить в случае, когда угол передней камеры еще не закрылся, но такой риск имеется. Узкие углы определяются с помощью осмотра специальной линзой для гонископии.
Так схематически выглядит лазерная иридэктомия и глаз после нее под микроскопом
А вот видео процедуры:
Если лазером выполнить отверстие не удается, выполняется хирургическая иридэктомия в условиях операционной.
Лазерная иридэктомия выполняется с использованием лазерных установок с различными длинами волн: с помощью моноимпульсного твердотельного неодимового YAG-лазера или газового аргонового.
2. Теперь о лазерном лечении при открытоугольной глаукоме. А, напомню, 80% всех случаев это именно она — открытоугольная глаукома
. Тут все не так однозначно. Разновидностями лазерных операций в терапии открытоугольной формы глаукомы являются лазерная трабекулопластика или трабекулопунктура. Метод предполагает нанесение точечных ожоговых аппликаций на определенном участке трабекулы (сети, по которой идет отток).
Предполагается, что из трабекулы «выбивается» засоряющий ее пигмент, волокна сморщиваются и увеличивают промежутки для оттока – добиваются «эффекта попкорна». Для этого используются аргоновая и неодимовая
лазерная трабекулопластика (ЛТП)
(514/532 нм) и диодная инфракрасная или микроимпульсная ЛТП (810 нм).
На деле такая процедура сама по себе способна еще больше повысить внутриглазное давление, если эффект и будет, то очень кратковременный и нестойкий. Как самостоятельная процедура опасна, так как после нее пациенты считают себя «излеченными» лазером и часто перестают закапывать капли и прекращают визиты к офтальмологу. А глаукома незаметно прогрессирует!
Такую лазерную процедуру, как десцеметогониопунктура (ДГП)
с помощью данных лазеров мы часто используем в дополнение к микрохирургической непроникающей глубокой склерэктомии (НГСЭ), о которой речь пойдет дальше. Тогда выстрелы наносятся по десцеметовой мембране, а не по каналу – она превращается в «решето» и дополнительно усиливает отток.
3. И, наконец, лазер для циклофотокоагуляции
. В этом случае неважно, что было причиной.
Используется в запущенной конечной стадии заболевания. Когда глаз не видит или почти не видит, начинает болеть и беспокоить. На поверхность глазного яблока или изнутри него (с помощью эндоскопа, совмещенного с лазером) наносятся коагуляты на расстоянии 1,5 — 3 мм от лимба в зоне проекции отростков цилиарного тела, довольно болезненная процедура.
Наружная циклофотокоагуляция (ЦФК)
Схематическое изображение эндоскопической циклофотокоагуляции.
В результате коагуляции секретирующего ресничного эпителия, который продуцирует внутриглазную жидкость, происходит снижение внутриглазного давления. Для этого можно использовать диодный лазер (810 нм) и неодимовый лазер (1064 нм).
Поэтому вывод – не все лазеры одинаково полезны, лазером можно устранить причину глаукомы только при закрытоугольном типе глаукомы. Современная офтальмологическая клиника должна иметь как минимум три типа лазерных установок для лечения различных вариантов глаукомы.
Хирургическое лечение глаукомы
Хирургическое лечение глаукомы направлено на создание альтернативной системы оттока внутриглазной жидкости либо на нормализацию циркуляции внутриглазной жидкости или снижению ее продукции. Это позволяет избавить пациента от капель или снизить зависимость от них. Вопрос о хирургическом лечении глаукомы решается на основании данных динамики течения глаукомы строго индивидуально и зависит от формы и её стадии, уровня повышения внутриглазного давления, коэффициента оттока, состояния угла передней камеры, поля зрения, а также общего соматического состояния пациента.
Виды антиглаукомных операций
1. Непроникающие (нефистулизирующие) антиглаукомные операции. Например, непроникающая глубокая склерэктомия (НГСЭ)
;
В верхней части лимба под верхним веком формируется карман размером около 4×5 мм в средних слоях склеры, обнажается и удаляется часть Шлеммова канала с его внутренней стенкой, обнажается прилегающая к лимбу зона Десцеметовой мембраны, способная к фильтрации внутриглазной жидкости. Для удлинения «срока службы» данной операции в карман помещается дренаж (он может быть из разных материалов, например, коллагеновый) – это препятствует склеиванию стенок кармана и рубцеванию в зоне операции.
Обычно этот тип операции является первичным выбором при открытоугольной глаукоме, потому что:
- Максимально безопасен, так как нет перепадов давления – ведь полость глаза не вскрывается и давление снижается плавно
- Можно очень удобно комбинировать при необходимости выполнить одномоментно антиглаукомную операцию и операцию по катаракте (о ней написано здесь)
- Существует множество дренажей, которые усиливают и пролонгируют результат операции
- При правильном выполнении хирургом риски потенциальных осложнений сведены к маловероятному минимуму
- Выполняется амбулаторно и срок реабилитации 1-2 дня.
Амбулаторная микрохирургия глаукомы
2. Проникающие (фистулизирующие) антиглаукомные операции. Например,
трабекулэктомия
;
В этом случае так же формируется карман в средних слоях склеры, удаляется часть Шлеммова канала, глаз вскрывается и выполнятся хирургически отверстие в радужке (колобома радужки). Разница с непроникающей операцией во вскрытии глазного яблока – в случае проникающей операции глаз вскрывается, в случае с непроникающей операцией сохранной остается тонкая полупроницаемая десцеметовая мембрана, благодаря которой глаз герметичен.
К ней прибегают в случаях более развитой глаукомы и необходимости в повторной операции. Более старый тип операций, при этом также можно использовать различные типы дренажей, препятствующих рубцеванию.
Глаз пациента после операции
Проникающие операции более опасны, так как могут вызвать послеоперационную гипотонию (длительное стойкое снижение давления), внутриглазное воспаление и кровоизлияния, появление катаракты, однако по своей эффективности обладают более длительным сроком службы.
Типы дренажей
Типов дренажей великое множество – они отличаются по типу материала: гидрогелевые, коллагеновые, металлические и пластмассовые. По форме могут быть прямоугольные, овальные, квадратные и треугольные.
Они могут быть сплошными или пористыми, представлять из себя трубочку или «гвоздь» Есть так называемые клапанные дренажи (Ахмеда или Мальтено)
– это такая система трубочек с плас, которые обеспечивают сообщение между передней камерой глаза и пространством между оболочками глаза куда происходит отток. Внутри трубочек расположены клапаны, которые способны регулировать поток внутриглазной жидкости.
Какой лучше? Идеального нет, все очень индивидуально. Все как всегда зависит от опыта и здравого смысла хирурга.
Так выглядит клапан Ахмеда схематически:
А так — «вживую»: «Гвоздь»-мини-шунт, изготовленный из стали:
Дренаж из золота –довольно дорогой и очень хрупкий:
3. Операции, нормализующие циркуляцию водянистой влаги. Например, иридэктомия
(при закрытом угле передней камеры).
В случае, если угол передней камеры заблокирован корнем радужной оболочки, вскрыв переднюю камеру глаза мы можем выполнить отверстие в радужке и восстановить ток жидкости из задней камеры в переднюю камеру глаза. Микрохирургическая техника сделала иридэктомию менее травматичной и практически безопасной операцией.
К таким операциям можно отнести иридоциклоретракцию и прочие. Этот тип операции менее предсказуем в плане эффективности, сопряжен с осложнениями в виде кровоизлияний в полость глаза, появлением и быстрым созреванием катаракты, хроническим воспалительным процессом.
4. Операции, понижающие продукцию водянистой влаги. Например, циклокриокоагуляция
. Циклокриокоагуляцию проводят при терминальной стадии глаукомы, а также в случае неэффективности трабекулэктомии или других подобных операций. Зону, которая вырабатывает внутриглазную жидкость можно не только разрушать лазером – ее можно «вымораживать». Во время циклокриокоагуляции при помощи специального криозонда на поверхности склеры наносят ожоги в проекции цилиарного тела, которые расположены по кругу. В области ожогов криозонда клетки цилиарного тела атрофируются за счет влияния низких температур. В результате этого сокращается объем продуцируемой водянистой влаги. Экспозиция 1-2 минуты, 6-8 объектов, температура -130° — 150°С.
Короче, ожог или отморожение помогают снизить давление как попытка сохранить глаз как орган, который уже, к сожалению, не видит. 5. Каналопластика – пластика Шлеммова канала
Канал Шлемма (назван в честь немецкого анатома Фридриха Шлемма в IXX-м веке) – это основной транспортный коллектор, отводящий водянистую влагу (скорость примерно 2-3 микролитра в минуту) из передней камеры глаза через многочисленные сеточки в вены черепа.
Это сосуд, проходящий по кругу стыка роговицы и радужки в толще склеры в углу передней камеры.
Канал по своему строению напоминает лимфатический сосуд. Внутренняя часть канала, которая ближе всего соприкасается с водянистой влагой, покрыта микропористой (трабекулярной) сетью. Этот участок оказывает наибольшее сопротивление оттоку водянистой влаги. Если сам ствол канала или его сетчатая структура заблокируется, разовьется глаукома. Это происходит при атеросклерозе, диабете, травме или инфекциях глаза.
Так выглядит Шлеммов канал в анфас и профиль:
Операции на канале включают расширение его различными зондами и баллончиками, проведение в него «по кругу» специальных нитей, рассечение (трабекулэктомия ab interno) и, в конце концов, просто заполнение его вязкими жидкостями (например, вискоканалостомия).
Так выглядит каналопластика нитью:
Однако такие операции в лучшем случае дают очень недолговременный эффект из-за рубцевания и рецидива закупорки. Но научные изыскания в этом направлении постоянно ведутся.