Классификация
Единой классификации ишемических болезней глаз в настоящее время не разработана. При этом имеется прямая связь между механизмом развития ишемии и повреждением различных звеньев кровотока. В связи с этим обстоятельством, можно сказать, что ишемические заболевания глаз носят полиэтиологическую природу, имеют разнообразные клинические проявления, а также у них отсутствует единый патогенез.
На развитие ишемии в области заднего отрезка глаза большое влияние оказывают анатомические особенности кровотока в зоне диска зрительного нерва и сетчатой оболочки.
Условно можно разделить ишемию глаза на острую и хроническую.
Симптоматика и диагностика
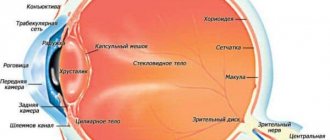
Известно, что сетчатая оболочка покрывает большую часть внутренней стенки глаза, состоит из ряда зон различного функционального предназначения (напр., фовеальная центральная ямка в макулярном «желтом пятне»; диск зрительного нерва; лишенный светочувствительных клеток зубчатый край на периферии) и имеет многослойное строение. Выделяют, в частности, пигментный эпителий, ганглионарный слой, внешний и внутренний ядерные слои, и т.д. Эти слои и зоны различаются количеством и строением фоторецепторов, концентрацией светочувствительных пигментов, толщиной – например, наиболее чувствительная к свету и обеспечивающая центральное зрения фовеальная ямка является самой тонкой зоной и состоит исключительно из клеток-колбочек.
Очевидно, что при столь сложной организации и узкой специализации каждого структурного элемента полноценное зрение возможно лишь при полной согласованности и нормальном функционировании всех элементов, и любые нарушения питания, оксигенации (снабжения кислородом) или, тем более, целостности сетчатки автоматически становятся серьезной офтальмологической проблемой, нуждающейся в незамедлительном интенсивном лечении. Поскольку сетчатка является главным и единственным приемником сфокусированного глазной оптикой изображения (которое должно быть передано зрительному нерву и затем транслировано в зрительные центры мозговой коры), ретиношизис как расщепление приемо-передающей ткани неизбежно сказывается на качестве конечного зрительного образа, построенного мозгом. Соответственно, первой и главной жалобой при ретиношизисе становится значительное ухудшение зрения.
Существенное значение имеет локализация расслоения: дистрофически-дегенеративный ретиношизис, как указано выше, чаще проявляется нарушениями или выпадением периферических полей зрения (с вероятным последующим распространением на центральные области), тогда как наследственный ретиношизис чаще поражает центральное поле зрения уже на ранних стадиях.
С нарастанием деструктивных изменений зачастую снижается не только острота зрения, но и общая светочувствительность: пациенты все хуже ориентируются в сумерках или темноте. Прогрессирование нелеченного ретиношизиса приводит к самым тяжелым для глаза последствиям, вплоть до отслоения сетчатки и необратимой слепоты – риск такого исхода сопутствует практически любой ретинальной патологии. Менее частым, но также вполне вероятным осложнением ретиношизиса является гемофтальм – обширное кровоизлияние в стекловидное тело.
Для диагностики ретиношизиса и дифференциации его с другими ретинопатиями применяется, кроме стандартной офтальмоскопии глазного дна, визометрия (точное измерение остроты зрения), периметрия (исследование полей зрения), биомикроскопия с щелевой лампой, оптическая когерентная томография, электроретинография и др. Необходимо тщательное изучение анамнестических данных – в частности, учитывается наличие фоновой соматической или эндокринной патологии (в первую очередь, сахарного диабета, сердечно-сосудистых заболеваний, атеросклероза), односторонний или симметричный характер поражения, возраст манифестации заболевания, динамика прогрессирования, и т.д. При подозрении на наследственный ретиношизис обязательна медико-генетическая консультация.
Наш офтальмологический центр располагает всеми возможности для качественной и недорогой по стоимости помощи пациентам с диагнозом «ретиношизис». Специалисты по сетчатке (лазерные и витреоретинальные хирурги) проводят диагностику и эффективное лечение на современном оборудовании. К каждому пациенту мы подходим индивидуально, что позволяет достичь максимально возможных результатов лечения.
Причины острой ишемии
При острой ишемии заднего отрезка глаза возникают проблемы с кровотоком в центральной артерии сетчатке или центральной вене сетчатки. Кроме того, при этом имеется передняя или задняя ишемическая нейропатия и острая токсическая нейропатия. Острая ишемия может возникать на фоне длительно существующей хронической гипоксии глазного яблока (ангиоретинопатия диабетической или гипертоничекой природы, дегенеративные процессы в сетчатке, стеноз сонной или глазничной артерии, височный артериит).
Ишемия глаза чаще всего связана с ангиоспазмом, травмой головы или глаза. Иногда ишемическая нейропатия и нарушение кровотока в центральных сосудах сетчатки связана с гипотонией, возникшей на фоне приема некоторых лекарств, в результате хирургического вмешательства. Факторами риска ишемической болезни глаза является анемия, дисбаланс в свертывающей и противосвертывающей системах крови, микроэмболизация.
Ишемия сетчатки глаза: клиническая картина патологии и терапевтические методы
Уровень остроты зрения прежде всего зависит от функциональности сосудистой системы не только глаза и сетчатки. Различные сосудистые патологии могут провоцировать развитие ишемических заболеваний глаз, среди которых особенно выделяется ишемия сетчатки глаза. Эта патология приводит к резкой потере зрения, и требует обязательного своевременного лечения.
Ишемия сетчатки глаза: острое течение
Провоцируют развитие ишемии сетчатки глаза в острой форме следующие факторы:
- Нарушение кровотока в центральной вене сетчатки.
- Патологический кровоток в центральной артерии сетчатки.
- Ишемический процесс в глазном яблоке.
Также она появляется на фоне диабетической либо гипертонической ангиоретинопатии, дегенеративных поражений сетчатки, стеноза сонной или глазничной артерии. Нередко развивается вследствие хронической формы патологии либо после тяжелых черепно-мозговых травм.
Клиническая симптоматика острой ишемии сетчатки проявляется следующими симптомами:
- Резкое ухудшение зрение.
- Внезапная частичная потеря зрения.
- Ограничение зрительного поля.
- Полная слепота.
Данные признаки могут появляться на одном либо на двух глазах одновременно.
Хроническое течение ишемии сетчатки глаза
Важно обратиться в первые часы от момента острой сосудистой катастрофы в области сетчатки, чтобы врачи смогли оперативно и без осложнений устранить патологию
Ишемические процессы нарушают нормальный кровоток в сетчатке, что приводит к ее недостаточному снабжению питательными веществами. Хроническая форма патологии развивается на фоне различных патологий. Среди них особенно выделяются:
- Системные заболевания.
- Травмирование головы и глазного яблока.
- Склерозирование сетчатки.
- Стеноз артерий.
- Гипотония.
- Анемия.
- Сахарный диабет.
- Хориоретинальные дегенерации.
Нередко причиной развития хронической ишемии сетчатки являются эндокринные заболевания.
Эта форма патологии имеет характерную симптоматику:
- Постепенно ясность зрения.
- Развивается частичная слепота.
- Сетчатка приобретает сероватый оттенок и становится мутной.
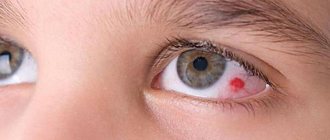
- В центре сетчатки появляется красное пятнышко.
В начальной стадии патологии диск зрительного нерва имеет розовый оттенок. С развитием патологии он становится более бледным и полностью атрофируется.
Как поставить диагноз?
Медикаментозные средства весьма эффективны, но большинство из них серьезные и требуют только врачебного назначения
Диагностировать ишемию сетчатки глаза может только офтальмолог. Для этого врач проводит физикальный осмотр и назначает специальное обследование.
Чтобы своевременно выявить наличие данного заболевания, и определить его стадию развития проводится:
- Офтальмоскопия.
- Осмотр фундус-линзой.
- Оптическая когерентная томография.
- МРТ.
Обычно диагностика ишемии сетчатки глаза не требует специальной подготовки и обследование можно проводить в день обращения к врачу. Метод подбирается в каждом случае индивидуально.
С какими патологиями дифференцируется
Для точного диагностирования ишемии сетчатки глаза часто используется комплексное обследование. Его результаты позволяют дифференцировать данную патологию от таких заболеваний как:
- Блокада центральной ретинальной артерии.
- Нарушение кровотока в вене сетчатки и ее ветвей.
- Ишемия переднего отрезка зрительного нерва.
- Повреждение ретробульбарной части зрительного нерва.
- Токсическое повреждение зрительного нерва под воздействием химических соединений.
Своевременное диагностирование ишемии сетчатки глаза позволяет быстро подобрать адекватное лечение. Это значительно снижает риск развития необратимых изменений в тканях глазного яблока, которые приводят к тотальной слепоте.
Терапевтические методы
В некоторых случаях устранить причину ишемии сетчатки можно только при помощи оперативного вмешательства
Современная медицина позволяет проводить лечение ишемии сетчатки глаза консервативным и оперативным методом. Консервативный курс включает в себя назначение спазмолитиков, антикоагулянтов, витаминов и препаратов с антисклеротирующим свойством.
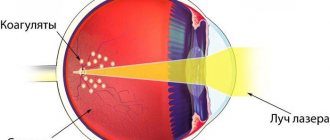
Оперативное вмешательство проводится с помощью лазера и микроинвазивных методов. В сложных формах патологии является единственным способом восстановления зрения. Также рекомендуется при неэффективности консервативных методов.
В качестве вспомогательной терапии могут назначаться терапевтические курсы для лечения сопутствующих заболеваний, которые провоцируют развитие ишемии сетчатки глаза. Обычно это комплекс, включающий в себя прием медикаментозных лекарств и прохождение физиотерапевтических процедур. В некоторых случаях для ликвидации таких патологий рекомендуется оперативное вмешательство.
Лечение ишемии сетчатки глаза требует тщательного контроля. Поэтому терапевтический курс лучше проходить в стационаре. В таких условиях можно тщательно отслеживать динамику выздоровления и при необходимости проводить коррекцию лечения.
Лекарственная терапия
При остром течении ишемии сетчатки глаза лечение необходимо начинать незамедлительно. Для этого офтальмологами рекомендуется прием следующих медикаментозных средств:
- Нитроглицерина в таблетках: одно драже под язык. Данный препарат оказывает антиангинальное воздействие. Его средняя цена 37 р.
- Атропина в форме раствора 0,1%. Его используют для ретробульбарного введения. Одноразовая дозировка 0,5 мл. Средняя стоимость препарата 70 р.
- Раствора эуфиллина 2,4%. Используется для инфузионного введения. Одноразовая дозировка препарата 10 мл. Является доступным лекарством средней ценовой категории. Его стоимость не превышает 120 р.
- Папаверина в форме раствора. Используется для внутримышечных инъекций и внутривенного введения. Одноразовая дозировка 1-2 мл. Цена препарата в пределах 570 р.
- Для снижения уровня холестерина и улучшения питания тканей назначается систематический прием витаминных комплексов. Они должны включать в себя ретинол, аскорбиновую кислоту, витамины В6 и В12. Средняя стоимость таких препаратов варьируется от 150 р до 370 р.
- Фибринолизина. Раствор используется для ретробульбарного введения по 5-10 единиц. Цена препарата в пределах 270 р.
Подбор препарата, его дозировка и схема применения назначается только офтальмологом после тщательного осмотра и проведения обследования. Самолечение данной патологии категорически недопустимо.
Операции в лечении ишемии сетчатки
Профилактические осмотры у офтальмолога помогут выявить предрасположенность к развитию нарушений кровообращения в сетчатке
Данная методика направлена на улучшение кровоснабжения и питания сетчатки. Все операции подразделяются на три основные группы:
- Реваскуляризация ретробульбарного отдела глаза с задействованием глазной мускулатуры, эписклеральной ткани, имплантатов в эписклеральное пространство. В зависимости от вида, стоимость операции составляет 14000-48000 р.
- Оперативные вмешательства на крупных и мелких сосудах, которые участвуют в процессе кровоснабжения глазного яблока. Цена такого оперативного лечения в пределах 60 000 р.
- Декомпрессионные операции на зрительном нерве. Стоимость таких операций составляет 27000-39000 р.
Способ оперативного разрешения является наиболее эффективным методом лечения ишемии сетчатки глаза. Метод и вид операции в каждом случае подбирается индивидуально.
Для проведения любого оперативного вмешательства и во время восстановительного периода требуются специализированные условия и контроль врача. Такое лечение проводится только в условиях стационара.
Последствием ишемии сетчатки глаза любой формы является снижение уровня остроты зрения, частичная или тотальная слепота. Прогноз на восстановление не очень благоприятный. Полностью вернуть зрение возможно только в относительно молодом возрасте. Поэтому важно следить за состоянием глаз и при малейшем снижении уровня зрения обращаться к офтальмологу.
На видео офтальмологи рассказывают про симптомы, диагностику и лечение тромбоза артерии сетчатки глаза, дают советы по
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: https://glaza.online/zabol/setch/ishemiya-glaza.html
Симптомы и лечение
При острых нарушения кровотока практически всегда возникает полная или частичная потеря зрения, которая вызвана острой гипоксией сетчатки и зрительного нерва. В ряде случаев на фоне лечения процесс стабилизируется и зрение улучшается. Однако, чаще всего требуется проведение повторных курсов терапии.
Довольно часто ишемический оптоваскулярный синдром является первым проявлением ишемических событий в коронарных и церебральных сосудах. В связи с этим необходимо лечить не только ишемию глаза, но и основное заболевание, вызвавшее нарушение кровотока.
Окклюзия центральной артерии сетчатки
Окклюзия центральной артерии сетчатки или ее ветвей может быть связана со спазмом, тромбозом сосудов или эмболией. Спазм артерий связан с вегетососудистыми нарушениями, а у пожилых пациентов — с органическим поражением стенки сосудов на фоне атеросклероза, гипертонии и т.д. Если проследить частоту системных заболеваний, которые привели к окклюзии артерий сетчатки, то получится, что в 25% имелась гипертоническая болезнь, в 7% — ревматические пороки сердца, в 3% — височный артериит, в 35% — атеросклероз сосудов и сердца. Около 25% окклюзий в сосудах сетчатки оказались идиопатическими, то есть причину установить не удалось.
Окклюзия артерий сетчатки в большинстве случаев носит односторонний характер, при этом мужчины среди заболевших преобладают. Средний возраст пациентов составляет 55-60 лет (от 20 до 85 лет).
Клинические признаки и симптомы острой окклюзии сетчатки
Пациенты с окклюзией сетчатки жалуются на внезапно возникшее стойкое снижение зрение. Иногда (при поражении только ветвей центральной артерии) происходит только секторальное выпадение зрения. В 10-15% случаев отмечается кратковременное выпадение зрения, которое предшествует окончательным ишемическим событиям в сосудах сетчатки.
Примерно у 10% пациентов возникает полная слепота, у половины пациентов зрение снижается до счета пальцев у лица, в 20% случаев острота зрения составляет 0,1-0,2. Если окклюзия возникла только в одной из ветвей центральной артерии, то зрение может быть сохранено, однако имеются выпадения полей зрения.
Эмболия центральной артерии развивается преимущественно у молодых пациентов с острыми инфекциями, сепсисом, эндокринными нарушениями, травмами и ревматизмом.
Диагностика
Чтобы выявить проявления острой ишемии, нужно провести офтальмоскопию, при которой отмечается появление серо-белого диффузного помутнения сетчатки, а также сужение центральной артерии сетчатки и ее ветвей. Область центральной ямки содержит зону гиперемии ярко-красного цвета, которая на фоне бледной сетчатки выглядит как вишневая косточка. Этот диагностический признак связан с просвечиванием сосудистой оболочки в области истончения вещества сетчатки. На начальных стадиях заболевания диск зрительного нерва имеет розовую окраску, но в дальнейшем он также бледнеет из-за атрофических процессов.
Бывают случаи, когда характерных офтальмоскопических признаков выявить не удается. При этом отек сетчатки может располагаться только парамакулярно или в виде отдельных участков. Диаметр артерии уменьшается незначительно, так как степень окклюзии небольшая. Если имеется анатомическая особенность в виде дополнительной цилиоретинальной артерии, то симптом вишневой косточки при офтальмоскопии может отсутствовать. За счет сохранения кровотока в центральной зоне острота зрения обычно сохраняется.
Прогноз для пациентов с эмболией центральной артерии неблагоприятный. Если был спазм артерии у молодых пациентов, то зрение может восстановиться практически полностью, однако у пожилых пациентов процент восстановления зрительной функции намного ниже.
Диагностика и лечение ишемической нейропатии зрительного нерва
Ишемическая нейропатия — сосудистая патология зрительного нерва, характеризующаяся внезапным расстройством артериального кровоснабжения. Заболевание приводит к резкому снижению зрения и слепоте у людей старше 50 лет, преимущественно у лиц мужского пола.
На сегодня частота сосудистой патологии возросла у молодых. Ишемическая невропатия лицевого нерва является шокирующим заболеванием для многих пациентов из-за внезапности появления.
Выделяют две формы:
Первый глазной ишемический синдром вызван ишемией или нарушением циркуляции крови в артериях, снабжающих переднюю часть зрительного нерва.
Глазной ишемический синдром
Оптический нерв содержит примерно 1,2 млн нервных волокон, все визуальные изображения, которые видит человек, поступают через него. Если прекращается доступ кислорода и питательных веществ в нервную ткань, наступает потеря остроты и поля зрения.
Классификация передней формы в зависимости от нарушения кровообращения:
- Артериальная. Самая опасная, развивается на фоне заболеваний воспалительного характера крупных артерий.
- Неартериальная. Наиболее распространенная форма, как правило, имеет лучший прогноз. Происходит на фоне системных заболеваний.
- Венозное кровообращение.
Этиология
Причины, которыми характеризуется появление передней ишемической нейрооптикопатии:
- гипертония;
- гигантоклеточный височный артериит;
- антифосфолипидный синдром;
- узелковый периартериит;
- радиационный некроз;
- атеросклероз;
- сахарный диабет;
- ситемная красная волчанка;
- анемии (серповидноклеточная, гемолитическая);
- гипотензивный шок.
Ситемная красная волчанка
Возникает задняя ишемическая нейропатия под возействием длительного нервно-эмоционального напряжения, психологической травмы, резких скачков артериального давления.
Эпидемиология
Неартериальная ишемическая нейропатия зрительного нерва встречается в 6 раз чаще. Возраст больных колеблется от 30 до 85 лет.
Патогенез
Основной фактор в появлении — стеноз или окклюзия артериальных сосудов, питающих нерв, и появляющийся при этом дисбаланс между внутрисосудистым и внутриглазным давлением.
Это связано с особенностями его анатомии: участок имеет наименьший диаметр (1,5 — 1,6 мм), питание обеспечивается только возвратными веточками от сетчатой оболочки и мелкими артериолами от сосудистой оболочки и задних ресничных артерий.
Течение клиники и диагностика зависят от формы.
ПИОН (передняя ишемическая оптическая нейропатия), связанная с артериитом
Эта форма является следствием гигантоклеточного артериита (ГКА). Передняя ишемическая оптическая нейропатия проявляется внезапной значительной монокулярной потерей зрения, что может сопровождаться периокулярнгой болезненностью. Иногда появляются предшественники:
- туман перед глазами;
- появление световых вспышек.
Туманность перед глазами
В большинстве случаев ишемический тромбоз проявляется через несколько недель после проявлений ГКА. При уточнении анамнеза пациенты указывают на:
- предшествующую головную боль;
- болезненность мышц головы;
- жевательных мышц;
- ревматическую полимиалгию.
Признаки
- Болезненность и уменьшение пульсации одной, обеих височных артерий.
- Очень светлый («меловой») отечный диск оптического нерва указывает на ГКА.
- Через 1-2 месяца отек постепенно спадает, а выраженная атрофия ЗН остается.
- ФАГ выявляет значительную гипоперфузию хориоидеи.
- СОЭ, С-реактивный белок, уровень тромбоцитов повышены.
Важно! Желательно выполнить биопсию височной артерии в течение 7 дней после начала лечения. Гистологической подтверждение ГКА может служить основанием для длительного применения стероидов.
До получения результатов биопсии лечение передней ишемической патологии откладывать нельзя.
Но, при неадекватном применении гормонов, можно нанести больший вред организму. Из-за осложнений, связанных с их приемом, приходиться делать замену на препараты второго ряда, например Азатиоприн.
Препарат Азатиоприн
Прогноз
Неблагоприятный. Потеря зрения чаще необратимая, грамотно подобранный курс стероидов может поспособствовать в его частичном восстановлении.
ПИОН, не связанная с артериитом
Нейропатия является результатом частичного или полного инфаркта головки зрительного нерва. Часто возникает без сопутствующей симптоматики у пациентов от 55 до 70 лет.
Предрасполагающие факторы:
- артериальная гипертензия;
- СД;
- гиперхолистеринемия;
- коллагеновые сосудистые заболевания;
- антифосфолипидный синдром (АФС);
- гипергомоцистеинемию;
- сосудистый коллапс;
- состояние после удаления катаракты;
- синдром апноэ во время сна;
- употребление силденафила (виагра).
Нейропатия переднего отдела ЗН в результате нарушения венозного кровообращения
В редких случаях возникает нарушение венозного кровообращения в зрительном нерве.
Патогенез и клиника немного напоминают тромбоз ствола центральной вены сетчатки. В таком случае зрение снижается постепенно в течение нескольких дней, достигая десятых, сотых частей единицы или счета пальцев у лица.
В поле зрения определяются центральные парацентральные скотомы. Через пару дней после снижения зрения на глазном дне — диск ЗН несколько отечен, гиперимирован, вены умеренно расширены, артерии не изменены, нормального калибра. В отличие от артериальной ишемии при нарушении венозного кровообращения зрение снижается постепенно, зрительные функции страдают меньше, поэтому прогноз лучше.
При флюоресцентной ангиографии в некоторых случаях определяется на поздних фазах прокрашивания стенок расширенных вен сетчатки контрастным веществом, что связано с частичным нарушением оттока венозной крови.
Это нарушение в переднем отделе ЗН иногда называют сосудистым папиллитом. Как отдельный вид ишемия глаза встречается редко, чаще наблюдается смешанная артериовенозная паталогия.
Артериовенозная мальформация
Лечение
Тромбоз глаза является неотложным состоянием, которое требует экстренной госпитализации в офтальмологическое отделение стационара.
Целью лечения является профилактика поражения второго глаза и достижение этапа ремиссии.
Фармакологическое лечение, необходимое для терапии ишемического инсульта глазного нерва:
- Сосудорасширяющие средства (папаверин, бенциклан, аминофиллин, ксантинолникотинат, никошпан).
- Вазоактивные препараты (вазобрал, никотиноил гамма-аминомасляная кислота).
- Антикоагулянты (гепарин, надропарин кальция)
- Антиагреганты (аспирин, дипиридамол, пентоксифиллин).
- Гемокорректоры(декстран).
- Осмотические средства (триампур композитум, фуросемид).
- Гипотензивные препараты местно (тимолол, дорзоламид — снижают ВГД).
- Корректоры метаболизма. Антиоксиданты (аскорбиновая кислота, витамин Е,рутозид, ретиналамин, кортексин, таурин, стрикс, аевит.
- Антисклеротические препараты (статины для снижения уровня холестерина — ловастин, симвастин, флувастин).
- Фибраты (для уменьшения уровня триглицеридов в крови — безафибрат, фенофибрат).
Препарат Фенофибрат канон
Передняя ишемическая нейропатия относится к полиэтилогическим заболеваниям, являясь глазным симптомом различных системных заболеваний.
Народное лечение является добавочным методом, но не более. Глаза после такой патологии требуют основательного лечения.
Исследование конкретного случая на базе научного института
Передняя ишемическая нейропатия, ассоциированная с АФС (антифосфолипидный синдром) необычная форма патологии, характеризующаяся рецидивирующими артериальными или венозными тромбозами, привычным невынашиванием беременности и тромбоцитопенией при наличии антител к фосфолипидам — волчаночного антикоагулянта.
Больная К.,61 год, обратилась в НИИ глазных болезней с жалобами на снижение зрения на левом глазу и «плавающее» темное пятно перед ним.
В анамнезе 4 самопроизвольных выкидыша с последующим бесплодием. Регистрировались эпизоды артрита крупных и мелких суставов, лабораторные признаки поражения почек, повышение АД до 160/100 мм рт. ст.
При обследовании в крови были обнаружены антинуклеарный фактор, антитела к ДНК, повышенная СОЭ, на основании чего был поставлен диагноз системной красной волчанки (СКВ).
При обращении острота зрения левого глаза 0,9, некорригированная, с последующим снижением до 0,1, в течение 1 недели. В поле зрения — абсолютные и относительные скотомы преимущественно в нижней половине. На глазном дне — ишемический отек, стушеванность границ диска ЗН, штрихообразное кровоизлияние на диск.
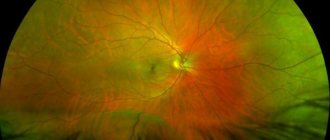
Исследование глазного дна
Для подтверждения диагноза были использованы электрофизиологические методы, выявившие снижение проводимостиаксиального пучка ЗН левого глаза до 26 Гц.
На оптических срезах зоны диска, полученных при проведении ретинальной КТ, выявлены признаки истончения нейроглиального пояска, что свидетельствует об отеке зоны ДЗН.
В целях дифференциальной диагностики между оптическим невритом как проявлением волчаночного васкулита и ишемической нейропатией было проведено исследование глазной гемодинамики методом цветового допплеровского картирования.
Обнаружено выраженное снижение систолической скорости кровотока, отмечено повышение индекса резистентностив центральной артерии сетчатки, задних коротких цилиарных артериях, глазной артерии левого глаза, что подтвердило ишемическую природу оптической нейропатии.
Пациентке был назначен прямой антикоагулянт — геперин клексан, продолжительность лечения которым составила 2 месяца, с дальнейшим переходом на непрямой антикоагулянт — варфарин. Кроме того, были назначены антиагреганты (тромбо-АСС), вазоактивные (кавинтон), метаболические препараты и антитиоксиданты (мексидол, эмоксипин).
Различные формы препарата Мексидол
В ходе лечения наблюдалась положительная динамика со стороны поля зрения левого глаза, что проявилось уменьшением количества скотом.Острота зрения оставалась стабильной 0,1. При повторном обращении через 4 месяца была констатирована частичная атрофия ЗН.
Данное наблюдение представлено с целью привлечь внимание к редкой форме патологии ЗН и трудностям дифференциальной диагностики.
Компрессионно-ишемическая невропатия относится к полиэтиологическим заболеваниям, являясь глазным симптомом различных системных процессов. Поэтому в профилактике патологии следует учитывать клинику основного заболевания.
«Потеря зрения на один глаз — что делать?»
В этом видео рассказывается отчего может произойти потеря зрения на один глаз. Какие могут быть предшественники и как поступить в подобной ситуации.
Источник: https://stopvarikoze.ru/ishemiya/diagnostika-i-lechenie-perednej-ishemicheskoj-nejropatii-zritelnogo-nerva.html
Клинические рекомендации
При остром нарушении кровотока по центральной артерии сетчатки в результате спазма необходимо немедленно начать лечение, которое включает:
- Нитроглицерин (1 таблетка под язык);
- Амил-нитрит (2-3 капли на ватке нужно вдыхать);
- Атропин (0,1 % раствор вводится ретробульбарно по 0,5 мл);
- Ксантинола никотинат (15% раствор вводится ретробульбарно по 0,3-0,5 мл);
- Эуфиллин (2,4% раствор по 10 мл вводится внутривенно);
- Папаверин (по 1-2 мл вводится внутримышечно или внутривенно).
Если возник тромбоз центральной артерии, то следует провести антикоагулянтную терапию:
- Фибринолизин и гепарин (5-10 т.ед.) вводят ретробульбарно;
- Гепарин (5-10 т.ед.) вводят подкожно 4-6 раз в сутки;
- Финилин (0,03 мг) вводят 4 раза в день на протяжении первых нескольких суток заболевания, после этого кратность введения уменьшают до 1 раза в день.
При использовании антикоагулянтов, нужно контролировать показатели свертывающей системы крови, в том числе и протромбиновое время.
Помимо этого для лечения пациентов с окклюзией артерии следует назначить витамины В 6 и 12, С, А, мисклерон, метионин.
Ишемические заболевания сетчатки глаза и зрительного нерва
Заболевания сосудистой системы органов зрения у людей различных возрастов являются одной из ведущих причин низкого зрения, слепоты и инвалидности. В последние годы увеличилось количество ишемических заболеваний глаз. Причиной этого является распространение атеросклероза, ишемической болезни сердца, гипертонической болезни и сахарного диабета.
Классификация, этиология и патогенез ишемических заболеваний глаз
В настоящее время не существует единой классификации ишемических поражений глаза. Существует тесная взаимосвязь между поражением различных участков системы кровообращения и патогенетическими механизмами ишемии. Это и является причиной того, что ишемические заболевания органов зрения не имеют единого патогенеза, они характеризуются полиэтиологичностью и разнообразием клинической картины
Клиническую картину при поражении заднего отрезка глаза определяют особенности кровоснабжения сетчатки и зрительного нерва. Ишемические процессы в глазном яблоке могут быть острыми и хроническими.
Для острого ишемического процесса в заднем отрезке глаза характерны нарушения кровообращения в центральной артерии или центральной вене сетчатки, а также передняя или задняя ишемическая нейропатия или же острая токсическая нейропатия.
Острая ишемия может развиваться вследствие уже имеющейся хронической ишемии глаза, которая возникает по причине диабетической или гипертензивной ангиоретинопатии, дегенеративных изменений сетчатки, стенозов сонной и глазничной артерии, а также височного артериита.
Ишемия глаза развивается также на фоне травм глаза и головы, а также общих ангиоспастических заболеваний. Ее может спровоцировать гипотония, возникающая при приеме ряда лекарственных препаратов.
Ишемия органа зрения может развиться после хирургических вмешательств, которые выполнялись на фоне анемии, сопровождались образованием микроэмболов и нарушениями свертывающей и противосвертывающей системы крови.
Острые нарушения кровообращения в зрительном нерве и сетчатке довольно часто становятся причиной частичной потери зрения или слепоты. В данном случае прогноз более чем серьезный, но не безнадежный. После лечения иногда наступает улучшение или стабилизация патологического процесса.
В большинстве случаев может возникнуть необходимость в повторных курсах лечения. Следует учесть, что ишемический оптиковаскулярный синдром может быть предвестником ишемических церебральных или коронарных приступов.
При его возникновении необходимо провести полное обследование и лечение сопутствующих заболеваний.
Закупорка центральной артерии сетчатки
Причиной окклюзии центральной артерии сетчатки и ее ветвей является спазм, эмболия или тромбоз сосуда. При спазме артерии возникают вегетососудистые расстройства. У лиц пожилого возраста он проявляется органическими изменениями сосудистой стенки, вызванными гипертонической болезнью, атеросклерозом и прочими заболеваниями.
Окклюзия центральной артерии сетчатки в основном развивается с одной стороны. Заболевание бывает у лиц разного возраста – от 20 до 85 лет. Чаще всего им болеют мужчины.
Клинические признаки заболевания
Пациенты жалуются на внезапное и стойкое снижение зрения или секторальное выпадение полей зрения. В 10-15% случаев до развития полной картины окклюзии развивается кратковременная слепота.
У 10% пациентов развивается полная слепота, в 50% острота зрения снижается до возможности счета пальцев, находящихся у лица, а в 20% случаев – до 0,1 – 0,2.
Если имеет место поражение только одной ветви центральной артерии сетчатки, то острота зрения может сохраняться на исходном уровне, но в поле зрения возникают дефекты.
В типичных случаях при офтальмоскопии глазного дна визуализируется серо-белое диффузное помутнение сетчатки, а также сужение всех веточек центральной артерии сетчатки. В области центральной ямки на фоне общего побледнения сетчатки определяется участок ярко-красной гиперемии.
Это симптом «вишневой косточки». Он возникает по причине истончения сетчатки в этом месте и просвечивания сосудистой оболочки ярко-красного цвета.
Диск зрительного нерва в начале патологического процесса сохраняет розовую окраску, а затем, из-за развития атрофии, постепенно бледнеет.
Иногда может отсутствовать характерная офтальмоскопическая картина. В таком случае зона отека сетчатки может располагаться только в виде отдельных участков или парамакулярно.
Артерии могут быть незначительно суженными. Если имеет место дополнительная цилиоретинальная артерия, то симптома «вишневой косточки» может не быть.
В таком случае за счет сохранности центрального зрения обеспечивается достаточная его острота.
Прогноз
При эмболии центральной артерии сетчатки прогноз пессимистический. В случае спазма у лиц молодого возраста зрение может вернуться почти полностью, но у пожилых людей прогноз менее благоприятный.
Неотложная помощь и лечение острого тромбоза центральной артерии сетчатки
В случае острого тромбоза центральной артерии сетчатки необходимо принять и применить местно сосудорасширяющие препараты. Под язык следует положить одну таблетку нитроглицерина, вдохнуть пары 2-3 капель амилнитрита, расположенных на ватке.
Внутривенно вводят раствор эуфиллина 2,4% – 10 мл; ретробульбарно — или 0,1% раствор атропина сульфата 0,5мл, или 15% раствор ксантинола никотината 0,3 – 0,5мл.
Также следует выполнить внутримышечную инъекцию 1 или 2 мл ксантинола никотината 15% раствор или 1-2мл раствора папаверина гидрохлорида 2%.
Под контролем показателей свертываемости крови проводится антикоагулянтная терапия. С этой целью ретробульбарно вводится фибринолизин с гепарином, а подкожно гепарин от 4 до 6 раз в сутки. Впоследствии переходят на антикоагулянты непрямого действия, к которым относится фенилин. Также в качестве вспомогательной терапии назначают антисклеротические препараты и витамины А, С, В6 и В12.
Лучшие глазные клиники Москвы, где лечат ишемические заболевания сетчатки и зрительного нерва
- Московская Глазная Клиника
- Клиника доктора Шиловой Т.Ю.
- МНТК имени С.Н. Федорова
Все глазные клиники Москвы >>>
Ишемические заболевания сетчатки глаза и зрительного нерва
Источник: //prokonyuktivit.ru/ishemicheskie-zabolevaniia-setchatki-glaza-i-zritelnogo-nerva.html