Описание
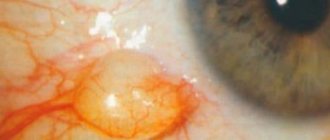
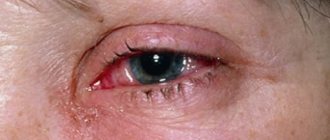
Пингвекула.
Это небольшое образование желтого цвета, локализирующееся в назальной половине конъюнктивы. В зависимости от диаметра может протекать латентно или провоцировать дискомфорт, ощущение сухости и инородного тела, гиперемию глаз. Диагностика пингвекулы включает в себя проведение наружного осмотра, флуоресцентной ангиографии, биомикроскопии, фернинг-теста, ОКТ. Консервативное лечение сводится к применению увлажняющих капель, мазей, препаратов искусственной слезы. Противовоспалительная и антибактериальная терапия показана при развитии вторичных осложнений. При отсутствии эффекта от медикаментозного лечения рекомендовано хирургическое удаление пингвекулы.
Дополнительные факты
Пингвекула – это заболевание в офтальмологии, главным проявлением которого становится образование желтоватого уплотнения на орбитальной конъюнктиве. Первые сведения об этой патологии датируются 1550 годом до н. Э. В медицинских записях древних египтян пингвекулу описывали как «жировые отложения в глазу». Заболевание может протекать изолированно или быть одним из проявлений генетически детерминированной болезни Гоше. В 95% случаев пингвекулу выявляют в возрасте от 50 до 60 лет. При длительном контакте конъюнктивы с факторами, провоцирующими развитие данной патологии, возможно появление новообразования в возрасте 20-30 лет. Пингвекулу в равной степени диагностируют среди лиц мужского и женского пола. Риску развития заболевания больше подвержены лица, проживающие в условиях жаркого и сухого климата.
Причины
Этиология пингвекулы до конца не изучена. Как правило, заболевание развивается на фоне возрастных или дистрофических изменений конъюнктивы. С возрастом интенсивность процессов метаболизма снижается, что приводит к накоплению продуктов обмена жиров и белков в организме. Снижение уровня обмена веществ ассоциировано с развитием пингвекулы. Также в патогенезе данной патологии отмечается дегенерация коллагеновых волокон в стромальной части конъюнктивы с последующим уменьшением толщины эпителия. Триггером заболевания является продолжительное воздействие ультрафиолетовых лучей. УФ-излучение стимулирует синтез фибробластами аномального фибриллярного белка (эластина), который усугубляет дистрофические изменения конъюнктивы. Поэтому в группу риска входят люди, чья работа связана с длительным пребыванием на солнце. Кроме того, развитие пингвекулы провоцирует периодическое раздражение конъюнктивы глаз сильным ветром, дымом, выхлопными газами, токсическими испарениями, производственными химикатами. Некоторые специалисты полагают, что риск развития патологии увеличивается при длительном ношении контактных линз. Пингвекула может образовываться на фоне травматических повреждений конъюнктивы, рубцовых изменений или хронического конъюнктивита. Доказано отрицательное влияние инфракрасного излучения на возникновение заболевания. При этом склера, обладающая отражающей способностью, потенцирует отрицательное влияние инфракрасного и ультрафиолетового излучения на конъюнктиву и усугубляет прогрессирование пингвекулы.
Хирургическое лечение пингвекулы
В тяжёлых случаях пациенту может помочь только операция. Следует особо отметить несколько показаний к кардинальному вмешательству:
- Происходит активный рост новообразования на роговой оболочке глаза.
- Больной жалуется на сильное раздражение и дискомфорт в процессе ношения контактных линз.
- Помощь хирурга может потребоваться при хроническом воспалительном процессе.Чтобы пациент не чувствовал боли во время процедуры, в глаз закапывают анестетики.
Для удаления пингвекулы может использоваться лазерный метод. В отличие от хирургического вмешательства, удаление опухоли лазером проходит безболезненно. Продолжительность процедуры составляет 10-15 минут.
Пациент не нуждается в длительной госпитализации. Благодаря лазеру можно существенно уменьшить площадь повреждений. После операции человек сразу же может покинуть клинику.
Симптомы
Пингвекула в 50% случаев является двухсторонним заболеванием с локализацией в области медиальных отделов конъюнктивы. Отмечается склонность к медленному прогрессированию, что проявляется увеличением новообразования в размере. Для патологии характерно доброкачественное течение. Случаи злокачественного перерождения пингвекулы не наблюдались. Как правило, пациенты самостоятельно обнаруживают появление небольшого желтого участка уплотнения на фоне неизмененной бульбарной конъюнктивы. Развитие заболевания не приводит к снижению остроты зрения, при небольшом размере не влияет на качество жизни пациентов. На начальных этапах для пингвекулы характерно латентное течение. Клинические проявления отмечаются при увеличении диаметра новообразования. Пациенты предъявляют жалобы на дискомфорт, сопровождающийся чувством сухости в пораженном глазу. Периодическое раздражение пингвекулы приводит к гиперемии конъюнктивы. Больные отмечают ощущение инородного тела, которое провоцирует развитие слезотечения. В редких случаях симптомом пингвекулы является помутнение роговицы. Длительное раздражение зоны уплотнения на конъюнктиве приводит к возникновению пингвекулита. Вторично на фоне данного заболевания может развиваться конъюнктивит. При образовании дефектов концевых аркад лимба возможна трансформация пингвекулы в птеригиум. Пациенты с пингвекулитом сообщают, что глаза после развития этой патологии стали более чувствительными к пыли, при взгляде на источник света или попадании в глаз твердых частиц.
Симптомы и признаки
Синдром Жиля де ля Туретта имеет волнообразную форму протекания. Развиваясь постепенно, к начальным симптомам и признакам последовательно присоединяются новые характерные особенности заболевания.
Общепринятыми считают такие показатели:
- обязательное сочетание (пусть и не одновременное) как нескольких моторных тиков, так и хотя бы одного голосового в течении определенного промежутка времени;
- форма проявления тиков: в течение дня они обнаруживаются многократно (сериями), длятся почти каждый день в течении года и более (затем, с перерывом не более 3-х месяцев);
- затрудненность адаптации к обыденным условиям социума и наличие дистресса (стресса хронической природы);
- дебют БТ в возрастной период до 18 лет;
- проявления болезни не являются следствием приема каких-либо веществ.
У взрослых
СТ во взрослом возрасте привносит неблагоприятный фон в жизнедеятельность человека, создавая негативное психологическое состояние. Проявление болезни не позволяет адекватно адаптироваться в процессе коллективной деятельности, человек не может реализовать себя в какой-либо из публичных профессий.
Специалисты также подчеркивают наличие у пациентов с БТ сопутствующих психических расстройств, синдромов:
- нарушенного внимания;
- повышенной активности;
- навязчивых состояний.
Полный синдром Туретта – наиболее тяжелая его форма, у взрослых пациентов сопровождается значительной социальной дезадаптацией, которая, в свою очередь, «выливается» в:
- неадекватные психические и поведенческие реакции,
- сложности в способности контролировать себя и свои поступки,
- значительное снижение обучаемости и работоспособности в молодые и зрелые годы.
У детей
Проявление начала СТ у детей связывают с появлением локальных тиков – лицевых и подергиванием плеч.
Во временной период 6 мес. – 3 года осуществляется расширение гиперкинезов (внезапных непроизвольных движений) на все конечности, как верхние, так и нижние.
Проявление гиперкинезов весьма разнообразно:
- поворачивание головы;
- вздрагивание;
- сгибание-разгибание пальцев, рук вообще.
Для СТ в детском возрасте специалисты выделили ряд характерных симптомов:
- ретроколлис – когда голова опрокидывается назад;
- приседание и подпрыгивание;
- сокращение мышц живота.
Диагностика
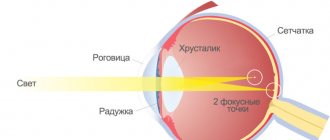
Диагностика пингвекулы основывается на анамнестических данных, результатах наружного осмотра, флуоресцентной ангиографии, биомикроскопии, фернинг-теста, оптической когерентной томографии (ОКТ). При проведении наружного осмотра выявляется небольшое желтоватое образование округлой формы. Методом флуоресцентной ангиографии удается визуализировать нарушения в микроциркуляции медиального отдела конъюнктивы. При трансформации пингвекулы в птеригиум определяются изменения в зоне терминальных аркад лимба. Данное исследование указывает на прохождение передней цилиарной артерии под зоной уплотнения. В центральных отделах пингвекулы сосуды мало выражены. Проведение биомикроскопии позволяет выявить желтое полупрозрачное образование, практически лишенное кровоснабжения. Для данной патологии характерна прелимбальная, реже лимбальная локализация. На начальных этапах превращения в птеригиум методом биомикроскопии можно обнаружить незначительное субэпителиальное врастание пингвекулы в область роговой оболочки. При проведении ОКТ определяется форма, размер, степень внедрения в нижележащие структуры глаза. При трансформации в птеригиум отмечается субэпителиальное разрастание стромы конъюнктивы, которое переходит в роговую оболочку по направлению боуменовой мембраны. Результаты фернинг-теста указывают на присутствие аномальных компонентов в слезной пленке, покрывающей пингвекулу.
Код по мкб тик
Рубрика МКБ-10: F95.9
МКБ-10 / F00-F99 КЛАСС V Психические расстройства и расстройства поведения / F90-F98 Эмоциональные расстройства и расстройства поведения, начинающиеся обычно в детском и подростковом возрасте / F95 Тики
Определение и общие сведения[править]
Тики — непроизвольные быстрые стереотипные сокращения мышц, напоминающие произвольные движения (моргание, жевание, сосание, гримасничанье), возникающие преимущественно в мышцах лица и шеи, чаще асимметричные, приступообразные, с различной частотой, усиливающиеся при эмоциях, уменьшающиеся при отвлечении внимания, в покое и при движениях.
Тик — распространенное явление. В той или иной форме он встречается у 20% детей и подростков и у 10—20% взрослых. Тик характеризуется стереотипными, быстрыми, повторяющимися, неритмичными двигательными или голосовыми актами, возникающими непроизвольно и неожиданно. В более редких случаях тики бывают особенно стойкими или тяжелыми, и в последних классификациях такие тики выделены в группу тикозных расстройств. Одно из таких расстройств — синдром Жиль де ла Туретта, представляющий собой типичное психоневрологическое заболевание. Этот синдром характеризуется множественными двигательными и голосовыми тиками (моргание, пожимание плечами, покашливание, произношение фраз или слов, например «нет»), то усиливающимися, то ослабевающими. Он возникает в детском или подростковом возрасте и сопровождается неврологическими, поведенческими и эмоциональными нарушениями. Синдром Жиль де ла Туретта чаще всего бывает наследственным.
Впервые об этом синдроме сообщил французский врач Жан-Мари Гаспар Итар в 1825 г. Он наблюдал знатную даму, страдающую стойкими двигательными и голосовыми тиками; она издавала лающие звуки, вскрикивала непристойности (копролалия) и т. д. В 1885 г. тики были подробно описаны французским невропатологом Жоржем Жиль де ла Туреттом. Он обобщил наблюдения Итара, описания так называемых «мэнских прыгунов» и собственные наблюдения. Шарко предложил называть «тикозную болезнь» синдромом Жиль де ла Туретта. Вскоре к этому синдрому стали относить расстройство, проявляющееся множественными двигательными и голосовыми тиками, начинающееся в детском или подростковом возрасте и имеющее хроническое течение. В начале XX века появились психоаналитические теории его происхождения. Согласно этим теориям, оно вызвано неосознанными конфликтами (см. гл. 1).
В 80-е годы был достигнут значительный прогресс в понимании этиологии, наследования и эпидемиологии тиков. Множество работ было посвящено медикаментозному лечению, причем в них использовались не только нейролептики, но и клонидин (стимулятор альфа2-адренорецепторов), блокаторы опиатных рецепторов и другие препараты. В то же время в патофизиологии, возрастной нейрофизиологии, психопатологии и терапии этих нарушений многое пока еще неясно.
Этиология и патогенез[править]
Клинические проявления[править]
Тики могут затрагивать отдельные мышцы или группы мышц. Их различают по тому, какие мышцы вовлечены, по частоте и продолжительности. Кроме того, выделяют простые и сложные тики (см. табл. 26.1); в последних участвуют несколько мышечных групп. В соответствии с современными критериями, тикозное расстройство (см. гл. 26, п. I) диагностируется, если тик продолжается более 14 дней. К этим расстройствам относится преходящий тик (в МКБ-10 — транзиторное тикозное расстройство), продолжительностью больше двух недель, но меньше года, и хронический тик (в МКБ-10 — хроническое двигательное или голосовое тикозное расстройство), продолжительностью больше года. Диагностические критерии синдрома Жиль де ла Туретта, хронического тика и преходящего тика приведены соответственно в табл. 26.2, табл. 26.3 и табл. 26.4. У всех трех расстройств есть общие черты — например, возрастание частоты тика при тревоге и стрессе, наличие тика во сне. В некоторой степени тик зависит от внушения, так как он может усиливаться, когда о нем говорят. С другой стороны, тики могут несколько подавляться волевым усилием, уменьшаться при сосредоточении на чем-либо или при отвлечении.
Тики неуточненные: Диагностика[править]
Диагностика основана на характерном течении болезни и картине тика. Поскольку тик часто не проявляется во время врачебного осмотра, первостепенное значение имеет анамнез. Его собирают не только у больного, но и у его родных, друзей и учителей, и при этом очень важно, чтобы источники информации были надежными. Анамнез должен включать подробные данные о перенесенных заболеваниях и особенностях развития, приеме лекарственных и наркотических средств, образовании, работе, социальных и межличностных отношениях. Кроме того, собирают семейный анамнез, охватывающий по крайней мере три поколения. Наконец, подробно выясняют, как возникло и развивалось двигательное нарушение.
При общем и неврологическом обследовании измеряют вес, рост, определяют наличие или отсутствие анатомических дефектов, оценивают позу, походку и рефлексы. Подробно описывают патологические движения. У детей для количественной оценки тика можно использовать адаптированную шкалу аномальных непроизвольных движений (AIMS). Можно также применять стандартизированные опросы с видеозаписью, используемые в исследовательских работах.
Чрезвычайно важны данные, полученные из дополнительных источников. Из поликлинических историй болезни можно узнать об особенностях развития в детстве, перенесенных заболеваниях, предпринимавшемся ранее лечении (в том числе стационарном), данных лабораторных исследований. У детей с синдромом Жиль де ла Туретта часто бывают трудности в обучении, и поэтому необходимо ознакомиться с журналами успеваемости и побеседовать с учителями по телефону об особенностях поведения, внимания, общения и проявления эмоций у ребенка. При академической неуспеваемости или профессиональных трудностях показано психологическое исследование, особенно речи. Такое исследование позволяет выявить как дефекты, так и сильные психологические стороны больного, и о них следует сообщить тем специалистам, которые занимаются его академической и профессиональной реабилитацией.
Из всего этого видно, что при тиках возможны нарушения в самых разных сферах жизнедеятельности больного и поэтому необходимо, чтобы в оценке его состояния участвовали многие специалисты. До начала терапии лечащий врач должен обобщить все полученные данные и обсудить их с больным и членами его семьи.
Дифференциальный диагноз[править]
Дифференциальный диагноз между тиками и другими непроизвольными движениями (см. табл. 26.5) бывает сложным. Характерных лабораторных данных нет. Диагноз основывается на клинической картине — осмотре, анамнезе и наблюдении. Для тикозных движений типична повторяемость, быстрота, неритмичность и непроизвольность. В то же время некоторые больные с синдромом Жиль де ла Туретта считают, что тик — это произвольная реакция на предшествующее ему ощущение. Для этого синдрома характерно волнообразное течение и начало в детском или подростковом возрасте. Основные заболевания, с которыми дифференцируют синдром Жиль де ла Туретта, следующие.
А. Хорея Сиденгама (малая хорея) — неврологическое осложнение ревматизма, при котором наблюдаются хореические и атетозные движения, в том числе — туловища.
Б. Болезнь Гентингтона (хорея Гентингтона) — аутосомно-доминантное заболевание, проявляющееся хореей и деменцией и начинающееся в 40—60 лет.
В. Болезнь Паркинсона — заболевание позднего возраста, характеризующееся маскообразностью лица, нарушением походки, повышением мышечного тонуса по типу «зубчатого колеса», тремором покоя в виде «катания пилюль».
Г. Лекарственные экстрапирамидные расстройства нередко развиваются на фоне лечения нейролептиками. К ним относятся, например, поздние нейролептические гиперкинезы (см. гл. 27, п. VI.Б.5.в.3). Поскольку нейролептики принимают и при синдроме Жиль де ла Туретта, то перед началом лечения, особенно с использованием этих средств, необходимо подробно описать все имеющиеся у больного двигательные расстройства.
Тики неуточненные: Лечение[править]
Цель лечения — не только уменьшить или ликвидировать тик, но и улучшить социальную адаптацию и способствовать правильному развитию.
Лечение
При бессимптомном течении пингвекулы терапия не требуется. При наличии дискомфорта, жалоб на сухость, гиперемию и ощущение инородного тела рекомендовано консервативное лечение. При отсутствии признаков воспаления и наличии только сухости показано местное применение увлажняющих средств. При развитии гиперемии пингвекулы или окружающей конъюнктивы необходимо местное назначение противовоспалительных или антибактериальных капель. В период лечения нужно отказаться от ношения контактных линз, поскольку они дополнительно травмируют конъюнктиву и роговую оболочку. Оперативное удаление пингвекулы выполняется в случае отсутствия эффекта от консервативной терапии, частом развитии пингвекулита, вторичном конъюнктивите, признаках трансформации в птеригиум. Кроме того, к хирургическому вмешательству прибегают у пациентов с бессимптомным течением патологии для устранения косметического дефекта. Операция по удалению пингвекулы проводится под региональной анестезией при помощи эксимерного лазера. В послеоперационном периоде рекомендовано использовать стерильные повязки на прооперированный глаз. Целью повязки является защита органа зрения от ультрафиолетового излучения, пыли, токсинов и других веществ, которые раздражают глаза и могут привести к повторному образованию пингвекулы. После проведения оперативного вмешательства заболевание не склонно к рецидивированию. Прогноз для жизни и трудоспособности при пингвекуле благоприятный. Как правило, данное новообразование не влияет на качество жизни пациентов и не приводит к снижению остроты зрения.
Источник
Медикаментозное лечение пингвекулы
Пингвекула не представляет угрозы для жизни и здоровья, она является косметическим дефектом. В большинстве случаев врачи прибегают к консервативному лечению. Пациентам прописывают увлажняющие препараты для глаз (Систейн, Офтолик, Оксиал).
Вам может быть интересно Почему болят глаза и голова: что делать?
Препараты избавляют от ощущения инородного тела в глазу, способствуя устранению раздражения. При воспалительном процессе офтальмолог назначает прием антибактериальных препаратов (Ципромед, Тобрекс, Вигамокс).
Средства активно борются с патогенными микроорганизмами, которая размножаются в области роговицы. Чтобы предотвратить развитие воспалительных процессов используется глюкокортикостероидные капли, способствующие рассасыванию жировой ткани, которая сформировалась в виде опухоли. Как правило, врачи рекомендует закапывать в глаза Дексаметазон и Диклофенак. Для устранения неприятных симптомов используются комбинированные средства (Тобрадекс, Макситрол).