КОРОТКО О ПОЧКАХ.
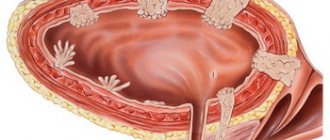
Почки представляют собой два бобовидных органа, расположенных на задней поверхности брюшной полости. Размер каждой почки приблизительно с кулак. Нижние ребра грудной клетки защищают почки от травмы.
Основная функция почек заключается в фильтрации крови и освобождении организма от избытка воды, соли и продуктов жизнедеятельности с мочой. Моча выводится из почек через мочеточник, который впадает в мочевой пузырь, где и скапливается моча до момента мочеиспускания. Больной может жить при наличии лишь одной почки.
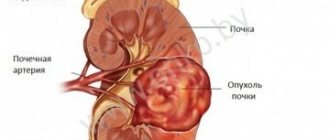
Нефробластома (опухоль Вилмса) — наиболее частый вид злокачественной опухоли почки у детей. Опухоль названа в честь немецкого врача Макса Вилмса, который впервые описал ее в 1899 году.
Нефробластома обычно поражает одну почку. Однако у 5% больных может быть двустороннее поражение.
Большинство нефробластом диагностируется лишь при достижении ими больших размеров, хотя они еще и не метастазировали (распространились) в другие органы. Средний вес нефробластомы составляет около 500 гр., что значительно превышает вес нормальной почки.
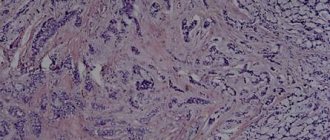
После биопсии или удаления пораженной почки опухолевую ткань исследуют под микроскопом. При этом выделяют два главных типа нефробластомы:
- Нефробластома с благоприятным гистологическим строением
- Нефробластома с неблагоприятным гистологическим строением
При опухолях неблагоприятного гистологического строения ядра (центральная часть клетки, содержащая ДНК) опухолевых клеток очень крупные и измененные, это состояние называется анаплазией. Чем более выражены явления анаплазии, тем хуже исход заболевания.
Благоприятное гистологическое строение означает отсутствие признаков анаплазии и хороший прогноз. В 95% случаев выявляется благоприятное гистологическое строение нефробластомы.
Ответы на частые вопросы
Сможет ли ребенок жить с одной почкой после операции?
Если опухоль Вильмса поразила только одну почку, то после ее удаления ребенок растет и развивается совершенно нормально, ведь вторая полностью функционирует. При двусторонней нефробластоме врачи найдут донора органа.
Как заподозрить опухоль у ребенка?
Первые симптомы возникают в возрасте 6 месяцев — 5 лет. Они неспецифичны — вялость, плохой аппетит, в анализах крови повышается СОЭ и снижается уровень гемоглобина. Поэтому важно следить за здоровьем ребенка, регулярно проходить медосмотр у педиатра и при первых признаках неблагополучия искать его причину.
ДРУГИЕ ТИПЫ ОПУХОЛЕЙ ПОЧКИ.
Около 90% опухолей почек у детей составляют нефробластомы, в то время как у взрослых нефробластома встречается крайне редко. Почти все злокачественные опухоли почек у взрослых относятся к почечноклеточным карциномам, которые у детей диагностируются очень редко.
У детей могут диагностироваться и другие редкие опухоли: мезобластическая нефрома, светлоклеточная саркома и злокачественная рабдоидная опухоль.
Если эти редкие опухоли почек у детей достигают больших размеров и выходят за пределы почек, то прогноз заболевания плохой. Эти опухоли лечатся более интенсивно по сравнению с нефробластомой.
Симптомы
Опасность нефробластомы кроется в слишком длительном бессимптомном течении заболевания. При незначительном размере опухоли классическое ультразвуковое оборудование не позволяет распознать первые признаки неоплазии — зачатки очаговых изменений в структуре почечных тканей.
На начальном этапе нефробластома почки у детей чаще всего носит односторонний характер и по мере прогрессирования патологии появляется определённая симптоматика:
- асимметрия живота, односторонне увеличение объёма;
- пальпаторное прощупывание опухоли;
- появление крови в моче (гематурия), как признак прорастания новообразования в почечные лоханки;
- выраженный болевой синдром при прорастании опухоли;
- при чрезмерном разрастании новообразования формируется нефротический синдром.
По мере прогрессирования заболевания отмечаются признаки хронической почечной недостаточности. При метастазировании появляется характерная клиническая симптоматика поражённых органов.
Также регистрируется эпизодическая гипертермия, повышение температуры тела без признаков ОРВИ и респираторных инфекций. Родители предъявляют жалобы на капризность, регулярные срыгивания свежемолочной массой, нарушения стула, общее недомогание, признаки интоксикации.
Факторы риска при нефробластоме
Фактор риска — это то, что повышает вероятность развития рака. При различных опухолях существуют различные факторы риска. Они могут включать генетические (наследуемые) факторы, а также факторы, связанные с окружающей средой и образом жизни. В целом, факторы, связанные с образом жизни (курение, неправильное питание и физическая пассивность) являются наиболее важными факторами при большинстве злокачественных опухолей у взрослых. Однако они оказывают незначительное влияние на риск развития опухолей у детей, если оказывают вообще.
Факторы риска окружающей среды.
Не обнаружено взаимосвязи между нефробластомой и факторами окружающей среды как до, так и после рождения ребенка.
Генетические и наследуемые факторы риска.
Случаи нефробластомы в семье. У 1-3% детей с нефробластомой имеется один и более родственников, которые перенесли такое же заболевание. Предполагается, что эти дети наследовали измененный ген от одного из родителей, что значительно повышает риск возникновения нефробластомы. У больных с семейными случаями нефробластомы по сравнению со спорадическими опухолями (без наличия родственников с подобной опухолью) отмечена большая вероятность возникновения двустороннего поражения почек.
Наличие некоторых врожденных дефектов. Существует четкая взаимосвязь между нефробластомой и некоторыми врожденными дефектами. Так, у 15% детей с нефробластомой выявляются врожденные дефекты, чаще представленные синдромами. Синдром — это несколько симптомов, признаков, пороков развития или других нарушений, возникающих у одного и того же больного.
Синдром WAGR: Аниридия (полное или частичное отсутствие радужной оболочки глаза, нарушения со стороны мочеполового тракта (дефекты почек, полового члена, мошонки, клитора, яичек или яичников), отставание в умственном развитии. У больных с такими пороками развития имеется 3%- вероятность развития нефробластомы.
Синдром Beckwith-Wiedemann: Наличие крупных внутренних органов, особенно языка. Возможна гемигипертрофия (увеличение в размерах одной руки или ноги с одной стороны тела). У таких людей вероятность развития нефробластомы повышена.
Синдром Denis-Drash: Неразвитие полового члена, яичек и мошонки. По этой причине мальчики с этим синдромом по ошибке могут приниматься за девочек. По неизвестной причине почки у таких детей начинают плохо функционировать или прекращают свою деятельность вообще. В этих измененных почках и может возникать нефробластома.
Имеется и ряд других более редких синдромов, связанных с нефробластомой.
Генные и хромосомные изменения у детей с врожденными дефектами и нефробластомой. Гены определяют цвет глаз и кожи, группу крови и пр. Изменения в ДНК гена может привести к развитию болезни. Изменения ДНК называют мутациями. Иногда эти мутации наследуются от родителей. Это объясняет тот факт, что некоторые заболевания чаще встречаются среди членов одной и той же семьи.
Гены являются частью хромосом, которые представляют собой гигантские молекулы ДНК, содержащие тысячи генов. ДНК содержатся в 23 парах хромосом. Один ген из каждой пары наследуется от матери и один — от отца.
Ранее приведенные синдромы ассоциируются с делециями (отсутствием части ДНК) или мутациями генов на хромосоме 11.
Список источников
- Караваева Е.А., Таранушенко Т.Е., Моргун А.В., Борисова М.В., Кадричева Т.Г., Булава Т.И., Гончар Н.А., Гусейнова Е.А. «Ренальные опухоли у детей и подростков (первичная диагностика по данным пилотного исследования)», РМЖ. Мать и дитя №2 от 31,05; 2021.
- Желудкова О.Г., Поляков В.Г., Рыков М.Ю. и др. «Клинические проявления онкологических заболеваний у детей. Практические рекомендации» Спб., 2021.
- Васильева Т.А., Воскресенская А.А., Кадышев В.В., Поздеева Н.А., Марахонов А.В., Зинченко Р.А. «Клинико-молекулярно-генетические особенности врожденной аниридии», РМЖ, 2021.
Что вызывает нефробластому?
Хотя существует четкая связь между нефробластомой, врожденными дефектами и генетическими мутациями, у большинства детей с этой опухолью не обнаруживается никаких врожденных дефектов или наследуемых генетических изменений.
Причина развития нефробластомы у детей еще не выяснена, однако достигнут значительный прогресс в понимании многих явлений, возникающих в процессе формирования нормальных почек у плода, а также того, как изменяется этот процесс, приводя к нефробластоме.
Почки развиваются очень рано в утробе матери. Иногда в процессе их развития могут возникать дефекты. Некоторые клетки, которые должны были бы превратиться в зрелые клетки почки, этого не делают и остаются эмбриональными (фетальными, или ранними). Некоторые скопления этих ранних почечных клеток могут существовать в течение определенного периода времени после рождения ребенка. Обычно эти клетки созревают к 3-4 годам ребенка. Если этого не случается, то клетки могут начать расти бесконтрольно. Как результат такого процесса — развитие нефробластомы. Наличие мутации или делеции генов WT1 или WT2 повышает риск того, что некоторые клетки останутся эмбриональными и приведут к развитию нефробластомы.
Как часто встречается нефробластома?
В структуре злокачественных опухолей у детей в России нефробластома занимает 4 место (6%), уступая опухолям кроветворной и лимфатической системы (40%), опухолям центральной нервной системы (15%) и саркомам мягких тканей (8%). Частота ее составляет от 0,4 до 1 на 10 тысяч новорожденных детей.
В США ежегодно выявляется почти 500 новых случаев нефробластомы и это число постоянно в течение многих лет. Нефробластома чаще всего возникает у маленьких детей. По мере увеличения возраста ребенка частота выявления нефробластомы уменьшается. После 6 лет опухоль встречается редко. Нефробластома выявляется несколько чаще среди афроамериканцев и девочек.
Неходжкинские лимфомы
Опухоль лимфатической ткани с возможным распространением процесса на кроветворную и любую подлежащую ткань. Возрастной пик отсутствует, до 2-х лет дети болеют редко. Мальчики заболевают в 3-5 раз чаще, чем девочки. При лимфоме Беркита отмечается этиологический фактор вирус Эпштейна – Бара.
Основные преобладающие первичные локализации: в брюшной полости и органах желудочно-кишечного тракта, периферические лимфатические узлы, лимфатические узлы средостения, глоточного кольца. Клиника проявляется в зависимости от локализации опухоли. В начале заболевания общая слабость, снижение успеваемости в школе, бледность кожных покровов. Далее клиника острого живота, плеврита, увеличение периферических лимфатических узлов. По данным многих специалистов, родители не придают вниманию увеличению лимфатических узлов, проводят тепловые процедуры (при злокачественном поражении любые физиотерапевтические процедуры способствуют генерализации процесса). Диагностика и лечение аналогично лимфогранулематозу.
Возможно ли раннее выявление нефробластомы?
Дети, имеющие врожденные дефекты, связанные с возможностью возникновения нефробластомы, должны находиться под наблюдением и проходить специальное обследование. Ультразвуковое исследование (УЗИ) должно выполняться каждые три месяца до достижения ребенком 6-7-летнего возраста с целью раннего распознавания опухоли почки, когда она еще не распространилась по другим органам. Необходимо сообщить врачу о наличии в вашей семье родственника с нефробластомой и обследовать. всех других детей семьи с регулярным выполнением УЗИ.
Учитывая редкость нефробластомы, нет надобности рекомендовать УЗИ в качестве метода скрининга (использование какого-либо метода исследования у людей без признаков и симптомов болезни), если, конечно, у ребенка не имеется факторов риска развития нефробластомы.
Как диагностируется нефробластома?
Нефробластому порой трудно выявить на ранних стадиях потому, что она часто достигает больших размеров, не вызывая боли у ребенка. Дети с такой опухолью могут выглядеть вполне здоровыми и вести обычный образ жизни. Обычно первым признаком заболевания является увеличение размеров живота. Родители могут заметить увеличение живота или опухолевое образование в нем во время мытья и одевания ребенка. У 25% больных нефробластомой может отмечаться боль в животе, повышение температуры, кровь в моче или повышение артериального давления. Если у Вашего ребенка появились какие-либо из указанных симптомов, нужно немедленно обратиться к врачу.
МЕТОДЫ ОБСЛЕДОВАНИЯ.
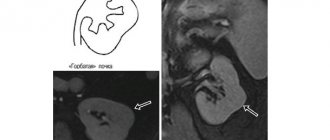
Современные методы обследования включают компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и ультразвуковое исследование (УЗИ) и играют исключительно важную роль в диагностике большинства видов опухолей почек.
УЗИ. При данном методе используются звуковые волны для получения изображения внутренних органов. При этом ткань здоровой почки отличается от ткани опухоли, а доброкачественные опухоли от злокачественных.
Данный метод применяется в первую очередь при подозрении на нефробластому, так как это безболезненная процедура, позволяющая обследовать весь живот.
Компьютерная томография. Метод позволяет получать множественные детальные поперечные изображения тела и выявить опухоль почки. Одновременное введение контрастного вещества в вену дает возможность иметь более четкую картину исследуемой области.
КТ — один из наиболее эффективных методов обнаружения опухоли внутри почки, а также ее распространения за пределы органа. Легкие являются наиболее частым местом возникновения метастазов при нефробластоме.
Спиральная КТ — новый усовершенствованный метод выявления мелких очагов внутри почки, при котором также используется внутривенное контрастирование.
МРТ(магнитно-резонансная томография). При этом методе применяются радиоволны и сильные магниты, позволяющие более детально изучить орган и вовлеченные в процесс сосуды по сравнению с КТ.
Ангиография. Во время этой процедуры контрастное вещество вводится в артерию, что помогает лучше рассмотреть сосуды, в том числе ведущие в почки, что крайне важно для хирурга при планировании оперативного вмешательства.
Рентгенография грудной клетки позволяет обнаружить поражение легких при нефробластоме.
Сканирование костей. Радиоактивное вещество, введенное в вену, накапливается в зоне поражения костной ткани, что выявляется с помощью специального аппарата. Доза вводимого радиоактивного вещества минимальна и не вредна для ребенка.
Нейробластома
Возникают из волокон крупных узлов симпатической нервной системы, располагающихся в стенках внутренних органов, мозгового вещества надпочечников. Составляют 6% всех злокачественных образований у детей. Заболевает 1 ребенок на 100 000 человек. Наиболее часто встречается у детей раннего возраста.
Наиболее частые локализации: забрюшинные (надпочечники и параганглии) и заднее средостение. Вначале заболевания снижение аппетита, вялость, плаксивость, бледность кожных покровов, субфебрилитет. При прощупывания живота в верхних и средних отделах живота пальпируется малоподвижная и бугристая опухоль (в отличии от нефробластомы), иногда определяется асцит. Однако нередко клинические признаки обусловлены метастазами. При метастазах в кости черепа определяются опухолевидные бугорки в области лба, волосистой части головы, экзофтальм. Наиболее часто метастазы в костный мозг.
Для ранней диагностики заболевания необходимо проведение:
— УЗИ брюшной полости и забрюшинного простраства;
— РКТ, МРТ брюшной полости;
— РКТ органов грудной клетки;
— MIBG
— кровь на онкомаркеры (NSE, ферритин), моча (катехоламины).
— пункция образования с цитологическим исследованием.
После установления диагноза проводится комплексное лечение: полихимиотерапия, оперативное вмешательство, в зависимости от группы риска лучевая терапия, MIBG-терапия.
Необходимо знать, что нейробластома может подвергаться спонтанной регрессии (самоизлечение), путем перехода в доброкачественную нейрогенную опухоль (ганглионеврома).
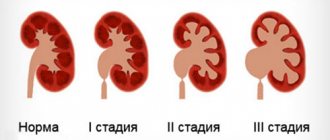
Как определяется стадия нефробластомы?
Стадия заболевания определяется степенью распространения опухоли. Стадия заболевания уточняется с помощью различных методов исследования, во время операции и с учетом изучения удаленной опухоли.
При нефробластоме выделяют 5 стадий (от I до V) заболевания. Лечение и прогноз болезни в большой степени зависят от стадии опухоли.
I стадия нефробластомы диагностируется в 41% случаев, II — в 23%, III — в 23%, IV — в 10% и V (поражение обеих почек) — в 5% случаев.
Процедуры и операции
При двустороннем или обширном поражении проводится тотальная нефрэктомия (полное удаление почек). В последующем обязательно проводится заместительная терапия:
- трансплантация почки от трупного донора или родственника;
- перитонеальный диализ (через брюшную стому);
- гемодиализ.
При невозможности провести оперативное лечение назначается паллиативная помощь, целью которой является постоянное поддержании почки и самого ребёнка в жизнеспособном состоянии. С этой целью назначается химическая/лучевая терапия и посиндромное лечение.
Лечение нефробластомы
Более 90% детей с нефробластомой полностью выздоравливают. Успехи в лечении достигнуты в результате применения хирургического, лучевого и лекарственных методов.
После обнаружения нефробластомы и уточнения стадии заболевания вырабатывается план лечения.
Принимая во внимание редкость нефробластомы, целесообразно лечиться в специализированных детских онкологических отделениях, в которых врачи обладают значительным опытом. Не следует откладывать лечение ребенка, так как нефробластома обладает очень быстрым ростом.
Лечение нефробластомы включает операцию, химиотерапию и иногда — лучевую терапию. В случае остаточной опухоли после первой операции может потребоваться лучевая терапия и повторное оперативное вмешательство. Основной задачей лечения является удаление первичной опухоли, даже при наличии отдаленных метастазов, например, в легких.
В отдельных случаях опухоль может быть слишком больших размеров и вовлекать в процесс жизненно важные структуры, что делает операцию в данный момент невозможной. У некоторых больных поражение может быть двусторонним. У таких больных сначала применяется химиотерапия или лучевая терапия или комбинация двух методов лечения с целью сокращения размеров опухоли перед ее удалением.
Опухоли головного мозга
Составляют 16% всех злокачественных образований у детей. Заболевают 3-4 ребенка на 100 000 человек.
Разные опухоли имеют ряд общих черт. Они располагаются внутри замкнутого пространства черепа, оказывая воздействие на клетки вещества мозга. У детей раннего возраста наиболее ранним признаком является увеличение головы с набуханием и напряжением родников. Это приводит к длительной компенсацией явлений повышение внутричерепного давления. Дети перестают интересоваться окружающим миром, играть, становятся сонливыми. У школьников появляется раздражительность, замкнутость, отказ от пищи. При дальнейшем развитии заболевания появляется общемозговая симптоматика: пристуобразные распирающие головные боли, тошнота, рвота по утрам, нарушение походки, координации движений, судороги, нарушение психики. Клинические признаки связаны с локализацией опухоли в области мозга.
Для ранней диагностики заболевания необходимо проведение:
— рентгенография черепа;
— МРТ головного мозга с в/в контрастированием;
— спиннмозговой пункция;
— электроэнцефалография.
Основным видом лечения является хирургический, также лучевая терапия, химиотерапия в зависимости от разновидности опухоли (медуллобластома, эпендимома, АТРО). Результаты лечения зависят от ранней диагностики, радикальности оперативного вмешательства.