КАНДИДОЗ
(
candidosis
; син.:
кандидамикоз, поверхностный бластомикоз, соормикоз, candidiasis, moniliasis, oidiomycosis
) — инфекционное заболевание кожи, слизистых оболочек и внутренних органов, вызываемое дрожжеподобными грибками (грибы рода Candida).
Заболевание впервые описано Б. Лангенбеком в 1839 г., хотя оно было известно со времен Гиппократа под названием stomata aphtoides и aphta infantis (К. Галек). В 1848 г. Берг (F. Th. Berg) впервые установил наличие дрожжеподобных грибков в тканях больного человека. Беркхаут (М. Berkhaut) в 1923 г. среди дрожжеподобных грибков выделила род Candida. Термин Candida был принят в 1939 г. III Международным конгрессом микробиологов.
Кандидоз встречается во всех странах мира, особенно часто в поясе тропического и субтропического климата. Число больных различными клиническими формами Кандидоза, особенно висцеральными, имеет некоторую тенденцию к росту.
Этиология
Рис. 1. Хламидоспоры с двуконтурной оболочкой и зернистым содержимым на концах псевдомицелия (указаны стрелками).
Возбудителем Кандидоза наиболее часто является Candida albicans, реже С. tropicalis, С. krusei, С. pseudotropicalis, С. stellatoidea и некоторые другие виды. Род Candida (класс Fungi imperfecti) включает св. 80 видов, характеризующихся круглыми, овоидными, реже цилиндрическими, а иногда неправильной формы клетками. Молодые клетки — в диаметре от 2 до 5 мкм, зрелые — несколько больше. Истинного мицелия дрожжеподобные грибки не имеют; они образуют цепочки (псевдомицелий) из удлиненных клеток, которые соприкасаются друг с другом узким основанием (так наз. перетяжки), длина псевдомицелия до 12—16 мкм. Клетки размножаются прорастанием и многополюсным почкованием (2—3 и более дочерних почек). С. albicans и С. stellatoidea образуют на концах псевдомицелия споры с плотной, обычно двойной клеточной стенкой — хламидоспоры (рис. 1).
Кандида — аэробы; они часто являются сапрофитами слизистых оболочек рта, кишечника, влагалища, кожи. Встречаются в почве, на фруктах и овощах. Для питания они используют из азотистых веществ белки, пептоны и аминокислоты. Кандида считаются условно патогенными микроорганизмами; их патогенность для человека и животных в значительной степени зависит от состояния макроорганизма (см. ниже).
Наиболее распространенными для выращивания кандида (оптимальная температура 30—37°) являются жидкая среда Сабуро, пивное сусло, мясопептонный глюкозный агар. Для выявления хламидоспор наиболее пригодны среда Чапека — Докса с добавлением твина-80, картофельный агар с желчью, кукурузный и рисовый агар.
Кандида сохраняют свою жизнеспособность в культурах (в высушенном состоянии) в течение нескольких лет, переносят многократное замораживание и оттаивание в воде и почве. Они выдерживают конкуренцию со многими микроорганизмами по длительности существования на различных продуктах, напр. ’ в кислом молоке, квашеной капусте, фруктовых соках и др. В культурах и патол, материале грибки погибают при кипячении в течение нескольких минут. Губительное действие оказывают 2—5% р-ры фенола и формалина, хлорамина, лизола, йодиды, бораты, сульфат меди и цинка, перманганат калия и другие хим. вещества; фунгицидно действуют р-ры анилиновых красителей (генцианвиолет, малахитовый зеленый, метиленовый синий и др.).
Мифы и опасные заблуждения в лечении кандидоза
Миф 1. Молочница – норма, все пройдет само. На самом деле если не лечить недуг, то он станет хроническим, вызовет другие проблемы со здоровьем.
Миф 2. Молочница появляется только у любителей сладкого. Неправильно, на самом деле все зависит от иммунитета. Сладкое можно, но в умеренном количестве.
Миф 3. Кисломолочные продукты – лучшая профилактика молочницы. Некоторые девушки даже смачивают ватные диски в кефире и протирают проблемные места. На самом деле не стоит тратить время на такие народные средства.
Миф 4. Болезнь лечится всего 1 таблеткой. На самом деле требуется комплексный подход.
Эпидемиология
Хорошая приспособляемость многих видов рода Candida к окружающей среде обеспечивает им широкое распространение, а также носительство человеком и животными. Напр., С. albicans может быть обнаружен на коже, слизистых оболочках и в испражнениях почти у 20% здоровых людей. К. болеют телята, ягнята, жеребята, домашняя птица и др.; отмечены заболевания и диких животных. Некоторые представители рода Candida ассоциируют с нормальной микрофлорой кожи человека (прежде всего С. albicans). Как источник инфекции наибольшее значение представляют ‘ больные свежими формами поражения кожи и слизистых оболочек. Экзогенное заражение происходит при непосредственном соприкосновении с больным или носителем грибков (поцелуй, половой контакт и др.) и через инфицированные предметы. Сточные воды бань, купальных бассейнов и душевых могут при неблагоприятных условиях способствовать заболеванию поверхностным К. стоп. Важное значение в возникновении К. имеет теплый и влажный климат, особенно летнее время года. Неблагоприятные условия труда (напр., низкий уровень технического оснащения на кондитерских и фруктоперерабатывающих предприятиях), нарушения правил гигиены, как коллективной, так и личной, могут способствовать даже возникновению небольших вспышек поверхностного К. в родильных домах, яслях, на кондитерских предприятиях и др. Известны случаи заражения К. новорожденных при прохождении родовых путей; описываются очень редкие случаи врожденного К. Эндогенное заражение связано с активированием дрожжеподобных грибков, уже присутствующих в микробных ассоциациях организма, поэтому при тяжелых болезнях (туберкулез, пневмония, дифтерия, злокачественные новообразования и др.) К. может возникать как сопутствующее заболевание.
Пути заражения
Увеличиться количество грибка кандида также может при контакте с ранее зараженным человеком. К примеру, причины кандидоза в этом случае следующие:
- при половом контакте (обычно в этом случае развивается урогенитальная, вагинальная или оральная форма);
- во время беременности (в этом случае инфекция передается от матери к ребенку, а у него появляются симптомы кандидоза при рождении);
- при стоматологических манипуляциях (к примеру, протезирование – в этом случае у взрослого человека развивается кандидоз во рту);
- травмы глаз, ушей, кожи (инфекция попадает в ранки).
Патологическая анатомия
Рис. 2. Микропрепарат пораженной кожи при поверхностном кандидозе: выражено прорастание псевдомицелия (указано стрелками) в толщу некротизированного эпидермиса. Окраска по Граму — Вейгерту; X 280. Рис. 3. Микропрепарат абсцесс-гранулемы (в центре препарата) в глубине дермы при хроническом гранулематозном кандидозе биопсия). Окраска PAS-метод и гематоксилин.
Кандидоз кожи проявляется в виде подострых дерматитов в складках кожи, изредка с образованием абсцессов и изъязвлением. При гистол, исследовании отмечается межклеточный отек эпидермиса, паракератоз, акантоз и прорастание нитей грибка в некротизированный эпидермис (рис. 2). Воспалительная инфильтрация преимущественно из сегментоядерных лейкоцитов наблюдается в основном в дерме. Иногда наблюдается формирование ограниченных абсцессов с наличием распадающихся сегментоядерных лейкоцитов. Впоследствии образуются гранулемы, состоящие из лимфоцитов, эпителиоидных и гигантских плеток (рис. 3).
При К. слизистых оболочек полости рта и зева обнаруживаются поверхностные легко отходящие беловато-желтоватые пленки. Микроскопически они состоят из псевдо-мицелия грибка, слущенного эпителия и небольшого количества сегментоядерных лейкоцитов. При более тяжелых формах поражения грибок проникает между слоями эпителия и паразитирует в клетках. Наблюдаются дистрофия и отек их, периваскулярные воспалительные инфильтраты в дерме.
Висцеральный К. может быть изолированным (жел.-киш. тракт, органы дыхания, мочеполовая система) и генерализованным с единичными или множественными метастазами во внутренних органах, нервной системе, мышцах, костях. Кандидозный эзофагит чаще является следствием распространения процесса со слизистой оболочки полости рта и зева; выделяют три типа поражений: 1) отдельные беловатые налеты, состоящие из слущенных клеток эпителия, лейкоцитов и нитей грибка, которые внедряются между клетками многослойного плоского эпителия; 2) образование сливающихся плотных наложений и внедрение грибка в подслизистый слой; 3) псевдомембранозные наложения, развивающиеся на изъязвленной слизистой оболочке; нити грибка не только пронизывают некротические массы, но и проникают глубоко в мышечную оболочку пищевода и врастают в сосуды.
Поражение желудка и кишечника наблюдается реже, что объясняется особенностями строения железистого эпителия, который продуцирует сиаломуцины, и, возможно, бактерицидными свойствами желудочного сока (см.). Обычно К. желудка и кишечника развивается на фоне предшествующих воспалительных, язвенных, атрофических изменений. Чем резче эти изменения были выражены, тем более тяжелую форму принимают К. При легкой форме нити грибка лишь частично прорастают эпителиальные клетки и стелятся вдоль базальной мембраны, воспалительная реакция выражена слабо, в основном в подслизистом слое. При тяжелой форме обнаруживается некроз слизистой оболочки, нити грибка диффузно пронизывают некротические массы и проникают в толщу стенки желудка, кишечника; такая форма может сопровождаться образованием язв, которые иногда осложняются кровотечением либо перфорацией с последующим развитием перитонита.
К. слизистых оболочек дыхательных путей проявляется катарально-десквамативным и дифтеритическим воспалением. Кандидозная пневмония (см. Пневмомикозы) развивается в результате распространения процесса на легочную ткань по протяжению из дыхательных путей вследствие аспирации грибка либо гематогенным путем.
В легких для ранней стадии воспаления, обусловленного кандида, характерен экссудат из сегментоядерных лейкоцитов с примесью фибрина. В дальнейшем преобладают некротические изменения с Пассивным фибринозным выпотом в просвете альвеол. При хрон, форме К. легких возникают множественные гранулемы, состоящие из лимфоцитов, гистиоцитов и гигантских клеток, в цитоплазме которых нередко обнаруживаются фагоцитированные элементы псевдомицелия грибка.
Изолированный К. мочевых путей чаще возникает в результате восходящей инфекции; наблюдаются уретрит и цистит, которые иногда приводят к развитию пиелонефрита. В гнойно-некротических очагах поражения обнаруживаются разрастания псевдомицелия грибка и фагоцитарная реакция.
Генерализованный К.— единичные или множественные метастатические очаги в результате гематогенного распространения грибка — может быть различной локализации. При поражении головного мозга характерно обширное разрастание псевдомицолия вокруг сосудов, что связывают с особенностями хим. состава тканей мозга, благоприятного для роста грибка. Кандидозный менингит имеет характер острого ограниченного или разлитого гнойного или продуктивного воспаления.
Рис. 4. Микропрепарат метастатического абсцесса почки: клетки грибка (1) окружены сегментоядерными лейкоцитами (2). Окраска прочным зеленым. Рис. 5. Микропрепарат метастатического абсцесса печени: в центре воспалительного инфильтрата видно скопление вегетирующих форм кандида (указано стрелкой), которые окружены распадающимися лейкоцитами. Окраска по Шабадашу Рис. 6. Дрожжеподобные клетки грибка, захваченные макрофагам и (указано стрелкой). Окраска азур-эозином.
Гистол, картина изменений в метастатических очагах различных органов и тканей не имеет строго выраженных специфических черт. В начальной стадии кандидозного процесса наблюдается некротически-экссудативная воспалительная реакция, чаще гнойного характера, реже с преобладанием в инфильтрате лимфоцитов. Интенсивности разрастания грибка зависит от жизнеспособности ткани: там, где некрозвыражен резче, нитей грибка значительно больше. При хрон, течении процесса вокруг некротически-экссудативного очага воспаления происходит разрастание соединительной ткани или наблюдается формирование гранулемы (см.), напоминающей таковую при туберкулезе (рис. 3). Ликвидация грибка в организме происходит в основном за счет лизосомальных ферментов сегментоядерных лейкоцитов (рис. 4), т. е. в результате так наз. внеклеточного фагоцитоза, поэтому рост грибка в гнойном очаге обычна тормозится. Присутствие большого количества сегментоядерных лейкоцитов препятствует размножению грибка, лейкоциты как бы облепляют элементы грибка и, подвергаясь распаду, отграничивают его от окружающей ткани (рис. 5). Как показывают электронно-микроскопические исследования, в клетках грибка нарушается целостность цитоплазматической мембраны и появляются аутофагические вакуоли в цитоплазме. Фагоцитоз грибков сегментоядерными лейкоцитами встречается редко и касается в основном нежизнеспособных клеток грибков; в цитоплазме же макрофагов (рис. 6) и гигантских клеток грибок может находиться длительное время и быть жизнеспособным — так наз. эндоцитобиоз. Поскольку грибок способен к внутриклеточному паразитированию, то наличие его жизнеспособных форм свидетельствует о том, что воспалительный процесс имеет затяжной характер.
У ослабленных, истощенных больных воспалительные изменения выражены крайне слабо. Особенно это заметно, если К. сопутствует заболеваниям кроветворных органов, в частности агранулоцитозу и лучевой болезни.
Обнаружение кандида на поверхности кожи, в уретре, влагалище и других слизистых оболочках не следует всегда расценивать как грибковое заболевание. Для К. характерно наличие вегетирующих форм грибка, явлений почкования, филаментации, а также очагов некробиоза тканей с воспалительной реакцией и фагоцитированием частиц грибка.
Введение
За последние десятилетия все большее значение приобретают нозокомиальные инфекции, обусловленные возбудителями с низким потенциалом патогенности. Это связано с ростом числа больных с множественными факторами риска развития заболеваний данной группы. В большинстве случаев инфекции, вызванные редкими или условно-патогенными возбудителями, выявляют у пациентов с иммунодефицитными состояниями после трансплантации органов и у онкологических больных. Грибковые микроорганизмы являются наиболее частыми этиологическими возбудителями таких инфекций [1].
Рост числа больных грибковыми инфекциями отмечается и в урологической практике. По данным широкомасштабного исследования, проведенного в США Richards M.J. и соавт. с 1992 по 1998 г., среди больных блоков интенсивной терапии хирургических отделений инфекции мочевыводящих путей (ИМП) в 95–97 % случаев возникали при наличии постоянного уретрального катетера, при этом у 31 % больных выявляли грибковые патогены.
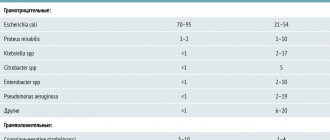
Грибковые ИМП наиболее часто вызываются представителями рода Candida, а также могут быть обусловлены Cryptococcus neoformans, Aspergillus и возбудителями эндемичных микозов [2]. Источник фунгурии может находиться на любом уровне урогенитального тракта (табл. 1).
Наиболее частой локализацией грибкового процесса являются нижние мочевые пути. Возникновение грибковой инфекции почек и половых органов сопровождается значительным ухудшением состояния больного и требует применения более длительного и интенсивного курса противогрибковой терапии.
Важно отметить, что фунгурия не всегда сопровождается клиническими проявлениями [2]. Поэтому определение локализации грибковой ИМП, несмотря на современное развитие диагностических технологий, остается очень трудной задачей.
Диагностика кандидурии и кандидоза нижних мочевых путей
Наиболее распространенными возбудителями грибковых ИМП являются представители рода Сапdida. В настоящее время грибы рода Candida выявляют в 80–94 % случаев фунгурии [3]. Частота нозокомиальных инфекций, вызванных различными видами Сапdida, за прошедшие 10 лет увеличилась в два-три раза [2]. Самым распространенным видом при грибковых ИМП является Candida albicans (более 50 % случаев). Другие разновидности грибов Candida встречаются реже. Так, С. glabrata обнаруживают в 16–35 % случаев, а С. tropicalis, С. krusei, и С. parapsilosis в 8–28 % (табл. 2) [2–6].
Особенно характерно выявление редких разновидностей Candida для стационарных больных сахарным диабетом при наличии уретрального катетера. В настоящее время кандидурией считают обнаружение грибковых патогенов в титре более 103 КОЕ/мл в двух образцах мочи, полученных с интервалом не менее 24 часов [2, 4, 6]. Необходимо отметить, что при грибковых ИМП кандидурия нередко сочетается с бактериурией. Кроме того, известны случаи выявления в моче сразу двух видов Candida [2, 3, 6]. В нормальных условиях грибы Candida можно обнаружить на поверхности половых органов и коже промежности. Поэтому в большинстве случаев кандидурия не сопровождается какими-либо симптомами и связана с восходящей колонизацией мочевых путей по дренажу (уретральным катетерам, цистостомическим дренажам и др.) или у женщин из контаминированной вульвовагинальной области [2–4, 6–8]. Кандидурия редко возникает в отсутствие предрасполагающих факторов или у здоровых мужчин. Так, у больных сахарным диабетом наблюдается высокая частота развития грибковых инфекций нижних мочевых путей [2, 4, 6]. В основном это связано со снижением фагоцитарной и фунгицидной способности нейтрофилов при дефиците инсулина [2, 6]. У женщин с сахарным диабетом кандидурия возникает чаще, чем у мужчин. Это вызвано тем, что женщины, страдающие сахарным диабетом, имеют более выраженную колонизацию влагалища и периуретральной области грибами Candida [2, 6, 8]. Кандидурия может развиваться у госпитализированных больных уже в течение первых двух недель стационарного лечения [2, 3, 5].
Кроме сахарного диабета к основным предрасполагающим факторам развития кандидурии относят [2–7]:
- постоянные мочевые катетеры
- инструментальные вмешательства
- анатомические и функциональные аномалии мочевыводящих путей
- применение антибиотиков, кортикостероидов, иммуносупрессоров или цитостатиков
- грибковую инфекцию другой локализации
- гемобластозы с нейтропенией
- пожилой возраст
По данным ряда исследований, возникновению кандидурии в большинстве случаев предшествует антибактериальная терапия [2, 4, 6, 7]. Несмотря на то что возникновение кандидурии возможно при использовании любого антибактериального препарата, терапия препаратами широкого спектра действия ассоциируется с наиболее высоким риском возникновения данного осложнения, особенно при длительном курсе лечения. Антибактериальная терапия подавляет эндогенную бактериальную флору в желудочно-кишечном тракте и приводит к усилению процесса грибковой колонизации эпителиальных поверхностей, особенно при наличии уретрального катетера. Именно поэтому грибы рода Candida – частая причина восходящей инфекции у катетеризированных больных и пациентов с обструкцией мочевыводящих путей [2, 5, 6].
У госпитализированных больных в 10 % случаев кандидурия является первым клиническим проявлением диссеминированного кандидоза и кандидемии [2, 4].
Большинство случаев кандидоза почек обусловлено гематогенной диссеминацией возбудителя в их паренхиму из других очагов инфекции, при этом диссеминированный кандидоз является крайне тяжелым заболеванием, летальность при котором составляет более 50 % [3, 9]. Таким образом, у больных с высоким риском развития кандидоза, в т. ч. с поражением почек, необходимо проводить полное клиническое обследование для выявления источника кандидурии [2–4, 6, 9]. Для дифференциальной диагностики кандидоза верхних и нижних мочевых путей Fong I.W. и соавт. (1995) провели исследование эффективности однократной инстилляции раствора амфотерицина В в мочевой пузырь с последующим культуральным исследованием мочи. Сохранение кандидурии в данном случае свидетельствовало о кандидозе верхних мочевых путей или почек. Несмотря на высокую чувствительность и специфичность этого метода, достоверное определение почечной кандидурии оказалось возможным только в 44 % случаев.
У больных с несколькими факторами риска развития кандидурии могут развиваться клинические симптомы ИМП. При этом кандидурия расценивается как проявление кандидоза мочевых путей [3]. Кандидоз нижних мочевых путей является наиболее частым вариантом грибковой ИМП. Иммуносупрессия и нейтропения являются одними из основных факторов риска развития кандидоза нижних мочевых путей [6, 9, 10]. Особую роль в защите организма от кандидозной инфекции играет система клеточного иммунитета, принимающая активное участие в ограничении распространения и уничтожении клеток Candida spp. Нарушение функции иммунной системы может способствовать развитию тяжелых форм кандидоза [10].
Инфицирование грибами рода Candida при кандидозе нижних мочевых путей чаще всего происходит восходящим путем у катетеризированных больных и пациентов с нарушением уродинамики, особенно при наличии сахарного диабета [2–4, 6].
Клинические проявления, вызванные инфекцией Candida, зависят от ее локализации. У больных с кандидозным уретритом симптомы заболевания не отличаются от таковых при бактериальной инфекции. Пациенты с кандидозным циститом могут иметь учащенное или затрудненное мочеиспускание, императивные позывы к мочеиспусканию, гематурию и пиурию. Цистоскопическая картина кандидозного цистита может соответствовать как очаговому, так и распространенному поражению в виде мягких, белесоватых, приподнятых над поверхностью участков на фоне воспалительно-измененной слизистой оболочки [2, 6]. Таким образом, в большинстве случаев при выявлении кандидурии необходима комплексная диагностика, направленная на исключение кандидоза мочевых путей [2, 3].
К основным методам диагностики кандидоза мочевыводящих путей относятся [3]:
- микроскопия и посев мочи
- компьютерная томография или ультразвуковое исследование почек (по показаниям)
- цистоскопия (по показаниям)
- определение вида возбудителя и его чувствительности к антимикотикам показано при рецидивирующем течении и/или резистентности к стандартной терапии антимикотиками
- микологическое обследование (повторные посевы крови и других биосубстратов) и серологическая диагностика (определение специфических антител, антигена в сыворотке крови) показаны при высоком риске развития острого диссеминированного кандидоза (наличие факторов риска, клинических признаков)
Лечение кандидурии и кандидоза нижних мочевых путей
Назначение противогрибковых препаратов при выявлении кандидурии показано не во всех случаях. Так, при бессимптомной кандидурии у катетеризированных больных нет необходимости в лечении антимикотиками. Проведение противогрибковой терапии обязательно у пациентов с бессимптомной кандидурией, входящих в группу риска развития диссеминированного кандидоза: после трансплантации почек и хирургических вмешательств на органах брюшной полости, у перенесших распространенные глубокие ожоги или тяжелые травмы, до и после урологических операций, при наличии сопутствующей нейтропении, у новорожденных с низкой массой тела [2–7, 9]. Кроме того, постоянная бессимптомная кандидурия у больных с нейтропенией в отсутствие лихорадки требует дальнейшего обследования и исключения клинически бессимптомного гематогенного почечного кандидоза [2–4, 6, 7, 9].
По данным исследования, проведенного Sobel J.D. и соавт. (2000), при лечении бессимптомной кандидурии у пациентов без факторов риска диссеминированного кандидоза терапия флуконазолом быстро приводила к положительному результату, однако при продолжающемся дренировании мочевых путей достаточно часто возникали рецидивы и наблюдалась селекция резистентных штаммов Candida spp. При этом отдаленные микробиологические результаты у леченых и нелеченых больных были сопоставимы. По результатам проведенных исследований, прекращение антибактериальной терапии и замена дренажа приводили к исчезновению бессимптомной кандидурии в 20 %, а при удалении катетера – в 40 % случаев [2, 3, 6, 7].
Известно, что С. albicans и большинство других представителей Candida обладают хорошей чувствительностью к флуконазолу. C. krusei зачастую резистентна к данному препарату, а в отношении C. glabrata может определяться дозозависимый эффект при его применении. C. glabrata и C. krusei также характеризуются сниженной чувствительностью к амфотерицину В (табл. 3) [2–4, 6–8].
Внутрипузырное введение раствора амфотерицина B долгое время было стандартом терапии при кандидурии. Однако результаты исследований Gubbins P.O. и соавт. (1999) показали, что внутрипузырное введение амфотерицина B и пероральная терапия флуконазолом в равной степени эффективны для купирования кандидурии. Стерилизация мочи при внутрипузырном введении амфотерицина B развивается быстрее, но эффект от системной терапии флуконазолом сохраняется дольше, кроме того, пероральная терапия более удобна и экономически приемлема. По данным Jacobs L.G. и соавт. (1996), у пожилых пациентов уровень смертности, связанной со всеми причинами, после проведенного курса лечения кандидурии был выше среди больных, получавших лечение в виде инстилляций в мочевой пузырь амфотерицина В, чем среди тех, кому проводили пероральную терапию флуконазолом (41 и 22 % соответственно). Таким образом, проведение местной терапии было связано с более низкими показателями выживаемости. Внутрипузырное введение раствора амфотерицина B (50–200 г/мл) показано лишь в редких случаях или в качестве диагностического, локализационного теста.
В случае диагностики кандидоза нижних мочевых путей в настоящее время рекомендуется применение таких препаратов, как флуконазол, амфотерицин B или флуцитозин [2, 4, 6–9]. Наиболее предпочтительным из них является флуконазол. Данный антимикотик в отличие от других представителей группы азолов растворим в воде и на 80 % выводится с мочой в неизмененном виде, создавая в ней эффективную концентрацию, а также обладает широким спектром действия и эффективен в отношении наиболее частых возбудителей кандидоза (C. albicans, C. parapsilosis, C. tropicalis и др.). Препарат характеризуется высокой биодоступностью при приеме внутрь (> 90 %) и длительным периодом полувыведения (около 30 часов). Применение флуконазола возможно у больных с нарушением функции почек, однако в таких случаях необходима соответствующая коррекция дозы препарата. Курс противогрибковой терапии при лечении кандидурии и кандидоза мочевых путей должен продолжаться 7–14 дней, при этом флуконазол назначается в дозе 3 мг/кг/сут (200 мг/сут) [2–9]. Следует отметить, что в настоящее время в практическое здравоохранение России внедрен и с успехом применяется генерический препарат флуконазола фирмы “Д-р Редди’с Лабораторис Лтд.” – Микофлюкан, отличающийся выгодным соотношением стоимости и эффективности при необходимом качестве.
В отсутствие эффекта от применения флуконазола при лечении кандидоза нижних мочевых путей оправданно использование амфотерицина В. Однако, несмотря на высокую активность данного препарата в отношении большинства представителей рода Candida, его концентрация в моче невысока. Кроме того, концентрация данного препарата в моче снижается при нарушении функции почек. Поэтому применение амфотерицина В показано только при тяжелых инфекциях, вызванных резистентными к флуконазолу возбудителями, например C. krusei, у больных без почечной недостаточности. Амфотерицин B в дозе от 0,3 до 1,0 мг/кг/сут применяют в течение 1–7 дней в виде внутривенных инфузий [2–6, 7, 9]. Липосомальные формы амфотерицина В используются при тяжелых инфекциях, обусловленных резистентными к флуконазолу возбудителями, и наличии противопоказаний к применению обычного амфотерицина В (почечная недостаточность, инфузионные реакции и др.) [2, 3, 6].
При кандидозе нижних мочевых путей также эффективно пероральное применение флуцитозина в дозе 25 мг/кг 4 раза в сутки, особенно если кандидоз вызван видами кандид, отличными от C. albicans. Однако его назначение может привести к формированию резистентности патогенных штаммов Candida. Кроме того, применение данного препарата противопоказано у больных со сниженной функцией почек [6, 7, 9].
Редкие грибковые инфекции мочевых путей
Обнаружение криптококков, аспергилл, а также возбудителей эндемичных микозов в моче происходит крайне редко. Наличие данных инфекций определяет неблагоприятный прогноз заболевания и сопровождается высокой летальностью.
Криптококковая и аспергиллезная инфекции мочевых путей могут возникать не только у пациентов с синдромом приобретенного иммунодефицита (СПИД), но и при других нарушениях иммунитета [11]. При этом возникают условия для гематогенной диссеминации возбудителя из первичных очагов поражения в другие органы и ткани, включая мочевые пути, почки и половые органы.
При системном криптококкозе криптококкурия может и быть ранним признаком менингита, и сопутствовать развернутой форме этого заболевания (30–40 %). Появление криптококков в моче может и не сопровождаться проявлениями системного поражения. Однако в этом случае необходимо проведение комплексного клинического обследования, направленного на поиск признаков системного и менингеального инфекционного процесса. Криптококкурия может протекать как в стертой форме, так и с более характерными клиническими симптомами пиелонефрита или простатита. Причем при криптококковом простатите симптомы заболевания отмечаются в основном при формировании абсцесса. Криптококковая ИМП неопределенной локализации или со стертой клинической картиной может быть проявлением диссеминированной формы заболевания. По данным аутопсии, в 26–57 % случаев диссеминированная криптококковая инфекция была связана с поражением почек [2].
Лечение симптоматической или бессимптомной криптококкурии требует системного подхода и применения противогрибковых препаратов в виде внутривенного амфотерицина В в дозе 0,7 мг/кг/сут или флуконазола в дозе 5–10 мг/кг/сут, при этом длительность терапии должна составлять 3–6 месяцев. Больным ВИЧ-инфекцией с поражением мочевых путей флуконазол назначают в дозе 200–400 мг/сут. При этом всем ВИЧ-инфицированным пациентам рекомендуется пожизненная антифунгальная терапия [2].
Для грибов Aspergillus spp. гематогенное распространение инфекционного процесса особенно характерно у больных сахарным диабетом и лейкозами, при этом возможно поражение паренхимы почек и почечной лоханки, а также уретры и мочевого пузыря [11]. Некроз почечных сосочков при аспергиллезном пиелонефрите, а также вовлечение в инфекционный процесс простаты могут привести к формированию “грибкового шара” – аспергиллемы. При этом показано хирургическое лечение, направленное на удаление абсцессов и аспергиллем, в сочетании с системной противогрибковой терапией [11]. Наиболее предпочтителен в данной ситуации амфотерицин В в дозе 1,0–1,5 мг/кг/сут, кроме того, могут использоваться липосомальные формы амфотерицина В в дозе 3–5 мг/кг/сут с повышением дозы до 6 мг/кг/сут. Длительность курса терапии окончательно не определена и зависит от времени исчезновения признаков инфекции Aspergillus spp. [8, 9, 11].
Заключение
Наиболее частыми возбудителями грибковых инфекций нижних мочевых путей являются грибы рода Candida. При выявлении кандидурии необходима комплексная диагностика, направленная на исключение кандидоза мочевых путей. При подтверждении кандидозной инфекции нижних мочевых путей наиболее эффективным и безопасным препаратом в лечении данной категории больных продолжает оставаться флуконазол. Однако наличие некоторых, резистентных к флуконазолу, видов Candida определяет необходимость усовершенствования режимов его рационального применения.
Патогенез
Как правило, К. развивается лишь при ослаблении защитных сил организма. Патогенетические факторы такого рода многообразны: гипофункция паращитовидной и щитовидной желез, нарушения углеводного обмена, обеднение плазмы калием при его нормальном содержании в эритроцитах, диспротеинемия, нарушение белковообразовательной функции печени, гипоадренализм, дисменорея, гиповитаминоз, мацерация и мелкие травмы кожи, хронические истощающие болезни.
Очень важное значение в патогенезе К. имеет дисбактериоз (см.), развивающийся вследствие применения антибиотиков, кортикостероидных гормонов, цитостатиков и иммунодепрессантов, при к-ром происходит увеличение грибковой микрофлоры и усиление ее патогенных свойств. Существенное значение имеет иммунное состояние организма и степень его специфической сенсибилизации, а также массивность заражения грибками.
На лабораторных животных разработаны модели очаговых и распространенных, острых и хрон, форм К. различной локализации. Обнаружение грибков в мелких беловатого цвета узелках, локализующихся в легких, почках и селезенке погибших от К. или убитых на 5-е сут. мышей (кроликов на 10-е сут.), используется для определения степени патогенности изучаемых культур. Выраженными иммуногенными свойствами обладают экстракты, полученные из клеток свежевыделенных грибков, которые были наиболее патогенными для животных. Полисахаридные препараты, полученные обработкой дрожжевых клеток пепсином, бетанафтольные и этанольные оказались наиболее пригодными для серол, диагностики К., реакции иммунодиффузии в геле, реакции связывания комплемента, непрямой гемагглютинации и реакции агглютинации частиц латекса. В процессе инфекции и иммунизации живыми и убитыми вакцинами образуются агглютинины, преципитины, антитела, связывающие комплемент. Усиливаются также процессы фагоцитоза, возникает аллергическая перестройка организма.
Факторы риска
Факторы, способствующие заражению:
- бесконтрольное употребление антибиотиков (в этом случае особенно часто требуется лечение кандидоза кишечника), ослабленная иммунная система;
- несоблюдение правил личной гигиены;
- воспалительные и инфекционные процессы (особенно вызванные бактериальной инфекцией);
- аллергическая реакция, ношение контактных линз (повышается риск возникновения глазного кандидоза);
- сильные стрессы, психологическое и физическое переутомление;
- резкое изменение климата;
- неправильное питание, сахарный диабет и различные заболевания эндокринной системы;
- долгое пребывание конечностей в воде (из-за этого может появиться грибок на ногтях).
Эти факторы могут стать пусковым механизмом к развитию молочницы. И прежде чем думать, как вылечить кандидоз, сначала требуется устранить влияние таких негативных факторов.
Классификация
В связи с большим разнообразием проявлений К. предложено много классификаций. Однако по клин, проявлениям К. можно подразделить на четыре основные группы.
A. Поверхностный Кандидоз:
1. Кандидоз слизистых оболочек: а) дрожжевой стоматит (молочница); б) дрожжевой глоссит; в) кандидозная ангина; г) кандидозный вульвовагинит; д) кандидозный баланит и баланопостит.
2. Кандидоз кожи: а) кандидозная заеда; б) кандидозный хейлит; в) Кандидоз крупных складок кожи (Кандидоз интертригинозный, микоз интертригинозный дрожжевой); г) межпальцевая кандидозная эрозия кистей; д) Кандидоз мелких складок кожи; е) другие проявления кандидоза гладкой кожи. 3. Кандидоз ногтевых валиков и ногтей.
Б. Хронический генерализованный (гранулематозный) Кандидоз.
B. Висцеральный Кандидоз.
1. Кандидоз дыхательных путей. 2. Кандидоз органов пищеварительного тракта. 3. Кандидоз мочевыделительной системы.
Г. Вторичные (аллергические) формы кандидоза.
Осложнения
Лекарства от кандидоза необходимо начать принимать как можно раньше, иначе заболевание может стать запущенным, перейти в хроническую форму. Оно опасно многочисленными осложнениями.
К примеру, из-за урогенитального и вагинального кандидоза развиваются заболевания почек и мочевыводящих каналов, репродуктивных органов. Возможно даже бесплодие, эрозия шейки матки у женщин, уретрит и простатит у мужчин. Если такое заболевание появляется при беременности, то возможен выкидыш.
При ушном кандидозе может развиться сепсис, ухудшиться слух. При глазном резко падает зрение. При кандидозе пищеварительных органов есть вероятность развития анемии, перитонита.
Клиническая симптоматика
Кандидоз слизистых оболочек
Дрожжевой стоматит
(см.), или так наз. молочница, встречается преимущественно у ослабленных грудных и маленьких детей или у лиц пожилого возраста на фоне хрон, заболеваний. Вначале на неизмененной слизистой оболочке щек, твердом и мягком небе, языке и деснах образуются точечные налеты белого цвета, которые, сливаясь, образуют белые пленки, напоминающие свернувшееся молоко. Если снять пленки, то под ними обнаруживается кровоточащая слизистая оболочка. При молочнице у ребенка может возникнуть К. сосков у кормящей женщины: кожа краснеет, появляются пузырьки и трещины на соске, резкая болезненность при кормлении.
Дрожжевой глоссит
(см.) — помимо молочницы, на некоторых участках спинки языка можно наблюдать атрофию нитевидных сосочков; у некоторых больных значительно выражены глубокие борозды языка (цветн. рис. 1), в которых видны белесоватого цвета налеты; весь язык несколько увеличивается за счет отечности. К. слизистых оболочек нетяжелое заболевание, однако он является симптомом, указывающим на общее ослабление организма; дрожжевой глоссит часто наблюдается у пожилых людей, носящих зубные протезы.
Кандидозная ангина
(см.) обычно протекает хронически при нормальной температуре тела и отсутствии болезненности при глотании. На миндалинах образуются беловатые пробки, но могут быть и налеты в виде пленок белого цвета. Регионарные лимф, узлы в процесс не вовлекаются.
Кандидозный вульвовагинит
(см.) обнаруживается появлением выделений беловатого цвета, носящих крошковидный характер. На слизистой оболочке влагалища, к-рая обычно гиперемирована, обнаруживаются беловатые или серого цвета налеты, поверхностные эрозии. Больные отмечают зуд, жжение в области наружных половых органов. Нередко К. сочетается с трихомонадных кольпитом.
Кандидозный баланит и баланопостит
(см. Баланит, баланопостит) — на головке полового члена, на внутреннем листке крайней плоти и реже на наружном листке образуются налеты белого цвета, под к-рыми обнаруживаются поверхностные эрозии; высыпания сопровождаются жжением, болезненностью.
Кандидоз кожи
Кандидозная заеда
может возникать как самостоятельное заболевание или быть проявлением, напр., молочницы. Дрожжевая инфекция отличается преобладанием мацерации и отслоением верхних участков рогового слоя в виде бордюра вокруг трещин в углах рта и значительной инфильтрацией в их основании (см. Заеда).
Рис. 1. Кандидозный хейлит (сероватые чешуйки на отечной красной кайме губ) и глоссит (белесоватый налет, глубокие борозды на языке).
Кандидозный хейлит
(см.) характеризуется покраснением красной каймы губ, сухостью, чувством стягивания и жжения. Сероватого цвета чешуйки как бы наклеены на красную кайму губ, а их свободный край слегка приподнимается (цветн. рис. 1); для диагностики кандидозного хейлита необходимо повторное обнаружение элементов грибка.
Рис. 2. Кандидоз крупных складок кожи — поражение складок ануса и межъягодичной складки с характерным бордюром из мацерированного эпидермиса.
Интертригинозный К.
(крупных складок) встречается довольно часто. Могут поражаться подмышечные ямки, складки кожи под молочными железами, особенно у тучных женщин, межъягодичная и пахово-бедренные складки (цветн. рис. 2). При такой локализации образуются крупные очаги с четкими границами, часто с эрозиями и мокнутием. Периферия очагов окружена бордюром из белесоватого мацерированного эпидермиса. Вокруг основного очага, особенно под молочными железами, часто обнаруживаются мелкие очажки такого же характера (так наз. дочерние элементы).
Межпальцевая кандидозная эрозия
кистей встречается очень часто, иногда как проявление профзаболевания (профессиональный К.). Обычно процесс развивается в третьей межпальцевой складке, реже в других. Роговой слой в складке набухший, мацерирован, имеет перламутровый оттенок. В центре очага обнаруживается эрозированная поверхность красного цвета, влажная и блестящая вследствие умеренно выраженного мокнутия. Дальше боковых поверхностей основных фаланг процесс не распространяется. Эрозии протекают довольно упорно и без ликвидации патогенетических факторов склонны к рецидивам. Больные отмечают зуд и жжение.
Кандидоз мелких складок кожи
(за ушными раковинами, в области пупка, межпальцевых складок стоп) встречается нередко. Процесс характеризуется теми же клин, признаками, что и при локализации в крупных складках, и может быть или первичным проявлением К. или развиваться наряду с признаками другого заболевания.
Другие проявления кандидоза гладкой кожи могут обнаруживаться в виде эритематосквамозных, везикулобуллезных, скарлатиноподобных и псориазиформных высыпаний. Редко наблюдается также кандидозная эритродермия.
Кандидоз ногтевых валиков и ногтей
(онихия и паронихия) обычно наблюдается только на руках, как профзаболевание у рабочих фруктоперерабатывающих предприятий.
Рис. 3. Кандидозная онихия (утолщение и помутнение ногтевых пластин) и паронихия (воспаленные ногтевые валики, эпонихий отсутствует).
Процесс начинается чаще с ногтевого валика, который становится гиперемированным, «подушкообразным», исчезает надкожица, при надавливании выделяется небольшая капля гноя; острая стадия постепенно переходит в подострую и хроническую. Позже в процесс вовлекается ногтевая пластинка, к-рая постепенно становится бугристой с поперечными полосами и вдавлениями или истончается, иногда легко отслаивается. Цвет пораженных ногтевых пластинок коричневатый, реже с зеленоватым оттенком. Дрожжевые паронихии и онихии (цветн. рис. 3) могут быть единственным проявлением К. или сочетаться с другими формами поверхностного или даже висцерального К.
Висцеральный Кандидоз
Рис. 4. Хронический генерализованный (гранулематозный) Кандидоз — на коже головы и туловища ребенка шелушащиеся инфильтрированные пятна и бугорки с роговыми отложениями.
Хронический генерализованный (гранулематозный) Кандидоз
— самостоятельная клин, разновидность К. Как правило, заболевание начинается в раннем детстве с молочницы слизистой оболочки полости рта. Затем постепенно в процесс вовлекаются ногтевые валики и ногтевые пластинки кистей и стоп, волосистая кожа головы, кожа лица, туловища и конечностей. Часто наблюдающийся дрожжевой хейлит, особенно поражение нижней губы, приводит к развитию макрохейлии. Характерно появление в дальнейшем на коже волосистой части головы, лица, туловища и конечностей гиперемированных и шелушащихся пятен с инфильтрацией в основании, папул, бугорков и роговых отложений (цветн. рис. 4). У многих больных отмечаются рецидивирующая пневмония: (см. Пневмомикозы) и эпилептиформные припадки; возможно поражение печени и почек. Течение заболевания хроническое с обострениями. Большинство больных истощены, дети отстают в физ. развитии.
Наблюдаются кандидозные панофталъмит, ирит, эндокардит и др.
Кандидоз дыхательных путей может быть первичным или вторичным. Поражение глотки и гортани сопровождается приступами сухого кашля, изменением тембра голоса, ларингостенозом и выделением мокроты. Кандидозный бронхит проявляется упорным кашлем, слизисто-гнойной мокротой, крупнопузырчатыми хрипами. Первичная дрожжевая пневмония чаще возникает при лечении какого-либо другого заболевания антибиотиками, а вторичная может возникнуть у больных туберкулезом и протекать как осложнение пневмонии другой этиологии. Иногда вследствие образования каверн микотическая пневмония напоминает туберкулезные поражения легких, что нужно всегда учитывать при проведении дифференциального диагноза (см. Пневмомикозы). Иногда она напоминает саркоидоз легких.
Кандидоз органов пищеварительного тракта проявляется различной симптоматикой: понижением аппетита, затруднением при глотании, рвотой с выделением творожистых пленок, жидким калом с примесью слизи и др. При прогрессировании К. кишечника происходит обезвоживание организма, выражены явления интоксикации, адинамии, может наблюдаться лихорадочное состояние.
Кандидоз мочевыделительной системы сопровождается появлением в моче белка, крови и цилиндров, обилием элементов грибка; нарушается фильтрационная способность почек.
Вторичные формы кандидоза
Вторичные формы кандидоза (левуриды, или микиды) возникают при наличии первичного очага во внутренних органах, на коже или слизистых оболочках, сенсибилизирующего организм. Клинически левуриды проявляются в виде эритематосквамозных, везикулезных, парапсориазиформных или других элементов. Вторичные аллергические высыпания обычно симметричны, могут сопровождаться головной болью, недомоганием, нарушением сердечной деятельности, изменением формулы периферической крови. В возникновении левуридов существенное значение имеют нарушения лечебного режима, нерациональная терапия, травмирование очагов К. или раздражение хим. веществами.
Осложнения различны, но наиболее тяжелые — септикопиемия и септицемия (см. Сепсис).
Диагностика
Диагноз К. видимых слизистых оболочек, кожи, ногтевых валиков и ногтевых пластинок ставится на основании клин, проявлений и нахождения грибков при исследовании материала с поверхности очагов. При висцеральном К. необходимы дополнительные исследования, а также заражение лабораторных животных.
Лабораторные исследования. Материалом для исследования служат кожные и ногтевые чешуйки, отделяемое язв, гной, цереброспинальная жидкость, кровь, моча, желчь, испражнения, кусочки биопсированной ткани и трупный материал. Патол, материал микроскопируют в 10% р-ре едкой щелочи, или в р-ре Люголя двойной крепости, или же в смеси спирта и глицерина (2 ч. спирта, 4 ч. глицерина, 4 ч. воды).
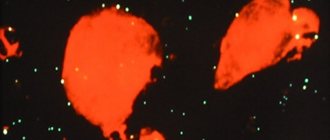
Рис. 7. Кандида в срезах ткани почки при исследовании методом люминесценции (стрелками указаны псевдомицелии). Реактив Шиффа-риванол SO2. Рис. 8. Прорастание нитей псевдомицелия (указано стрелками) из дрожжеподобных клеток кандида. Окраска PAS-методом.
Кандида могут быть обнаружены при гистол. исследовании — окраске срезов очагов поражения по Граму—Вейгерту в различных модификациях (см. Вейгерта методы окраски, Грама метод). Лучше всего они выявляются при окраске на нейтральные мукополисахариды по Хочкиссу-Мак-Манусу или по Шабадашу (см. Мак-Мануса метод, Шабадаша способы): наблюдается равномерное окрашивание дрожжеподобных клеток и псевдомицелия грибка, хорошо определяются фагоцитированные элементы грибков, а также отмирающие частицы грибка. В самые ранние сроки паразитирования применяют прямой метод люминесценции (флюоресцирующих антител), при помощи которой обнаруживаются кандида (рис. 7). По мере развития воспалительного процесса интенсивность свечения грибков ослабевает, что связано с синтезом антител против антигенов грибка. В срезах тканей грибки обнаруживаются в виде круглых или овальных дрожжеподобных клеток, иногда почкующихся, грушевидной формы. Нередко видно боковое почкование в местах сочленения клеток (мутовки). В результате филаментации (образования нитей) наблюдаются тонкие, короткие, изогнутые и длинные нити псевдомицелия, иногда с утолщениями на концах до 7 мкм толщиной (рис. 8).
Культуральная диагностика достигается посевом патол, материала на среды Сабуро и сусло со стрептомицином, пенициллином, левомицетином для подавления роста сопутствующих микробов. Для выявления псевдомицелия и образования хламидоспор наиболее подходящими являются штриховые 4—5-дневные культуры на скошенных морковнокартофельных, кукурузных или рисовых агаровых средах. Рост большого числа дрожжевых колоний (свыше тысячи на грамм исследуемого материала в посевах на плотные среды) говорит о том, что данный организм может быть этиол, агентом заболевания; однако необходимы повторные посевы того же исследуемого материала.
Серол, диагностика К. достигается посредством реакции агглютинации (см.) и реакции связывания комплемента (см.). Достоверной считается резко положительная реакция агглютинации в разведении сыворотки не ниже 1 : 200, причем реакция дает более четкие результаты с аутоантигеном — культурой, полученной от больного. Реакция связывания комплемента более специфична; наиболее четкие результаты получаются при генерализованной и висцеральных формах.
Специфическая иммунофлюоресценция (см.) оказалась полезной и для определения серотипов, идентификации кандида.
Рис. 5. Резко положительная кожная реакция на кандидозный антиген на коже плеча.
Наиболее важным для диагностики К. является нарастание титров антител в процессе болезни; увеличение количества дрожжеподобных грибков при повторных исследованиях патол, материала. Положительные аллергические кожные реакции (цветн. рис. 5) имеют значение в сочетании с другими данными.
Необходимо проводить дифференциальную диагностику между кандида, аспергиллами (см. Аспергиллез) и нокардиа (см. Нокардиоз).
Лечение
Терапия проводится с обязательным учетом патогенетических факторов. Так, напр., нормализация углеводного обмена или функций щитовидной железы, улучшение общего состояния организма могут приводить к ликвидации клин, проявлений К. Средства этиол, воздействия ускоряют излечение. Важное значение имеют общеукрепляющие средства и правильное питание больных: пища должна быть богатой белками, витаминами, но количество углеводов следует ограничивать. Показано назначение повторных курсов нистатина, леворина или их солей (оба антибиотика наиболее эффективны при К. пищеварительного тракта). Нистатин назначают внутрь взрослым по 6 000 000 — 8 000 000 ЕД в сутки (между курсами делают перерывы). Амфотерицин В показан при тяжело протекающей форме висцерального К. и генерализованного хрон. К.; его назначают внутривенно в 5% р-ре глюкозы в виде капельных вливаний из расчета для взрослых 250 ЕД на 1 кг веса тела больного с общей курсовой дозой 1 500 000 — 2 000 000 ЕД. Иммунотерапия больных К. применяется довольно широко; назначают поливалентную вакцину (или аутовакцину). Используют также препараты из грибка С. albicans, содержащие комплекс белков, полисахаридов и липидов.
Средства наружной терапии разнообразны. С успехом применяются 1—2% спиртовые или водные р-ры анилиновых красителей, жидкость Кастеллани, бенуцид, микосептин, цинкундан и другие фунгицидные жидкости. Из мазей применяются амфотерициновая, левориновая и нистатиновая, 10% серная и 3% салициловая и др. При К. слизистой оболочки полости рта рекомендуются смазывания (2—3 раза в день) водными р-рами анилиновых красителей, 10—20% р-ром буры в глицерине, полоскания 1—2% водным р-ром танина или 1% водным р-ром йодинола, а также таблетки с декамином в виде карамели.
Для лечения детей применяют 1 — 2% р-ры (водные) анилиновых красителей, 5—10% р-ры буры в глицерине — смазывание очагов 3—4 раза в день; полоскание полости рта 5—10% р-ром танина, карамель с декамином.
При вульвовагините применяют тампоны с 20% р-ром буры в глицерине, вспенивающиеся таблетки леворина, смазывание 1—2% водным р-ром анилинового красителя.
Профилактика
На производстве по переработке фруктов и овощей, соков и сиропов необходимо внедрять механизацию и автоматизацию, исключающую применение ручной обработки. При инфекционных и других болезнях длительное применение антибактериальных антибиотиков нужно сочетать с нистатином (до 400 000— 600 000 ЕД в сутки) и комплексом витаминов, особенно группы В. В банях и душевых рекомендуется пользоваться резиновыми тапочками. Особенно важна профилактика в отношении новорожденных и грудных детей; в родильных домах и яслях к работе с детьми нельзя допускать людей, у которых имеются признаки К. В домашних условиях больные К. должны избегать общения с детьми; посуду, белье и полотенца необходимо дезинфицировать.
Библиография:
Ариевич А. М. и Степанищева 3. Г. Кандидамикозы как осложнение антибиотикотерапии, М., 1965, библиогр.; Блинов Н. П. Патогенные дрожжеподобные организмы. М., 1964, библиогр.; Кашкин П. Н, и Шеклаков Н. Д. Руководство по медицинской микологии, М., 1978; Мороз Е. Я. Кандидозы у детей, Л., 1971, библиогр.; Хмельницкий O.K. Гистологическая диагностика поверхностных и глубоких микозов, Л., 1973, библиогр.; Цинзерлинг А. В. Кандидоз легких, Л., 1964, библиогр.; Шеклаков Н. Д. и Милич М. В. Грибковые заболевания человека, М., 1970; Bader G. Die viszeralen Mykosen, Jena, 1965; Baker R. D. The pathologic anatomy of mycoses, B.—N.Y., 1971; Сonant N. F. a. o. Manual of clinical mycology, Philadelphia, 1971; Emmons C. W., Binford C. H. a. Utz J. P. Medical mycology, Philadelphia, 1970, bibliogr.; Fungous diseases and their treatment, ed. by R. W. Ridell a. G. T. Stewart, p. 25, L., 1958, bibliogr.; Winner H. I. a. Hurley R. Candida albicans, L., 1964.
A. H. Аравийский, П. H. Кашкин, Н.Ц.Шеклаков; О. К. Хмельницкий (пат. ан.).