ВМД – одна из распространенных причин необратимой потери зрения среди людей в возрастной группе за 50 лет. Так как люди этой возрастной группы составляют большую часть населения, потеря зрения, из-за дегенерации макулы представляет собой проблему для офтальмологов.
По информации ВОЗ, на долю населения старшего возраста в экономически развитых государствах приходится примерно 20 процентов, и к 2050 году эти цифры ожидаемо возрастут до 33 процентов. При увеличении продолжительности жизни, неуклонном росте атеросклероза и сопутствующих патологий, проблема ВМД представляется наиболее актуальной.
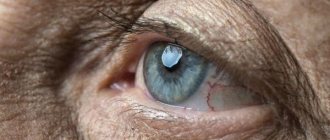
Причина снижения зрения при ВМД — дистрофия макулы, зоны сетчатки глаза, которая ответственна за остроту и резкость центрального зрения, периферическое зрение при ней не страдает. Центральное зрение необходимо человеку для чтения, работы и вождения автомобиля, поэтому социальная значимость этого заболевания объясняется утратой общей работоспособности не старых еще людей. При этом, степень тяжести процесса, сопровождающего потерю центрального зрения тесно связана с формой макулодистрофии.
Формы ВМД
Интенсивные процессы обмена в сетчатке глаза приводит к образованию активных форм кислорода, в том числе и свободных радикалов, которые способствуют развитию дегенеративных явлений в тканях, в случае недостаточной работы антиокислительной системы (АОС). Это приводит к образованию в макулярной и парамакулярной областях сетчатки нерасщепляемых полимерных структур – друз, основой которых является липофусцин.
При отложении друз, в прилегающих слоях сетчатки происходит атрофия, а также отмечается рост новообразованных патологических сосудов в ее пигментном эпителии. Затем — процессы рубцевания, которые сопровождаются потерей фоторецепторов сетчатки.
В офтальмологии принято различать две формы течения ВМД – сухую (неэкссудативную, атрофическую) и влажную (экссудативную, неоваскулярную).
Сухая форма ВМД распространена намного шире, чем влажная и обнаруживается в 85% случаев заболеванич. При ней, в макулярной области выявляются желтоватые пятна — друзы. Происходящая постепенно потеря центрального зрения существенно ограничивает возможности пациентов при распознавании мелких деталей, однако, такая форма заболевания не столь тяжела, как влажная. Сухая форма ВМД в течение несколько лет может постепенно прогрессировать до стадии поздней географической атрофии (ГА), с медленной деградацией клеток сетчатки и привести к потере зрения.
Радикального лечения сухой формы ВМД нет, хотя некоторые лекарственные средства уже проходят стадию клинических испытаний. Проведенные научные исследования доказывают, что определенные питательные элементы, например, витамины А, С и Е, могут если не предотвратить, то существенно замедлить прогрессирование заболевания. Регулярный прием некоторых пищевых добавок — витаминов для глаз, снижает риск развития ВМД почти на 25%. А также защита глаз от УФ-лучей с помощью солнцезащитных очков, поможет снизить риск развития ВМД или замедлить ее прогрессирование при сухой форме заболевания.
Влажная форма ВМД диагностируется примерно в 15% случаев возрастной макулодистрофии. Болезнь быстро развивается, приводя к значимой потере центрального зрения. При влажной форме макулодистрофии происходит стремительная неоваскуляризация с ростом новых сосудов крови. Данные сосуды неполноценны и имеют хрупкие стенки, пропускающие клетки крови и лимфу, которые вытекая, скапливаются под сетчаткой. Такое состояние вызывает повреждение фоторецепторов сетчатки, которые гибнут, образуя слепые пятна (скотомы) в центральном зрении.
Процесс роста новообразованных сосудов при влажной форму ВМД получил название хориоидальной неоваскуляризации (ХНВ). При том аномальный рост сосудов — ошибка организма, в попытке создать новую сеть сосудов крови, для обеспечения питательными веществами и кислородом сетчатки глаза. Вместо этого, на месте разорвавшихся сосудов образуются рубцы, приводящие к потере центрального зрения.
Типы возрастной макулярной дегенерации
Различают «сухую» и «влажную» форму данного заболевания, которые зависят от стадии заболевания.
«Сухая» ВМД, или неэкссудативная, составляет около 90% случаев, характеризуется медленным прогрессированием. «Влажная», или экссудативная форма, встречается в 10% случаев, сопровождается развитием хориоидальной неоваскуляризации и стремительной потерей зрения.
В развитии ВМД определяющее значение имеет ишемический фактор (трофические нарушения). Заболевание может развиваться в двух вариантах:
- Первый вариант характеризуется друзообразованием. Друзы определяются в обоих глазах симметрично как желтоватые утолщения, расположенные под пигментным эпителием сетчатки. Их размеры, форма и количество, а также степень проминенции и сочетание с другими изменениями пигментного эпителия варьируют. При значительных размерах и увеличении количества друз развивается хориоидальная неоваскуляризация. Характерна активная продукция эндотелиального фактора роста сосудов, являющегося мощным стимулятором ангиогенеза. Новообразованные сосуды могут распространяться под пигментный эпителий, вызывая отслойку сетчатки. Далее происходит перфорация пигментного эпителия и отслойка нейроэпителия. Формируется хориоидальная неоваскулярная мембрана, далее – фиброзный рубец.
- Второй вариант характеризуется обширной географической атрофией макулярного пигментного эпителия, при этом хориоидальная неоваскуляризация развивается только на поздних стадиях.
Причины развития ВМД
Причины возникновения заболевания до сих пор остаются невыясненными. Но ученые предполагают, что к ее развитию могут приводить такие факторы:
- Возраст – это главная причина. Заболеваемость стремительно возрастает с возрастом. Признаки ВМД встречается у 2% людей среднего возраста, у 20% пожилых в возрасте 65-75 лет, и у каждого третьего, после 75 — 80 лет.
- Генная предрасположенность к развитию заболевания, но существуют факторы, способствующие либо возникновению болезни, либо предупреждению её.
- Раса — чаще распространение макулодистрофии наблюдается европеоидной расы.
- Наследственность (семейная предрасположенность) – один из факторов риска почти у 20% больных возрастной дегенерацией макулы. Риск ВМД возрастает трехкратно, когда заболевание встречается у близких родственников.
- Сердечно-сосудистые заболевания – один из главных рисков развития ВМД. При атеросклерозе риск заболевания возрастает в три раза, а при гипертонической болезни – в семь раз.
- Курение сигарет – это единственный фактор риска, подтвержденный во всех исследованиях. Отказ от этой привычки снижает риск развития заболевания.
- Воздействие УФ-лучей на сетчатку глаза.
- Неправильное питание — риск ВМД значительно выше у людей, употребляющих много насыщенных жиров и имеющих повышенную массу тела.
- Светлая радужка. Люди со светлой радужкой (голубые, серые, зеленые глаза), болеют ВМД чаще.
- Катаракта, особенно ядерная. Оперативное удаление катаракты часто способствует прогрессированию заболевания у людей с имеющимися уже изменениями в макуле.
Как лечить макулодистрофию сетчатки глаза — Вижу супер
Как лечить макулодистрофию сетчатки глаза, задумываются многие люди, особенно в пожилом возрасте. Именно после 50 лет эта патология обнаруживается у большинства пациентов. Однако она может беспокоить и молодых людей, и даже детей. У них, как правило, развивается макулодистрофия Штаргардта.
Что такое макулодистрофия
Макула – это слой в центре сетчатой оболочки, чувствительный к свету. Она обеспечивает отличное видение предметов, которые находятся прямо перед человеком. Но если она повреждается, пациент теряет способность делать элементарные вещи: передвигаться в пространстве, читать, смотреть кино.
У некоторых больных одновременно с этим развивается дальтонизм. Именно так и происходит при макулодистрофии. Чувствительные клетки изменяются и больше не могут воспринимать картинку. Человек видит в центре поля зрения размытое темное пятно. Без сбоев работает только периферическое зрение.
Со временем наступает полная слепота.
Макулодистрофия Штаргардта
Это заболевание встречается у подростков и детей. Оно передается исключительно по наследству, и других причин не имеет. При этом у детей, родители которых страдают от макулодистрофии, шансы заболеть невелики. На 10 000 здоровых малышей и школьников приходится один заболевший.
Макулодистрофия сухая – что это такое
90% диагнозов макулодистрофии приходится именно на эту форму заболевания. Она представляет собой начальную стадию, во время которой еще не успели обрадоваться лишние сосуды. Для сухой макулодистрофии характерно истончение сетчатки и наличие в ней желтого пигмента.
https://www.youtube.com/watch?v=nJbs89TFFYQ
Сухая макулодистрофия протекает в три этапа:
- Ранний. Проходит бессимптомно, возможно наличие небольших друз;
- Промежуточный. Наблюдается слияние друз в одно большое пятно или несколько небольших. Перед глазами начинают появляться пятна;
- Выраженный. Пятна перед глазами становятся больше и темнее, что говорит об отмирании светочувствительных клеток.
Если сухую макулодистрофию не лечить, она перетекает во влажную. На этой стадии разрастаются аномальные сосуды, зрение существенно ухудшается. Понимать, о чем говорит диагноз «макулодистрофия сухая», что это такое, и каковы ее причины, должен каждый. Если устранить факторы риска, можно отсрочить и даже предотвратить раннее развитие этого заболевания.
Причины развития макулодистрофии
Среди факторов риска врачи чаще всего выделяют сразу несколько.
- Неправильное питание. Если организм не получает необходимых микроэлементов и витаминов, любые заболевания прогрессируют быстрее.
- Солнечный свет. Ультрафиолет повреждает сетчатку.
- Частое перенапряжение глаз. Усугубляет риск работа за компьютером, регулярные длительные просмотры телепередач, чтение в плохо освещенном помещении.
- Курение. Никотин вызывает патологии сосудов, которые питают в том числе и сетчатку.
- Патологии кровеносной системы. Здесь также риск кроется в недостаточном поступлении крови и питательных веществ к сетчатой оболочке.
- Запущенные болезни сетчатки глаза. Макулодистрофия развивается при отсутствии своевременного лечения других офтальмологических патологий
Как лечить макулодистрофию сетчатки глаза
Современная медицина не располагает способом стопроцентного устранения этого заболевания. Лечение направлено по большей части на улучшение качества жизни пациента и остановку развития патологии. По показаниям назначаются операции или медикаментозная терапия. Иногда эти методы сочетают друг с другом. Выбор способа лечения зависит от стадии развития макулодистрофии.
Возрастная макулодистрофия сетчатки глаза – лечение и прогноз
При этом диагнозе болезнь прогрессирует медленно и безболезненно, но практически не поддается терапии. Однако это не означает, что лечение в данном случае бесполезно – оно способно существенно замедлить потерю зрения и дать человеку возможность дольше сохранять самостоятельность.
Макулодистрофия, сухая форма, лечение и питание
Если у пациента наблюдается ожирение, необходимо срочно нормализовать массу тела за счет снижения калорийности ежедневного рациона. Необходимо уменьшить количество жиров, особенно животных, холестерина, быстрых углеводов.
В меню больного должны присутствовать:
- рыба с высоким содержанием омега-3, например, лосось;
- свежие овощи и фрукты, богатые витаминами;
- зелень, содержащая лютеин.
В тщательном контроле нуждается уровень сахара в крови. Причиной тому высокий риск значительного ухудшения состояния в случае развития диабета.
Поэтому сладости лучше ограничить, а по возможности заменять их медом. Лимонад и натуральные соки тоже лучше не употреблять, отдав предпочтение зеленому чаю.
Здоровое питание необходимо и для контроля АД. Глаза одними из первых страдают при гипертонии.
В качестве осложнений возможны кровотечение и отслойка сетчатки.
Образ жизни во время лечения макулодистрофии
Принимая решение о том, как лечить макулодистрофию сетчатки глаза, врачи рекомендуют всем пациентам активный образ жизни. Интенсивные нагрузки недопустимы, но физкультура и прогулки на свежем воздухе все же необходимы. Это помогает укрепить сосудистую систему и наладить питание органов, в том числе и глаз, кислородом.
Достаточно зарядки по утрам и прогулки в течение часа каждый день. Гулять на улице утром и днем необходимо в хороших солнцезащитных очках. Это актуально не только для лета, но и для холодного времени года. Нельзя допускать негативного влияния ультрафиолета на зрительные органы. По той же причине строго запрещено посещение солярия.
В обязательном порядке необходим отказ от вредных привычек.
Специфическое лечение макулодистрофии глаза
Выбирают метод лечения, исходя из стадии патологии и ее разновидности. На ранней стадии лечение назначается редко ввиду того, что диагностика в этом время затруднена. Но даже при диагностировании на начальной стадии разработать концепцию лечения сложно, а иногда и невозможно.
Макулодистрофия, сухая форма – лечение
Главной рекомендацией пациентам с начальной макулодистрофией является устранение факторов риска. Медикаментозная терапия в этом случае заключается в назначении витаминов E, A, B, антиоксидантов.
Всем людям с диагнозом макулодистрофия начальной стадии рекомендуют посещать офтальмолога не реже одного раза в шесть месяцев для мониторинга состояния.
В особенности это актуально для пациентов старше пятидесяти лет.
Если у вас возрастная макулодистрофия сетчатки глаза, лечение и наблюдение должно быть систематическим. При переходной и тяжелой стадии, как и при диагнозе «макулодистрофия, сухая форма», лечение тоже очень редко дает положительный результат.
Чаще всего таким пациентам назначается лазерная коррекция. Разросшиеся друзы удаляются, в результате чего зрение немного улучшается.
Несмотря на это, восстановить его полностью невозможно, так как фоторецепторные клетки не восстанавливаются ни при каких обстоятельствах.
Макулодистрофия, влажная форма — лечение
Терапия ведется аналогично, хотя ее эффективность немного выше. Однако и при этом типе заболевания можно только замедлить процесс, но не остановить. При правильном выполнении рекомендаций врача пациент может никогда не потерять зрение полностью.
Инъекции анальгетиков
Один из самых современных методов лечения данного заболевания – биологическая терапия. В глазное яблоко вводят вещества, блокирующие появление новых кровеносных русел.
Их действие на ткани позволяет затормозить деградацию и продлить относительно нормальное функционирование глаз на много лет.
У пациентов, у которых диагностирована макулодистрофия, в особенности влажная форма, лечение занимает несколько недель.
Фотодинамическая терапия
В курс лечения входят внутривенные инъекции вертепорфина с последующим воздействием лазерного луча на пораженные сосуды. Препарат начинает активно воздействовать на ткани, разрушая новые сосудистые русла.
Лазерная коагуляция
Процедура проводится с предварительным введением местных анестетиков. Врач направляет лазер на аномальные сосуды, которые под воздействием высоких температур запаиваются и выпариваются.
Частота излучения позволяет не затрагивать здоровые ткани даже если луч лазера на них попадает. Однако, это случается редко, так как луч очень тонок, что позволяет добиться практически стопроцентной точности.
Использовать лазер можно только для устранения недавно выросших сосудов, расположенных на ограниченном участке.
Адаптивные устройства при лечении макулодистрофии
Паллиативные способы коррекции зрения дают определенный эффект, когда слепота еще не наступила, но зрение уже серьезно ухудшилось. Поскольку макулодистрофия не ухудшает периферическое зрение, пациенты могут использовать его более результативно, чем здоровые люди.
Для адаптации пациентов к заболеванию применяются:
- очки со специальными линзами;
- особые приборы для чтения текста и рассматривания с экрана;
- ое функции в компьютерах (возможность прослушивания напечатанного текста).
Лечение макулодистрофии сетчатки глаза народными средствами
При гипертонии рекомендуются травы, оказывающие гипотензивное действие: валериана, пустырник, календула. Одновременно они смягчат стрессовое состояние. При склонности к сахарному диабету рекомендуют употреблять:
- витаминсодержащие продукты (топинамбур, цикорий); цинксодержащие (шалфей, птичий горец, канадский золотарник, кукурузные рыльца);
- хромсодержащие (сибирская пихта, имбирь);
- адаптогены (родиола розовая, женьшень, китайский лимонник);
- диуретики (береза, хвощ);
- стимуляторы (грецкие орехи, черника, солодка, лопух). Черника полезна не только как стимулятор, но и как средство для общего улучшения состояния глаз. Принимать ее стоит и для профилактики в возрасте после 40-50 лет.
Таким образом, ответ на вопрос, как лечить макулодистрофию сетчатки глаза, один – вылечить ее совсем нельзя. При первых признаках патологии нужно обратиться к офтальмологу, чтобы замедлить наступление слепоты.
Преждевременная эякуляция — если это явление имеет место быть в вашей жизни — не отчаивайтесь! Есть способ решить эту проблему легко и быстро — спрей пролонгатор stud Это средство на основе лидокаина, стало безусловным лидером среди подобных спреев.
Источник: https://vizhusuper.ru/kak-lechit-makulodistrofiyu-setchatki-glaza/
Симптомы ВМД
Возрастная макулодистрофия – заболевание, имеющее медленное и безболезненное развитие, с постепенной потерей зрения. В редких случаях, наступление потери зрения происходит резко.
Ранние признаки постепенной потери зрения при ВМД:
Появление в центральном зрении темных пятен. Нечеткость изображений. Искажение границ предметов. Ухудшения цветовосприятия. Ослабление зрения в темноте и при слабой освещенности.
Простым способом определения ВМД является тест Амслера. Решетка или сетка Амслера изображает пересекающиеся прямые линии с черной точкой в центральной части. При наличии ВМД, линии рисунка могут казаться размытыми или волнистыми, а некоторые фрагменты решетки затемненными непрозрачными пятнами.
Проведя тест, специалист офтальмолог способен выявить проявления заболевания задолго до развития серьезных изменений зрения пациента и рекомендовать дополнительное обследование.
Лечение народными средствами
При данном заболевании рецепты народных целителей призваны поддержать организм, укрепляя и тонизируя его.
- Настой мумие с алоэ: 5 г мумие растворить в 0,1 кг свежего сока алоэ. Средство держать в прохладном месте, перед применением согревать до комнатной температуры. Закапывать глаза дважды в сутки 2 недели. Желательно повторить спустя 10 дней.
- Витаминный состав 1: смешать по 35 г плодов облепихи,черники, рябины и 1 ч. л. меда. Употреблять по 2 ст. л. до еды трижды в день, месяц-полтора.
- Витаминный состав 2: смешать 2 измельченных моркови, 2 грецких ореха и 1 ч. л. меду. Без нормы.
- Овсяный отвар: замочить на 4 часа 0,5 л овсяных зерен, затем зерна поместить в чистую воду – 3 л, и проварить полчаса, профильтровать. Хранить в холодильнике. Дневная норма – до 5 стаканов. При желании, можно добавлять ягоды и мед.
- Настой календулы: 1 ст. л. цветков поместить в 0,2 л вскипевшей воды на 15 минут. Применять 3 раза в день – по 50 мл внутрь и закапывать по 2 капли.
- Тминный отвар: 1 ст. л. тмина проварить несколько минут в 0,2 л воды. Добавить 1 ч. л. василькового цвета. Капать по 2 капли с утра и вечером.
- Козьим молоком тоже можно закапывать глаза, разводя его пополам с водой.
- Отвар чистотела: 1 ст. л. травы проварить в 0,1 л воды пару минут. Закапывать глаза трижды в день, месяц.
- Травяной отвар: смешать луковую шелуху, шиповник и хвою в пропорции 2:2:5. В литре воды проварить 1 ст. л. сбора. Выпивать в день по 0,5 л отвара.
- Травяной компресс: смешать треть стакана крапивы, 1 ч. л. ландышей, 0,5 ч. л. соды и 0,2 л воды. Дать настояться 9 часов в темноте. Делать компресс дважды в день.
Диагностика ВМД
Для диагностики возрастной макулодистрофии достаточно точного анамнеза, оценки зрительных функций и осмотра сетчатки пациента различными методами. Одним из информативных методов выявления патологии считается флюоресцентная ангиография глазного дна (ФАГД). Проведение ФАГД предусматривает использование контрастных веществ – флюоресцеина или зеленого индоцианина, которые вводятся в вену пациента, затем выполняется серия снимков глазного дна.
Полученные, стереоскопические снимки могут быть использованы также, как исходные при динамическом наблюдении пациента с выраженной сухой формой ВМД или для оценки результатов лечения.
Для точной оценки изменений в макуле применяют оптическую когерентную томографию (ОКТ), что дает возможность выявлять структурные изменения даже на ранних стадиях дистрофии сетчатки.
Внутриглазные инъекции
Однако мало кто из врачей доводит до своих пациентов информацию международного конгресса офтальмологов, который по результатам клинических наблюдений принял следующий порядок работы с препаратом: если три последовательные инъекции «Луцентис» не оказывают эффекта, препарат отменяют.
Четвертая и любая последующее инъекции «Луцентис» даже у пациентов с положительной реакцией на препарат признаны неэффективными.
Регенеративная терапия
Наибольший эффект лечения дистрофии макулы сетчатки глаза показывает метод регенеративной терапии. Свои исследования в области тканевых технологий ведут клиники Израиля, Германии и Вьетнама, в Киеве и Минске врачи идут по схожему пути, но результативной методики пока не предложили.
При всей эффективности метода, от наших пациентов вы не услышите истории «как я вылечил макулодистрофию» или «как я избавился от макулодистрофии». Нужно четко осознавать, что дистрофия макулы – это серьезное, неуклонно прогрессирующее заболевание.
По этой причине, чтобы поддерживать достигнутый результат, процедуру необходимо регулярно повторять – примерно один раз в год. Нарушение схемы лечения приводит к закономерному снижению зрения.
Лечение разных форм ВМД
Несмотря на успехи в совершенствовании методик диагностики ВМД, лечение ее остается проблемой. При сухих формах ВМД или высоком риске ее развития, для нормализации процессов обмена в сетчатке, рекомендуется проводить курсовую антиоксидантную терапию.
По данным научных исследований, полезный эффект приема антиоксидантов был отмечен у участников, с промежуточной или поздней стадией ВМД. Комбинированная терапия антиоксидантами, медью и цинком в течение 5 лет снижает частоту развития ВМД до поздней стадии на 25% и на 19%, риск снижения остроты зрения на три и более строчек.
Применение заместительной терапии для лечения сухой формы возрастной макулодистрофии проводится постоянно. Ее необходимо применять у лиц, достигших 50 лет или в любом возрасте, при наличии факторов риска (избыточный вес, гипертония, курение, экстракция катаракты, отягощенный анамнез).
Терапия влажной формы ВМД направлена на подавление роста новообразованных аномальных сосудов. Существует ряд методик и лекарственных средств, зарегистрированных в России, которые остановливают и уменьшают проявления неоваскуляризации, что позволяет улучшить зрение пациентов с влажной формой ВМД.
Лечение возрастной макулодистрофии
Вариантов терапии достаточно, так при сухой дегенерации друзы удаляются лазером, при влажной ВМД внутривенно вводится специальный препарат, накапливающийся в новых сосудиках макулы, на них проводится фотодинамическое воздействие, в результате чего просвет сосудика закрывается. Фотодинамическая терапия хорошая альтернатива лазерному лечению, меньше осложнений и результат хороший.
Хирургические техники пока не получили широкого распространения при ВМД из-за высокой сложности и возможных осложнений, но в ряде случаев им находится место.
На сегодняшний день довольно эффективны ежемесячные инъекции специального препарата в стекловидное тело — внутрь глаза, что тоже помогает перекрытию просвета сосудов с хорошим результатом.
Что такое дистрофия?
Сетчатка – наиболее важная структура глаза, которая имеет сложное строение, позволяющее ей воспринимать световые импульсы. Сетчатка отвечает за взаимодействие оптической системы глаза и зрительных отделов головного мозга: она получает и передает информацию.
Дистрофия сетчатки обычно вызывается нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. При дистрофии сетчатки поражаются клетки-фоторецепторы, отвечающие за зрение вдаль и восприятие цвета.
Дистрофия сетчатки в первое время может протекать бессимптомно и нередко человек даже не подозревает о том, что у него присутствует такой коварный недуг. Дистрофии сетчатки можно разделить на:
- Центральные и периферические. Периферическая дистрофия сетчатки чаще всего наличествует у близоруких людей. Снижение кровообращения глаза при близорукости приводит к ухудшению доставки кислорода и питательных веществ к сетчатой оболочке глаза, что является причиной различных периферических дистрофий сетчатки.
- Врожденные (генетически обусловленные) и приобретенные.
- «Старческая» дистрофия развивается чаще всего после 60 лет. Этот вид дистрофии сетчатки может сочетаться с развитием старческой катаракты, вызванной старением организма.
- Пигментная дистрофия сетчатки – связана с нарушением работы фоторецепторов, отвечающих за сумеречное зрение. Этот вид дистрофии сетчатки встречается достаточно редко и относится к наследственным заболеваниям.
- Точечно-белая дистрофия сетчатки – обычно возникает в детстве и прогрессирует с возрастом. Этот вид дистрофии наследственно обусловлен.
Для того, чтобы подтвердить или опровергнуть диагноз «дистрофия сетчатки», необходимо пройти тщательное обследование зрительной системы. Диагностика выполняется при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента.
Обследование пациентов с подозрением на дистрофию сетчатки включает в себя:
- определение остроты зрения;
- исследование полей зрения (периметрия) для того, чтобы оценить состояние сетчатки на ее периферии;
- оптическая когерентная томография;
- электрофизиологическое исследование – определение жизнеспособности нервных клеток сетчатки и зрительного нерва;
- ультразвуковое исследование внутренних структур глаза – А-сканирование, В-сканирование;
- измерение внутриглазного давления (тонометрия);
- исследование глазного дна (офтальмоскопия).
Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличивается размер глазного яблока, и сетчатка, выстилающая его внутреннюю поверхность, растягивается, что ведет к дистрофии.
Лазер – уникальный хирургический инструмент, который дал офтальмохирургам совершенно новые возможности. Принцип лечения основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно.
Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т. е. укрепления сетчатки) с целью профилактики отслоения сетчатки. Для проведения операции на глаз пациента надевается специальная линза с противоотражающим покрытием.
Она дает возможность излучению полностью проникнуть в глаз. Лазерное излучение подается через специальные световоды, и хирург имеет возможность контролировать ход операции через стереомикроскоп, наводить и фокусировать луч лазера.
Основной целью ППЛК (периферической профилактической лазерной коагуляции) является именно профилактика – снижение риска возникновения отслоения сетчатки, а не улучшение зрения. Каким именно будет зрение после операции, во многом зависит от того, имеются ли какие-либо сопутствующие заболевания глаза, влияющие на возможность хорошо видеть. Главное – не затягивайте с решением проблемы.
Диагноз ВМД в офтальмологии: что это за заболевание?
Старение обусловливается многими факторами, которые могут иметь генетическую гормональную или социальную подоплеку. Образ жизни и экология также вносят свой вклад в этот процесс.
На состоянии глаз сказываются стрессы, большие зрительные нагрузки, действие свободных радикалов (это нестабильные атомы и соединения, действующие как агрессивные окислители и в результате повреждающие жизненно важные структуры организма), избыточная инсоляция, загрязнения окружающей среды.
Порой на долю этих внешних факторов приходится до 80% ответственности за преждевременное старение и повреждение глаз.
Возьмем хотя бы солнце. Мы прекрасно понимаем, что без него не было бы и жизни. То, что солнечные лучи в разумных дозах оздоровительно действуют на организм, люди слышат с детства.
С другой стороны, голубая часть спектра и ультрафиолет буквально сжигают нашу сетчатку, особенно ее центральную часть. Световое воздействие на глаза человека в современном мире несравнимо больше, чем это было много лет назад.
Вредное воздействие на сетчатку оказывают компьютеры, телевизоры, снижение толщины озонового слоя Земли. Яркий свет разрушает клетки макулы, провоцируя в них образование свободных радикалов.
Развивается такое неизлечимое заболевание, как возрастная центральная дистрофия сетчатки или возрастная макулярная дегенерация (ВМД).
Макула (желтое пятно) является центральным участком сетчатки. Ее диаметр — около 5 мм, и состоит она из самых высокочувствительных клеток — колбочек, число которых в этой зоне доходит до 7 миллионов.
Именно эта зона дает нам способность видеть предметы, их форму, цвет. Вся остальная сетчатка воспринимает только свет и тень. В центре макулы находится углубление — центральная ямка диаметром около 1,5 мм.
Это самое светочувствительное место сетчатки. Из-за большого содержания особых веществ — каротиноидов, в частности лютеина, макула имеет желтый цвет, особенно выраженный в центральной области диаметром около 3 мм.
Лютеин является мощным защитным светофильтром и нейтрализует свободные радикалы в сетчатке. Однако он в организме не вырабатывается, мы получаем его извне с пищей. Дефицит лютеина приводит к тому, что макула лишается световой защиты.
По статистическим данным, в России возрастной макулярной дегенерацией страдают 15 человек из 1 000. Поданным Всемирной организации здравоохранения, у 161 миллиона человек в мире есть те или иные заболевания глаз, в том числе у 25-30 миллионов диагностирована ВМД.
Со временем число людей с данным заболеванием будет увеличиваться, так как продолжительность жизни человека возрастает, и, следовательно, пожилых становится больше. Возраст пациентов с ВМД варьирует и составляет от 55 до 80 лет.
По данным Национального института глаза (США), среди причин, приводящих к слепоте, возрастная макулярная дегенерация занимает второе место, уступая только диабетической ретинопатии.