Миопатия глаза, что это такое
Многих волнует миопатия глаз, что это такое и как лечить. Данная патология имеет несколько разновидностей, к ним можно отнести миопатию окуло-фарингеального характера и окулярную миопатию.
Первая отличается тем, что к симптомам, поражающим зрение, добавляются те, что травмируют мышечную ткань, которая расположена в глотке. При этом необходимо заметить, что окуло-фарингеальная миопатия возникает обычно после 40 лет. И та, и другая разновидность способствуют развитию доброкачественной миастении.
Миопатия характеризуется отсутствием воздействия на спинной мозг и периферическую нервную систему. Основными симптомами можно считать атрофию мышечной ткани и ее первичное перерождение, которое выражается в виде изменений калибра, окраски и формы.
Возможно возникновение таких явлений, как вакуолизация и пролиферация мышц на клеточном уровне. Также отмечается липоматоз (появление жира и соединительной ткани между мышечными волокнами).
Отсутствие лечения близорукости
Такое нарушение зрения, как близорукость требует безотлагательных мер лечения: оно не напоминает о себе невыносимой болью, не заставляет забыв все дела бежать в аптеку за лекарством, но, тем не менее, зачастую верно и неуклонно ведет к частичной или полной потере зрения. Мы можем откладывать лечение бесконечно, прибегая лишь к покупке средств коррекции с каждым годом выше на одну диоптрию. Надеясь на современную лазерную хирургию, многие из тех, кто не понаслышке знаком с близорукостью, думают лишь об оперативном разрешении проблемы в далеком будущем, не заботясь о профилактике и специальном лечении здесь и сейчас.
Разнообразие очковой оптики и контактных линз позволяет подобрать тот продукт, который даст возможность вообще забыть о том, что у Вас есть проблемы со зрением. Это и является усугубляющим фактором развития миопии вплоть до высокой степени. Лишь совокупность мер профилактики не дадут болезни стремительно развиваться, и ими нельзя пренебрегать.
Как проявляется болезнь?
При первичных формах первые признаки заболевания проявляются обычно в детском или юношеском возрасте. Типичный симптом, по которому можно заподозрить заболевание у ребенка, — мышечная слабость. Этот признак характерен для всех форм. Обычно слабость носит симметричный характер, то есть наблюдается в симметричных мышцах. На начальных стадиях слабость может быть незначительной, но постепенно ее выраженность увеличивается.
С прогрессированием заболевания снижается качество жизни: для больного становятся сложными, трудновыполнимыми даже привычные нагрузки. Появляются трудности при ходьбе, подъеме по лестнице. Из-за дистрофии мышц может нарушаться осанка, появляться искривление позвоночника, например, поясничный лордоз, кифоз, сколиоз, прогрессирующие со временем. При этом голова и живот больного выпячиваются вперед, плечи опускаются, формируются крыловидные лопатки3.
При поражении проксимальных, расположенных ближе к центру тела мышц появляются сложности с подъемом со стула, выходом из ванны, подъем по лестнице, расчесыванием волос или бритьем. Наблюдается «утиная» походка — пациент передвигается, раскачиваясь в стороны.При слабости в кистях у человека появляются трудности при выполнении высокодифференцированной работы (письмо, игра на музыкальных инструментах, токарное дело и др.). Слабость стоп проявляется формированием полой стопы, шлепающей походкой.При некоторых формах, например, миопатии Немалина, иногда при болезни Помпе, появляется слабость дыхательных мышц, что приводит к повышению риска легочных инфекций. К тому же ухудшается снабжение кислородом, из-за которого могут страдать мозг, сердце, другие органы4.
Наряду с мышечной слабостью снижаются сухожильные рефлексы, возникают мышечные спазмы или сокращения, ограничение подвижности сустава — контрактура3.
Лечение миопии 2 степени
Лечение миопии 2 степени невозможно без регулярного посещения офтальмолога.
После диагностики врачом будет подобран индивидуальный способ коррекции зрения:
- Очки. Чаще всего для этого используются очки, в некоторых случаях – контактные линзы. Лучше, если очки будут бифокальными, то есть имеющими комбинированные линзы. Верхняя часть при этом отводится под более сильные линзы, которые позволяют рассматривать предметы, расположенные вдали. Нижняя половина предназначена под более слабые линзы, позволяющие читать и писать.
- Лазерная коррекция. Помочь может лазерная коррекция, которая проводится в случае не прогрессирующей миопии и после достижения пациентом 18 лет. Направлена лазерная коррекция на изменение формы роговицы, за счет чего фокусировка проектируется в нужное место, а именно на сетчатку глаза.
- Другие методы. Что касается терапевтических методов, таких как медикаментозное лечение, гимнастика для глаз, физиотерапия, то все они направлены на поддержание зрения на одном уровне. Эти способы не в состоянии избавить человека от миопии средней степени, они лишь могут не допустить дальнейшего прогрессирования болезни.
- Витамины. Часто врачи назначают приём витаминов группы В и С, а также такие ноотропные препараты, такие как Панотогам и Пирацетам. Для снятия спазма аккомодации используются мидриатики – Мезатон и Ирифрин.
- Оперативное лечение. Если на плановых осмотрах выявляется, что зрение у человека снижается на 1 и более диоптрию в год, то это говорит о прогрессирующей форме болезни. Когда консервативные методы не в состоянии остановить этот процесс, приходится прибегать к оперативному лечению. Чаще всего в таком случае применяют метод склеропластики, который призван укрепить склеру глаза и остановить прогрессирование болезни.
Симптомы
Прогрессирование болезни происходит довольно длительный промежуток времени. Постепенно происходит нарастание симптоматики. Резко течение болезни не характерно.
Общая картина выглядит следующей:
- слабость в мышцах и болевые ощущения;
- чрезмерная утомляемость больного;
- «ломота» в теле;
- снижение подвижности в суставах (в некоторых случаях, наоборот, повышение подвижности);
- снижение мышечной силы.
Помимо общей симптоматики, для каждого конкретного случая существуют определенные признаки.
Дистрофия Дюшенна
Данное заболевание является самой распространенной и наиболее тяжелой формой болезни, а также имеет самые высокие показатели смертности. Она включает следующие симптомы:
- увеличение икроножных мышц, за счет нарастания жировой ткани;
- трудности с самостоятельным подъемом больного;
- постепенно формируется полная дистрофия всего тела;
- деформирование суставов;
- дистрофия сердечной и дыхательной мускулатуры (что может привести к летальному итогу).
Любой воспалительный процесс при подобной форме недуга может оказаться смертельным.
Дистрофия Эрба Рота
Данный вид недуга в основном развивается у малышей. Причем возможно, его развитие у грудничка, ребенка более старшего возраста или подростка.
Если речь идет о дистрофии у младенца, такое нарушение однозначно носит врожденный (наследственный) характер, так как новорожденный может приобрести данную болезнь только по наследству либо в результате генетического сбоя.
Для детей от 3 до 5 лет такой недуг также может считаться врожденным.
Ну а для более взрослых (подростков) применимо название ювенальная (юношеская) дистрофия. Причем юношеская, вовсе не означает, что девочка не сможет заболеть, женский пол подвержен данному недугу так же, как и мужской.
Основные симптомы, характерные для болезни, следующие:
- дистрофия бедер;
- атрофия спины и постепенное искривление позвоночника;
- формирование «утиной» походки и «осиной» талии;
- ослабление мышц около рта.
Говорить о мгновенном характере прогрессирования не стоит, разве что на самых ранних этапах, когда страдают совсем маленькие дети.
Дистрофия Беккера
Данная разновидность болезни обладает следующими симптомами:
- повышенная утомляемость нижних конечностей;
- изменение внешнего вида ног (вегетативные проявления);
- снижение энергообмена;
- атрофия мышц таза.
Болезнь Ландузи-Дежерина
Данное заболевание в большей степени затрагивает мышцы лица и соответственно симптоматика у нее соответствующая, в том числе:
- нарушение зрения (близорукость, дальнозоркость в несколько диоптрий);
- нарушения функционирования глазной мышцы;
- неконтролируемая фасцикуляция мышц (непроизвольное сокращение);
- слабый отклик окологубных мышц (напоминает способность двигать губами, при отеке).
Существует еще и легкая форма данной болезни — глазная миопатия, которая может давать небольшие осложнения на глаза, вызывая незначительные отклонения. Так, человек может хуже фокусировать зрение, он испытывает проблемы с их закрыванием и открыванием. Как правило, недуг такой легкой степени ничем не грозит пациенту, если его лечить.
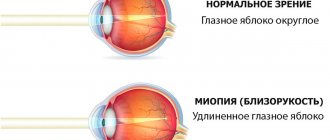
Виды близорукости
По степени тяжести специалисты выделяют три основных типа миопии:
- слабая — менее 3 диоптрий;
- средняя — от 3 до 6 диоптрий;
- высокая — свыше 6 диоптрий.
По клиническому течению выделяют два вида близорукости: непрогрессирующий и прогрессирующий.
Непрогрессирующая миопия – проблема, которая, как правило, решается с помощью очков или контактных линз. В данном случае дополнительное лечение не понадобится.
Прогрессирующая миопия – более серьезное заболевание, признаком которого считается ухудшение зрения минимум на одну диоптрию в год. С ней нередко сталкиваются школьники, у которых значительно увеличивается зрительная нагрузка. В одних случаях такая миопия может перестать прогрессировать, когда прекращается рост организма. В других случаях зрение продолжает ухудшаться, а итогом становятся слепота и инвалидность.
Прогрессирующая миопия накладывает на человека множество ограничений. Ему противопоказаны борьба и бокс, прыжки в длину и высоту, а также многие другие виды спорта. Нежелателен также подъем тяжести, а это уже может сказываться и на повседневной жизни.
Чем выше степень близорукости, тем больше вероятность возникновения различных осложнений. Диспропорция глазного яблока ведет к растяжению его оболочек, они истончаются, при этом растягиваются проходящие по ним сосуды, и из-за этого ухудшается кровоток, возникают проблемы с обменом веществ. На истонченных участках могут возникнуть разрывы — их вызывает не только поднятие тяжестей или повышенная зрительная нагрузка, но и психоэмоциональный стресс.
Без своевременной коррекции зрение может продолжить ухудшаться
Дальше становится только хуже. Отслаивается сетчатка, причем отслаивание прогрессирует: сначала пропадает часть периферического зрения, затем возникает ощущение «черной шторки», через которую ничего не видно, и она увеличивается до тех пор, пока человек не теряет зрение полностью.
Как правило, это не сопровождается болевыми ощущениями, поэтому близорукий человек не всегда может своевременно отреагировать на резкое ухудшение зрения.
Классификация
Специалистами в области неврологии разработано несколько классификаций миопатий. Наибольшую популярность среди клиницистов получил этиопатогенетический принцип разделения, согласно которому выделяют наследственные, воспалительные, метаболические, мембранные, паранеопластические и токсические миопатии. Среди наследственных миопатий наиболее распространены 3 вида: ювенильная/юношеская форма Эрба, псевдогипертрофическая форма Дюшена и плече-лопаточно-лицевая форма. Реже встречаются скапулоперонеальная, окулофарингеальная, дистальная и др. формы. Отдельной группой идут врожденные миопатии: болезнь центрального стержня, немалиновая и миотубулярная миопатия, диспропорция типов миофибрилл.
Воспалительные миопатии классифицируются как инфекционные — возникающие вследствие инфекционно-воспалительного поражения мышечной ткани при различных инфекционных процессах: бактериальных (стрептококковая инфекция), вирусных (энтеровирусы, грипп, краснуха, ВИЧ), паразитарных (трихинеллез, токсоплазмоз) и идиопатические — дерматомиозит, миозит с включениями, полимиозит, миопатии при коллагенозах.
Метаболические миопатии подразделяются на связанные с нарушением липидного обмена в мышцах (недостаточность ацетил-КоА-дегидрогеназы, дефицит карнитина), обмена гликогена (болезнь Андерсена, болезнь Помпе, гликогеноз III типа, болезнь Мак-Ардля, дефицит киназы фосфорилазы b, дефицит фосфоглицеромутазы), метаболизма пуринов (дефицит фермента МАДА) и митохондриальные миопатии (дефицит редуктазы, АТФ, цитохрома b, b1).
Врачи выделяют несколько видов миотонического синдрома. Каждый из типов нарушения имеет свои особенности возникновения и требует специфической терапии. В медицине говорят про следующие разновидности патологии:
- дистрофическая миотония, характеризующаяся сопутствующим поражением эндокринной и вегетативной нервной системы, а также нарушениями зрения;
- врожденная парамиотония — редкий вид заболевания, сопровождающийся парезами и параличами;
- миотония Томсона, имеющая наследственный характер и проявляющаяся симптомами в возрасте от 6 до 12 лет;
- миотония Беккера — встречается чаще всего. Признаки болезни развиваются после 4 лет;
- синдром Шварца-Джампела сопровождается аномалиями скелета и тяжелой умственной отсталостью.
Конкретный вид синдрома у ребенка определяет лечащий врач на основании проведенного клинического обследования.
Миопатия – симптомы, лечение, причины болезни, первые признаки
Миопатия – заболевание, которое возникает вследствие нарушения в метаболизме и строении мышечной ткани, в результате чего появляется снижение силы пораженных мышц, а также происходит ограничение двигательной активности.
Миопатии относятся к группе нервно-мышечных заболеваний, для которой характерно дистрофическое поражение мышечной ткани с атрофией отдельных волокон (миофибрилл) в некоторых местах.
Кроме этого, происходит замещение атрофированных миофибрилл соединительной или жировой тканью.
Это приводит к утрате мышцами способности к сокращению, что обуславливает появление в клинике заболевания мышечной слабости, а также ограничение двигательной активности.
Выделяют две основные формы заболевания:
- Первичные миопатии, которые зачастую имеют наследственный характер. В свою очередь они делятся на следующие виды:
- врожденные миопатии, которые развиваются в младенческом возрасте;
- ранние детские миопатии, которые развиваются в возрасте 5-10 лет;
- юношеские миопатии, которые развиваются в подростковом возрасте.
- Вторичные миопатии, возниающие на фоне других заболеваний.
Например, на фоне эндокринных расстройств (болезнь Иценко-Кушинга, гиперальдостеронизм, гиперпаратиреоз, гипо- и гипертиреоз), хронических интоксикаций (алкоголизм, наркомания, работа на предприятиях с профессиональными вредностями), тяжелых хронических заболеваний (хроническая почечная недостаточность, хроническая печеночная недостаточность, хроническая обструктивная болезнь легких, сердечная недостаточность), а также опухолевых процессов.
Первичные формы миопатии встречаются значительно чаще, чем вторичные. Поэтому крайне важно во время планирования беременности проконсультироваться у генетика для того, чтобы выявить риск развития данной патологии у будущего ребенка.
Исходя из того, в какой части тела мышечная слабость выражена больше, выделяют следующие виды миопатии:
- проксимальная – патологический процесс располагается в тех частях конечностей, которые максимально близко расположены к туловищу (например, в случае с руками – это плечи);
- дистальная – поражаются мышцы конечностей, которые на максимальном расстоянии находятся от туловища (например, в случае с ногами – икроножные мышцы);
- смешанная – имеет симптомы проксимальной и дистальной форм болезни.
Первичные миопатии имеют неблагоприятный прогноз. Особенно, если первые симптомы проявились в раннем детстве. Также имеет значение вовлечение в процесс сердечной мышцы и дыхательной мускулатуры.
В этом случае прогноз заболевания ухудшается.
Наиболее благоприятный исход наблюдается при вторичных миопатиях, так как в этом случае легче достичь успех в лечении основного заболевания, вызвавшего развитие миопатии.
Симптомы
nervzdorov.ru
Миопатия начинается с появления небольшой мышечной слабости в конечностях. Быстрее наступает усталость при ходьбе или другой физической нагрузке, чем это было ранее до проявления заболевания.
Таким людям становится тяжелее преодолевать большие дистанции, поэтому зачастую приходится выполнять небольшие перерывы для отдыха, чтобы с новыми силами продолжить свой путь.
Далее к нарастающей слабости присоединяется мышечная атрофия, вследствие этого появляются деформации конечностей. Как правило, атрофические изменения наблюдаются в проксимальных (которые находятся ближе к туловищу) отделах рук и ног.
Из-за этого дистальные отделы конечностей могут казаться гипертрофированными. Это явление носит название «псевдогипертрофия». С прогрессированием мышечной слабости становится затруднительно прыгать, бегать, ходить по лестнице.
Постепенно формируется характерный вид больного при миопатии: крыловидные лопатки, опущенные плечи, выпяченный вперед живот и усиленный поясничный лордоз, за счет которого формируется так называемая «осиная» талия. Помимо этого, наблюдается «утиная» походка (передвижение сопровождается раскачиваниями в стороны).
Кроме того, миопатии могут сопровождаться поражением мимических мышц. Заподозрить вовлечение в патологический процесс мимических мышц можно в том случае, когда человек не может вытянуть губы трубочкой, надуть щеки, нахмурить лоб или улыбнуться.
Поражение круговой мышцы рта сопровождается развитием дизартрии за счет затруднения произношения гласных звуков.
Сама по себе дизартрия обозначает расстройство речи, которое выражается в затрудненном произношении некоторых слов, отдельный звуков, слогов или в их искаженном произношении.
Поражение дыхательной мускулатуры сопровождается нарушением вентиляции легких, что приводит к возникновению застойной пневмонии. Данная форма пневмонии является одной из самых тяжелых по течению, с трудом поддается лечению и быстро приводит к развитию дыхательной недостаточности.
Также имеются данные о возможности поражения сердечной мышцы. В таком случае развивается кардиомиопатия, которая приводит к развитию сердечной недостаточности.
Лекарства
smartmoney.today
Цель лечения направлена на снижение атрофии мышечной ткани. В этом значительную помощь оказывают анаболические гормоны (ретаболил, неробол). Их действие выражается в стимуляции роста мышечных клеток, что необходимо для поддержания мышечной массы.
За счет этого происходит увеличение показателя силы, производительности и выносливости. Однако существует и обратная сторона приема данных препаратов. При длительном приеме могут возникнуть сопутствующие эффекты в виде облысения, увеличения роста волос на лице и теле.
Помимо этого, выделяют такое понятие, как маскулинизация, которое обозначает появление вторичных половых признаков мужского пола у женщин.
В этом случае происходит изменение телосложения по мужскому типу, огрубевает голос, нарушается менструальный цикл, изменяется эластичность кожи, появляется угревая сыпь.
Из антихолинэстеразных препаратов применяются такие лекарственные средства, как прозерин, нейромидин. Предпочтение отдается нейромидину, так как его спектр действия намного шире прозерина. Также при длительном приеме прозерина отмечаются различные неприятные побочные эффекты, поэтому в большинстве случаев препарат назначается короткими курсами.
В свою очередь нейромидин оказывает хорошее стимулирующее действие на нервно-мышечную передачу, а также увеличивает сократительную активность мышц. Кроме этого, нейромидин обладает седативным и анальгетическим (устраняет боль) действиями.
Из витаминных препаратов используются витамины группы Е, В и С, а также никотиновая кислота.
Народные средства
medaboutme.ru
Так как в большинстве случаев причиной миопатии является наследственная патология, облегчить свое состояние без медикаментозных препаратов невозможно, но с помощью самостоятельного соблюдения некоторых мер можно улучшить общее состояние.
Например, большую роль оказывает питание, поэтому важно следовать некоторым рекомендациям. Во-первых, следует внести в свой рацион больше свежих овощей и фруктов, молочные продукты, яйца, мед, орехи, крупы (особенно овсяную и гречневую). Во-вторых, важно отказаться от кофе, алкоголя, картофеля, капусты, пряных продуктов.
Для того, чтобы предотвратить ускоренную атрофию мышц, необходимо постоянно выполнять лечебную гимнастику. Но следует также помнить, что состояние мышц при миопатии далеко от состояния мышц здорового человека. Соответственно, нагрузка должна быть минимальной, чтобы не вызвать перенапряжение. С этой целью отлично подойдут занятия в бассейне.
Также не стоит забывать о важности дыхательной гимнастике. Не редкое явление при миопатии – поражение дыхательной мускулатуры, вследствие чего нарушается вентиляция легких, что в дальнейшем приводит к воспалительному процессу (развитие пневмонии). Дыхательная гимнастика направлена на улучшение газообмена в легких.
Не рекомендуется самостоятельно разрабатывать перечень упражнений, лучше обратиться к специалисту для индивидуального подбора необходимых упражнений. После обучения в рамках лечебного учреждения можно продолжить гимнастику в домашних условиях.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Источник: //yellmed.ru/bolezni/miopatiya
Синдром Горнера — что это
Синдром Горнера — это патологическое состояние, связанное с поражением шейного отдела СНС (симпатическая нервная система) и проявляющееся появлением:
- птоза (патологическое опущение верхнего века);
- миоза (сужение зрачка);
- ангидроза (отсутствие потоотделения на стороне поражения).
Для определения патологии используются и другие названия — синдром Клода Бернара-Горнера, окулосимпатический синдром, триада Горнера.
Синдром Горнера может быть как врожденным, так и приобретенным. Частота встречаемости синдрома Бернара-Горнера — примерно 1.42 случая на 100 000 новорожденных.
Профилактика
Существуют доказательства того, что дети, проводящие больше времени на свежем воздухе, имеют более низкий риск развития близорукости. Естественный солнечный свет тоже полезен. Он насыщает витамином D, который влияет на сон, настроение, энергию и положительно сказывается на общем состоянии человека.
На солнце нельзя долго находиться, это отрицательно сказывается на зрении. Если приходится долгое время проводить в солнечном месте, надевают солнцезащитные очки или шляпу с широкими полями.
Рекомендуем почитать: Профилактика близорукости
Профилактику следует начать с ограничения ежедневного использования компьютеров, телефонов и других устройств, которые выделяют синий свет, заставляют глаза перенапрягаться. Во время работы с ними увеличить освещение, чтобы глазам проще было рассматривать мелкие детали. Каждые 45 минут делать 10-минутные перерывы, во время которых выполнять гимнастику для глаз.
Воспаление является первопричиной многих заболеваний, в том числе и тех, которые негативно влияют на здоровье глаз. Многие патологии предотвратить невозможно, но можно снизить риск их возникновения. Например, бросить курить и принимать большие дозы алкоголя.
Сопутствующие патологии
Кроме того, миопатия глаз часто возникает при сопутствующих заболеваниях, таких как:
- гликогеноз;
- миоглобинурия;
- амилоидоз (первичный);
- полимиозит.
В большинстве случаев течение патологического процесса дисфункции глазных мышц не обозначается вообще никакими симптомами, однако только до той поры, пока не начинает стремительно ухудшаться зрение. Подход к таким пациентам должен быть индивидуальным. Более раннему выявлению данного заболевания может поспособствовать проведение биопсии.
Миопатия может носить злокачественный характер, в подобном случае ее последствия и осложнения будут гораздо серьезнее. Катализатором прогрессирования заболевания являются вредные привычки, например, алкоголизм и курение.
Миопатия у детей — причины развития болезни
Существует предположение, что миопатия у детей провоцируется профицитом креатинфосфокиназы. Это влечет за собой к дисфункции мышечных волокон в отношении удержания ими вещества под названием «кератин». Именно поэтому начинается миопатия — ослабление тонуса мышц, вплоть до полного омертвения мышечных волокон.
Имеется теория, смысл которой заключается в наличии у отдельных структурированных единиц мышц своеобразных «мембран», выпускающих столь необходимый элемент. Одним словом, все происходит из-за того, что нарушается метаболический обмен.
Описание
Миопатия – заболевание, которое возникает вследствие нарушения в метаболизме и строении мышечной ткани, в результате чего появляется снижение силы пораженных мышц, а также происходит ограничение двигательной активности.
Миопатии относятся к группе нервно-мышечных заболеваний, для которой характерно дистрофическое поражение мышечной ткани с атрофией отдельных волокон (миофибрилл) в некоторых местах. Кроме этого, происходит замещение атрофированных миофибрилл соединительной или жировой тканью. Это приводит к утрате мышцами способности к сокращению, что обуславливает появление в клинике заболевания мышечной слабости, а также ограничение двигательной активности.
Выделяют две основные формы заболевания:
- Первичные миопатии, которые зачастую имеют наследственный характер. В свою очередь они делятся на следующие виды:
- врожденные миопатии, которые развиваются в младенческом возрасте;
- ранние детские миопатии, которые развиваются в возрасте 5-10 лет;
- юношеские миопатии, которые развиваются в подростковом возрасте.
- Вторичные миопатии, возниающие на фоне других заболеваний.
Например, на фоне эндокринных расстройств (болезнь Иценко-Кушинга, гиперальдостеронизм, гиперпаратиреоз, гипо- и гипертиреоз), хронических интоксикаций (алкоголизм, наркомания, работа на предприятиях с профессиональными вредностями), тяжелых хронических заболеваний (хроническая почечная недостаточность, хроническая печеночная недостаточность, хроническая обструктивная болезнь легких, сердечная недостаточность), а также опухолевых процессов.
Первичные формы миопатии встречаются значительно чаще, чем вторичные
Поэтому крайне важно во время планирования беременности проконсультироваться у генетика для того, чтобы выявить риск развития данной патологии у будущего ребенка
Исходя из того, в какой части тела мышечная слабость выражена больше, выделяют следующие виды миопатии:
- проксимальная – патологический процесс располагается в тех частях конечностей, которые максимально близко расположены к туловищу (например, в случае с руками – это плечи);
- дистальная – поражаются мышцы конечностей, которые на максимальном расстоянии находятся от туловища (например, в случае с ногами – икроножные мышцы);
- смешанная – имеет симптомы проксимальной и дистальной форм болезни.
Первичные миопатии имеют неблагоприятный прогноз. Особенно, если первые симптомы проявились в раннем детстве. Также имеет значение вовлечение в процесс сердечной мышцы и дыхательной мускулатуры. В этом случае прогноз заболевания ухудшается. Наиболее благоприятный исход наблюдается при вторичных миопатиях, так как в этом случае легче достичь успех в лечении основного заболевания, вызвавшего развитие миопатии.
Классификация заболевания
По выраженности заболевания, близорукость принято подразделять на:
- Слабую степень (до 3,0 D);
- Cреднюю степь (до 6,0 D);
- Высокую степень (свыше 6,0 D).
Миопия слабой степени особого дискомфорта больному не доставляет и не требует постоянного ношения оптических линз. Близорукость средней степени требует определенного лечения и постоянного ношения корректирующих стекол. Тяжелая форма заболевания, зачастую приводит к необходимости лечения хирургическими методами.
Кроме степени близорукости, заболевание различается по форме течения. Так она бывает:
- Прогрессирующей;
- Не прогрессирующей.
При не прогрессирующей форме миопии, патология легко поддается коррекции и лечению, проявляясь снижением зрения вдаль. При прогрессирующей форме заболевания, которая также проявляется снижением зрения вдаль, зрение так стремительно падает, что требует увеличения оптической коррекции практически каждые 12 месяцев на 1 D. На ее фоне нередко возникают различные осложнения, которые иногда требуют хирургического вмешательства. Обычно, подобная форма заболевания, наблюдается при высокой степени миопии.
Нередки случаи, когда миопия сочетается с астигматизмом. Это нарушение рефракции, обусловлено изменением формы роговицы, с фокусированием параллельных лучей света в нескольких точках одновременно. Во время офтальмологического осмотра, астигматизм обнаруживается не всегда. Подозрения на его наличие, возникают вследствие невозможности коррекции зрения даже при длительном подборе оптических линз. Ведь, в данном случае корригирующие линзы должны быть направлены не только на повышение остроты зрения, но и устранение астигматизма.
Что такое миопатия глаз и как её лечить
Миопатия глаз – недуг, при котором отмечается патологическое расстройство видимости, произошедшей по причине изменения преломляющих функций зрительного аппарата.
Если не предпринимать должных мер, болезненный процесс интенсивно прогрессирует, способно вызвать сильное ослабление зрения, вплоть до слепоты
При первых симптомах важно обратиться к врачу за помощью
Заболевание может появиться на одном зрительном органе, но нередко наблюдаются случаи с миопатией на обоих глазах.
Виды
Миопатия чаще всего возникает при генетической предрасположенности. Патология бывает:
- окулярной – сопровождается дегенеративными не мышечными расстройствами;
- окулофарингеальная – здесь, кроме снижения зрительной функции, отмечается нарушение мышечных тканей, располагающихся в горле.
Миопатия способна образоваться в любом возрасте. Но в большинстве случаев появляется после 40 лет.
Причины образования
Предрасполагающими факторами образования миопатии являются изменения в функционировании аккомодационных мышц глаз, а также форм их камер.
Офтальмологическая патология развивается из-за дисфункции мышечных тканей, вследствие этого они прекращают удерживать кератин. Спустя некоторое время их тонус снижается, поэтому возможно отмирание мышц.
Кроме того, вызвать появление миопатии глаз способны и другие факторы:
- наследственность;
- сильное напряжение глаз;
- неверное проведение терапии офтальмологических недугов;
- недостаток в организме пациента витамин, минералов, это ведёт к изменению обмена веществ;
- дефекты в строении органа зрения.
Вовремя диагностированная и леченая миопатия зрительного органа приведёт к благоприятному результату.
Стадии, симптомы
Зачастую миопатия глаз протекает без какой-либо заметной симптоматики, что сильно осложняет диагностировать патологию. Лёгкая стадия офтальмологического недуга классифицируется изменением мышц глаза, это провоцирует снижение зрительной функции и вызывает сложности их подвижности (закрытием, открытием глаз).
В некоторых ситуациях отмечается близорукость, которая разделяется на 3 стадии:
- слабая с 3 диоптриями;
- средняя – от 3-6 диоптрий;
- интенсивная – свыше 6 диоптрий.
Данное патологическое расстройство зрения ощутимых признаков не имеет. Докторам, изучающим миопатию глаз понятно лишь то, что заболевание появляется по причине изменений метаболических процессов, происходящих в организме.
Иных предположений не установлено. Невзирая на то, что недуг проходит бессимптомно, главным признаком его становится сильное уменьшение зрения.
Если возникло такое состояние либо у кого-то из родственников имеется такой диагноз, риск развития миопатии увеличивается.
Сопутствующие болезни
Иногда миопатия глаз появляется при сопрягающихся патологиях:
- полимиозит – системное воспаление мышц (часто тканей поперечно-полосатой мускулатуры);
- миоглобинурия – синдром, отмечается в урине пигмент миоглобина; возникает при распаде мышечного белка;
- первичный амилоидоз – расстройство метаболизма, сопровождающийся появлением и отложением в мышцах амилоида;
- гликогеноз – так называют синдромы, вызванные генетическими дефектами ферментов, фигурирующих в расщеплении гликогена.
Терапевтические меры в борьбе с миопатией зрения должны предприниматься индивидуально. Раннему обнаружению болезни способствует выполнение биопсии. Недуг может иметь злокачественную природу, тогда процесс усугубится, и последствия будут куда серьёзнее. Виновником прогрессирования миопатии становятся вредные привычки.
Профилактика заболевания
Существует несколько профилактических рекомендаций миопатии:
в первую очередь важно исключение вредных привычек (курения, алкоголя); определённое диетическое питание (показаны различные каши, салаты с добавлением сельдерея, репы, молоко, печень; убрать из рациона острую, жирную, солёную еду); нормализовать состояние пациента смогут регулярные спортивные занятия; побольше отдыхать и не напрягать долго зрение; работая за компьютером свет должен быть стабильно освещённым (к примеру, темнота, так же, как и яркий свет неблагоприятно воздействуют на зрение); при интенсивных солнечных лучах применять защитные очки, чтобы не вызвать ожог роговицы; расстояние между книгой и глазами должно быть не менее 30 см, при этом каждый час следует делать перерыв, произвести некоторые упражнения, немного поморгать.
Если вовремя обнаружить миопатию, итог будет благоприятный. Для этого надо с самого раннего детства производить обследования у офтальмолога. При установлении близорукости большое значение имеет правильно выписанное лечение.
Причины
Основными факторами, влияющими на развитие болезни, являются физиологические. Проявляются они в неправильном функционировании определенных мышц глаз и формы их камер. Происходит дисфункция, и они перестают удерживать необходимый им кератин. Постепенно, их тонус слабеет, ткани отмирают.
На появление болезни влияют и такие факторы, как:
- генетика;
- сильная нагрузка на глаза;
- недостаток витаминов, ведущих к нарушению метаболизма;
- неэффективное лечение болезней глаз;
- врожденные патологии органов зрения.
Разновидности
При такой болезни, как миопатия, преимущественно страдают мышечные структуры плечевого пояса и тазового. Но также могут поражаться и другие мышцы, поэтому в зависимости от выраженности симптомов выделяют несколько форм данного заболевания.
Самая часто встречающаяся форма – миопатия Дюшена. По-другому данную форму патологии называют псевдогипертрофическая, так как ей свойственно увеличение мышечной массы за счет накопления жира, из-за чего мышцы становятся большими, но слабыми. Миопатия Дюшена является самой злокачественной формой патологии – ей свойственно быстрое течение и тяжелые последствия. Большинство пациентов с атрофией Дюшена становятся инвалидами и даже погибают вследствие дыхательной или сердечной недостаточности. Необходимо сказать, что миопатия Дюшена проявляется уже в первые годы жизни, и болеют ее в основном мальчики. К тому же, чем раньше она начинается, тем тяжелее протекает патология.
Вторая форма также не менее распространенная – это миопатия Эрба или ювенильная форма патологии. Болезнь развивается у мужчин и женщин в возрасте 20–30 лет, и проявляется атрофией мышц бедер и тазового пояса. У больных появляется «утиная» походка, развивается атрофия мышц рта, что характеризуется невозможностью сложить губы трубочкой и просвистеть, что также становится причиной нарушения произношения некоторых звуков. Раннее начало болезни приводит к обездвиженности и инвалидизации, но если болезнь начинается позже, ее течение менее агрессивное.
Еще одна распространенная форма – миопатия Беккера. Она считается самой легкой патологией из всех разновидностей. Начинается у молодых людей в возрасте 20 лет, проявляется гипертрофией икроножных мышц. Психических отклонений при такой форме нет.
Миопатия Беккера
Следующая форма патологии – плечелопаточно-лицевая. Болеют этой разновидностью как мужчины, так и женщины, и болезнь проявляется в возрасте от 10 до 20 лет. Начальный симптом заболевания – слабость мышц лица, после чего атрофия распространяется на мышцы плечевого пояса, с поражением лопаток. При этом заболевании поражаются мышцы рта и глаз, что приводит к их гипертрофии. Очень редко процесс достигает тазового пояса. Течение этой разновидности миопатии медленное, поэтому на протяжении долгого времени больные могут сохранять подвижность и работоспособность. Чем позже начинается болезнь, тем легче она протекает, и инвалидизация в большинстве случаев при такой форме не развивается.
Существует также такая разновидность болезни, как миопатия глаз. Чаще всего из-за поражения мышц глаз у человека развивается близорукость и это является главным и единственным симптомом этой патологии. Других нарушений при миопатии глаз не обнаруживается, поэтому можно считать данную форму заболевания самой легкой.
В медицинской практике есть и некоторые другие разновидности миопатий, например, дистальная, нитевидная, митохондриальная, миопатия Оппенгейма. Эти формы болезни встречаются реже и не имеют выраженных проявлений, поэтому часто они даже не диагностируются.
Как уже было сказано выше, причины заболевания заключаются в генных мутациях, и ученые до сих пор не смогли выяснить, почему эти мутации возникают. Единое мнение – миопатия развивается вследствие нарушения обменных процессов в мышечных тканях.
Лечение миопатий
Как правило, в лечении миопатии основу составляет паллиативная терапия (симптоматическое лечение), так как другой вариант малоэффективен и в настоящее время находится лишь на стадии разработки.
Другими словами, лекарство от миопатии еще не найдено.
Симптоматическая терапия в себя включает:
- прием витаминов группы Е, В;
- анаболические стероиды;
- препараты калия и магния;
- антихолинэстеразные средства;
- тиаминпирофосфат;
- неостигмин;
- аминокислоты.
Дополнительно к медикаментозной терапии назначают:
- физиотерапии;
- массаж;
- лечебная гимнастика (ЛФК);
- упражнения в бассейне.
В зависимости от особенностей течения заболевания при лечении миопии применяются консервативные и оперативные средства. Медикаментозные препараты назначаются при легкой степени близорукости.
Для нормализации фокусировки рекомендуются очки с фиксированием фокуса на сетчатке. К подбору очков нужно относиться тщательно, так как при неправильном выборе возможны неприятные ощущения – головокружение, резь в глазах, дискомфорт при чтении.
Для нормализации трофики и кровоснабжения внутриглазных тканей рекомендуется общеукрепляющая терапия, гимнастика для мышц глаз, массаж.
При средней и высокой миопии (не миопатии) единственным способом эффективного избавления от патологии считается операция по нормализации формы глазного яблока – кератотомия. Процедура предполагает изменение кривизны роговицы. При необходимости во время манипуляции может быть имплантирована линза.
Исправить астигматизм высокой степени помогает лазерная коррекция зрения.
Обычно лазерная коррекция зрения детям до наступления 18 лет не проводится, из-за постоянного роста организма и формирования структуры глаз. Иногда встречаются исключения, когда несовершеннолетним детям при высокой миопии хирургически проводится кератотомия.
Лечение – симптоматическое, малоэффективное. Патогенетическое лечение разрабатывается, многие институты разных стран проводят исследования на генном уровне – используя и стволовые клетки, и клеточные культуры… но это медицина будущего.
Диагностика
Фото: nevrology-md.ru
Врач может заподозрить наличие миопатии даже на уровне первичного осмотра, так как для таких людей характерен соответствующий внешний вид. Во-первых, наблюдается атрофия мышц (проксимальных отделов конечностей) и псевдогипертрофия дистальных отделов конечностей. Во-вторых, со временем формируется «утиная» походка. Также для миопатии характерно опущение плеч, крыловидное отставание лопаток, выпячивание вперед живота и усиление поясничного лордоза.
Затем врач переходит к неврологическому осмотру, в ходе которого выявляет ослабление сухожильных рефлексов, снижение мышечной силы. В отличие от невропатии, при миопатии не наблюдается нарушение чувствительности.
После осмотра пациент отправляется в лабораторию для сдачи необходимого перечня анализов. Одним из них является биохимический анализ мочи, в котором ищут креатинин для подтверждения миопатии. Наличие креатинина в моче может указывать на поражение мышц, поэтому данный показатель не лишен информативности в диагностике рассматриваемого заболевания. Далее выполняется биохимический анализ крови, в котором оценивают уровень КФК, АЛТ, ЛДГ и других ферментов.
Помимо этого, используются элетрофизиологические методы исследования: электронейрография и электромиография. Результаты электронейрографии дают информацию о состоянии периферического двигательного нейрона, что необходимо в случае, если присутствуют подозрения на наличие нейропатии. Электромиография проводится для непосредственной оценки состояния мышечной ткани. При миопатии происходит изменение мышечных потенциалов (уменьшается их амплитуда и сокращается длительность).
Самым информативным методом является морфологическое исследование мышечной ткани. Это производится с помощью биопсии мышц. Данный метод хоть и наиболее информативный, но проводится редко, лишь в тех случаях, когда предыдущие методы исследования не дали должной информации для подтверждения того или иного диагноза. При миопатии морфологическая картина образцов мышечной ткани следующая: выявляются беспорядочно разбросанные атрофированные миофибриллы (сократительные элементы мышечных волокон), гипертрофированные мышечные волокна, а также наблюдается замещение участков мышечной ткани на соединительную или жировую.
Для оценки состояния сердечной мышцы назначается консультация кардиолога, который в свою очередь отправляет пациента на ЭКГ и УЗИ сердца. При подозрении на возникновение пневмонии, как осложнение течения миопатии, выполняется рентгенография легких.
Диагностика и лечение
Диагностикой данного недуга и постановкой верного диагноза занимается невролог.
Так, диагностирование в себя включает:
- клинический анализ крови;
- биохимчекий анализ крови (для установления уровня КФК, ЛДГ, АЛТ, АСТ);
- электронейрография;
- электромиография;
- биопсия мышц (обследование мышечных тканей).
Помимо прочего, дифференциальная диагностика, может в себя включать:
- ЭКГ;
- УЗИ сердца;
- магнитно-резонансная томография (МРТ);
- консультация кардиолога и пульмонолога.
Такое заболевание, как миопатия, требует тщательной диагностики, поскольку лечение патологии не позволяет устранить её, и направлено только на поддержку здоровья больного человека. Поэтому чем раньше поставлен диагноз, тем больше вероятность улучшить качество жизни пациента.
Диагностика болезни основывается на проведении анализа крови, взятии мышечных волокон на биопсию и их исследовании, а также на проведении такого исследования, как электромиограмма. В отдельных случаях диагноз можно поставить только при проведении молекулярно-генетического анализа.
Профилактика заболевания
Существует несколько профилактических рекомендаций миопатии:
в первую очередь важно исключение вредных привычек (курения, алкоголя); определённое диетическое питание (показаны различные каши, салаты с добавлением сельдерея, репы, молоко, печень; убрать из рациона острую, жирную, солёную еду); нормализовать состояние пациента смогут регулярные спортивные занятия; побольше отдыхать и не напрягать долго зрение; работая за компьютером свет должен быть стабильно освещённым (к примеру, темнота, так же, как и яркий свет неблагоприятно воздействуют на зрение); при интенсивных солнечных лучах применять защитные очки, чтобы не вызвать ожог роговицы; расстояние между книгой и глазами должно быть не менее 30 см, при этом каждый час следует делать перерыв, произвести некоторые упражнения, немного поморгать.
Если вовремя обнаружить миопатию, итог будет благоприятный. Для этого надо с самого раннего детства производить обследования у офтальмолога. При установлении близорукости большое значение имеет правильно выписанное лечение.
В статье рассмотрим, что это такое — миопатия глаз.
Такое заболевание является патологическим нарушением зрения в результате изменения преломляющих функций зрительной системы. Если не осуществляется необходимое лечение, патологический процесс активно прогрессирует и может приводить к выраженному ухудшению зрения, а в некоторых случаях и к полной слепоте
Поэтому при нарушении зрительных функций очень важно обратиться в медицинское учреждение, где будет проводиться соответствующая диагностика и требуемая терапия заболевания. Болезнь может возникать только на одном глазу, однако часто диагностируется и миопатия обоих глаз
Диагностические мероприятия
Рекомендовано не затягивать визит к офтальмологу, так как риск потери зрения велик.
Если у пациента появляются нарушения зрительных функций, важно незамедлительно обратиться в медицинское учреждение. Медик проведет опрос больного, во время которого выяснит насколько давно появились проблемы со зрением и присутствует ли подобные патологические симптомы у ближайших родственников. Когда такие проблемы были выявлены у членов семьи, диагностика протекает легко. Если же типичных проявлений заболевания не наблюдалось, диагностические мероприятия затрудняются.
В первую очередь потребуется исключить патологии нервной системы, например, хронический полиомиелит, амиотрофический боковой склероз.
Наибольшую сложность при диагностике представляют обширные группы миопатических синдромов, которые спровоцированы экогенными и эндогенными патологиями. Существует большое количество первичных болезней мышечной ткани, которые не связаны с поражением нервной системы. К примеру, развиться миопатия зрительных органов может при миоглобинурии, первичном амилоидозе. Для постановки точного диагноза пациенту потребуется пройти следующие обследования:
- электромиография;
- анализ ферментов крови;
- биопсия мышечной ткани.
Токсические миопатии
Токсические миопатии могу носить ятрогенный характер. Лекарственные препараты способны вызывать: миалгии, напряжение мышц (stiffness), или крампи; миотонию (задержку релаксации скелетных мышц после произвольного сокращения) – безболезненную проксимальную миопатию с мышечной слабостью; миозит или воспалительную миопатию; фокальную миопатию в области повреждения (инъекции); гипокалиемическую мимопатию при введении лекарств, вызывыающих гипокалиемию; митохондриальную миопатию в связи с торможением митохондриальной ДНК; рабдомиолиз (острый мышечный некроз с миоглобинурией и системными осложнениями).
Некротизирующая миопатия описана при использовании ловастатина (ингибитора синтеза холестерола), циклоспорина, аминокапроновой кислоты, прокаинамида, фенциклидина. Развивается мышечная слабость, боли (спонтанные и при пальпации мышц); уровень КФК повышается; на ЭМГ – картина миопатических изменений. Внутримышечное введение антибиотиков доксина ботулизма, хлорпромазина, фенитиона, лидокаина и диазепама может быть причиной локального мышечного некроза и фиброзной миопатии. Эметин вызывает прогрессирующую проксимальную миопатию. Такой же способностью обнаружена у клозапина, D-пеницилламина, гормона роста, интерферон-альфа-2b, винкристина.
Миалгию и мышечные крампи могут вызвать: ингибиторы ангиотензин-конвертирующего фактора, антихолинестераза, бета-адренергические агонисты, антагонисты кальция, отменам кортикостероидов, цитотоксические препараты, дексаметазон, диуретики, D-пеницилламин, левамизол, литий, L-триптофан, нифедипин, пиндолол, прокаинамид, рифампицин, сальбутамол. Лекарственно-индуцированная миалгия без мышечной слабости обычно быстро проходит после отмены препарата.
Миопатия глаз симптомы и лечение
Для лечения миопатии глаз в нашей клинике чаще всего предписывают принятие медикаментозных средств, которые:
- Способствуют улучшению обменных процессов в мышцах. Этого можно добиться посредством:
- «Ретаболила»;
- «Метиландростенолона»;
- витаминов С и Е.
- Активируют работу системы кровообращения, к примеру, «Никоверин» или «Троминал».
- Нормализуют процессы возбудимости и проводимости («Галантамин», «Местинон»).
Эти и многие другие препараты может назначить только специалист исходя из результатов проведенного обследования.
Результат лечения миопатии глаз во многом зависит от отношения самого больного к своей проблеме. Если оно будет серьезным, то и необходимые меры будут приняты вовремя. Главное поверить в свое излечение от косоглазия и обратиться к хорошему врачу. Ведь самолечение может привести к обратному эффекту, последствия которого исправить будет уже намного сложнее.
Так как болезнь может начаться практически бессимптомно, нужно обращать внимание на малейшее недомогание. Подобная бдительность-это не мнительные проявления характера, а забота о самом себе
К тому же лечение, проведенное на ранних стадиях, несет больше положительных результатов, чем то, что было начато в более поздние сроки.
Берегите себя, будьте бдительными и не пропустите серьезных нарушений в своем организме. Стоимость услуг, вклучая исправление косоглазия вы найдете в разделе «Цены».
Факторы, сопутствующие стремительному развитию миопии
- Наследственная предрасположенность;
- родовые травмы;
- травмы головы;
- высокое давление;
- недостаток витаминов и микроэлементов;
- ослабление мышц зрительного органа, перенапряжение;
- прочие дефекты зрения (астигматизм, косоглазие);
- причины, вызванные нагрузкой на глаза;
- отсутствие соответствующего лечения при выявлении близорукости;
- неверный подбор средств коррекции;
- гормональные расстройства и инфекционные заболевания;
- возраст.
Наследственность
Чаще всего близорукость — это наследственное заболевание. Если у обоих родителей присутствует миопия слабой или средней степени, то с высокой долей вероятности (75-100%) она будет и у ребенка. Если оба родителя больны близорукостью высокой степени, то и дети будут страдать от данного недуга с вероятностью 100%. Если же болен только один из родителей, шансы снижаются в разы. Только у 8% детей, у родителей которых нормальное зрение, развивается миопия. При таком раскладе, когда близорукость есть лишь у одного из родителей, ребенок, возможно, никогда не будет страдать от данного недуга.
Травмы
Перенесенные травмы глаза, в том числе и родовые травмы новорожденных, сопровождающиеся повреждениями зрительной зоны, без сомнений, могут стать причинами зрительных дефектов, а именно — миопии. К данному пункту можно отнести черепно-мозговые травмы, способные повлиять на возможность видеть, а также родовую деятельность.
Женщинам с высокой степенью близорукости могут дать запрет на естественные роды, так как есть большой риск совсем лишиться зрения. Женщины с миопией слабой или средней степени после естественных родов наблюдали снижение зрения до 1-1,5 диоптрий, что можно объяснить значительным перенапряжением глазных мышц во время потуг.
Лечение миопатии глаза
Если у пациента диагностирована миопатия глаз тяжелой, средней и легкой степени, лечение предполагает назначение больному медикаментозных препаратов, которые нормализуют обменные процессы в мышечных волокнах. В большинстве случаев прибегают к помощи следующих лекарств: «Метиландростенолон», «Ретаболил», а также витамины E и C. Не обходится терапия и без фармакологических средств, которые улучшают процессы кровообращения в тканях. При этом, могут использоваться такие препараты, как «Никоверин» и «Троминал». Кроме этого, используются фармакологические средства, которые позволяют стабилизировать процессы возбудимости и проводимости. С такой целью прописывают «Местинон» и «Галантамин».
Важно знать, что правильно подобранное лекарство и длительность его применения может определять исключительно специалист, который берет в учет тяжесть течения заболевания, наличие сопутствующих патологий, а также особенности организма конкретного больного
Что это — миопатия сетчатки глаза, важно выяснить заранее. При отсутствии своевременной терапии развивается близорукость, которая подразумевает проведение отдельного лечения
Она может активно прогрессировать и осложняться патологиями сетчатки (разрыв, дистрофия, отслойка), кровоизлияниями в стекловидное тело, стафиломой склеры, слепотой. Существует несколько способов терапии этой патологии:
- коррекция контактными линзами или очками;
- медикаментозное лечение;
- оперативное вмешательство;
- коррекция лазером;
- народные методы.
Лечение
При установлении диагноза «миопатия глаз» при любой степени терапия проходит с использованием медикаментозных препаратов. Они приводят в норму метаболические процессы в мышечных тканях.
Чаще прибегают к использованию витаминов Е и С, препаратов Ретаболил, Метиландростенолон. В комплексе с ними назначают медикаментозные вещества для приведения в норму кровообращения в тканях. Для этого применяют Троминал и Никоверин.
Для стабилизации возбудимости и проводимости используется такое вещество, как Местинон или Галантамин. Стоит помнить, что подбирать препарат и определять курс лечения им может только доктор, который получил полный результат диагностики этого случая. Принимается во внимание и то, какие сопутствующие патологии есть, особенности организма конкретного больного.
Если миопатию не лечить, то в скором времени проявится близорукость. А при ней лечение будет другим. Она быстро развивается, появляются патологии сетчатки глаза в виде отслойки, разрыва, дистрофии. Бывают кровоизлияния глаза, слепота.
Кроме выше названных препаратов, используются и другие методы. Они назначаются каждому пациенту индивидуально: коррекционные очки и линзы, фармацевтические препараты, оперативное вмешательство, лазерное лечение и народные методы.
Особенности каждой из форм болезни
Все формы болезни отличаются по локализации патологического процесса, типу наследования, возрасту начала проявлений. Также не все формы болезни встречаются с одинаковой частотой и являются в равной степени хорошо изученными.
Миодистрофия Дюшшена
Наиболее изученная форма патологии — миодистрофия Дюшшена. Эта форма имеет злокачественное течение и неблагоприятный прогноз. Как правило, в 14–15 лет больные уже полностью обездвижены. Ходить самостоятельно ребенок не может уже в 8–10 лет.
Начинается патологический процесс с ног и пояса нижних конечностей. Распространение происходит повосходящей. После нижних конечностей в него вовлекаются мышцы спины, рук, плечевого пояса. На термальной стадии развития затрагиваются мышцы глотки, лица, дыхательные.
К первым признакам относится нарушение походки и псевдогипертрофия — визуальное увеличение и уплотнение мышц
Первыми затрагиваются икроножные мышцы, но возможно проявление псевдогипертрофии и в других областях:
- ягодицы;
- дельтовидные мышцы;
- пресс;
- язык.
Сердечная мышца страдает достаточно часто, причем развиваются нарушения на ранних стадиях патологического процесса. Больные дети часто страдают от умственной отсталости. В разных случаях степень проявления олигофрении разная, предполагается, что зависит это от наследственных особенностей.
Миодистрофия по Беккеру
Схожая по клиническим проявлениям с миодистрофией Дюшшена, эта форма болезни отличается доброкачественным течением. При наследовании часто наблюдается так называемый эффект деда. Так называют случаи, когда больной передает внуку через дочь патологический ген. Такой вариант возможен из-за того, что больные дольше сохраняют трудоспособность и их фертильность не страдает, как среди больных миодистрофией Дюшшена.
Первые проявление болезни начинаются в 10–15 лет. Часто до 30 лет больной еще способен ходить — иногда и дольше. При этом интеллект больных не страдает, то есть олигофрения не наблюдается. Также кардиомиопатия развивается только в редких случаях.
Редкие формы болезни
К наиболее редким формам болезни, характеризующимся более мягким течением, относятся:
Рекомендуем вам почитать:Что такое миастения гравис
- миодистрофия Дрейфуса-Когана;
- форма Мэбри;
- миодистрофия Роттауфа-Мортье-Бейера.
Первая форма болезни отличается от остальных тем, что у больных с ней не развивается псевдогипертрофия мышц. Также умственные способности у человека сохранены, а кардиомиопатия начинает развиваться после 30–40 лет.
Форма Мэбри не имеет характерных для X-хромосомных патологий маркеров, хоть и передается по этой хромосоме. Сильно выражена псевдогипертрофированность мышц.
Для формы Роттауфа-Мортье-Бейера характерно нарушение сгибательных способностей во многих суставах. Начинается этот процесс с дистальных отделов ног, потом затрагивается шея, постепенно процесс переходит на весь позвоночник. У больного формируется постоянное патологическое положение головы из-за нарушений сгибания шеи.
У больных развиваются парезы, но выражаются они умеренно: чаще всего затрагивается плечевой пояс
Болезнь очень медленно прогрессирует, поэтому многие больные сохраняют полную трудоспособность практически на протяжении всей жизни. Наиболее вероятная причина летального исхода — кардиомиопатия. Смерть наступает, чаще всего, в возрасте 40–50 лет.
Ювенильная миопатия Эрба
Первые симптомы болезни появляются достаточно поздно, но известны случаи псевдодюшшеновской миодистрофии Эрба. В этом случае первые симптомы развиваются в возрасте до 10 лет. Течение болезни более тяжелое, чем у тех больных, у которых первые проявления были обнаружены позже. Интеллектуальные способности у больных обычно сохранены. Патологический процесс начинается обычно с тазового пояса, затем затрагивает плечевой. В некоторых случаях они страдают одновременно.
Лице-лопаточно-плечевая форма
Миодистрофия Ландузи-Дежерина чаще встречается у женщин. Эта форма характеризуется сравнительно простым течением, но усугубить его могут чрезмерные физические нагрузки, в том числе нерациональная лечебная физкультура.
Чаще всего больные живут долго — до 60 лет и даже дольше. Патологический процесс распространяется с лицевых мышц на плечевой пояс, а затем — на проксимальные отделы рук. После этого иногда возможно распространение патологии на нижние конечности. Часто мышцы затрагиваются асимметрично.
Офтальмическая миопатия
Офтальмическая миопатия (или прогрессивная дистрофия наружных глазных мышц).
Первое описание изолированного поражения наружных мышц глаз в внде выраженного двустороннего птоза и наружной офтальмоплегии было сделано Грэфе в 1868 г.
Среди большого количества последовавших затем сообщений с описанием этой клинической картины (более 100 наблюдений) следует оставить в стороне случаи, где эта картина являлась одним из симптомов различной церебральной патологии, в частности базального сифилитического менингита.
Вопрос о патогенезе этого явления, о том, какой процесс лежит в его основании, трактовался различно. Большинство авторов ставило это заболевание в зависимость от патологического процесса в ядрах глазодвигательных нервов, проводя аналогию со спинальной амиотрофией Аран—Дюшенна.
Предположение о том, что основой патологического процесса является хронический дегенеративный процесс в ядрах глазодвигательных нервов, высказанное Мёбиусом, получило признание в исследованиях Вильбранда и Зенгера.
Однако, наряду с этим неврогенным пониманием процесса, появились данные о его миопатической природе. Первым высказал подобное мнение Фукс в 1890 г. Он наблюдал 5 больных женщин с выраженным двусторонним птозом и атрофией верхних век. В одном случае имелись указания на семейный характер заболевания. При операции, произведенной для исправления птоза, был удален кусок мышцы, при гистологическом исследовании которого некоторые мышечные волокна оказались атрофичиыми, и было найдено разрастание соединительной ткани. Выраженной гипертрофии волокон он не обнаружил, но некоторые оказались увеличенными в диаметре до 65 отмечалось увеличение числа ядерных образований. Фукс пришел к выводу, что в данном случае имелась первичная мышечная атрофия мышцы, поднимающей верхнее веко. Он оговаривается, что микроскопическая картина не дает, однако, права с уверенностью отвергнуть мысль о неврогенной природе процесса.
Вскоре после сообщения Фукса появляется работа Силекса, наблюдавшего 2 больных женщин с нарастающим параличом мышцы, поднимающей верхнее веко. В одном случае в кусочке мышцы, удаленной во время косметической операции, он обнаружил при микроскопическом исследовании картину, характерную для прогрессивной мышечной дистрофии. Диаметр мышечных волокон был различен, в пределах от 5 до 110 х; между ними отмечалось разрастание соединительной и жировой ткани; в некоторых волокнах отмечено образование вакуолей. Автор считает, что в его наблюдении так же, как и в случаях Фукса, имеется картина прогрессивной мышечной дистрофии, локализующейся в одной мышце.
Хотя в большинстве сообщений высказывается мнение о первичной ядерной дегенерации, однако имеется ряд наблюдений, которые дают основание для допущения миопатической природы процесса. Так, неоднократно отмечалась слабость и атрофичность мышц, иннервируемых другими нервами, кроме глазодвигательных (слабость круговой мышцы глаза и жевательной мускулатуры).
В ряде других наблюдений птоз и офтальмоплегия являлись частью более сложной клинической картины, характерной для прогрессивной мышечной дистрофии. Интересно наблюдение М. П. Никитина, описавшего своеобразную картину заболевания брата и сестры (родители находились в кровном родстве). Оно проявилось двусторонним птозом и наружной офтальмоплегией, одновременно имелись нерезко выраженная патология мышц, иннервируемых V, VII, IX, X и XII нервами. Кроме того, имелась диффузная атрофия мышц конечностей и туловища, характерная для прогрессивной мышечной дистрофии.
Позже М. Н. Никитин привел еще 2 сходных наблюдения. У одной больной, наряду с птозом и ограничением движения глазных яблок вверх, отмечалась диффузная атрофия мышц левого плечевого пояса, а также исхудание мышц левой ноги с заметным понижением сухожильных рефлексов. У второго пациента имелись жалобы на слабость, затруднение при ходьбе, нерезкий двусторонний птоз и почти полная наружная офтальмоплегия. Атрофий у этого больного не было отмечено, но имелось резкое увеличение объема икроножной мускулатуры (псевдогипертрофия).
Таким образом, и в 2 последних наблюдениях имелось рудиментарное проявление развивающейся миопагии с необычным вовлечением в процесс глазодвигательной мускулатуры. Миопатия была выражена значительно менее резко и типично, чем у описанных ранее брата и сестры, но, тем не менее, надо признать наличие именно этой патологии.
Говерс описал больную, у которой в течение 3 лет появились двусторонний птоз и наружная офтальмоплегия, позже ослабели и атрофировались круговые мышцы глаз и лицевые мышцы ; затем атрофия охватила мышцы рук и перешла на мышцы тазового пояса. Говерс полагает, что в этом случае имела место прогрессивная мышечная дистрофия, приближающаяся по своим проявлениям к типу Ландузи—Дежерина.
Аналогичное сообщение принадлежит Десогюсу: птоз и слабость глазодвигательных мышц развились в возрасте 22 лет, через 9 лет появилась слабость мускулатуры лица и атрофия мышц плечевого пояса и верхних конечностей. Автор считает, что в данном случае речь идет о миопатии с необычным началом в виде паралича глазодвигательных мышц.
В 1936 г. Мартин приводит 3 аналогичных наблюдения, а в 1941 г. Тиебо описал больного, у которого в 8-летнем возрасте появился птоз, спустя 4 года слабость мышц плечевого пояса, а в 16-летием возрасте появилась слабость мышц тазового пояса. В общем, картина заболевания напоминала эрбовскую форму миопатии. Аналогичные наблюдения приведены были ранее Оппенгеймом.
Подробные данные микроскопического исследования иссеченного во время операции кусочка мышц приводит в 1933 г. Волларо. Круговая мышца глаза истончена, отдельные мышечные волокна значительно варьируют в объеме; некоторые из них значительно уменьшены, их поперечная исчерченность стушевана, в некоторых — многочисленные ядра. Кожа и подкожная клетчатка век атрофичны. Интересно предположение автора, который считает, что весь процесс является проявлением трофической патологии, результатом патологии симпатической нервной системы. Описанные им изменения очень близки к наблюдаемым при мышечной дистрофии.
Сунага исследовал наружные мышцы глаза в 2 случаях прогрессивной мышечной дистрофии и обнаружил гистологические изменения, характерные для миопатии. Он сообщает также, что после экстирпации ресничных узлов у собак в наружных мышцах глаза им выявлена картина, очень сходная с наблюдавшейся при мышечной дистрофии. Эти данные сближаются с известным исследованием Куре, которое будет приведено ниже.
Наиболее доказательными являются данные Килога и Невина о 5 больных с выраженной прогрессивной дистрофией наружных мышц глаза. Во всех случаях имелся выраженный птоз верхних век с наружной офтальмоплегией, атрофия мышц лица, жевательной мускулатуры, мышц затылка, мышц руки; у некоторых больных были поражены также мышцы нижних конечностей и грудино- ключично-сосковые мышцы. Микроскопическое исследование кусочков мышц, удаленных при операциях для коррекции птоза, показало наличие изменений, характерных для дистрофии мышц. Диаметр отдельных мышечных волокон варьировал от 7 до 92, отмечалось увеличение числа мышечных ядер, местами расположенных внутри волокна, а также образование вакуоль, заметное уменьшение поперечной исчерченности. В нервных волокнах заметной патологии не обнаружено.
Приведенные наблюдения Килога и Невина подтверждают миопа- тическую природу патологии наружных глазных мышц и круговой мышцы глаза. Наличие в некоторых случаях слабости и атрофии отдельных мышц лица, шеи, жевательных мышц, а также мышц конечностей подтверждает диагноз мышечной дистрофии.
Таким образом, описанная патология является составной частью более сложного миопатического синдрома. Часто птоз верхнего века, наружная офтальмоплегия представляют собой лишь первое проявление мышечной дистрофии; иногда они являются клинически единственным ее проявлением. В тйких случаях можно говорить об особом варианте прогрессивной мышечной дистрофии, как предлагают Уолтон и Натрасс. Описанный вариант мышечной патологии сближается с плече-лопаточно-лицевой формой Ландузи—Дежерина.
Конечно и к этому варианту следует отнести оговорки о правомерности выделения отдельных форм миопатии, которые были приведены в начале этой главы.
Дистальная форма не всеми признается отдельным вариантом миодистрофии. В сущности, ее клиническая картина мало отличается от юношеской формы миопатии. Но мышечная атрофия начинается не с проксимальных отделов конечностей, а с дистальных. Далее атрофический процесс захватывает и другие части мускулатуры тела.
Мы не имели ни одного наблюдения, где могли бы уверенно поставить этот диагноз. Вообще говоря, в начальной форме заболевание представляет значительные затруднения в дифференцировании его от невральной мышечной атрофии Шарко—Мари, иногда от атипичных форм миотонической дистрофии или от нетипичных форм полиневрита. Это особенно затруднительно при отсутствии характерных для миопатии псевдогипертрофий и явлений ретракций.
С другой стороны, отсутствие реакции перерождения, фибрилляций, расстройств чувствительности говорит против невральной формы амиотрофии. Надо согласиться с мнением С. Н. Давиденкова, что дистальная форма миодистрофии может входить в обычную юношескую форму как случайный ее вариант.